Чирей на слизистой чем лечить
Фурункулы
Общие сведения
Фурункулы – это болезненные, воспаленные, заполненные гноем полости в коже. Размер фурункула может быть от горошинки до грецкого ореха. Хотя фурункулы могут возникать на любом участке тела, чаще всего они возникают в тех областях, где есть волосяной покров и где происходит трение, например: шея, подмышки, пах, лицо, грудь, ягодицы и т.д.
Карбункулы – это особенно крупные фурункулы или несколько рядом расположенных фурункулов, которые обычно более глубокие и болезненные. При подозрении на карбункул обязательно проконсультируйтесь с врачом, т.к. воспаление может проникнуть в кровоток, и тогда вам могут понадобиться антибиотики.
Причины возникновения фурункула
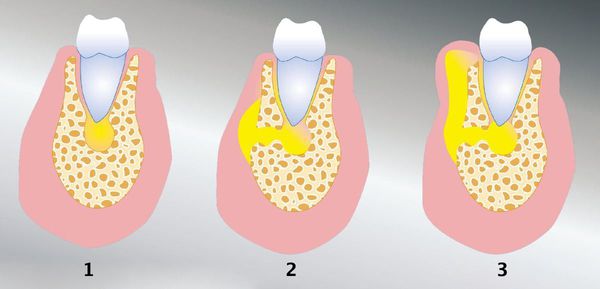
Фурункулы возникают, когда бактерии проникают в волосяной фолликул. Кожная ткань вздувается и появляется красная, наполненная гноем, болезненная припухлость. Пока фурункул не вскроется и не опорожнится (содержащийся в нем гной не выйдет), фурункул будет болеть, и к нему будет неприятно прикасаться.
Cимптомы
При впервые появившемся фурункуле небольшого размера, сопровождающимся болезненностью, краснотой, припухлостью и зудом можно попробовать справиться с проблемой самостоятельно.
Если у фурункула не формируется головка или не наблюдается улучшения в течение трех дней, или если фурункул очень болезненный, с большим количеством гноя, если возникающая боль мешает движению, или если фурункул возник в области лица, позвоночника или в ректальной зоне, если при этом повышается температура или видны красные полоски, расходящиеся от фурункула (лимфангит), а также при частом появлении (фурункулез) даже небольших фурункулов следует обязательно обратиться к врачу
Осложнения
Что можете сделать Вы
Мойте руки с антибактериальным мылом, прежде чем прикасаться к фурункулу и после контакта с фурункулом (неважно, с ранкой или гнойной головкой).
Тщательно мойте руки перед приготовлением пищи, т.к. бактерии из фурункула могут вызвать заражение пищи. Диабетикам при возникновении фурункула следует немедленно обратиться к врачу.
Что может сделать врач для лечения фурункула
Профилактические меры
Принимайте ванну или душ хотя бы раз в день. Не царапайте зудящее место на коже, т.к. это может спровоцировать попадание инфекции в поврежденное место.
Наносите антисептический лосьон, чтобы не допустить попадания инфекции.
Что такое абсцесс полости рта? Причины возникновения, диагностику и методы лечения разберем в статье доктора Козлова П. Ю., стоматолога-хирурга со стажем в 6 лет.
Определение болезни. Причины заболевания
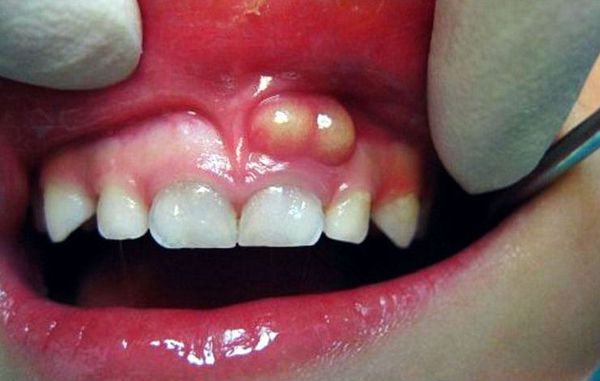
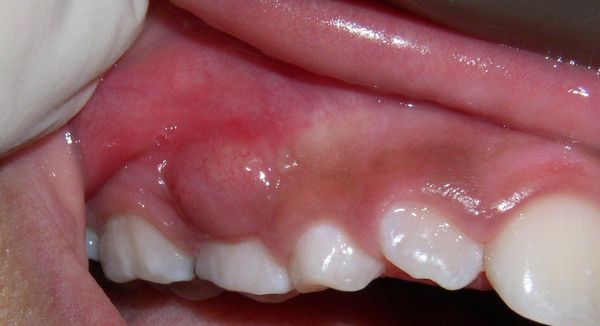
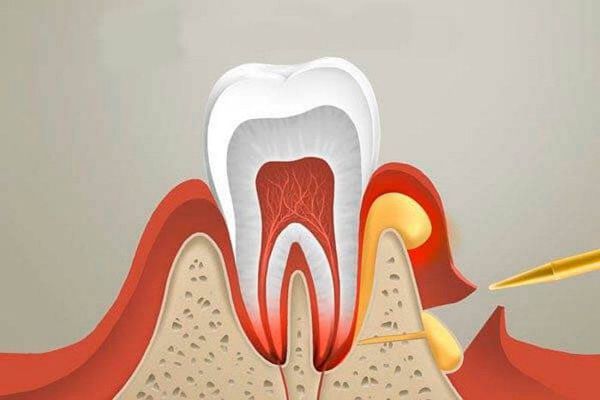
Абсцесс полости рта — воспаление тканей с их расплавлением (разрушением, разволокнением) и образованием гнойной полости.
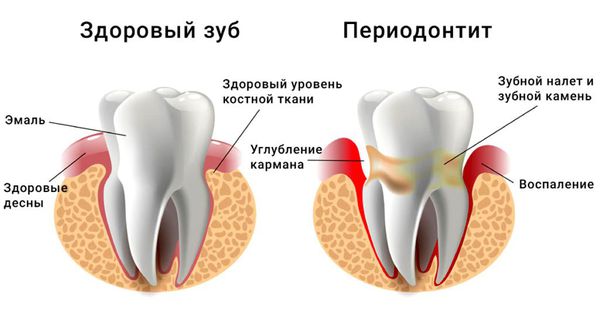
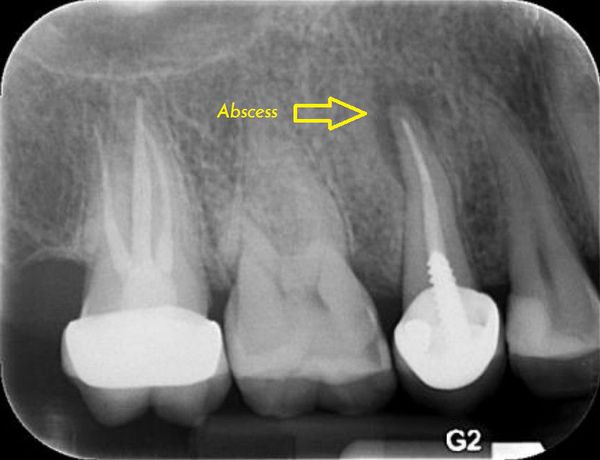
Чаще всего причиной развития инфекции полости рта являются острые или обострившиеся периодонтиты. Периодонтит — это разновидность осложнённого кариеса, который клинически может проявляться кариозной полостью, либо разрушенной коронковой частью зуба с непосредственным вовлечением в патологический процесс полости зуба и костной ткани за верхушкой корня. Рентгенологически периодонтит характеризуется изменением костной структуры за верхушкой корня зуба, степень и выраженность изменений зависит от формы периодонтита.
Развитие абсцесса полости рта от обострения хронического периодонтита на фоне переохлаждения наглядно показывает зависимость возникновения заболевания от системного иммунитета. Пациент годами может жить с большим количеством разрушенных зубов, являющихся очагами хронической инфекции, и только при снижении общих защитных сил организма может развиться обострение с возникновением гнойника.
Кроме периодонтитов, причиной абсцессов полости рта может быть нагноение радикулярных кист, которые представляют собой полые новообразования в области верхушки корня зуба, заполненные серозной жидкостью. Также абсцессы могут формироваться в результате инфицирования костной раны при переломах костей лицевого скелета, а также затруднённого прорезывания нижнего зуба мудрости: в данном случае причиной будет хроническое воспаление, которое образуется за счёт размножения микроорганизмов между зубом мудрости и нависающей над ним слизистой оболочкой (капюшоном).
Отдельно можно вынести абсцесс крылочелюстного пространства, который может развиваться как осложнение после выполнения проводниковой анестезии на нижней челюсти.
Симптомы абсцесса полости рта
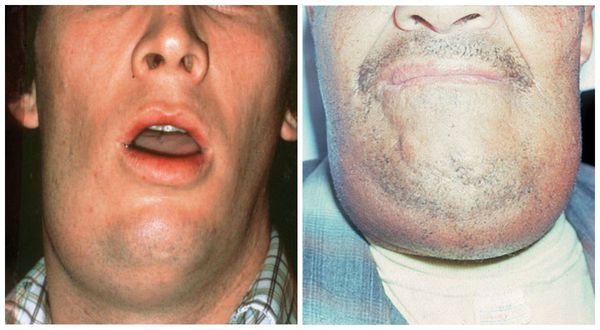
Симптомы абсцессов полости рта вариабельны и зависят напрямую от вида и локализации гнойника. При остром гнойном периостите пациенты жалуются на боли в области причинного зуба или сегмента челюсти, отёчность мягких тканей. Лицо такого пациента асимметрично.
При локализации причинного зуба во фронтальном отделе верхней челюсти отёк располагается в области верхней губы и подглазничной области, носогубная складка сглажена. Если больной зуб расположен во фронтальном отделе нижней челюсти, отёчность мягких тканей отмечается в области нижней губы и подбородка. При расположении причинного зуба в боковом отделе зубного ряда перифокальный отёк (вблизи инфекционного очага) располагается в щёчной области.
Часто абсцессы челюстно-язычного желобка, щёчной области, крылочелюстного пространства рассматриваются как осложнение острого гнойного периостита. Однако в ряде случаев эти заболевания развиваются самостоятельно, поэтому нет никаких причин не рассматривать их в данном обзоре.
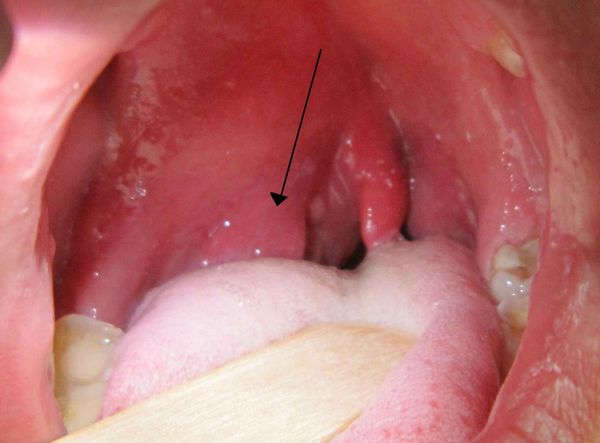
Абсцесс челюстно-язычного желобка характеризуется более серьёзным течением. Пациент предъявляет жалобы на боли при глотании, движении языка в стороны, ограничение открывания рта. При визуальном осмотре определяется отёчность подчелюстной области, острый лимфаденит. Осмотр полости рта зачастую затруднён и возможен только после проведения блокады двигательных ветвей нижнечелюстного нерва. При осмотре полости рта определяется острый или обострившийся периодонтит жевательного зуба нижней челюсти или затруднённое прорезывание нижнего зуба мудрости. При исследовании челюстно-язычного желобка определяется его выбухание, при пальпации можно обнаружить воспалительный, резко болезненный инфильтрат.
При абсцессе крыловидно-челюстного пространства пациент отмечает повышение температуры тела, боли в области глотки, затруднение при глотании, открывание рта ограничено, в ряде случаев практически невозможно. Визуально перифокальный отёк зачастую отсутствует. Осмотр полости рта можно провести только после блокады двигательных ветвей нижнечелюстного нерва. В полости рта обычно определяется затруднённое прорезывания нижнего зуба мудрости, а также гиперемированная и отёчная крыловидно-нижнечелюстная складка.
Клиническая картина абсцесса щёчной области во многом зависит от глубины расположения гнойника. При поверхностном абсцессе определяется гиперемия (покраснение) кожных покровов, местное повышение температуры, кожа напряжена, в складку не собирается. При среднем и глубоком расположении отмечается выраженная отёчность щёчной области, кожа внешне не изменена, в складку собирается с трудом. Местная гипертермия (повышенная температура) обычно не наблюдается. При глубоком расположении абсцесса на слизистой оболочке щеки определяются следы от зубов.
Состояние пациентов при данных абсцессах обычно оценивается как средней степени тяжести. Лечение, как правило, проводится в условиях стационара челюстно-лицевой хирургии под наблюдением с целью предупреждения развития тяжёлых осложнений. У пациентов зачастую определяются симптомы общей интоксикации организма (повышенная температура тела, головные и мышечные боли).
Патогенез абсцесса полости рта
Воспалительная жидкость (гной) в тканях вокруг верхушечной трети корня зуба может не опорожниться через корневой канал, в этом случае она распространится из периодонта в сторону надкостницы. В этом случае инфекция проникает через компактную пластинку по питательным каналам и каналам остеонов (структурных единиц компактного вещества костной ткани). Важную роль в этом процессе имеет резорбция (рассасывание) в компактной пластинке стенки альвеолы. Микроорганизмы также могут распространяться под надкостницу гематогенным (через кровь) и лимфогенным (через лимфу) путём.
Нарушение целостности тканей периодонта является причиной функциональной недостаточности неспецифических и специфических гуморальных и клеточных реакций для подавления инфекции. Токсины микроорганизмов усиливают сенсибилизацию (чувствительность), нарушают гемодинамику (движение крови по сосудам). Воспаление развивается ярко, реакция организма на него может быть нормергической (соответствующей силе и характеру раздражителя) или гиперергической (превышающей действие раздражителя). Далее при несвоевременном обращении к врачу и дисбалансе в иммунном статусе пациента происходит распространение инфекции в близлежащие клетчаточные пространства.
Абсцесс отграничивается от здоровых тканей инфильтрированным валом из лейкоцитов. В то же время сосуды полнокровны, из их просветов жидкая часть крови переходит в ткани, образуя перифокальный отёк. В процессе развития тканевой реакции вокруг гнойного очага и размножения клеток соединительной ткани образуется грануляционный вал, ограничивающий гнойный очаг. При длительном существовании ограниченного гнойного процесса возможно развитие плотной соединительнотканной пиогенной оболочки, служащей барьером для дальнейшего развития воспалительного процесса.
Классификация и стадии развития абсцесса полости рта
По расположению:
По причине:
По типу течения воспалительной реакции:
Осложнения абсцесса полости рта
В связи с хорошей васкуляризацией (кровоснабжением) и обилием клетчаточных пространств гнойно-воспалительные заболевания челюстно-лицевой области довольно быстро распространяются по близлежащим областям. Обязательным условием для этого является сниженным иммунный статус пациента.
При проникновении воспалительного инфильтрата через диафрагму полости рта развивается флегмона дна полости рта. Данное заболевание характеризуется тяжёлым течением и довольно неблагоприятным прогнозом. Часто в процесс вовлечён корень языка, что может привести к закрытию дыхательных путей. При флегмоне дна полости рта пациенту тяжело дышать, практически невозможно закрыть рот и совершить глотательные движения. Обычный приём пищи для таких больных вызывает массу проблем, пациенты зачастую истощены, находятся в тяжёлом состоянии ввиду выраженных симптомов общей интоксикации организма. Нередко флегмона дна полости рта распространяется на шею, что усугубляет состояние пациента, особенно если в процессе задействован сосудисто-нервный пучок шеи. В ряде случаев развивается гнилостно-некротическая флегмона дна полости рта, имеющая гангренозный характер (ангина Людвига). Данное заболевание имеет крайне тяжёлое течение, при несвоевременном лечении возможен летальный исход.
Сепсис — патологическое состояние, обусловленное поступлением в системный кровоток микроорганизмов из очага воспаления. Сепсис характеризуется тяжёлыми общими расстройствами и образованием очагов гнойного расплавления в различных органах и тканях. Наиболее частыми возбудителями сепсиса являются стафилококк, кишечная и синегнойная палочка, анаэробы, однако теоретически сепсис может быть вызван любым микроорганизмом.
Тромбофлебит лицевых вен — острое воспаление вен с образованием тромба, развивающееся при гнойно-воспалительных заболеваниях челюстно-лицевой области. В ряде случаев развивается тромбофлебит синусов головного мозга.
Менингит — гнойное или серозное воспаление головного или спинного мозга, вызванное бактериями, вирусами или другими агентами.
Описанные заболевания довольно опасные, каждое из них характеризуется тяжёлым состоянием пациента. Не редки случаи комбинации этих осложнений, что влияет на прогноз, сроки реабилитации, а также на полное физическое и умственное восстановление.
Любое из вышеперечисленных заболеваний является показанием к немедленной госпитализации в профильное хирургическое отделение. В ряде случаев после проведения оперативного вмешательства пациент поступает в палату интенсивной терапии под постоянное наблюдение. Необходим постоянный контроль, в ряде случаев — консультации или вмешательства смежных специалистов (нейрохирургов, торакальных хирургов).
Диагностика абсцесса полости рта
Для диагностики абсцессов полости рта используют основные и дополнительные методы исследования.
На первичном приёме доктор оценивает клиническую ситуацию и решает вопрос о необходимости госпитализации пациента с последующим лечением в условиях стационара. Врач выслушивает жалобы пациента, узнаёт историю развития данного заболевания, спрашивает о наличии сопутствующих общих патологий. Затем проводит клинический осмотр, который начинается с визуального осмотра пациента: при этом оценивается асимметрия лица, цвет кожных покровов, степень открывания рта. Особое внимание уделяется исследованию регионарных лимфатических узлов, так как их увеличение является клиническим симптомом воспалительных заболеваний челюстно-лицевой области. После визуального осмотра проводится осмотр полости рта, в ходе которого необходимо выявить причинный зуб и очаг воспаления.
В ряде случаев, особенно при тяжёлых формах воспалительных заболеваний челюстно-лицевой области, необходимо измерение температуры тела, артериального давления. В случае абсцесса полости рта результаты этих обследований помогают определить изменения в общем состоянии организма, которые могут выражаться в появлении головных болей, недомогания, озноба и т. д.
В настоящее время всё больше пациентов с гнойно-воспалительными заболеваниями челюстно-лицевой области, в том числе острыми гнойными периоститами, проходят лечение в условиях стационара челюстно-лицевой хирургии. Только в стационаре пациент находится под круглосуточным наблюдением, что позволяет тщательно его обследовать, а также проконтролировать и скорректировать лечение и реабилитацию.
При воспалительных заболеваниях челюстно-лицевой области информативным будет общий анализ крови, в котором особое внимание уделяется количеству лейкоцитов, скорости оседания эритроцитов (СОЭ) и наличию сдвига в лейкоцитарной формулы. Помимо общего анализа крови проводится общий анализ мочи, биохимический анализ крови, анализ крови на наличие антител к инфекционным заболеваниям, по необходимости флюорография и электрокардиография.
Для уточнения локализации и распространённости гнойного процесса, а также выбора оптимального хирургического доступа выполняется УЗИ воспалительного инфильтрата и прилежащих тканей. После вскрытия гнойника производят забор материала на исследование количественного и качественного состава флоры, а также его чувствительности к антибиотикам. Данное исследование позволит назначить максимально эффективный антибактериальный препарат, который поможет пациенту восстановиться в минимальные сроки.
Лечение абсцесса полости рта
Пациенты с абсцессами челюстно-язычного желобка, к рыловидно-челюстного пространства, поверхностными и средними щёчными абсцессами всё чаще проходят лечение в условиях стационара челюстно-лицевой хирургии. Вскрытие таких абсцессов также выполняется под местной анестезией.
Стоит уделить внимание тактике лечения причинного зуба. После клинико-рентгенологического исследования принимается решение о сохранении или удалении причинного зуба. При относительно сохранившейся коронковой части больной зуб обычно сохраняется. Если зуб разрушен, имеется сильно выраженная патологическая подвижность, если по данным рентгенограммы выявлен обширный очаг деструкции костной ткани, причинный зуб удаляется. Удаление выполняют и в том случае, если пациент отказывается от сохранения и консервативного лечения причинного зуба. В случае отсутствия абсолютных показаний к удалению зуба составляется письменный отказ пациента от его сохранения.
После вскрытия абсцесса пациентам ежедневно делают перевязки: антибактериальная обработка послеоперационной раны и полости рта, замена дренажа. Также пациенту необходимо самостоятельно соблюдать гигиену полости рта.
В связи с наличием выраженного болевого синдрома в области послеоперационной раны проводится симптоматическая терапия. Пациенту назначаются нестероидные противовоспалительные препараты в инъекционной или таблетированной форме.
Проводится дезинтоксикационная терапия, суть которой заключается в приёме большого количества жидкости. Тяжёлым больным показаны внутривенные инфузии изотоническим раствором. В ряде случаев назначаются поливитамины и физиотерапия.
Прогноз. Профилактика
При своевременном обращении, правильной тактике лечения и верно подобранной медикаментозной терапии прогноз благоприятный. При острых гнойных периоститах обычно через 3 дня отмечается уменьшение коллатерального отёка и снижение болей в области послеоперационной раны. Полное восстановление трудоспособности обычно отмечается на 3-7 сутки в зависимости от тяжести заболевания, наличия фоновых заболеваний, соблюдения рекомендаций и назначений лечащего врача.
Часто пациенты пренебрегают рекомендациям: не соблюдают гигиену полости рта, не приходят на повторные приёмы, не принимают медикаменты, либо принимают не тот препарат ввиду различных причин. В ряде случаев подобное халатное отношение к собственному здоровью не приносит негативных последствий. Но иногда, особенно на фоне ослабленного общего иммунитета, наличия тяжёлых общих заболеваний, в том числе иммунодефицита, развиваются осложнения. В таких случаях пациенту показана госпитализация в стационар челюстно-лицевой хирургии под круглосуточное наблюдение.
Профилактике воспалительных заболеваний полости рта уделяется большое внимание. Существует много пунктов оказания стоматологической помощи, ведущих приём как в дневное, так и в ночное время, работающих в выходные и праздничные дни, имеющих государственную и частную основу. Интернет и прочие медийные источники информации говорят о необходимости чистить зубы два раза в день, использовать различные ополаскиватели для полости рта. Множество стоматологических клиник устраивает акции по проведению профессиональных чисток полости рта, однако число пациентов с воспалительными заболеваниями полости рта не уменьшается.
Принципы диагностики и лечения хронического рецидивирующего фурункулеза
В настоящее время существует тенденция к росту хронических бактериальных и вирусных заболеваний, для которых характерны непрерывно рецидивирующее течение и малая эффективность антибактериальной и симптоматической терапии. Одним из таких заболеваний яв
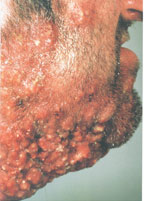
В настоящее время существует тенденция к росту хронических бактериальных и вирусных заболеваний, для которых характерны непрерывно рецидивирующее течение и малая эффективность антибактериальной и симптоматической терапии. Одним из таких заболеваний является хронический рецидивирующий фурункулез (ХРФ). Фурункул развивается в результате острого гнойно-некротического воспаления волосяного фолликула и окружающих его тканей. Как правило, фурункул является осложнением остеофолликулита стафилококковой этиологии. Фурункулы могут возникать как одиночно, так и множественно (так называемый фурункулез).
В случае рецидивирования фурункулеза диагностируется хронический рецидивирующий фурункулез. Как правило, он характеризуется частыми рецидивами, длительными, вялотекущими обострениями, толерантными к проводимой антибактериальной терапии. В зависимости от количества фурункулов, распространенности и выраженности воспалительного процесса ХРФ классифицируется по степени тяжести (Л. Н. Савицкая, 1987).
Тяжелая степень: диссеминированные, множественные, непрерывно рецидивирующие небольшие очаги со слабой местной воспалительной реакцией, не пальпируемыми или слегка определяющимися регионарными лимфатическими узлами. Тяжелое течение фурункулеза сопровождается симптомами общей интоксикации: слабостью, головной болью, снижением работоспособности, повышением температуры тела, потливостью.
Средняя степень тяжести — одиночные или множественные фурункулы больших размеров, протекающие с бурной воспалительной реакцией, с рецидивами от 1 до 3 раз в год. Иногда сопровождается увеличением регионарных лимфатических узлов, лимфангоитом, кратковременным повышением температуры тела и незначительными признаками интоксикации.
Легкая степень тяжести — одиночные фурункулы, сопровождающиеся умеренной воспалительной реакцией, с рецидивами от 1 до 2 раз в год, хорошо пальпируемыми регионарными лимфатическими узлами, без явлений интоксикации.
Чаще всего пациенты, страдающие фурункулезом, получают лечение у хирургов, в лучшем случае на амбулаторном этапе им проводится исследование крови на сахар, аутогемотерапия, некоторым назначают и иммуномодулирующие препараты без предварительно проведенного обследования, и в большинстве случаев они не получают положительного результата от проведенной терапии. Цель нашей статьи — поделиться опытом ведения больных с ХРФ.
Основным этиологическим фактором ХРФ считается золотистый стафилококк, который встречается, по разным данным, в 60–97% случаев. Реже ХРФ вызывается другими микроорганизмами — эпидермальным стафилококком (ранее считавшимся апатогенным), стрептококками групп А и В и другими видами бактерий. Описана вспышка заболеваемости фурункулезом нижних конечностей у 110 пациентов, являвшихся пациентами одного и того же педикюрного салона. Возбудителем данной вспышки являлся Mycobacterium fortuitium, причем этот микроорганизм был выявлен в ванночках для ног, используемых в салоне. В большинстве случаев ХРФ из гнойных очагов высеваются антибиотикорезистентные штаммы золотистого стафилококка. По данным Н. М. Калининой, St. aureus в 89,5% случаев резистентен к пенициллину и ампициллину, в 18,7% — резистентен к эритромицину и в 93% случаев чувствителен к клоксациллину, цефалексину и котримоксазолу. В последние годы отмечается достаточно широкое распространение метициллин-резистентных штаммов этого микроорганизма (до 25% пациентов). По данным зарубежной литературы, наличие на коже или на слизистой оболочке носа патогенного штамма St. aureus считается важным фактором развития заболевания.
ХРФ имеет сложный и до сих пор недостаточно изученный патогенез. Установлено, что дебют и дальнейшее рецидивирование заболевания обусловлены целым рядом эндо- и экзогенных факторов, среди которых наиболее значимыми считаются нарушение барьерной функции кожных покровов, патология ЖКТ, эндокринной и мочевыделительной систем, наличие очагов хронической инфекции различной локализации. По данным проведенных нами исследований, очаги хронической инфекции различной локализации выявляются у 75–99,7% пациентов, страдающих ХРФ. Наиболее часто встречаются очаги хронической инфекции ЛОР-органов (хронический тонзиллит, хронический гайморит, хронический фарингит), дисбактериоз кишечника с увеличением содержания кокковых форм. У больных хроническим фурункулезом патология ЖКТ (хронический гастродуоденит, эрозивный бульбит, хронический холецистит) определяется в 48–91,7% случаев. У 39,7% пациентов диагностируется патология эндокринной системы, представленная нарушениями обмена углеводов, гормонпродуцирующей функции щитовидной и половых желез. У 39,2% больных с упорно текущим фурункулезом имеется латентная сенсибилизация, у 4,2% — клинические проявления сенсибилизации к аллергенам домашней пыли, пыльцы деревьев и злаковых трав, у 11,1% — повышенная концентрация сывороточного IgE.
Таким образом, для большинства больных ХРФ характерны непрерывно рецидивирующее течение заболевания (41,3%) при тяжелой и средней тяжести течения фурункулеза (88%) и длительные обострения (от 14 до 21 дня — 39,3%). У 99,7% пациентов выявлены хронические очаги инфекции различной локализации. В 39,2% случаев определялась латентная сенсибилизация к различным аллергенам. Основным возбудителем является St. aureus.
В возникновении и развитии хронического фурункулеза, наряду с особенностями возбудителя, его патогенными, вирулентными и инвазивными свойствами, наличием сопутствующей патологии, большая роль отводится нарушениям нормального функционирования и взаимодействия различных звеньев иммунной системы. Иммунная система, призванная обеспечить биологическую индивидуальность организма и, как следствие, выполняющая защитную функцию при контакте с инфекционными, генетически чужеродными агентами, в силу разных причин может давать сбой, что ведет к нарушению защиты организма от микробов и проявляется в повышенной инфекционной заболеваемости.
Иммунная защита от бактерий-патогенов включает два взаимосвязанных компонента — врожденный (носящий преимущественно неспецифический характер) и адаптивный (характеризующийся высокой специфичностью к чужеродным антигенам) иммунитет. Возбудитель ХРФ при попадании в кожу вызывает «каскад» защитных реакций.
При ХРФ выявляются нарушения практически всех звеньев иммунной системы. По данным Н. Х. Сетдиковой, 71,1% больных фурункулезом имели нарушения фагоцитарного звена иммунитета, что выражалось в снижении внутриклеточной бактерицидности нейтрофилов, дефектах образования активных форм кислорода. Дефекты, приводящие к нарушению миграции гранулоцитов, могут приводить к хроническим бактериальным инфекциям, что продемонстрировали в своей работе Kalkman и соавторы в 2002 г. Дефекты утилизации патогенов внутри фагоцитов могут быть обусловлены разными причинами и иметь тяжелые последствия (так, например, дефект НАДФН-оксидазы приводит к незавершенному фагоцитозу и развитию соответствующей тяжелой клинической картины). Низкие показатели уровня сывороточного железа, возможно, могут обусловливать снижение эффективности оксидативного киллинга патогенных микроорганизмов нейтрофилами. Рядом авторов выявлено снижение общего количества Т-лимфоцитов периферической крови. Как правило, у больных ХРФ снижено количество CD4-лимфоцитов (у 20–50% пациентов) и повышено количество CD8-лимфоцитов (у 14–60,4% пациентов).
У 26–35% больных, страдающих хроническим фурункулезом, снижается количество В-лимфоцитов. При оценке компонентов гуморального иммунитета у больных фурункулезом выявляются различные дисиммуноглобулинемии. Наиболее часто встречаются снижение уровней IgG и IgM. Отмечено снижение аффинности иммуноглобулинов у больных ХРФ, причем выявлена корреляция между частотой встречаемости этого дефекта, стадией и тяжестью заболевания. Тяжесть нарушений лабораторных показателей коррелирует с тяжестью клинических проявлений фурункулеза.
Из вышесказанного следует, что изменения показателей иммунного статуса у больных ХРФ носят разноплановый характер: у 42,9% отмечено изменение субпопуляционного состава лимфоцитов, у 71,1% — фагоцитарного и у 59,5% — гуморального звена иммунной системы. В зависимости от выраженности изменений в показателях иммунного статуса больных ХРФ можно разделить на три группы: легкой тяжести, средней и тяжелого течения, что коррелирует с клиническим течением заболевания. При легком течении фурункулеза у большинства больных (70%) показатели иммунного статуса находятся в пределах нормы. При средней и тяжелой степени преимущественно выявляются изменения фагоцитарного и гуморального звеньев иммунной системы.
Диагностика и лечение ХРФ
Исходя из вышеуказанных патогенетических особенностей ХРФ алгоритм диагностики должен включать в себя выявление очагов хронической инфекции, диагностику сопутствующих заболеваний, оценку лабораторных параметров состояния иммунной системы (рис.).
В нашем институте был разработан план обследования больных ХРФ.
Тактика лечения больных ХРФ определяется стадией заболевания, сопутствующей патологией и иммунологическими нарушениями. В стадии обострения ХРФ требуется проведение местной терапии в виде обработки фурункулов антисептическими растворами, антибактериальными мазями, гипертоническим раствором; в случае локализации фурункулов в области головы и шеи или наличия множественных фурункулов — проведение антибактериальной терапии с учетом чувствительности возбудителя. В любой стадии заболевания необходима коррекция выявленной патологии (санация очагов хронической инфекции, лечение патологии ЖКТ, эндокринной патологии и т. д.). При выявлении у больных ХРФ латентной сенсибилизации или при наличии клинических проявлений аллергии необходимо в период поллинации добавлять к лечению антигистаминные препараты, назначать гипоаллергенную диету, проводить хирургическое вмешательство с премедикацией гормональными и антигистаминными препаратами.
В последнее время в комплексной терапии больных ХРФ все чаще используют препараты, оказывающие корригирующее действие на иммунную систему.
Разработаны показания к назначению иммуномодуляторов в зависимости от доминирующего типа нарушений иммунного статуса и степени заболевания. Так, в стадии обострения ХРФ рекомендовано применение следующих иммуномодуляторов.
В период ремиссии возможно назначение следующих иммуномодуляторов.
Применение ликопида целесообразно также при вялотекущем, непрерывно рецидивирующем фурункулезе. При упорном рецидивировании ХРФ на фоне изменений гуморального звена иммунитета показано назначение препаратов иммуноглобулина для внутривенного введения (октагам, габриглобин, интраглобин). В некоторых случаях целесообразно комбинированное применение иммуномодулирующих препаратов (например, при обострении фурункулеза возможно назначение полиоксидония, в дальнейшем, при выявлении дефекта аффинности иммуноглобулинов, добавляется галавит и т. д.).
Несмотря на значительные успехи, достигнутые в области клинической иммунологии, эффективное лечение ХРФ остается достаточно сложной задачей. В связи с этим требуется дальнейшее изучение патогенетических особенностей этого заболевания, а также разработка новых подходов к терапии ХРФ.
В настоящее время продолжается поиск новых иммуномодулирующих препаратов, способных оказывать положительное влияние на течение воспалительного процесса при фурункулезе. Проводятся клинические испытания новых отечественных иммуномодуляторов, таких, как серамил, неоген. Серамил является синтетическим аналогом эндогенного иммунорегуляторного пептида — миелопептида-3 (МП-3). Серамил применялся в составе комплексной терапии больных ХРФ как в стадии обострения, так и в стадии ремиссии по 5 мг № 5 внутримышечно. После лечения препаратом отмечались нормализация уровня В-лимфоцитов, а также снижение уровня СD8-лимфоцитов. Выявлено значительное удлинение сроков ремиссии заболевания (до 12 мес у 30% пациентов).
Таким образом, из вышеизложенного следует, что ХРФ протекает под воздействием сложного комплекса этиологических и патогенетических факторов и его нельзя рассматривать только как местное воспаление. Больным с ХРФ необходимо проводить всестороннее обследование с целью выявления возможных очагов хронической инфекции, которые являются источником септицемии и при нарушении элиминации микробов в крови в результате снижения иммунологической реактивности организма приводят к возникновению фурункулов. Так как назначение иммунокорригирующих препаратов может вызвать обострение основного заболевания, мы считаем, что лечение больных необходимо начинать с санации выявленных очагов инфекции.
Вопрос о назначении иммунокорригирующих препаратов должен решаться индивидуально, с учетом стадии заболевания, наличия сопутствующей патологии и типа иммунологического дефекта. При выявлении у больного сенсибилизации к различным аллергенам лечение фурункулеза необходимо проводить на фоне противоаллергенной терапии.
Н. Х. Сетдикова, доктор медицинских наук
К. С. Манько
Т. В. Латышева, доктор медицинских наук, профессор