Чсс не достигнута что это значит
Что такое брадикардия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алексеева Ю. М., терапевта со стажем в 22 года.
Определение болезни. Причины заболевания
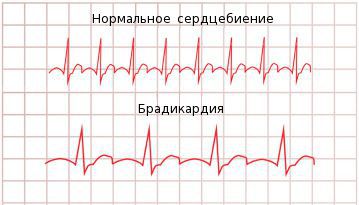
Брадикардия — это ритм сердца с частотой сердечных сокращений (ЧСС) менее 60 ударов в минуту.
Краткое содержание статьи — в видео:
Термин «брадикардия» образован от греческих слов: «брадис» — медленный и «кардиа» — сердце. Само по себе уменьшение ЧСС не является самостоятельным заболеванием — это лишь симптом либо даже вариант нормы. Появление брадикардии может быть связано как с особенностями физиологического состояния в данный момент (сон, покой), так и обусловлено кардиологической или внесердечной патологией.
Кроме того, к рефлекторному снижению ЧСС могут приводить:
При физиологической брадикардии самочувствие обычно не нарушено, однако патологическое снижение ЧСС может сопровождаться определёнными клиническими проявлениями: слабостью, артериальной гипотензией, головокружениями, потемнением в глазах и даже обмороками.
В ряде случаев брадикардия может быть симптомом некоторых соматических заболеваний, в том числе эндокринных (патологии щитовидной железы и надпочечников) или, например, инфекционных (дифтерии, брюшного тифа и др.).
Брадикардия часто встречается у подростков, является для них вариантом нормы, обычно проходит со временем и не требует лечения.
Симптомы брадикардии
Симптомы, которыми может проявляться брадикардия:
Перечисленные симптомы могут быть выражены в разной степени, от минимальной до выраженной, но обычно регистрируются лишь некоторые из них.
Более того, все перечисленные симптомы (кроме факта самой брадикардии) могут встречаться при многих других заболеваниях. Проявления брадикардии часто расцениваются пациентами как признаки старения или усталости. Обычно при умеренной брадикардии человек не ощущает каких-либо симптомов. При брадикардии менее 40 ударов в минуту может появиться слабость, утомляемость, ухудшиться память и внимание, возникнуть одышка, головокружение, отёки, бледность кожи.
Очень редкий пульс (менее 30 ударов в минуту) может приводить к потере сознания или предобморочному состоянию — потемнению в глазах, резкой слабости, падению артериального давления.
Патогенез брадикардии
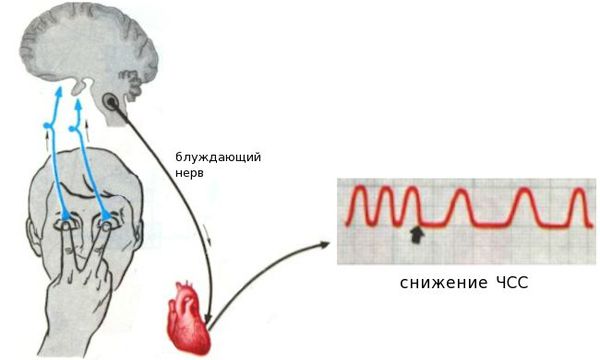
На частоту сердечных сокращений значительно влияет вегетативный отдел нервной системы. Это воздействие реализуется с помощью основных медиаторов: норадреналина и ацетилхолина. Баланс медиаторов обеспечивает адаптацию ЧСС к текущим физиологическим потребностям организма. Норадреналин увеличивает ЧСС, ацетилхолин — снижает.
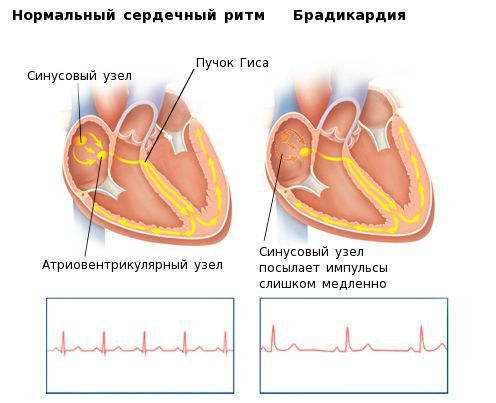
Данные медиаторы влияют на электрическую активность основного водителя ритма сердца — синусового узла, изменяя её в нужном направлении. В каком ритме будет сокращаться сердце — зависит именно от синусового узла. Электрический импульс, зародившийся в синусовом узле, возбуждает ткань предсердий, затем поступает в атриовентрикулярный узел, а после задержки там, по стволу и ножкам пучка Гиса — двигается к желудочкам, вызывая их активацию и сокращение. Брадикардия возникает при нарушении автоматизма синусового узла, при блокаде выхода импульса из синусового узла либо при нарушениях проведения электрического импульса от предсердий к желудочкам (атриовентрикулярная блокада II-III степени).
К брадикардии могут приводить внесердечные (экстракардиальные) и сердечные (кардиальные) причины. Однако далеко не всегда при наличии причин, перечисленных ниже, брадикардия требует лечения.
Экстракардиальные — это факторы, не связанные с заболеваниями сердца:
Отдельно выделяют брадикардию, связанную с действием лекарств. Чаще всего к ней приводит приём:
Урежение сердечного ритма зачастую не побочный эффект лекарственных препаратов — бета-блокаторы, верапамил, дилтиазем, ивабрадин назначаются именно для того, чтобы снизить ЧСС. Например, при ишемической болезни сердца бета-адреноблокаторы назначают с целью снизить ЧСС в покое до 55-60 в минуту. Соответственно, при физической нагрузке прирост ЧСС тоже снижается.
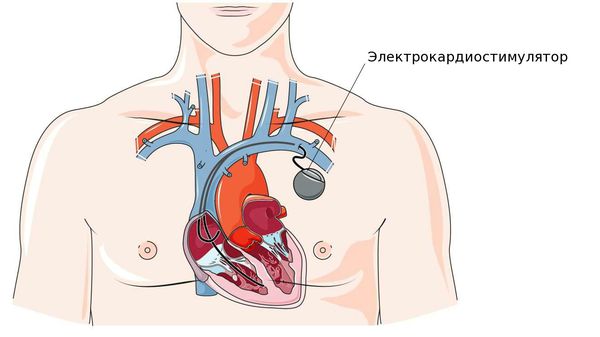
Заболевания сердца могут приводить к брадикардии сами по себе, однако чёткой закономерности здесь нет. Например, инфаркт миокарда может сопровождаться тахикардией, но в ряде случаев инфаркт, обычно нижний, при котором поражается диафрагмальная стенка левого желудочка, приводит к обратимой рефлекторной брадикардии. При переднем инфаркте миокарда может возникать предсердно-желудочковая блокада, причём далеко не всегда проводимость восстанавливается. В таком случае может возникнуть необходимость в установке электрокардиостимулятора.
Перенесённые воспалительные заболевания миокарда (миокардиты) тоже могут стать причиной поражения проводящей системы сердца и привести к брадикардии.
Хирургическая коррекция врождённых и приобретённых пороков сердца и радиочастотная абляция (введение катетеров-электродов через крупные сосуды в сердце) также может приводить к развитию предсердно-желудочковых блокад и, как следствие, к брадикардии, однако такие осложнения возникают нечасто.
Классификация и стадии развития брадикардии
Классификация заболеваний, приводящих к брадикардии:
В зависимости от выраженности, брадикардия подразделяется на следующие виды:
Осложнения брадикардии
При умеренной и лёгкой брадикардии кровообращение обычно не нарушается, так как в покое такой ЧСС оказывается достаточно. Однако если при физической нагрузке ЧСС не увеличивается, может появиться одышка и слабость. Выраженная брадикардия с ЧСС менее 30-40 в минуту может приводить к потере сознания и предобморочным состояниям, так как головной мозг наиболее чувствителен к снижению кровоснабжения. Однако профессиональные спортсмены переносят выраженную брадикардию в покое, как правило, без каких-либо симптомов. Например, у велогонщика Мигеля Индурайна была зарегистрирована частота сердечных сокращений 28 ударов в минуту в покое.
Диагностика брадикардии
Так как к брадикардии могут приводить как кардиальные, так и экстракардиальные заболевания, диагностика направлена на выявление не только заболеваний сердца.
Беседуя с пациентом, врач выявляет симптомы, которые могут быть связаны с брадикардией: обмороки, предобморочные состояния, эпизоды головокружения, одышку и слабость при физической нагрузке. Также доктор выясняет, какие лекарственные препараты принимает пациент, и какие заболевания он перенёс.
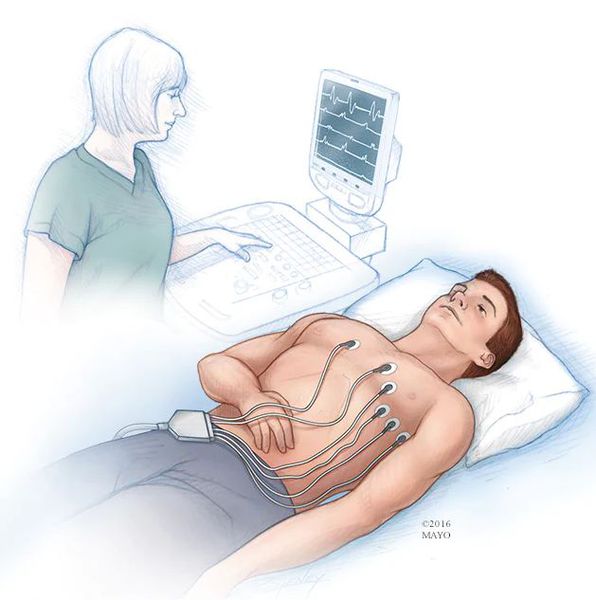
Стандартная электрокардиография (ЭКГ) в покое позволит оценить ритм сердца за то короткое время, в течение которого она записывается. При клинически значимой брадикардии этого бывает достаточно в тех ситуациях, когда нарушения, сопровождающиеся брадикардией (например, предсердно-желудочковая блокада или снижение активности синусового узла), регистрируются постоянно.
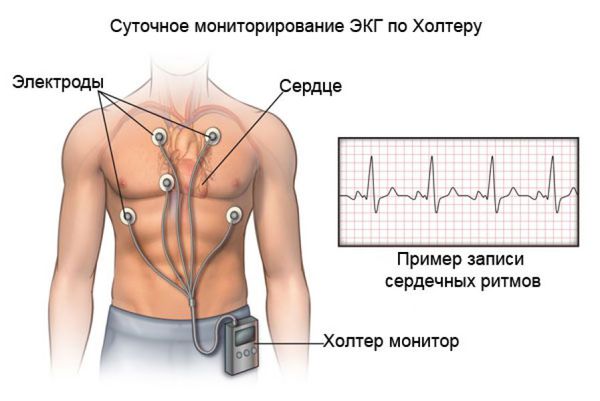
Другим важнейшим методом диагностики для оценки ритма сердца на протяжении суток (а с появлением многосуточных регистраторов — и нескольких дней) является холтеровское мониторирование ЭКГ. Его диагностические качества значительно превышают возможности стандартной ЭКГ. При выполнении холтеровского мониторирования ЭКГ:
Пациент ведёт дневник, в котором указывает свои симптомы и время их возникновения, а врач, просматривая сделанную в эти моменты запись ЭКГ, оценивает связь описанных симптомов и находок на ЭКГ. Именно такой подход позволяет выявить так называемую «симптомную брадикардию», которая является одним из важнейших показаний к установке электрокардиостимулятора (ЭКС).
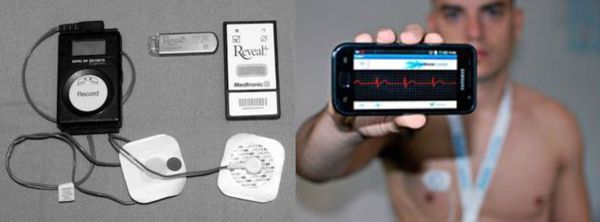
Если симптомы, предположительно связанные с брадикардией, возникают 1-2 раза в месяц, то применяют наружный петлевой регистратор. Принцип работы прибора состоит в том, что записанные данные через время удаляются из памяти, окончательная же запись производится лишь в тот момент, когда устройство автоматически распознаёт наличие аритмии или сам пациент активирует запись при возникновении симптомов.
Электрофизиологическое исследование (ЭФИ) в диагностике брадикардии имеет меньшее значение, так как спонтанно возникающие эпизоды брадикардии зачастую диагностируются с помощью холтеровского мониторирования ЭКГ.
Неинвазивным является чреспищеводный вариант ЭФИ — с помощью введённого в пищевод через нос тонкого зонда-электрода проводится электрическая стимуляция сердца, а затем оценивается время восстановления спонтанной активности синусового узла. Этот метод позволяет оценить нарушение предсердно-желудочковой проводимости.
Инвазивное ЭФИ подразумевает регистрацию спонтанной электрической активности сердца в различных его отделах и электростимуляцию сердца через электроды, введённые в камеры сердца (предсердия и желудочки). Для этого приходится прокалывать бедренную артерию или вену и проводить электрод к сердцу. Однако диагностика брадикардии в большинстве случаев не требует выполнения инвазивного ЭФИ. Метод применяют лишь при неинформативности неинвазивных способов и для уточнения вопроса об имплантации электрокардиостимулятора.
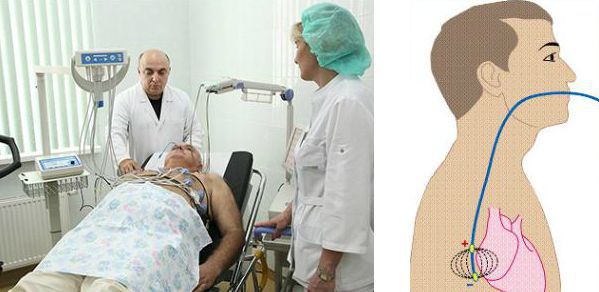
В случаях, когда есть основания полагать, что блокады развиваются при физической нагрузке, либо имеется хронотропная недостаточность синусового узла (ЧСС не возрастает при нагрузка), может быть применён нагрузочный тест под контролем ЭКГ: пациент идет по движущейся дорожке тредмила, либо крутит педали велоэргометра, а параллельно ведётся запись ЭКГ, регистрация артериального давления и оценка симптомов.
Эхокардиография обычно выполняется в рамках обследования почти всех кардиологических пациентов и позволяет оценить размеры полостей сердца, толщину стенок, состояние клапанов и сократимость миокарда, выявить ряд заболеваний, которые могут приводить к брадикардии.
Лечение брадикардии
Выбор способа лечения брадикардии зависит от вызвавших её причин в том случае, если эти факторы обратимы и можно надеяться, что после их устранения исчезнет и брадикардия. Например, отменяют все лекарства, которые способны замедлять сердечный ритм, если такая отмена не сопряжена с неоправданным риском.
При предсердно-желудочковых блокадах III степени, II степени 2 типа и при зашедшей далеко атриовентрикулярной блокаде имплантация ЭКС проводится не только для повышения качества жизни, но и с целью улучшения прогноза, так как это увеличивает продолжительность жизни пациентов.
Противопоказаний или возрастных ограничений для этой операции нет. Более того, в большинстве случаев ЭКС устанавливают именно пожилым пациентам. ЭКС – это маленький электронный прибор, работающий от батареи, который может увеличивать частоту ритма сердца.
Он состоит из очень маленького источника питания и миниатюрной электронной схемы, заключённых вместе в металлический корпус. Электронная схема генерирует электрические импульсы, которые проводятся в сердце через изолированные проводники с электродами на их концах. Число импульсов в минуту, которые поступают через электрод к сердцу, называется “базовая частота”. Основной принцип работы кардиостимулятора сводится к двум процессам: восприятие собственной электрической активности сердца и стимуляция его в том случае, когда частота сердечных сокращений ниже установленной базовой частоты.
После небольшого разреза (чаще всего в области большой грудной мышцы слева) электрод вводится в вену, находящуюся под ключицей, и проводится до нужной камеры сердца (предсердия или желудочка) под рентгенологическим контролем. Затем ЭКС соединяют с электродами и устанавливают в специально создаваемое ложе в подключичной области. Операция малотравматична и проводится под местной анестезией.
После имплантации ЭКС пациент наблюдается у кардиолога и периодически проходит осмотр у хирурга-аритмолога для оценки работы ЭКС с помощью специального устройства — программатора. Этот прибор позволяет считывать данные о работе ЭКС и при необходимости перепрограммировать его.
Прогноз. Профилактика
При своевременном лечении прогноз благоприятный. Профилактикой можно считать своевременное выявление и устранение тех факторов, которые приводят к брадикардии. Однако в случае изолированных заболеваний проводящей системы сердца профилактика невозможна: предотвратить эти болезни медицина пока не может.
Пробы с физической нагрузкой
Комитет по здравоохранению Администрации Алтайского края
Алтайский краевой кардиологический диспансер
Пробы с физической нагрузкой
Методическое пособие по велоэргометрии
Авторы: Орлова А.Ф., заведующая отделением функциональной диагностики Алтайского краевого кардиологического диспансера, главный специалист по функциональной диагностике Комитета по здравоохранению Администрации Алтайского края, Лейтес И.В., врач отделения функциональной диагностики Алтайского краевого кардиологического диспансера, Черникова И.В., врач отделения функциональной диагностики Алтайского краевого кардиологического диспансера.
Утверждено на заседании Научно-производственного совета по терапии Комитета по здравоохранению администрации Алтайского края 2002г.
В методическом пособии изложены с современных позиций принципы проведения проб с физической нагрузкой в зависимости от цели, которая определена перед проведением пробы врачом-клиницистом. Указано оснащение, необходимое для кабинетов нагрузочных проб, мероприятия по обеспечению безопасности больного, возможные осложнения и диагностическое значение проб в выявлении ишемической болезни сердца. В приложениях к пособию представлены типовой протокол велоэргометрии и тредмилметрии, характерные изменения ЭКГ при физической нагрузке, акт экспертной оценки велоэргометрического исследования, рекомендуемый для оценки качества проб с физической нагрузкой. Предназначено для врачей функциональной диагностики, кардиологов, терапевтов, врачей-экспертов, курсантов ФУВ.
Пробы с физической нагрузкой
Велоэргометрия (ВЭМ) является одной из основных нагрузочных проб в кардиологии.
Толерантность к физической нагрузке, или физическая работоспособность, является суммарным показателем физиологических возможностей организма. Она значительно различается у женщин и мужчин, у молодых и людей старших возрастных групп, у лиц физического и умственного труда. Среди однородного контингента, физическая работоспособность будет варьировать в зависимости от веса и роста пациента. Чем больше вес и рост, тем выше толерантность к физической нагрузке при условии, что основной составляющей веса является мышечная масса, а не подкожно-жировая клетчатка. Кроме этих показателей на физическую работоспособность влияет функциональное состояние других систем организма (органов дыхания, системы крови, костно-мышечной системы).
В настоящее время с помощью ЭКГ стресс-системы, оценка толерантности к физической нагрузке проводится у различных контингентов здоровых людей: у призывающихся в ряды Вооруженных Сил и военно-учебные заведения, спортсменов, людей различного возраста, занимающихся физическим совершенствованием. У лиц с кардиальной патологией толерантность к физической нагрузке определяется в следующих случаях:
Виды велоэргометрии в зависимости от цели исследования.
К многоцелевым тестам можно отнести «парные» и «ранние» велоэргометрии, когда в результате предыдущих обследований или перенесенного инфаркта миокарда коронарная патология не вызывает сомнений, и ее подтверждение не является приоритетной целью исследования. Правильнее в таких случаях формулировать медицинское заключение, как тест на толерантность к физической нагрузке.
Г.М. Яковлев предложил другую формулу для расчета субмаксимального пульса:
В зависимости от цели и контингента обследуемых лиц применяют различные типы нагрузок. Проба может проводиться в режиме ступенчатого возрастания нагрузки с перерывами на отдых после каждой ступени, либо с возрастанием нагрузки, но без перерывов на отдых (ступенчатая, непрерывно возрастающая) практической кардиологии общепринятой является ступенчатая непрерывно возрастающая проба с длительностью каждой ступени 3 минуты.
Показания и противопоказания.
В условиях специализированного кардиологического учреждения (отделения) больным с впервые возникшей, прогрессирующей или вариантной стенокардией не ранее, чем через 72 часа от момента появления приступов и не ранее, чем через 48 часов после купирования болевого синдрома и ишемических изменений ЭКГ, проводится ВЭМ «на препаратах» с целью оценки эффективности антиангинальной терапии и определения тактики дальнейшего ведения больного. Исследование проводится по протоколу «ранней» субмаксимальной нагрузочной пробы, описанному в разделе ранние пробы при ОИМ.
Некоторые относительные противопоказания могут быть временными (электролитные нарушения, прием гликозидов, В-блокаторов, кордарона): по прошествии 48-72 часов и, при условии нормализации исходной ЭКГ, таким больным ВЭМ выполняется в обычном порядке. При других относительных противопоказаниях (нарушения ритма сердца, клапанные пороки сердца, заболевания миокарда, постинфарктная аневризма левого желудочка, атриовентрикулярные блокады) ВЭМ должна проводиться в условиях специализированного кардиологического учреждения (отделения) с четким определением цели исследования.
Системы отведений ЭКГ
Меры безопасности, подготовка пациента и процедура исследования.
1. В течение ближайших 12 часов пациенту не рекомендуют совершать значительные физические усилия; предупреждают, что он не должен есть и курить в течение 2-3 часов, предшествующих пробе.
2. Одежда должна быть спортивной. Если пациент не умеет педалировать, обучение проводится накануне пробы.
3. Врач, проводящий пробу, обязан хорошо знать электрокардиографию, владеть методами реанимации и при необходимости квалифицированно ее провести.
4. Врач знакомится с историей болезни, уточняет характер болевого синдрома, осматривает пациента, лично исключая противопоказания для проведения исследования.
5. Уточняются медикаменты, которые получает пациент. Определение функционального класса стенокардии у больных с клиническим диагнозом ИБС проводится без коронаролитиков пролонгированного действия (сустак, тринитролонг, нитросорбит). В случае возникновения ангинозной боли до начала теста в качестве купирующего препарата используются нитраты кратковременного действия (нитроглицерин); седативные препараты отменяются за 24 часа, b-блокаторы, сердечные гликозиды и мочегонные препараты за 48-72 часа до начала теста. Если не ясна цель исследования, необходимость проведения теста обсуждается с лечащим врачом.
6. Рекомендуется сделать исходную ЭКГ в горизонтальном положении и сидя на велоэргометре.
7. У женщин и молодых мужчин с нейро-циркуляторной дистонией показано предварительное (накануне) проведение пробы с гипервентиляцией для исключения неспецифических депрессий сегмента SТ и/или инверсий зубца Т, связанных с гипокапнией и респираторным алкалозом при частом дыхании, что может быть причиной ложно-положительного результата при проведении ВЭМ. В течение 30-45 секунд просят больного глубоко и часто дышать. У пациентов с вегетативными расстройствами (симпатикотоники) пульс учащается на 50-100%, часто бывает инверсия зубцов Т и небольшая депрессия сегмента SТ. Такая проба расценивается как положительная.
8. ВЭМ проводится в первой половине дня в хорошо проветриваемом помещении.
9. Кабинет ВЭМ оснащается оборудованием и набором медикаментов для оказания неотложной помощи и реанимации: дефибриллятор; воздуховоды; мешок Амбу; шприцы; система для в/в введения медикаментов; нитроглицерин в таблетках; адреналин, новокаинамид, верапамил, атропин, лидокаин, аденозин, анальгин, физиологический раствор.
10. Аппаратура. Возможные варианты: а) многоканальный (3-х, 6-ти, 12-ти канальный) электрокардиограф с жидкокристаллическим дисплеем и малоинерционной, помехоустойчивой записью + велоэргометр б) диагностическая компьютеризированная стресс-тест-система с велоэргометром и тредмилом, либо только с велоэргометром.
Технология проведения пробы.
Тип нагрузки: ступенчатая, непрерывно возрастающая.
1. Педалирование со скоростью 60 оборотов в минуту (как наиболее физиологичное).
4. Запись ЭКГ начинают за 30 секунд до окончания каждой ступени. Если запись «плавает» и ее трудно оценить, можно приостановить пробу на несколько секунд и попросить пациента задержать дыхание на выдохе для стабилизации изолинии ЭКГ.
5. Измерение АД желательно проводить ежеминутно и обязательно в конце каждой ступени нагрузки, не прекращая процесса педалирования.
6. Перед пробой больному детально описывают порядок проведения пробы и предлагают сообщать о всех изменениях состояния.
7. После пробы пациентам, выдержавшим высокие нагрузки, необходимо продолжить педалирование с малой мощностью в течение 1 минуты. Эта мера безопасности направлена на предупреждение коллапса, который может произойти за счет резкого уменьшения венозного возврата вследствие периферической вазодилатации при прекращении работы «мышечного насоса».
Технология проведения ранней ВЭМ.
Нагрузочное тестирование является полезным для оценки прогноза и выбора лечения больных с острым инфарктом миокарда (ОИМ), а также для рекомендаций по физической активности после выписки из стационара. В последнее десятилетие кардинально изменилась терапевтическая стратегия ОИМ. Уменьшились сроки пребывания больных в стационаре, стала широко использоваться тромболитическая терапия, В-блокаторы, ингибиторы АПФ, а также экстренная ангиопластика коронарных артерий. Около 50 % больных ОИМ не следует подвергать раннему нагрузочному тестированию, так как у них сохраняется постинфарктная стенокардия, либо имеется некорригируемая сердечная недостаточность и / или желудочковые аритмии, а также неврологические, ортопедические или сосудистые расстройства.Ранние нагрузочные тесты рекомендуется проводить в условиях специализированного кардиологического учреждения (отделения) с возможностями оказания реанимационного пособия. По данным многоцентровых европейских исследований 98,6% лиц с первым инфарктом, давших при проведении ранней ВЭМ прирост систолического а/д ≥ 30 мм.рт.ст. выживают в течение года, т.е. имеют благоприятный прогноз и не нуждаются в проведении коронарографии перед выпиской из стационара.
Ранние пробы условно можно разделить на субмаксимальные и симптом-ограниченные. Перед проведением ранних тестов необходим ЭХОКГ- контроль размера ЛЖ, фракции выброса и исключения острой или подострой аневризмы ЛЖ.
Противопоказания для проведения раннего субмаксимального теста
Критерии прекращения раннего субмаксимального теста
2. Ангинозный приступ без ишемических изменений ЭКГ.
3. Ишемическое смещение сегмента SТ (депрессия или подъем на 1мм) без ангинозной боли
4. Снижение систолического АД при увеличении мощности нагрузки.
5. Нарушения ритма или проводимости.
6. Усталость или одышка пациента, препятствующая продолжению пробы.
7. Отказ пациента от продолжения пробы.
Оценка пациентом степени тяжести выполненной нагрузки и чувства утомления может быть проведена по модифицированной шкале Борга. Если пациент получает b-блокаторы и оценивает выполненную нагрузку по градации «4» или «5 » это является критерием остановки теста.
Оценка пациентом степени тяжести выполненной нагрузки
Очень, очень легкая
— Отсутствие смещений SТ и изменений Т на ЭКГ покоя
— Эпизоды локальной депрессии SТ не менее, чем в 2-х последовательных отведениях и/или (-) Т во время ангинозного приступа и нормализация ЭКГ после купирования боли.
— Продолжительность ангинозной боли 5-10 мин., купируется самостоятельно после прекращения физической нагрузки или приема нитроглицерина
— Эпизоды локальной депрессии SТ не менее, чем в 2-х последовательных отведениях до 0,5мм и/или(-) Т ≥1мм. во- время ангинозного приступа и нормализация ЭКГ после купирования боли
— Локальная депрессия SТ до 0,5мм и/или (-) Т ≥1мм. на ЭКГ покоя и углубление депрессии SТ и отрицательного Т во время ангинозного приступа
— Продолжительность ангинозной боли 5-10 мин, купируется нитроглицерином, не сопровождается нарушением гемодинамики
— Увеличение продолжительности ангинозных болей > 20 мин.
— Сочетание болевого синдрома с приступом сердечной астмы
— Сочетание болевого синдрома со снижением АД систолического ≥100 мм.рт.ст.
— Одновременное наличие на ЭКГ покоя эпизодов локального подъема и локальной депрессии S Т ≥1мм. в сочетании или без сочетания с (-)Т ≥1мм
— Локальный подъем SТ ≥ 1 мм (без изменений Т)
— Увеличение локальной депрессии SТ в динамике >2мм и распространение на 3 отведения и более.
Признаки плохого прогноза на фоне низкой толерантности к физической нагрузке:
«Низкой» толерантностью считается выполнение нагрузки с пороговой мощностью (ПМ) менее 75 ватт
Симптом-ограниченный тест, выполняемый для экспертизы трудоспособности пациента, проводится на фоне отмены пролонгированных нитратов, b-блокаторов, гликозидов не менее, чем за 48 часов до исследования. Для купирования приступов стенокардии, если они возникнут за эти 48 часов, используется нитроглицерин, как нитрат короткого действия. Целью проведения теста является определение истинного функционального класса стенокардии напряжения по двойному произведению, не измененному принимаемыми препаратами.
Критерии прекращения обычных (не ранних) нагрузочных проб.
1. Горизонтальная, косонисходящая или корытообразная (провисающая) депрессия сегмента SТ на 1мм и более от исходного уровня. Особое диагностическое значение придается косонисходящей депрессии SТ-сегмента: депрессия на 1мм должна определяться на расстоянии 0, 08 сек. от точки J (точка ишемии); возникновение такого типа депрессии на последней минуте нагрузки или сразу после ее окончания и сохранение в течение 2-4-х минут восстановительного периода указывает на высокую диагностическую ценность теста в отношении ИБС.
5. Сочетание ишемических смещений сегмента SТ с типичной ангинозной болью или ее эквивалентом.
7. Возникновение во время пробы любых нарушений проводимости, а также усугубление степени атриовентрикулярной или внутрижелудочковой проводимости, существовавшей до начала теста.
8. Технические трудности в регистрации ЭКГ, связанные с влиянием дыхания на запись или поломкой аппаратуры.
Во время пробы могут возникать неспецифические изменения ЭКГ, такие, как инверсия зубца Т, снижение или подъем зубцов R, и, инверсия и, но они не являются характерными для ишемии. Отрицательные до пробы зубцы Т у некоторых больных во время пробы нормализуются без появления смещений сегмента SТ. Появление отрицательных Т в ходе физической нагрузки без смещений SТ не является электрокардиографическим признаком ишемии. Так например, отрицательный зубец Т во время холтеровского мониторирования наблюдался у 30% здоровых людей и был связан с приемом пищи, позой, физическим или эмоциональным напряжением. Анализ реакции зубца R не выявляет специфических ишемических признаков. У здоровых людей амплитуда зубца R возрастает во время субмаксимальной нагрузки и снижается при максимальной. Инверсия волны и может быть вызвана:
— гипертрофией левого желудочка
— аортальной и / или митральной регургитацией
— ишемией миокарда при стенозе левой передней нисходящей артерии, если инверсия зарегистрирована на высоте ангинозного приступа.
Оценка смещений сегмента SТ, указывающих на транзиторную ишемию миокарда, дана выше. Оценка интенсивности болевого синдрома.
А. Типичная загрудинная боль:
2.1. Нарастала в течение 1 минуты после возникновения, отмечается знаком (+).
2.2. Прекратилась самостоятельно после прекращения ВЭМ, отмечается знаком (++).
2.3. Боль прошла только после приема нитроглицерина, отмечается знаком (+++).
2.4. Боль купирована с помощью нитроглицерина и введения анальгетиков, отмечается знаком (++++).
Б. Атипичный болевой синдром.
В случае атипичного болевого приступа тест повторяют на следующий день, начиная не с первой, а со второй ступени нагрузки. Если атипичная боль связана с ангинозным приступом, она повторится на той же мощности, что и при предыдущем исследовании.
Оценка функционального класса больных ИБС.
Оценка физической работоспособности включает в себя анализ целого ряда гемодинамических показателей. Так, Купер (Соорег, 1975) предложил рассчитывать хронотропный и инотропный резервы сердца, а Робинсон (Robinson,1967)ввел «индекс двойного произведения». Формула расчета хронотропного резерва (ХР):
Нормальный ХР составляет 75-90 ударов в минуту, при ИБС снижается до 60-65 ударов в минуту. Темп прироста ЧСС у здоровых людей при увеличении нагрузки ниже, чем у больных ИБС. При хороших показателях хронотропного резерва у таких больных объем выполненной работы и продолжительность нагрузки снижены по сравнению со здоровыми людьми. Темп прироста ЧСС снижен у пожилых людей с синдромом слабости синусового узла.
Классификация стенокардии Канадского сердечно-сосудистого общества
Привычная физическая активность не вызывает загрудинную боль. Боль провоцируется непривычно интенсивной или продолжительной нагрузкой.
Небольшое ограничение привычной нагрузки, загрудинная боль возникает при ходьбе > 300 метров, подъеме > чем на 1 этаж (или в гору) в нормальном или быстром темпе. Ангинозный приступ может возникать после еды, на холодном ветру или морозе, во время эмоционального стресса.
Умеренное и значительное ограничение привычной физической активности с появлением ангинозной боли при ходьбе на 150-300 метров и подъеме на 1 этаж в нормальном темпе
Резкое ограничение физической активности вплоть до невозможности выполнить любую физическую нагрузку без боли. Возможна ангинозная боль в покое.
Функциональные классы у больных ИБС по данным ВЭМ (Д.М. Аронов)
Оценка толерантности к физической нагрузке.
4. I.Sjostrand (1947г.) показал зависимость между МПК и наивысшей работоспособностью здорового человека и предложил тест наивысшей физической работоспособности РWС-170 (рhysiсаl working сарасitу), рассчитываемой при ЧСС 170уд/мин. В.Л. Карпман (1974) использовал этот тест для определения физической работоспособности у спортсменов. Методика проведения теста у спортсменов (РWС-170) или здоровых тренированных людей следующая: выполняется не менее 2-х ступеней нагрузки, чтобы достичь ЧСС 170уд/мин. Мощность 2-ой ступени в зависимости от веса, возраста и пола равна 150-250W, мощность 1-ой ступени наполовину меньше.
Зависимость физической работоспособности от максимального потребления кислорода в мл/мин, мл/мин/кг веса и МЕТ-эквивалентах. (И. В. Аулик, 1979)
Максимальное потребление кислорода в мл./мин.
*макcимальное потребление кислорода в мл./ мин./ кг.
**максимальное потребление кислорода в МЕТ-эквивалентах
Частота сердечных сокращений. На прирост ЧСС могут влиять многие факторы, кроме линейной связи с величиной выполняемой нагрузки.
Учитывая изменения АД, как систолического, так и диастолического, величины хронотропного резерва
(прирост ЧСС) выделяют 4 основных гемодинамических типа реакции сердечно-сосудистой системы на нагрузку.
Варианты заключений по протоколу ВЭМ у больных ИБС
I. Тест положительный:
— ангинозный приступ или его эквивалент;
— ишемическая кодируемая, т.е. достоверная, характерная для ИБС, депрессия сегмента SТ без ангинозной боли;
— ангинозный приступ + кодируемая депрессия сегмента SТ;
II. Тест отрицательный: достижение намеченной (субмаксимальной, максимальной) ЧСС.
Ш.Тест неполный: пациент не смог достичь субмаксимальной ЧСС, так как тест был прекращен по причинам, не связанным с ангинозной болью или смещением сегмента SТ.
-прекращение нагрузки вследствие ангинозной или атипичной боли в груди без ишемических смещений сегмента SТ при выполнении диагностического теста на ИБС, не подтвержденную ранее на коронарографии;
— пробы, прекращенные вследствие появления нарушений ритма и проводимости;
— пробы, прекращенные вследствие снижения систолического АД при нарастании мощности нагрузки при условии отсутствия рубцовых изменений на ЭКГ;
— пробы с депрессией SТ-сегмента не более 0,5 мм., т.е. некодируемой депрессией. В случае, если врач использует такую формулировку, он должен указать дальнейшую тактику обследования больного: повторить субмаксимальную пробу, начав с другой мощности первой ступени; провести максимальный тест; провести ЧПЭС (ишемический тест); провести эхостресс-тест.
У 10% обследуемых с факторами риска ИБС, но без клиники стенокардии, выявляются бессимптомные «ишемические» изменения ЭКГ во время ВЭМ. Примерно у 5% больных ИБС отмечается снижение систолического АД при нарастании мощности нагрузки и при отсутствии ишемической депрессии SТ-сегмента. Падение АД у данной категории лиц связывают с диффузной ишемией миокарда и снижением его сократительной способности при увеличении мощности нагрузки. Указанные группы пациентов должны направляться на эхостресс-кардиографию или сцинтиграфию миокарда с нагрузкой. Кроме того, стресс-визуализирующие методики показаны тем пациентам, у которых имеются затруднения в интерпретации ЭКГ при проведении ВЭМ или ЧПЭС из-за наличия блокад ножек пучка Гиса, признаков гипертрофии левого желудочка, синдрома WPW, признаков СРРЖ или неспецифических изменений SТ-Т.
Диагностическое значение велоэргометрии.