Что будет если не лечить кишечную непроходимость
Острая кишечная непроходимость
Острая кишечная непроходимость – нарушение пассажа по тонкой или толстой кишке в результате появления механического препятствия или нарушения моторики кишечника. Патология требует экстренного лечения. Летальность при этом заболевании по оценкам разных авторов составляет 5-8%. В клинике НАКФФ для восстановления проходимости кишечника используется консервативная терапия, малоинвазивные процедуры и хирургические операции.
Тонкокишечная непроходимость
У большинства пациентов нарушение проходимости кишечника происходит на уровне тонкой кишки. В 70% случаев причина этой патологии – спаечный процесс. Спайки образуются после хирургических операций, реже – после травм, воспалительных процессов.
Кроме механической, бывает ещё и функциональная непроходимость, связанная с нарушением перистальтики. Она обычно вызвана воспалительными патологиями (включая перитонит), травмами, медицинскими препаратами.
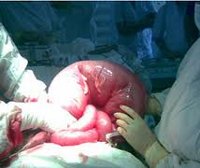
Тонкокишечная непроходимость сопровождается тяжелыми водно-электролитными нарушениями. Особенно опасна странгуляционная форма, которая сопровождается отмиранием стенки кишки. Она требует проведения хирургической операции в течение 2 часов после поступления больного в стационар.
Обтурационная форма непроходимости более благоприятная. В 80% случаев эффекта удается достичь с помощью консервативной терапии. Если эффекта нет в течение 12 часов, проводят операцию.
Хирургическое лечение предполагает рассечение спаек для восстановления проходимости кишки. Операции могут проводиться как лапароскопическим, так и лапаротомным доступом (через большой разрез на животе). По возможности хирург отдает предпочтение малоинвазивной операции. Она технически более сложная, но уменьшает послеоперационную боль, ускоряет реабилитацию, сокращает время пребывания в больнице и уменьшает риск послеоперационных грыж. К тому же, после открытых операций образуется большое количество новых спаек, которые могут вызывать кишечную непроходимость в будущем.
Толстокишечная непроходимость
На непроходимость толстой кишки приходится всего 5% случаев заболевания. В основном они связаны с колоректальным раком.
Варианты лечения в таких ситуациях:
По возможности врач удаляет часть кишечника вместе опухолью и формирует анастомоз – сшивает концы кишки, чтобы восстановить непрерывность пищеварительного тракта.
Кишечная непроходимость – симптомы трех этапов развития патологии, методы лечения
Автор:
Рецензент:
Хирург, проктолог, сосудистый хирург
Причины развития и симптомы непроходимости кишечника у взрослого человека, лечение и реабилитация
Кишечная непроходимость – опасное для здоровья и жизни состояние. Патология входит в так называемую острую хирургическую пятерку и требует оказания немедленной медицинской помощи. Чтобы избежать тяжелых последствий, нужно знать симптомы непроходимости кишечника у взрослых людей и детей.
Почему развивается кишечная непроходимость
Суть рассматриваемого патологического состояния – имеющиеся препятствия для прохождения пищевого комка по кишечнику. Причинами могут стать следующие факторы:
Причины непроходимости кишечника у ребенка схожие, но чаще всего отмечается скопление каловых масс, присутствие инородного предмета.
Проявление патологии
В медицине клиническую картину заболевания делят на три этапа, для каждого из которых будут характерными определенные признаки.
Первый этап
Длится он 12 часов и характеризуется болевым синдромом. Если кишечная непроходимость вызвана механической закупоркой кишечника, то боль будет приступообразной, с периодическим исчезновением. Нередко при обращении на этом этапе к врачу диагностируется неполная закупорка – в таком случае больному будет назначена диета при частичной непроходимости кишечника.
В случае образования заворота, петель и других изменений боль может быть очень сильной. Она редко исчезает и в некоторых случаях своей интенсивностью провоцирует потерю сознания, болевой шок.
На первом этапе заболевания тошнота и рвота встречаются крайне редко, лишь в случае закупорки тонкого кишечника каким-то предметом.
Многие больные на первом этапе прогрессирования патологии принимают обезболивающие препараты, спазмолитики, пытаясь таким образом нормализовать самочувствие. К сожалению, эта мера не приносит облегчения, а симптомы спаечной непроходимости кишечника, наоборот, становятся более интенсивными.
Второй этап
На него приходится период с 12 до 24 часов от начала проявлений кишечной непроходимости. Больной испытывает мощные болевые приступы, а кишечник перестает выполнять свои функции. Результатом становится вздутие живота, непрекращающаяся рвота и стремительно нарастающее обезвоживание организма. Обращение за медицинской помощью на этом этапе уже считается поздним, так как осложнений практически никогда не удается избежать. Тем не менее, шансы на выздоровление и восстановление работоспособности есть и довольно неплохие.
Третий этап
Самый тяжелый и сложный, у больного присутствуют:
Врачи при осмотре такого пациента могут отметить наличие признаков перитонита и сепсиса, отсутствие отхождения каловых масс и газов.
Третий этап кишечной непроходимости всегда протекает тяжело и стремительно. Нередко у пациента быстро нарастает отравление токсинами, прогрессирует сепсис, что приводит к нарушению работы всех органов и систем организма. Результат такого тяжелого течения патологии практически в каждом случае одинаков – летальный исход.
Как лечат кишечную непроходимость
Очень редко врачи прибегают к терапевтическим мероприятиям. Подобное решение может быть принято только на ранней стадии развития патологии и своевременной диагностике. Консервативный метод применяется для лечения непроходимости кишечника у пожилых людей, которым противопоказано оперативное вмешательство, но, опять же, только на начальной стадии развития болезни.
В рамках терапевтического лечения назначают:
Кроме этого, консервативное лечение подразумевает проведение колоноскопии, во время которой врачам нередко удается устранить причину развития острого состояния – например, извлекается желчный камень или расправляется петля кишечника.
Как лечить острую непроходимость кишечника? Здесь решение одно: немедленное проведение оперативного вмешательства и устранение причины патологии. Прогнозы будут зависеть только от того, насколько быстро и правильно будет проведена операция. Непроходимость кишечника после операции исчезает, но больному необходим достаточно длительный реабилитационный период. В это время пациенту рекомендовано:
Последствия непроходимости тонкого кишечника, впрочем, как и толстого, могут быть достаточно серьезными. При позднем обращении за медицинской помощью хирургам приходится удалять часть кишечника, что неизменно скажется на дальнейшей жизни пациента.
Всю информацию о признаках патологии и о том, что делать при непроходимости у новорожденных детей, можно получить у квалифицированных хирургов. Записаться на прием к таким специалистам можно в режиме онлайн на страницах нашего сайта Добробут.ком.
Кишечная непроходимость
Кишечная непроходимость – нарушение пассажа содержимого по кишечнику, вызванное обтурацией его просвета, сдавлением, спазмом, расстройствами гемодинамики или иннервации. Клинически кишечная непроходимость проявляется схваткообразными болями в животе, тошнотой, рвотой, задержкой стула и отхождения газов. В диагностике кишечной непроходимости учитываются данные физикального обследования (пальпации, перкуссии, аускультации живота), пальцевого ректального исследования, обзорной рентгенографии брюшной полости, контрастной рентгенографии, колоноскопии, лапароскопии. При некоторых видах кишечной непроходимости возможна консервативная тактика; в остальных случаях проводится хирургического вмешательство, целью которого служит восстановление пассажа содержимого по кишечнику или его наружное отведение, резекция нежизнеспособного участка кишки.
Общие сведения
Кишечная непроходимость (илеус) не является самостоятельной нозологической формой; в гастроэнтерологии и колопроктологии данное состояние развивается при самых различных заболеваниях. Кишечная непроходимость составляет около 3,8% всех неотложных состояний в абдоминальной хирургии. При кишечной непроходимости нарушается продвижение содержимого (химуса) – полупереваренных пищевых масс по пищеварительному тракту.
Кишечная непроходимость – это полиэтиологический синдром, который может быть обусловлен множеством причин и иметь различные формы. Своевременность и правильность диагностики кишечной непроходимости являются решающими факторами в исходе этого тяжелого состояния.
Причины кишечной непроходимости
Развитие различных форм кишечной непроходимости обусловлено своими причинами. Так, спастическая непроходимость развивается в результате рефлекторного спазма кишечника, который может быть обусловлен механическим и болевыми раздражением при глистных инвазиях, инородных телах кишечника, ушибах и гематомах живота, остром панкреатите, нефролитиазе и почечной колике, желчной колике, базальной пневмонии, плеврите, гемо- и пневмотораксе, переломах ребер, остром инфаркте миокарда и др. патологических состояниях. Кроме этого, развитие динамической спастической кишечной непроходимости может быть связано с органическими и функциональными поражениями нервной системы (ЧМТ, психической травмой, спинномозговой травмой, ишемическим инсультом и др.), а также дисциркуляторными нарушениями (тромбозами и эмболиями мезентериальных сосудов, дизентерией, васкулитами), болезнью Гиршпрунга.
К паралитической кишечной непроходимости приводят парезы и параличи кишечника, которые могут развиваться вследствие перитонита, оперативных вмешательств на брюшной полости, гемоперитониума, отравлений морфином, солями тяжелых металлов, пищевых токсикоинфекций и т. д.
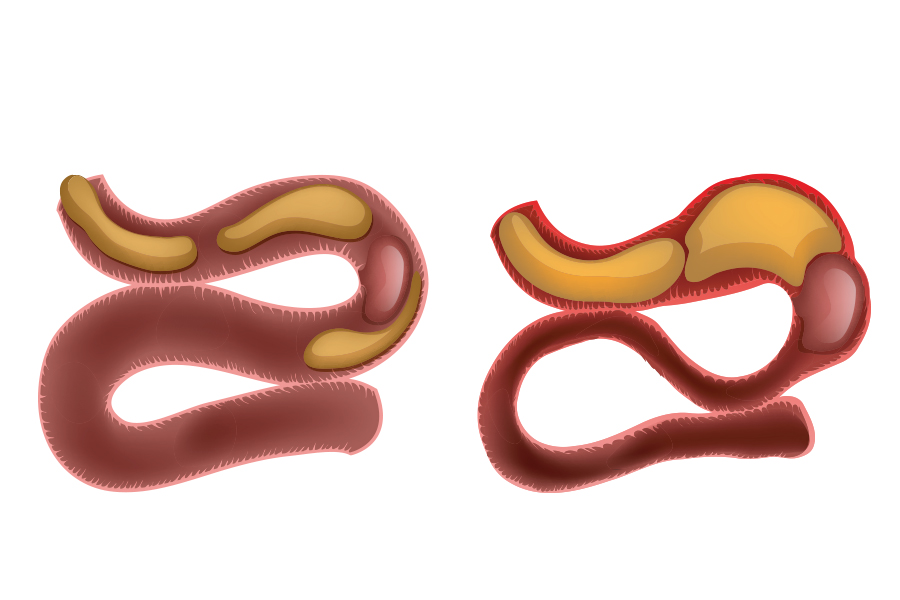
При различных видах механической кишечной непроходимости имеет место механические препятствия на пути продвижения пищевых масс. Обтурационная кишечная непроходимость может вызываться каловыми камнями, желчными конкрементами, безоарами, скоплением глистов; внутрипросветным раком кишечника, инородным телом; сдалением кишечника извне опухолями органов брюшной полости, малого таза, почки.
Причиной сосудистой кишечной непроходимости выступает острая окклюзия мезентериальных сосудов вследствие тромбоза и эмболии брыжеечных артерий и вен. В основе развития врожденной кишечной непроходимости, как правило, лежат аномалии развития кишечной трубки (удвоение, атрезия, меккелев дивертикул и др.).
Классификация
Существует несколько вариантов классификации кишечной непроходимости, учитывающих различные патогенетические, анатомические и клинические механизмы. В зависимости от всех этих факторов применяется дифференцированный подход к лечению кишечной непроходимости.
По морфофункциональным причинам выделяют:
1. динамическую кишечную непроходимость, которая, в свою очередь, может быть спастической и паралитической.
2. механическую кишечную непроходимость, включающую формы:
3. сосудистую кишечную непроходимость, обусловленную инфарктом кишечника.
По уровню расположения препятствия для пассажа пищевых масс различают высокую и низкую тонкокишечную непроходимость (60-70%), толстокишечную непроходимость (30-40%). По степени нарушения проходимости пищеварительного тракта кишечная непроходимость может быть полной или частичной; по клиническому течению – острой, подострой и хронической. По времени формирования нарушений проходимости кишечника дифференцируют врожденную кишечную непроходимость, связанную с эмбриональными пороками развития кишечника, а также приобретенную (вторичную) непроходимость, обусловленную другими причинами.
Симптомы кишечной непроходимости
Независимо от типа и уровня кишечной непроходимости имеет место выраженный болевой синдром, рвота, задержка стула и неотхождение газов.
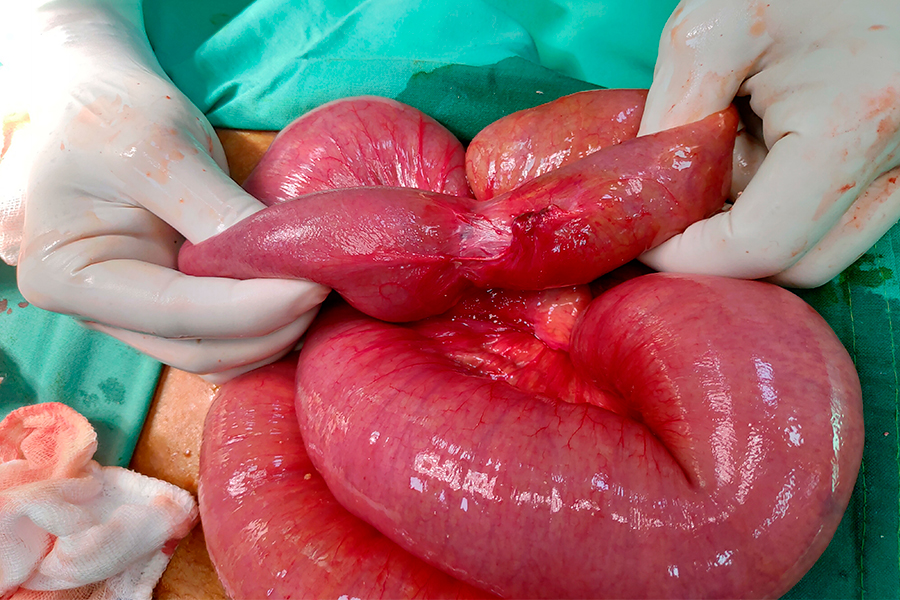
Абдоминальные боли носят схваткообразный нестерпимый характер. Во время схватки, которая совпадает с перистальтической волной, лицо пациента искажается от боли, он стонет, принимает различные вынужденные положения (на корточках, коленно-локтевое). На высоте болевого приступа появляются симптомы шока: бледность кожи, холодный пот, гипотония, тахикардия. Стихание болей может являться очень коварным признаком, свидетельствующим о некрозе кишечника и гибели нервных окончаний. После мнимого затишья, на вторые сутки от начала развития кишечной непроходимости, неизбежно возникает перитонит.
Типичным симптомом низкой кишечной непроходимости является задержка стула и отхождения газов. Пальцевое ректальное исследование обнаруживает отсутствие кала в прямой кишке, растянутость ампулы, зияние сфинктера. При высокой непроходимости тонкой кишки задержки стула может не быть; опорожнение низлежащих отделов кишечника происходит самостоятельно или после клизмы.
При кишечной непроходимости обращает внимание вздутие и асимметричность живота, видимая на глаз перистальтика.
Диагностика
При перкуссии живота у пациентов с кишечной непроходимостью определяется тимпанит с металлическим оттенком (симптом Кивуля) и притупление перкуторного звука. Аускультативно в ранней фазе выявляются усиленная кишечная перистальтика, «шум плеска»; в поздней фазе – ослабление перистальтики, шум падающей капли. При кишечной непроходимости пальпируется растянутая кишечная петля (симптом Валя); в поздние сроки – ригидность передней брюшной стенки.
Важное диагностическое значение имеет проведение ректального и влагалищного исследования, с помощью которых можно выявить обтурацию прямой кишки, опухоли малого таза. Объективность наличия кишечной непроходимости подтверждается при проведении инструментальных исследований.
Проведение УЗИ брюшной полости при кишечной непроходимости затруднено из-за выраженной пневматизации кишечника, однако исследование в ряде случаев помогает обнаружить опухоли или воспалительные инфильтраты. В ходе диагностики острую кишечную непроходимость следует дифференцировать от острого аппендицита, прободной язвы желудка и 12-перстной кишки, острого панкреатита и холецистита, почечной колики, внематочной беременности.
Лечение кишечной непроходимости
При подозрении на кишечную непроходимость производится экстренная госпитализация пациента в хирургический стационар. До осмотра врача категорически воспрещается ставить клизмы, вводить обезболивающие, принимать слабительные препараты, выполнять промывание желудка.
При отсутствии перитонита в условиях стационара производят декомпрессию ЖКТ путем аспирации желудочно-кишечного содержимого через тонкий назогастральный зонд и постановки сифонной клизмы. При схваткообразных болях и выраженной перистальтике вводятся спазмолитические средства (атропин, платифиллин, дротаверин), при парезе кишечника – стимулирующие моторику кишечника препараты (неостигмин); выполняется новокаиновая паранефральная блокада. С целью коррекции водно-электролитного баланса назначается внутривенное введение солевых растворов.
Если в результате предпринимаемых мер кишечная непроходимость не разрешается, следует думать о механическом илеусе, требующем срочного хирургического вмешательства. Операция при кишечной непроходимости направлена на устранение механической обструкции, резекцию нежизнеспособного участка кишки, предотвращение повторного нарушения проходимости.
При непроходимости тонкой кишки может выполняться резекция тонкой кишки с наложением энтероэнтероанастомоза или энтероколоанастомоза; деинвагинация, раскручивание заворота петель кишечника, рассечение спаек и т. д. При кишечной непроходимости, обусловленной опухолью толстой кишки, производится гемиколонэктомия и наложение временной колостомы. При неоперабельных опухолях толстого кишечника накладывается обходной анастомоз; при развитии перитонита выполняется трансверзостомия.
В послеоперационном периоде проводится возмещение ОЦК, дезинтоксикационная, антибактериальная терапия, коррекция белкового и электролитного баланса, стимуляция моторики кишечника.
Прогноз и профилактика
Прогноз при кишечной непроходимости зависит от срока начала и полноты объема проводимого лечения. Неблагоприятный исход наступает при поздно распознанной кишечной непроходимости, у ослабленных и пожилых пациентов, при неоперабельных опухолях. При выраженном спаечном процессе в брюшной полости возможны рецидивы кишечной непроходимости.
Профилактика развития кишечной непроходимости включает своевременный скрининг и удаление опухолей кишечника, предупреждение спаечной болезни, устранение глистной инвазии, правильное питание, избегание травм и т. д. При подозрении на кишечную непроходимость необходимо незамедлительное обращение к врачу.
Что будет если не лечить кишечную непроходимость
Среди механических факторов, приводящих к кишечной непроходимости, можно выделить следующие:
Динамическая кишечная непроходимость может возникать сразу после операции на брюшной полости, при перитоните, при отравлении (например, свинцом – развивается свинцовая колика, встречается у лиц, работающих на предприятиях по производству аккумуляторов).
Перенесенные операции на органах брюшной полости, открытые и закрытые травмы живота, долихосигма (аномально длинная сигмовидная кишка), дивертикулярная болезнь толстого кишечника, грыжи передней брюшной стенки, воспалительные болезни органов живота могут способствовать развитию кишечной непроходимости.
Симптомы острой кишечной непроходимости
Острая кишечная непроходимость не развивается внезапно. Обычно ей предшествуют симптомы нарушения функций кишечника: периодические боли вздутие и урчание в животе, чередование запоров с поносами.
Симптомы кишечной непроходимости весьма разнообразны и зависят главным образом от уровня обструкции кишечника: препятствие может находиться в верхних и нижних отделах тонкой кишки или в толстой кишке. Мы перечислим основные симптомы, встречающиеся при непроходимости кишечника. Следует понимать, что они редко присутствуют все одновременно, поэтому отсутствие нескольких из них не исключает наличие кишечной непроходимости.
Итак, к симптомам острой кишечной непроходимости относят: боль, рвота, запор, вздутие и напряжение живота, усиленная перистальтика и шок.
Боль всегда резко выражена с самого начала. Обычно она локализуется в эпигастрии (под ложечкой) или вокруг пупка, реже в нижних отделах живота, носит характер спазмов.
Отсутствие стула достаточно поздний симптом (развивается через 12 – 24 часа после начала болезни), поскольку первые часы после развития непроходимости нижележащие отделы могут рефлекторно опорожняться, создавая иллюзию нормы.
Выраженность вздутия и напряжения живота зависит от уровня обструкции кишечника. При непроходимости толстой кишки живот может быть вздут, как «барабан».
При развитии кишечной непроходимости порой на расстоянии слышно бурление, плеск, урчание в животе, что говорит об усиленной перистальтике кишечника. При отсутствии лечения эти звуки могут исчезать, что может ввести в заблуждение об улучшении состояния. В действительности это может говорить о развитии перитонита. Редко у худых людей можно через стенку живота увидеть перистальтику кишечника.
Учитывая большие потери жидкости, электролитов при рвоте, интоксикацию застойным содержимым кишечника, достаточно быстро при отсутствии лечения появляется учащение пульса, падение артериального давления, что может говорить о начале шока.
Указанные симптомы могут развиваться и при других заболеваниях. Среди последних: острый аппендицит, острый панкреатит, прободная язва желудка и двенадцатиперстной кишки, острый холецистит, перитонит, перекрут кисты яичника, внематочная беременность, тромбоэмболия мезентериальных сосудов кишечника, почечная колика и инфаркт миокарда. Однако в любом случае указанные заболевания так же требуют неотложной медицинской помощи и срочного осмотра врачом.
Диагностика острой кишечной непроходимости
При возникновении указанных симптомов следует обратиться к врачу-хирургу. После осмотра потребуется сдать общий анализ крови и мочи, пройти рентгенологическое и ультразвуковое обследование.
При рентгеноскопии органов брюшной полости можно увидеть раздутые петли кишечника, переполненные жидким содержимым и газом, так называемые чаши Клойбера и кишечные арки – это специфические симптомы кишечной непроходимости.
При ультразвуковом исследовании органов брюшной полости можно определить диаметр петель кишечника, наличие свободной жидкости в брюшной полости, что позволит подтвердить диагноз.
При наличии симптомов, а также типичной рентгенологической и ультразвуковой картины необходима срочная госпитализация в хирургический стационар.
В качестве метода обследования в хирургическом отделении возможно проведение повторного рентгенологического исследования с изучением пассажа бариевой взвеси по кишечнику. Бариевая взвесь (или взвесь сульфата бария) видна при рентгеноскопии и позволяет установить уровень обструкции, а также оценить динамику течения болезни. Для выявления патологии со стороны толстой кишки выполняют экстренную ирригоскопию – постановка клизмы с бариевой взвесью. При этом заполняют всю толстую кишку и оценивают ее состояние при рентгеноскопии.
Более инвазивным методом является колоноскопия. После очищения толстой кишки через анальное отверстие вводят гибкий эндоскоп и осматривают всю толстую кишку. С помощью колоноскопии можно обнаружить опухоль толстой кишки, взять биопсию, а также интубировать суженный участок, разрешив тем самым проявления острой кишечной непроходимости. Это позволяет выполнить оперативное вмешательство по поводу онкологического заболевания в более благоприятных условиях.
В диагностически сложных случаях выполняют лапароскопию – через прокол в передней брюшной стенке вводят эндоскоп и визуально оценивают состояние внутренних органов.
Лечение острой кишечной непроходимости
Лечение острой кишечной непроходимости начинают с консервативных мероприятий. Независимо от причины, вызвавшей данное состояние, всем больным показан голод и покой. Через нос в желудок проводят назогастральный зонд. Он необходим для опорожнения желудка, что способствует прекращению рвоты. Начинают внутривенное введение растворов и лекарственных препаратов (спазмолитических, обезболивающих и противорвотных средств). Проводят стимуляцию моторики кишечника подкожным введением прозерина. При ущемлении грыжи необходимо выполнение экстренной операции – купировать кишечную непроходимость в такой ситуации без оперативного вмешательства невозможно. В других случаях при неэффективности консервативного лечения также необходимо проведение оперативного вмешательства.
Перед операцией необходимо эластическое бинтование нижних конечностей для профилактики тромбообразования в венах голеней.
Операцию по поводу кишечной непроходимости выполняют под общим обезболиванием (интубационный эндотрахеальный наркоз с миорелаксантами). При данной патологии необходимо выполнение широкой срединной лапаротомии – срединный разрез на передней брюшной стенке. Такой разрез необходим для адекватного осмотра органов брюшной полости и поиска заболевания, вызвавшего непроходимость кишечника. В зависимости от установленной причины выполняют соответствующее оперативное пособие.
Особенности послеоперационного периода
Профилактика острой кишечной непроходимости
Основным методом профилактики возникновения и рецидива кишечной непроходимости является своевременное лечение заболеваний, вызывающих нарушение пассажа пищи по кишечнику. Сюда относится своевременное лечение грыж передней брюшной стенки, плановое диспансерное обследование толстого кишечника на предмет наличия онкологического заболевания и радикальное лечение опухолей толстой кишки.
При выполнении операций на органах брюшной полости предпочтение следует отдавать видеолапароскопическим методам оперативного лечения, после которых спаечный процесс минимально выражен, соответственно меньше вероятность развития спаечной болезни.
После операций на органах брюшной полости важно поменять пищевой режим. Необходимо питаться дробно (каждые 2 – 3 часа) небольшими порциями с ограничением продуктов, содержащих в большом объеме клетчатку и различные специи, которые раздражают слизистую оболочку кишечника.
Осложнения острой кишечной непроходимости
Заботьтесь о своем здоровье. Лучше переоценить серьезность ваших симптомов, чем поздно обратиться за медицинской помощью.
Кишечная непроходимость
Кишечная непроходимость — комплекс симптомов, формирующихся при полном или частичном нарушении трофики ЖКТ от ротового до анального отверстия. Синдром КН относится к тяжёлым состояниям. При отсутствии медицинской помощи пациент может столкнуться с интоксикацией организма каловыми массами, атрофией тканей пищеварительной системы, разрывами различных отделов кишечника, полиорганной недостаточностью.
Общие сведения
Рассматриваемый синдром приводит к полной или частичной блокировке просвета кишечника. Состояние угрожает жизни пациента и требует неотложной медицинской помощи. Непроходимость ЖКТ редко выступает самостоятельным заболеванием, в большинстве случаев становясь осложнением инфекционных патологий, системных расстройств, эндокринных нарушений и т. д.
Причины развития патологии
Разные формы КН обладают характерными симптомами, на основании которых происходит дифференциация патологии. Причинами наиболее распространённой формы непроходимости — рефлекторного спазма мускулатуры кишечника — становятся:
Сужение кишечного просвета при механической непроходимости обусловлено различными образованиями органического происхождения:
У детей причины развития КН могут быть связаны с врождёнными аномалиями развития кишечной трубки. В группе риска состоят люди, долгое время принимавшие анальгетики и долго соблюдавшие вынужденный малоподвижный образ жизни.
Виды патологии
Существует несколько вариантов типологизации синдрома КН. Наиболее часто врачи выделяют следующие типы непроходимости:
По локализации различают высокую и низкую тонкокишечную непроходимость (60-70% случаев), толстокишечную непроходимость (30-40% случаев). По степени сбоев проходимости пищеварительного тракта КН может быть полной или частичной; по клинике течения — острой, подострой и хронической. По времени формирования нарушений проходимости кишечника дифференцируют врождённую КН, связанную с внутриутробными пороками развития кишечной трубки, и приобретённую непроходимость, обусловленную другими причинами.
Симптомы кишечной непроходимости
Симптоматика патологии специфична:
Симптоматика полной непроходимости развивается резко, течение патологии острое. Симптомы частичной КН развиваются постепенно, стул и газы периодически отходят, что размывает клиническую картину и затрудняет постановку диагноза.
Стихание болей в животе через 12 часов после первых признаков закупорки кишечного тракта называется «мнимым улучшением», это результат некроза стенок кишечника, после которого наступает перитонит.
Локализация очага кишечной непроходимости имеет специфические признаки. При низкой КН происходит задержка стула и газов. При высокой КН стул может спорадически появляться, так как часть кишечника, расположенная ниже препятствия, опорожняется. При внедрении одной части кишки в другую наблюдаются кровянистые выделения из заднепроходного отверстия.
Диагностика патологии
Диагностические манипуляции выполняются гастроэнтерологом. Врач собирает анамнез и информацию о длительности симптомов непроходимости. Осмотр позволяет определить возможную причину возникновения КН (грыжу, послеоперационные рубцы) и специфические симптомы развивающейся патологии: вздувшийся асимметричный живот.
Для точной диагностики КН применяются инструментальные исследования:
Данные, полученные врачами во время этих процедур, используются при выполнении хирургического вмешательства или разработке консервативной терапии.
Лечение кишечной непроходимости
Характер заболевания не позволяет ограничить лечебные мероприятия неинвазивными методами или консервативной терапией. Терапия обладает комплексным характером и зависит от ряда патогенетических, анатомических и клинических факторов. Медикаментозные назначения подбираются в соответствии с видом КН и тяжестью течения патологии. Препараты призваны подготовить пациента к оперативной стадии лечения и помочь ему восстановиться в послеоперационный период.
Хирургическое вмешательство предполагает проведение полостной операции. Хирурги удаляют накопившиеся каловые массы, устраняют причину сужения просвета кишечника, удаляют поражённые некрозом участки органа.
Послеоперационная реабилитация
Протоколы послеоперационных мероприятий включают:
Рекомендована профилактика спаечного процесса (брюшной диализ, стимуляция моторики кишечника, антибактериальная терапия до и после операции, курс фибринолитических препаратов, применение антикоагулянтов).
Прогноз
Прогноз зависит от длительности заболевания и своевременности проведения операции, возраста пациента и сопутствующих заболеваний. При КН онкологической этиологии прогноз зависит от вида и распространённостью новообразования. Неблагоприятен прогноз для пожилых людей с хроническими заболеваниями сердечно-сосудистой системы.
Профилактика
Профилактика развития КН включает своевременный скрининг и удаление опухолей кишечника, предупреждение спаечной болезни, устранение глистной инвазии, правильное питание, избегание травм и т. д. При подозрении на кишечную непроходимость необходимо незамедлительное обращение к врачу.
Вопросы и ответы
— Какой врач диагностирует кишечную непроходимость?
— В зависимости от своевременности обращения, диагноз ставит гастроэнтеролог или хирург. В случаях симптоматической КН диагностировать непроходимость может онколог. Патология может быть обнаружена случайно при УЗИ или компьютерной томографии.
— В каких случаях пациента удаётся избежать операции на фоне КН?
— Консервативное лечение эффективно при выявлении расстройства на ранней стадии. Острое или осложнённое течение заболевание становится показанием для проведения операции.
— Какова продолжительность послеоперационной реабилитации?
— Реабилитационные процедуры могут продолжаться от 2 недель до полутора месяцев. Продолжительность этого периода определяется тяжестью КН и особенностями выполненного вмешательства.
Источники
При подготовке статьи использованы следующие материалы: