Что будет если не лечить краниосиностоз
Важность ранней диагностики врожденных деформаций черепа у детей
А.В. Лопатин, С.А. Ясонов, отделение челюстно-лицевой хирургии, ГУ «Российская детская клиническая больница» Росздрава
Практически любой врач курса общей анатомии помнит о существовании специфических форм черепа, таких, как скафоцефалический (вытянутый в передне-заднем направлении) и брахицефалический (увеличенный в ширину). Но редко кто вспоминает о том, что необычная форма черепа у ребенка во многих случаях является признаком преждевременного заращения черепных швов.
Конечно, все доктора знакомы с термином краниостеноз – преждевременное заращение швов черепа, приводящее к неспецифическому повреждению головного мозга вследствие недостаточного расширения полости черепа в период наиболее активного роста мозга. Когда возникает вопрос о том, как лечат краниостеноз немногие вспоминают о возможности хирургического иссечения преждевременно заросших швов и лишь единицы знают о существовании метода двухлоскутной краниотомии.
Между тем, по международной статистике, преждевременное закрытие одного из швов черепа (изолированный краниосиностоз) возникает примерной у одного из 1000 детей. Интересно отметить, что такая же частота характерна и у детей, имеющих расщелину губы. При этом ни у кого не вызывает трудностей диагностика расщелин губы, потому что таких пациентов, несомненно, видел каждый врач. Тогда как почти никто из врачей общей практики не может припомнить, видел ли он когда-нибудь ребенка с преждевременным заращением швов черепа.
Хождение по мукам
Краниосиностоз – преждевременное заращение одного или нескольких швов черепа, приводящее к формированию характерной деформации головы. Таким образом, уже в родильном доме ребенок с подозрением на краниосиностоз может быть выделен из общей массы новорожденных и направлен на дообследование. На практике, к сожалению, на этом этапе все деформации черепа, обнаруженные у детей, расцениваются врачами как особенности послеродовой конфигурации головы и им не уделяется должного внимания. В период новорожденности форме черепа также не придается большого значения. Обычный ответ педиатра на обеспокоенность родителей: «…Ничего страшного, хорошо прибавляет в весе, ушла желтуха, а голова такая оттого, что лежит на боку. Вот начнет ходить, и все исчезнет».
Психомоторное развитие детей проходит с отставанием, деформации черепа самопроизвольно не исчезают, некоторые деформации становятся менее заметными, скрываясь под волосами, другие ошибочно расцениваются врачами как иные заболевания, а третьи отступают на второй план при наличии более очевидных нарушений функции органов и систем. Зачастую малышей с краниосиностозами консультируют генетики, и нередко правильно устанавливается группа заболеваний и даже предполагается непосредственный генетический синдром. Несмотря на это, единицы таких пациентов поступают в специализированные клиники для проведения лечения. Подавляющее большинство детей, не получивших лечения, имеют сниженный интеллект и становятся инвалидами. Из-за необычной формы черепа нарушаются пропорции лица, и к периоду полового созревания у таких детей чаще, чем у других, возникают трудности в социальном общении и даже возможны суицидальные попытки.
Родители постепенно перестают обращать внимание на легкие деформации черепа, а при наличии выраженной у ребенка деформации лица детские хирурги разъясняют им, что исправление косметических дефектов проводится только в 16 лет.
Исходя из сказанного, можно заключить, что в нашей стране практически полностью отсутствует квалифицированная помощь детям с преждевременным заращением одного или нескольких швов черепа. При этом во всем мире на протяжении последних сорока лет лечению детей с врожденными деформациями черепа уделяется очень большое внимание, а разработанные методики оперативного лечения позволяют устранить компрессию мозга и значительно улучшить внешний вид детей с краниосиностозами уже в трех-шестимесячном возрасте. Основной причиной такого пробела является отсутствие доступной информации относительно особенностей диагностики и лечения врожденных деформаций черепа у детей. Для того чтобы немного исправить существующее положение, предлагаем рассмотреть самые общие вопросы диагностики и лечения краниосиностозов.
Диагностика
Рисунок 1
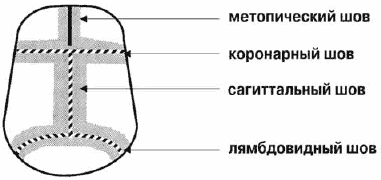
Основными швами свода черепа являются сагиттальный, коронарный, лямбдовидный и метопический (рис. 1). При преждевременном заращении костного шва происходит компенсаторный рост костей перпендикулярно к его оси (закон Вирхова). В результате появляется характерная деформация. Опишем наиболее часто встречающиеся формы краниосиностозов.
Сагиттальный краниосиностоз
Преждевременное заращение сагиттального шва приводит к увеличению передне-заднего размера черепа с нависающими лобной и затылочной областями и к уменьшению его ширины с формированием узкого овального лица (рис. 2). Такой вид деформации называют скафоцефалией, или ладьевидным черепом. Это наиболее частое заболевание среди общего числа изолированных синостозов (50-60%). Характерная форма черепа видна уже с рождения. При осмотре головы сверху заметно втяжение теменных областей, это дает ощущение циркулярной перетяжки свода черепа на уровне или чуть кзади от ушных раковин. Четко определяется большой родничок, причем его размеры не отличаются от нормы. Характерным считается наличие костного гребня, пальпируемого в проекции сагиттального шва.
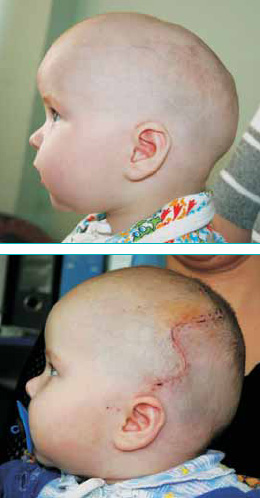
Рисунок 2: а – ребенок до и б – после устранения скафоцефалии.
Метопический краниосиностоз
Самым редким представителем группы изолированных краниосиностозов является метопический краниосиностоз, или тригоноцефалия, составляющая 5-10% от общего их количества. Несмотря на это, данное заболевание, пожалуй, чаще всего распознается как врожденная деформация черепа из-за характерной клинической картины.
При раннем замыкании метопического шва происходит формирование треугольной деформации лба с образованием костного киля, идущего от надпереносья до большого родничка. При взгляде на такой череп сверху видна четкая треугольная деформация с вершиной в области надпереносья. При этом верхние и латеральные края орбит смещаются кзади, что дает ощущение разворота плоскости орбит кнаружи и уменьшения межорбитального расстояния (гипотелоризм). Деформация лба настолько необычна, что дети с тригоноцефалией часто обследуются у генетиков и наблюдаются как носители наследственных синдромов, сопровождаемых снижением интеллекта. Действительно, тригоноцефалия рассматривается как неотъемлемая часть таких синдромов, как Opitz, Oro-facio-digital syndrom, и некоторых других. Верно и то, что многие синдромальные заболевания приводят к задержке интеллектуального развития, но частота их настолько низка, а клиническая картина настолько характерна, что не стоит всех детей, имеющих лишь метопический синостоз, причислять к группе риска по развитию умственной неполноценности.
Односторонний коронарный краниосиностоз
Коронарный шов расположен перпендикулярно срединной оси черепа и состоит из двух равноценных половин. Так что при преждевременном заращении одной из его половин формируется типичная асимметричная деформация, именуемая плагиоцефалией. Вид ребенка с плагиоцефалией характеризуется уплощением верхнеорбитального края орбиты и лобной кости на стороне поражения с компенсаторным нависанием противоположной половины лба (малыш как будто хмурится одной стороной лица). С возрастом более отчетливо начинает проявляться ипсилатеральное уплощение скуловой области и искривление носа в ту же сторону. В школьном возрасте присоединяется деформация прикуса, связанная с увеличением высоты верхней челюсти и как следствие – смещением нижней челюсти на стороне преждевременно закрывшегося шва. В тяжелых случаях имеется даже компенсаторное выбухание затылочной области со стороны синостоза. Нарушения со стороны органа зрения представлены чаще всего односторонним косоглазием. Плагиоцефалия чаще других расценивается как особенности послеродовой конфигурации головы. Но в отличие от последней она не исчезает в первые недели жизни, а, наоборот, с возрастом прогрессирует.
Таким образом, огромную роль в правильной постановке диагноза играет именно форма черепа.
Из инструментальных методов диагностики наилучшим является проведение компьютерной томографии с трехмерным ремоделированием изображения костей свода черепа и лица. Это обследование помогает выявить сопутствующую патологию головного мозга, подтвердить наличие синостоза в случае изолированного повреждения и установить все заинтересованные швы в случае полисиностоза.
Лечение
Самым активным периодом роста головного мозга считается возраст до двух лет. Таким образом, с функциональной точки зрения предотвратить краниостеноз можно ранним хирургическим лечением. Оптимальным возрастом для проведения операции по поводу краниосиностоза можно считать период с 3 до 9 месяцев. Преимуществами лечения в данном возрасте можно считать:
Если лечение выполняется после пяти лет, сомнительно, что оно приведет к значительному улучшению функции головного мозга. В большей степени операция будет направлена на устранение деформации головы.
Основной особенностью современного хирургического лечения является не только увеличение объема черепа, но и исправление его формы и сочетанной деформации лица в ходе одной операции.
Обобщая вышеизложенное, еще раз отметим: в нашей стране имеется обширный пласт больных, которые в силу низкой информированности медиков о современных возможностях диагностики и лечения краниосиностозов не получают адекватной помощи. Между тем диагностика таких состояний достаточно проста и возможна уже на ранних этапах. Своевременная квалифицированная помощь детям с краниосиностозами позволяет уже в первые месяцы жизни устранить не только функциональный дефицит, но и исправить сопутствующую косметическую деформацию.
Сведения об авторах:
Андрей Вячеславович Лопатин, зав. отделением челюстно-лицевой хирургии ГУ «Российская детская клиническая больница» Росздрава, профессор, д-р мед. наук
Сергей Александрович Ясонов, врач отделения челюстно-лицевой хирургии ГУ «Российская детская клиническая больница» Росздрава
Лечение краниосиностоза (деформации черепа)
Краниосиностозом называют преждевременное срастание у ребенка одного или нескольких швов, разделяющих черепные кости. Опасность данной патологии в том, что головной мозг новорожденного довольно быстро увеличивается в размерах, а значит ему необходимо пространство для роста. Например, уже в годовалом возрасте объем мозга почти в 3 раза больше, чем на момент рождения. А в возрасте двух лет этот показатель выше в 4 раза. К размерам головного мозга взрослого человека мозг ребенка приближается только к третьему-четвертому году жизни.
Пока ребенок активно растет, костные структуры черепа должны иметь возможность смещаться и раздвигаться. Только в этом случае растущему мозгу будет предоставлен необходимый объем черепной коробки. Если же межкостные черепные швы преждевременно срослись, то этого пространства не хватает. А следовательно, все мозговые структуры начинают постепенно сдавливаться, что в значительной мере нарушает их работу.
Если не принять срочные медицинские меры, то краниосиностоз нанесет непоправимый ущерб тканям головного мозга ребенка и в целом нормальному психическому и физическому развитию.
Каковы причины краниосиностоза?
Данное нарушение довольно часто связано с заболеваниями, способными передаваться по наследству. Это так называемые синдромальные краниосиностозы. Они становятся частью клинических проявлений таких генетических патологий, как синдром:
При данных заболеваниях у пациентов часто присутствует и еще целый ряд характерных нарушений. В зависимости от синдрома это могут быть различные сочетания следующих патологий:
Каковы симптомы краниосиностоза?
В первую очередь это неправильная форма черепа у детей. Помимо деформаций черепных костей признаками данной патологии становятся проявления, вызванные сдавлениями и повреждениями нервной ткани головного мозга:
Как диагностируют краниосиностоз?
Заподозрить данную патологию можно непосредственно в процессе визуального осмотра ребенка. Причем в зависимости от того, какие именно черепные швы преждевременно срослись, будет меняться и форма черепа:
Для того, чтобы выявить степень и форму заболевания назначают рентгенографию костей черепа или их компьютерную томографию. Эти исследования помогут точно определить как типы сращения швов, так и степень краниосинтостоза. Кроме того, при проведении эхоэнцефалографии у таких пациентов нередко выявляют повышение внутричерепного давления.
Кто и как лечит краниосиностозы?
Очевидно, что такие анатомические нарушения строения и развития черепа невозможно исправить консервативным путем. Поэтому основным способом лечения данной патологии является хирургическое вмешательство. Суть его заключается в рассечении сросшегося шва и аккуратном раздвигании черепных костей для освобождения мозговых структур. Хирурги «Анадолу» рекомендуют выполнять такую операцию как можно раньше, когда имеются максимальные шансы на полное устранение всех последствий краниосиностоза. В нашей клинике в лечении таких пациентов участвует междисциплинарная команда, которая включает нейрохирургов, ортодонтов, радиологов, медицинских генетиков, офтальмологов, оториноларингологов и других специалистов.
Записаться на консультацию, чтобы задать вопросы об устранении краниосиностозов у детей в клинике «Анадолу», можно по телефону 8 800 550 6891 или уточнить в ближайшем региональном представительстве клиники в России.
Материал подготовлен по согласованию с врачом медицинского центра «Анадолу» профессором Халилем Ибрагимом Джантером.
Лечащие врачи:
Халиль Ибрагим Джантер
Пластический, реконструктивный и эстетический хирург
Краниостеноз у детей
О заболевании
Среди деформаций черепа встречаются врожденные и приобретенные. Врожденные появляются еще во время беременности, и ребенок рождается с определенным пороком развития. Приобретенные возникают после родов, чаще всего в результате травмы или определенного вмешательства, например, хирургического.
Краниостеноз у детей может быть как врожденным, так и приобретенным после рождения. Этот дефект представляет собой досрочное сращение или отсутствие швов в костях черепа, которые в норме должны оставаться пластичными для естественного роста и развития мозга ребенка. В результате внутричерепное давление повышается, а форма черепа видоизменяется. Если речь идет о пороке развития, краниостеноз у новорожденных может сопровождаться и другими дефектами, которые затрагивают головной мозг и другие органы тела. В случае с приобретенным заболеванием сращение швов происходит из-за травмы или хирургического вмешательства.
Краниостеноз встречается у одного из 1000 новорожденных.
Из-за чего возникает заболевание
Врачи единогласны во мнении: наследственность на преждевременное сращение костей черепа не влияет. И если с приобретенным заболеванием ситуация более или менее понятна, то на появление врожденного с разной долей вероятности могут влиять:
Чем опасен краниостеноз
Отсутствие подвижных швов в черепе остро ограничивает головной мозг. Поэтому чем раньше приходит помощь при краниостенозе, тем более высока вероятность полного излечения ребенка в будущем. Механизмы компенсации у младенцев до 2 лет очень высоки, реабилитация же после этого возраста оказывается более сложной и продолжительной. Если не пройти лечение своевременно, заболевание может вызывать следующие состояния:
Если же не пройти лечение своевременно, заболевание может вызывать следующие состояния:
Каким бывает краниостеноз у детей
В первую очередь зависит от того, есть ли у ребенка другие пороки развития. Иногда патология сопровождает различные синдромы — тогда ее называют синдромальной. Например, она может возникать одновременно со сращением пальцев на руках или ногах, расщелиной нёба или губы, мозговыми грыжами.
Если сращение швов в костях черепа происходит без других дефектов развития, оно считается несиндромальным, то есть самостоятельным.
Врачи классифицируют болезнь на виды исходя из того, какие именно черепные швы срастаются:
Синостоз — или сращение швов — может вовлекать в себя от одного до нескольких швов. Существует понятие пансиностоза — полного зарастания всех швов. Такой вид патологии можно считать наиболее тяжелым, он встречается реже остальных.
Как проходит лечение краниостеноза у детей
Способ устранить патологию только один — хирургическая операция. Ее проводят, чтобы восстановить форму костей черепа. После того, как кости принимают естественную форму, их скрепляют мини-шурупами или мини-пластинами, хирургической проволокой, которые удаляют через год. Их удаляют через год. В ходе операции врачи используют современный технологичный биодеградирующий материал, который не нужно удалять хирургически — он постепенно растворяется сам, а на его месте прирастает собственная костная ткань. Это существенно упрощает восстановление пациента.
Наилучших результатов можно ожидать, если операция проводится в возрасте от 3–4 месяцев до 2 лет. Сильные деформации черепа иногда можно заметить только после того, как кости заканчивают свое формирование, то есть в возрасте 5–6 лет. В таких случаях патология проявляет себя сильными головными болями, ухудшением зрения и повышением внутриглазного давления, повышенной утомляемостью и раздражительностью.
Если заболевание возникает как ответ на трепанацию черепа или после травмы, деформированный участок кости удаляют, а на его место устанавливают имплант из современного материала — полимера, металла или керамики.
Медицинские организации
Помощь благотворительного фонда «Линия жизни» в лечении детей с краниостенозом заключается в покупке перевязочных материалов и инструментов, которые требуются для коррекции дефекта.
«Легко ли человеку с деформацией лица и головы жить в обществе?» Как в России лечат детей с краниосиностозом
Каждый год в России рождается около двух тысяч детей с краниосиностозом — ранним закрытием черепных швов, но даже в медицинском сообществе далеко не все подозревают, что такая болезнь существует, а российские стандарты ее лечения устарели.
Чтобы понять, почему так вышло, «Такие дела» поговорили с мамой ребенка с краниосиностозом, а также с челюстно-лицевым хирургом и представителем одного из благотворительных фондов, помогающих со сбором средств на лечение заболевания.
Что такое краниосиностоз и чем он опасен?
Различают краниосиностозы простые, когда поражается один шов, и сложные — с поражением сразу нескольких швов.
В норме череп ребенка постоянно меняется, правильно и пропорционально увеличивается в размерах именно благодаря тому, что кости соединены швами. Швы начинают срастаться — «закрываться», как говорят врачи, — примерно в два года. Поскольку у ребенка с краниосиностозом один или несколько швов закрываются раньше времени, голова продолжает расти лишь в тех местах, где швы не соединились. Череп заметно деформируется, однако это визуальное следствие заболевания далеко не самое страшное. Если ничего не предпринимать, то в дальнейшем у ребенка может возникнуть задержка психомоторного развития, ряд неврологических проблем вплоть до глубокой инвалидности.
По словам доктора медицинских наук, профессора, руководителя Центра хирургии головы и шеи Российской детской клинической больницы Российского национального исследовательского медицинского университета имени Н. И. Пирогова Минздрава России Андрея Лопатина, выявить краниосиностоз у ребенка можно еще до рождения.
«Порок развития можно заметить при ультразвуковом исследовании плода во второй половине беременности, — рассказывает Лопатин, — однако докторов, занимающихся УЗИ, следует учить этому. К сожалению, не все ультразвуковые диагносты способны поставить такой диагноз или даже просто обратить внимание на некие отклонения в этой области. Происходит это в силу того, что многие врачи попросту не знают о существовании такого состояния. В медвузах это преподают, к сожалению, нечасто, не на всех кафедрах, и многие студенты, ординаторы приходят в практику, не зная о таком пороке».
Нельзя обходить вниманием и аспект социальной адаптации людей с краниосиностозом.
«Легко ли человеку с деформацией лица и головы жить в обществе, просто выходить на улицу? Порассуждаем над цифрами: один человек на тысячу, соответственно, около 2000 человек в год рождаются с краниосиностозом, — говорит Андрей Лопатин. — 20 тысяч человек за десять лет. А оперируется максимум человек 300—500 в год. 1500 — “за бортом”».
Из-за чего возникает краниосиностоз?
Деформации черепа бывают врожденными или приобретенными. Краниосиностоз — это врожденная деформация, и медицина по сей день не дала точного ответа, как именно эта патология возникает.
Ученые за рубежом выдвинули несколько теорий развития краниосиностоза. В одном из исследований врачей Бостонской детской больницы указано, что у 6—11% детей с краниосиностозом были родственники с этим заболеванием. Научные изыскания ученых медицинского центра Ирвинга Колумбийского университета показали, что преждевременному сращиванию способствует высокий уровень гормонов щитовидной железы. Есть также ряд американских исследований, свидетельствующих, что риск возникновения краниосиностоза повышается из-за неблагоприятных внешних факторов и вредных привычек, например курения матери во время беременности, употребления ею психотропных веществ.
Словом, до сих пор до конца не установлено, как возникает краниосиностоз, но врачи склоняются к мнению, что это генетическая патология.
«Бытует ошибочное мнение, что краниосиностоз может возникнуть из-за неправильного положения ребенка в матке в период беременности или некоей травмы во время родов, однако это не так, — говорит Андрей Лопатин. — Это закладывается в утробе матери, и виной всему — генетическая предрасположенность. Такая точечная мутация, которая, в общем-то, может дальше и не проявляться. Неправильное положение ребенка в утробе, травмы, полученные во время родов, никак не влияют на возникновение и развитие краниосиностоза».
Впрочем, по словам Лопатина, семейные формы — когда ребенок с краниосиностозом вырастает и у него рождается такой же ребенок — наблюдаются в России крайне редко. Тем не менее, отмечает хирург, дети, родители которых болели краниосиностозом, входят в группу риска, и им необходимо повышенное внимание в первые месяцы жизни.
Вопросы диагностики
Юлия Вереина родила Алису на восьмом месяце. Как любому недоношенному ребенку, врачи уделяли Алисе особое внимание, и казалось, что самое страшное уже позади — внешне по всем показателям девочка развивалась нормально. Анализы тоже были в норме. Но в три с половиной месяца после рождения невролог заподозрил у Алисы краниосиностоз. УЗИ, а затем и КТ подтвердили диагноз: заросли родничок и коронарные швы.
«Мы с мужем стали искать докторов, собирать информацию, — рассказывает Юлия Вереина. — Перечитали всё, проконсультировались со многими нейрохирургами. Они смотрели снимки и консилиумом решали, нужна ли операция.
Потому что может так случиться, что через пару лет функции головного мозга начнут угасать. И вы как родитель себе этого не простите».
По словам Андрея Лопатина, чаще всего краниосиностоз подтверждают у маленьких детей на компьютерной томографии головы. Опытный врач сразу определит краниосиностоз у новорожденного и немедленно отправит к специалисту. А вот незнающий может и проглядеть.
Алисе, можно сказать, повезло. Но в тот момент ее мама Юлия так не считала: новость, что малышке требуется операция на голове, сперва показалась ей дикостью.
«Я думала, не переживу этого, сердце разорвется от тревоги. А тут еще предновогодняя суета, не к каждому врачу сразу попадешь, — рассказывает Юлия. — Но у меня как будто вовремя автопилот включился: мы с мужем систематически обходили врачей, консультировались, и я сердцем примирилась с необходимостью хирургического вмешательства. Был, впрочем, один хирург, который сказал: “Давайте понаблюдаем, посмотрим в 12 месяцев, что будет”. Но другие врачи меня переубедили».
Когда Алисе исполнилось шесть месяцев, она легла на операционный стол к Андрею Лопатину.
«Хорошо, если родители обращаются к специалисту уже через пару недель после рождения ребенка, — говорит хирург. — Но нередки случаи, когда приводят пятилетних детей, которым, к сожалению, уже и помочь-то нечем. К пяти годам ребенок, как правило, либо приспособился более или менее нормально жить с этой деформацией, либо уже глубокий инвалид. Такая вот развилка: может так, а может этак. Поэтому главный вопрос именно в ранней диагностике ».
Медицина не стоит на месте: на сегодняшний день такие операции делают и в регионах, причем успешно. Дети выздоравливают, уходят домой, наблюдаются до определенного времени. Оканчивают университеты, школы, работают…
«Сейчас мы пытаемся включать дидактические материалы по краниосиностозу в программу обучения студентов-медиков, — рассказывает Андрей Лопатин. — Читаем лекции, занимаемся подготовкой ординаторов, аспирантов. Проводим школы, семинары, издаем методички. Работаем над созданием специального сайта, информирующего пациентов и врачей о возможностях современной хирургии головы и шеи, включая краниосиностозы».
Лечение
Лечение краниосиностоза — это всегда операция. Хирург вскрывает швы свода, расширяет внутричерепное пространство, возвращая черепу правильную форму, фиксирует его в таком состоянии. После операции никакого дополнительного хирургического вмешательства, как правило, не требуется — швы зарастают сами. Сейчас врачи используют современные материалы, которые не нужно удалять хирургически — они постепенно рассасываются.
«Другого лечения не показано, потому что шов как был заросшим, так таким и останется, деформация черепа будет нарастать пропорционально росту ребенка, — говорит хирург Андрей Лопатин. — Оптимальный возраст для лечения краниосиностоза — шесть-семь месяцев, то есть на операцию есть полгода от рождения ребенка».
По словам Лопатина, операцию можно провести и в более позднем возрасте — до трех лет, но это уже совершенно другая история.
«После трех лет дети с краниосиностозом, как правило, уже пострадавшие: с отставанием речевого, психомоторного развития, с тяжелыми неврологическими проблемами, — говорит хирург. — Ранняя операция — это превентивная хирургия: мы предупреждаем возможные проблемы — то, что может случиться».
Операция у ребенка с краниосиностозом в любом возрасте — чрезвычайно сложная процедура с массой подводных камней, требующая опытной и слаженной, натренированной команды, состоящей из челюстно-лицевого хирурга, нейрохирурга, анестезиолога, реаниматолога, рентгенолога, медсестер… Плюс медицинское учреждение должно быть специально подготовлено для подобного рода манипуляций.
«Почти 25 лет ушло на детальное освоение этих методик, на формирование такой команды, — рассказывает Андрей Лопатин. — Но, к сожалению, в последнее время это стало “модно” среди хирургов: дескать, я сейчас пальцами щелкну, и получится. И, как следствие, к нам порой поступают дети с чудовищными осложнениями. Родители привозят детей с тяжелыми послеоперационными деформациями и дефектами черепа. Требуют, просят, умоляют переделать… Но часто это просто невозможно. Это вопрос подготовки врачей, вопрос тренировки, это должно быть осознанно и правильно сделано».
Цена операции
Формально операция включена в перечень высокотехнологичной медицинской помощи и проводится бесплатно. Но проблема в том, что метод, включенный в перечень более десяти лет назад, предполагает использование титановых и других металлических имплантатов, зачастую связанных с рядом осложнений. Кроме того, в этом случае требуется повторная операция для удаления металлоконструкций. Тем временем медицина шагнула далеко вперед: появились биодеградируемые имплантаты, которые врачи используют для повышения безопасности и эффективности операции у детей с краниосиностозом. Однако этот современный метод пока не оплачивается государством, и родителям, безусловно стремящимся сделать такой травмирующий опыт минимальным, без повторных операций, зачастую приходится полностью самим оплачивать лечение.
Хирург Андрей Лопатин подтвердил, что пластины и шурупы иностранного производства, необходимые для операции, в России оплачивают, как правило, благотворительные фонды.
«Металл ставить малышам по большей части невозможно чисто технически. Поэтому для них оптимально использовать биодеградируемые фиксирующие материалы. Это мировая практика. И даже в достаточно богатых странах это оплачивают благотворительные фонды», — сказал хирург.
Елена Тимошина, координатор медицинских программ благотворительного фонда «Созидание», согласна, что российские официальные протоколы лечения краниосиностоза несколько устарели.
«Есть новые технологии, которые предусматривают лучшие подходы и другие материалы. И часто бывает, что эти материалы не предусмотрены государственными стандартами помощи пациентам, — говорит Елена Тимошина. — Медицина — достаточно консервативное направление, и инновационные методики включаются в стандарты помощи часто после многолетней клинической практики. Но, если врач рекомендовал пациенту использование пластин, которые надо приобрести на собственные средства, значит он знает, как сделать такую операцию эффективнее именно с такими материалами».
Современные расходные материалы для одной такой операции стоят, по словам Тимошиной, от 300 тысяч рублей. В фонд «Созидание» один-два раза в месяц с просьбой о помощи обращаются родители детей, больных краниосиностозом.
«Невозможно определить сроки сбора, — говорит Елена Тимошина. — Это может быть неделя или полтора месяца. А может быть и один день, когда фонд проводит мероприятие и все собранные средства направляются на оплату расходных материалов для проведения оперативного лечения».
Есть ли альтернатива операции?
«Узнав диагноз Алисы, мы с мужем консультировались со многими врачами, в том числе были у одного известного остеопата, который предлагал нам повременить с операцией, попробовать “более щадящие способы”, говорил, дескать, “черепные швы подвижны”, а “кости черепа можно растянуть руками”», — рассказывает Юлия Вереина.
Но профессиональные неврологи и хирурги быстро отговорили семью Вереиных от альтернативной медицины, которая, кроме того, что может нанести вред сама по себе, еще и отнимет драгоценное время, в которое возможна операция, — пока швы черепа не заросли. Врачи были категоричны. «У вас не проблема. У вас стопроцентное показание к операции.
Внутричерепное давление уже повышается, вы просто теряете время. Вы пройдете через это и все забудете!» — говорили они маме Алисы.
«Мы перестали читать форумы, ознакомились с брошюрами и материалами для хирургов и решились на операцию, — рассказывает Юлия Вереина. — Ведь на это отводится не так много времени — пара лет, и потом уже ничего исправить нельзя. Никакие лекарства не помогут! И, кстати, на всех этих форумах я не встречала ни одного родителя, который бы согласился на операцию, а потом пожалел об этом. Наверняка они все потом ходили и свечки за хирургов ставили!»
Сейчас Алиса чувствует себя замечательно, и ее мама с нетерпением ждет, когда контрольная КТ подтвердит, что опасность миновала. На голове девочки остался лишь зигзагообразный шрамик. Но под волосами его почти не видно, и тот, кто не знает, что Алиса перенесла операцию, шрама даже не замечает.
«Слава богу, все зажило! — рассказывает Юлия. — Когда Алиса пришла в себя после наркоза, она плакала. Но потом — мы еще пять дней лежали в больнице — боль прошла. Надеемся, что развитие ребенка пойдет как должно! Не случится непредвиденных обстоятельств, не угаснет речь, не подведет тело. Я всех родителей призываю обследоваться первый год почаще и, если уж что-то обнаружили, не запускать, не гоняться за альтернативными методами лечения. Это страшно, но это нужно и это того стоит!»
Каждый день мы пишем о самых важных проблемах в нашей стране. Мы уверены, что их можно преодолеть, только рассказывая о том, что происходит на самом деле. Поэтому мы посылаем корреспондентов в командировки, публикуем репортажи и интервью, фотоистории и экспертные мнения. Мы собираем деньги для множества фондов — и не берем из них никакого процента на свою работу.
Но сами «Такие дела» существуют благодаря пожертвованиям. И мы просим вас оформить ежемесячное пожертвование в поддержку проекта. Любая помощь, особенно если она регулярная, помогает нам работать. Пятьдесят, сто, пятьсот рублей — это наша возможность планировать работу.
Пожалуйста, подпишитесь на любое пожертвование в нашу пользу. Спасибо.
Новости
На Ваш почтовый ящик отправлено сообщение, содержащее ссылку для подтверждения правильности адреса. Пожалуйста, перейдите по ссылке для завершения подписки.
Если письмо не пришло в течение 15 минут, проверьте папку «Спам». Если письмо вдруг попало в эту папку, откройте письмо, нажмите кнопку «Не спам» и перейдите по ссылке подтверждения. Если же письма нет и в папке «Спам», попробуйте подписаться ещё раз. Возможно, вы ошиблись при вводе адреса.
Исключительные права на фото- и иные материалы принадлежат авторам. Любое размещение материалов на сторонних ресурсах необходимо согласовывать с правообладателями.
По всем вопросам обращайтесь на mne@nuzhnapomosh.ru
Нашли опечатку? Выделите слово и нажмите Ctrl+Enter
Нашли опечатку? Выделите слово и нажмите Ctrl+Enter
Благотворительный фонд помощи социально-незащищенным гражданам «Нужна помощь»
Адрес: 119270, г. Москва, Лужнецкая набережная, д. 2/4, стр. 16, помещение 405
ИНН: 9710001171
КПП: 770401001
ОГРН: 1157700014053
р/с 40703810701270000111
в ТОЧКА ПАО БАНКА «ФК ОТКРЫТИЕ»
к/с 30101810845250000999
БИК 044525999
Благотворительного фонда помощи социально-незащищенным гражданам «Нужна помощь» в отношении обработки персональных данных и сведения о реализуемых требованиях к защите персональных данных