диафрагма уплощена что это значит
Диафрагма уплощена что это значит
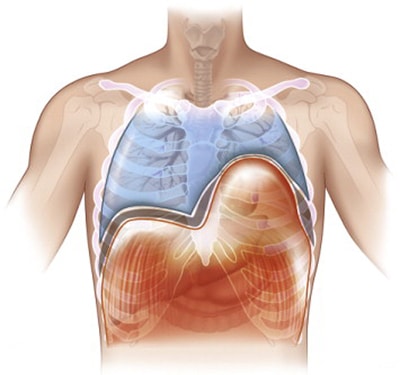
Диафрагма (diaphragma от греч. — перегородка), или грудобрюшная преграда — это куполообразная перегородка, которая разделяет грудную и брюшную полости. Выделяют центральную сухожильную и краевую мышечную части диафрагмы. Сокращаясь и расслабляясь диафрагма принимает участие в акте дыхания.
Релаксация диафрагмы – одностороннее стойкое высокое расположение диафрагмы, сохраняющей свою непрерывность и прикрепление в обычных местах.
В основе заболевания — повреждение диафрагмального нерва, при котором диафрагма расслабляется и не сокращается (т.е. наступает её релаксация). Так как в брюшной полости положительное давление, а в грудной клетке в большей части отрицательное, то органы брюшной полости давят на релаксированный купол диафрагмы. Таким образом, купол диафрагмы поднимается выше обычного, сдавливая собой соответствующее легкое. Часто заболевание так и называют — релаксация купола диафрагмы.
При диафрагмальной грыже органы брюшной полости перемещаются в грудную клетку через образовавшийся дефект, слабую зону диафрагмы или через расширенное естественное отверстие диафрагмы. В отличие от грыж при релаксации диафрагмы имеется резкое истончение ее и отсутствие мышц в целом купоне диафрагмы или в какой-либо части. Этот участок или весь купол выпячивается высоко в грудную клетку вместе с прилежащими органами брюшной полости. Выраженные грыжевые ворота при этом отсутствуют, поэтому ущемление при этом заболевании невозможно.
Релаксация диафрагмы — причины
Наиболее частой причиной травмы диафрагмального нерва являются операции на органах средостения:
Соответственно, основным методом профилактики является тщательная визуализация и предупреждение повреждений диафрагмального нерва во время операций на органах средостения.
На втором месте по частоте развития релаксации диафрагмы стоит травма груди и шеи. Повреждения диафрагмального нерва могут возникать при гематоме средостения, травме шейного отдела позвоночника, разрывах диафрагмы, в которые вовлечен диафрагмальный нерв.
Классификация
Разделяют врожденную и приобретенную релаксации диафрагмы. Виды приобретенной:
По расположению релаксация может быть:
Расслабление диафрагмы может быть полным (тотальным) или частичным (локальным).
Локальная релаксация диафрагмы
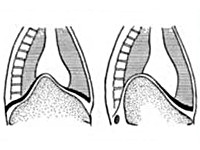
Частичная или локальная релаксация диафрагмы, как правило, наблюдается справа. Чаще всего ограниченная релаксация локализуется в передне-медиальном отделе диафрагмы справа, что может объясняться слабостью мышечных пучков, отходящих в этой области от задней поверхности грудины. Слева этот участок прикрыт париетальным листком перикарда и верхушкой сердца. При этом купол диафрагмы дугообразно выпячивается в сторону легкого, а печень деформируется, повторяя форму области релаксации.
Причиной ограниченной релаксации могут быть следующие заболевания:
Главным признаком ограниченной релаксации является локальное дугообразное выпячивание передне-медиальной части диафрагмы и ее истончение на этом участке. Чаще заболевание протекает бессимптомно, реже больные предъявляют жалобы на боль в груди или в области сердца, кашель; могут встречаться и диспепсические явления.
Признаки релаксации диафрагмы
По клиническому течению релаксации диафрагмы выделяют 4 формы:
Выраженность симптомов релаксации диафрагмы весьма различна – от полного отсутствия симптомов заболевания до значительных функциональных расстройств пищеварительной, дыхательной, сердечно-сосудистой и других систем.
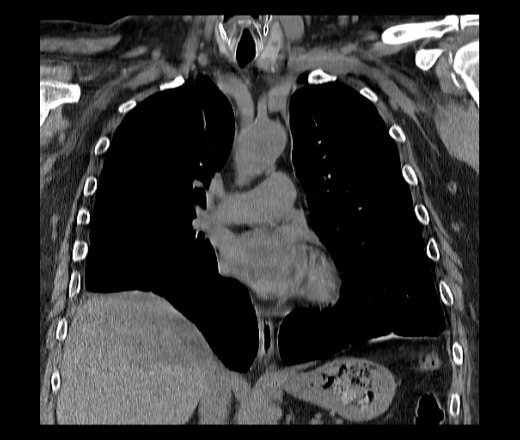
Симптомы зависят от выраженности смещения диафрагмы и органов брюшной и плевральной полостей, а также от стороны поражения: наиболее выраженной, как правило, бывает левосторонняя релаксация. При этом из брюшной полости высоко вверх поднимаются желудок, толстая кишка, селезенка, реже – тонкая кишка. Смещенный вверх желудок претерпевает те же изменения положения, что и при диафрагмальной грыже – его большая кривизна поворачивается кверху и прилежит к диафрагме.
Наиболее характерные симптомы
В каждом отдельном случае на первый план выступает определенная группа симптомов со стороны тех органов, функция которых наиболее нарушена. В зависимости от этого выделяют три основных синдрома:
У детей выделяют особую кардиореспираторную форму релаксации.
Дыхательный синдром проявляется одышкой после незначительной физической нагрузки, изменения положения тела и, что особенно характерно, после приема пищи. Частым проявлением дыхательного синдрома является раздражающий сухой кашель, также возникающий после приема пищи или изменения положения тела. Дыхательный синдром обусловлен выключением половины диафрагмы из дыхания, давлением ее на нижние отделы легкого.
Сердечно-сосудистый синдром связан со смещением сердца и характеризуется тахикардией, аритмией, ощущением сердцебиения и ангинозными болями. Он обусловлен смещением и ротацией сердца вследствие высокого стояния купола диафрагмы.
При пищеварительном синдроме отмечается:
Причиной указанных жалоб является выпадение динамической функции диафрагмы, перегиб абдоминального отдела пищевода, заворот желудка с растяжением его и нарушением кровообращения, что может провоцировать развитие эрозивного гастрита, венозного стаза и язв. Осложнениями могут быть рецидивирующие желудочно-кишечные кровотечения; в литературе имеются даже описания случаев гангрены желудка.
Диагностика
ЭКГ. Инструментальные исследования дают возможность выявить нарушения функции внешнего дыхания, характерно значительное уменьшение ЖЕЛ. На электрокардиограмме у таких больных часто наблюдаются экстрасистолы, признаки замедления внутрижелудочковой проводимости и нарушения коронарного кровообращения.
Рентген. Рентгенологическое исследование является решающим в диагностике релаксации, при этом определяются следующие симптомы:
Нередко выявляется ателектаз нижних отделов легкого и смещение средостения.
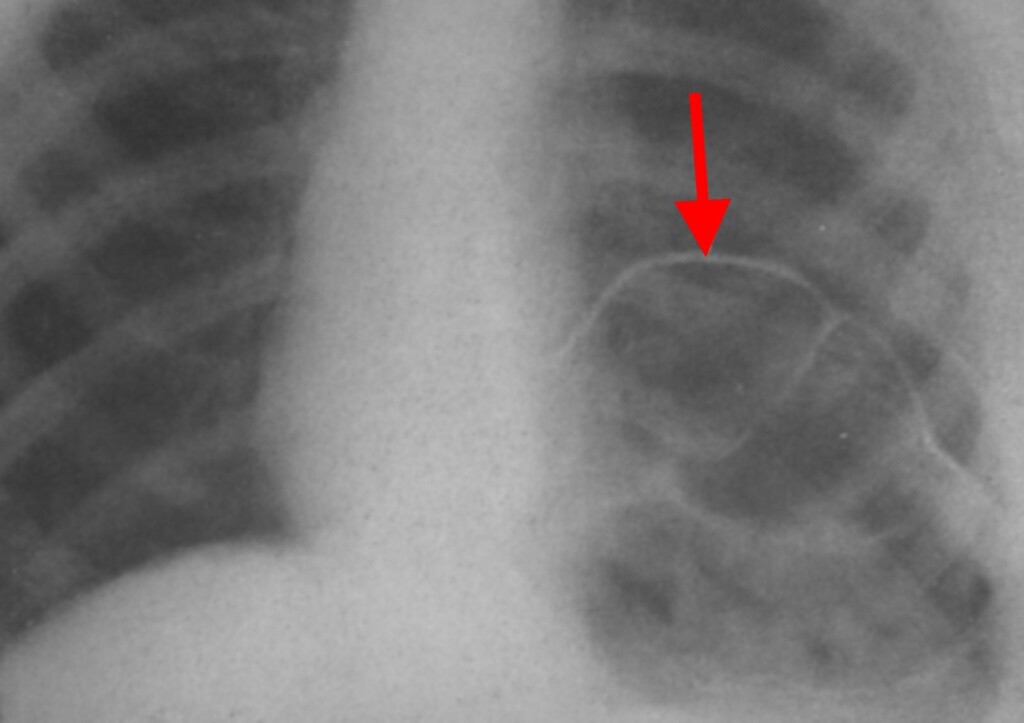
КТ. Наиболее информативным методом исследования является компьютерная томография, дающая полную информацию о степени релаксации и характере изменений органов грудной и брюшной полостей. Во всех случаях релаксации, даже при небольшой ее выраженности, наблюдается ателектаз и воспалительные изменения базальных сегментов легкого. С внедрением компьютерной томографии практически отпала надобность в остальных традиционных методах дифференциальной диагностики.
Лечение
Лечение релаксации диафрагмы только хирургическое.
Показанием к плановой операции является релаксация:
Экстренные показания к операции возникают при завороте желудка, разрыве диафрагмы, остром желудочном кровотечении и других осложнениях.
Задачей хирургического вмешательства является восстановление исходного уровня стояния диафрагмы, в результате чего грудные и брюшные органы должны занять свое нормальное положение. Операция заключается в пластике диафрагмы собственными тканями или пластике сетчатым протезом.
Современным и перспективным направлением хирургии диафрагмы при ее релаксации являются торакоскопические и лапароскопические операции. Общеизвестные преимущества эндоскопических операций – прежде всего минимальное повреждение дыхательной мускулатуры грудной стенки.
В отделении торако абдоминальной хирургии и онкологии РНЦХ им. Петровского предпочтение отдается оперативному лечению диафрагмы из лапароскопического доступа. Опыт выполнения данных оперативных вмешательств из лапароскопического и торакоскопического доступов составляет более 10 лет.
Пластика диафрагмы проводится сетчатым протезом. Российский научный Центр хирургии является одним из основоположников хирургии диафрагмы с использованием синтетических протезов. Аллопластику (сетчатым протезом) диафрагмы применяют с 1951 г., у истоков создания метода стоял выдающийся отечественный хирург и основатель Центра хирургии, академик Б.В. Петровский.
Вас может заинтересовать: Хирургия диафрагмы, Грыжи диафрагмы.
Прогноз
Прогноз лечения благоприятный. Важно соблюдать рекомендации при выписке из стационара и исключения вредных социальных факторов. Выздоровление с восстановлением трудоспособности происходит через 1-2 месяца от операции.
Лечение в отделении торакоабдоминальной хирургии РНЦХ им. Петровского
Если Вы ищете клинику для лечения релаксации диафрагмы — обращайтесь в наш центр. Лечение в отделении торако-абдоминальной хирургии — это торакальные хирурги с огромным опытом работы, новейшее оборудование и комфортные условия стационара. Ознакомьтесь с отзывами пациентов нашего отделения.
Мы осуществляем лечение бесплатно по программе ОМС, ДМС и на коммерческой основе. Оказываем помощь в рамках высокотехнологичной медицинской помощи.
Релаксация диафрагмы МКБ 10 код: J98.6. Болезни диафрагмы.
Принимаем на лечение жителей всех регионов России. Узнайте подробности, как попасть на лечение в отделение торако-абдоминальной хирургии РНЦХ.
Для записи на консультацию позвоните по телефонам:
Отправьте заявку на консультацию, заполнив форму на нашем сайте и прикрепив необходимые документы.
Релаксация диафрагмы
Релаксация диафрагмы – это тотальное или ограниченное расслабление и высокое стояние купола грудобрюшной перегородки с пролабированием прилегающих к ней органов брюшной полости в грудную клетку. Клинически проявляется кардиоваскулярными, респираторными, диспепсическими нарушениями. Преобладание тех или иных симптомов зависит от локализации и выраженности патологического процесса. Ведущими методами диагностики являются рентгенологическое исследование и компьютерная томография органов грудной полости. Единственным способом лечения выступает ауто- или аллопластика диафрагмального купола или его части.
МКБ-10
Общие сведения
Релаксация диафрагмы (паралич диафрагмы, мегафрения, первичная диафрагма) обусловлена резкими дистрофическими изменениями мышечной части органа или нарушением его иннервации. Бывает врождённой или приобретённой. Полная (тотальная) релаксация грудобрюшной перегородки чаще встречается слева. Ограниченное выпячивание её участка (дивертикул диафрагмы) обычно локализуется в передней медиальной части правого купола. У детей релаксация диафрагмы возникает очень редко, нарушения формируются постепенно по мере роста человека и под влиянием внешних факторов. Первые симптомы появляются в 25-30-летнем возрасте. Чаще страдают мужчины, занятые тяжёлым физическим трудом.
Причины релаксации диафрагмы
К высокому стоянию диафрагмального купола приводит выраженное истончение, вплоть до полного отсутствия, его мышечного слоя. Такое строение грудобрюшной преграды чаще обусловлено нарушением развития органа во внутриутробном периоде. Другой распространённой причиной является паралич диафрагмальной мускулатуры. Выделяют следующие группы этиологических факторов, ведущих к релаксации свода диафрагмы:
Патогенез
При врождённой аномалии, ведущей к релаксации грудобрюшной перегородки, выявляется практически полное отсутствие мышечной ткани. Тонкая диафрагма состоит из плевральных и перитонеальных листков. При приобретённой патологии наблюдается дистрофия мускулатуры разной степени выраженности. Отсутствие мышечного тонуса приводит к утрате части функциональных способностей диафрагмального свода. Из-за разницы давления в грудной и брюшной полостях внутренние органы растягивают диафрагму, способствуют её полному или частичному выпячиванию в область грудной клетки.
Патологический процесс сопровождается сдавлением лёгкого и развитием ателектаза на стороне поражения, смещением средостения в противоположном направлении. Релаксация левого купола поднимает вверх органы брюшной полости. Возникают завороты желудка, селезёночного изгиба толстой кишки. Появляются перегибы пищевода, кровеносных сосудов поджелудочной железы и селезёнки, приводящие к преходящей ишемии органов. Из-за нарушения венозного оттока вены пищевода расширяются, возникают кровотечения. Релаксация правого купола (обычно частичная) вызывает локальную деформацию печени.
Классификация
Патологические изменения внутренних органов и нарушения их функций зависят от причин, распространённости и локализации выпячивания диафрагмальной перегородки. По времени возникновения и этиологическим факторам релаксация диафрагмы делится на врождённую и приобретённую. Процесс может располагаться справа или слева, бывает тотальным или частичным. В зависимости от клинического течения выделяют 4 варианта релаксации диафрагмального свода:
Симптомы релаксации диафрагмы
Клинические проявления релаксации диафрагмального купола разнообразны. Симптомы более выражены при врождённой патологии. Ограниченная релаксация участка диафрагмы может протекать латентно или с минимальными жалобами. При тотальном отсутствии тонуса грудобрюшной перегородки заболевание сопровождается респираторным, кардиоваскулярным, диспепсическим синдромами. Большинство пациентов предъявляют общие жалобы на эпизоды слабости, немотивированное снижение веса.
Дыхательные нарушения проявляются приступами одышки и сухого непродуктивного мучительного кашля при небольшой физической нагрузке, изменении положения тела, после еды. Чёткая связь симптомов с приёмом пищи является патогномоничным признаком заболеваний диафрагмального купола. Страдает сердечная деятельность. Возникает тахикардия, нарушения ритма работы сердца и ощущение сердцебиения. Периодически пациента беспокоит загрудинная боль давящего, сжимающего характера, напоминающая кардиалгию при стенокардии.
Ведущими признаками патологии диафрагмы являются расстройства пищеварения. Приступы острых болей в эпигастральной области, правом или левом подреберьях тоже возникают после еды. Болевые ощущения достаточно интенсивны, продолжаются от 20-30 минут до 2-3 часов, затем самостоятельно купируются. При перегибе пищевода нарушается глотание. В некоторых случаях больной способен проглотить большие куски твёрдой пищи, а жидкостью поперхивается (парадоксальная дисфагия). Пациенты часто предъявляют жалобы на изжогу, икоту, отрыжку, тошноту, реже – рвоту. Больных беспокоят метеоризм и периодические запоры.
Осложнения
Под влиянием ряда факторов, повышающих внутрибрюшное давление, релаксация диафрагмы, особенно врождённая, постепенно прогрессирует. Купол грудобрюшной преграды может достигать уровня второго ребра. При этом происходит выраженное смещение внутренних органов. Лёгкое поджимается, образуются участки ателектаза. Подтянутые кверху желудок и кишечник занимают неправильную позицию. Из-за этого развиваются тяжёлые осложнения со стороны органов пищеварения. Самыми частыми из них являются завороты желудка, кишечника, язвенные процессы, кровотечения. Ведущие специалисты в области хирургии описывают единичные случаи гангрены желудка.
Диагностика
При подозрении на релаксацию диафрагмального купола диагностическим поиском занимается врач-хирург. Опрашивая пациента, он уточняет наличие в анамнезе травм и операций в области грудной клетки и живота, воспалительных процессов лёгких, плевры, средостения, верхнего этажа брюшной полости. Для подтверждения диагноза выполняются следующие исследования:
Полную релаксацию грудобрюшной преграды следует дифференцировать с её разрывом и диафрагмальными грыжами. Иногда высокое стояние одного из сводов может скрывать базальный спонтанный пневмоторакс. Частичная релаксация нередко маскирует неопластические и воспалительные процессы внутренних органов, плевры и брюшины, кисты печени и перикарда.
Лечение релаксации диафрагмы
Единственный метод лечения полной или частичной релаксации – хирургический. Пациенты с латентной формой заболевания и стёртой клинической картиной подлежат динамическому наблюдению. Им рекомендуется избегать чрезмерных физических нагрузок, питаться часто малыми порциями, не допускать переедания. При прогрессировании процесса, наличии выраженных кардиоваскулярных, респираторных или диспепсических нарушений показано оперативное вмешательство. Релаксация диафрагмы, осложнённая разрывом органа, заворотом желудка, кишки, кровотечением подлежит экстренной хирургической коррекции.
С учётом локализации патологического процесса выполняется лапаротомия или торакотомия. Разработан малоинвазивный торакоскопический доступ. При умеренной релаксации с частичным сохранением мышечного тонуса возможна френопликация – иссечение истончённой части органа с последующим её удвоением или утроением собственными диафрагмальными тканями. Полная релаксация правого или левого купола является показанием для пластики синтетическим материалом (тефлоном, поливинилалкоголем, териленом). В детской хирургии применяется прошивание грудобрюшной преграды параллельными рядами гофрирующих швов, которые затем стягиваются, образуют складки и низводят диафрагму.
Прогноз и профилактика
Своевременная диагностика и правильная хирургическая тактика приводят к полному выздоровлению. Прогноз ухудшают жизнеугрожающие осложнения и тяжёлая сопутствующая патология. Пренатальное ультразвуковое исследование позволяет выявить отсутствие диафрагмальной мускулатуры у плода. Выявленную релаксацию необходимо корригировать до развития осложнений. Профилактика травматизма, диагностика и адекватное лечение воспалительных процессов лёгочной паренхимы, плевры, средостения, дренирование поддиафрагмальных абсцессов помогают избежать приобретённого паралича диафрагмы.
Пороки развития диафрагмы у новорожденных
Общая информация
Краткое описание
Эмбриология. Диафрагма формируется из 4-х различных структур-поперечной перегородки, дорсальной пищеводной брыжейки, плевроперитонеального канала и межреберных мышц. В результате нарушения процесса закрытия плевроперитонеального канала на 8-10 неделе беременности возникает дефект диафрагмы. Органы брюшной полости могут эвентрировать через дефект в плевральную полость в течение всего периода после возращения кишечника в брюшную полость (9-10 недель гестации).[2]
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
• Консультация клинического фармаколога
Изменений в лабораторных анализах, специфичных для данного порока как правило, не бывают.
Сочетание с пороками развития других органов и систем до 50%, из них 20%- врожденные пороки сердца, 10,7%- пороки Ц.НС. и мочевыделительной системы, 10-12% являются составной частью различных наследственных синдромов (пентадаКантрелла, синдром Фринсе де Ланге и др). Частота хромосомных аномалий в среднем составляет 16%.
Для прогноза заболевания необходимо определение фракции выброса и массы миокарда левого желудочка. Важна также оценка степени развития легочных артерий с помощью индекса Nakata или модифицированного индекса McGoon (отношение суммы диаметров правой и левой легочных артерий к диаметру нисходящей аорты на уровне диафрагмы), так как отмечено, что при индексе менее 1,3 летальность среди пациентов достигает 100%.
Дифференциальный диагноз
| Ложная диафрагмальная грыжа | КАМЛ | Опухоль средостения (нейробластома) | Легочная секвестрация | Бронхогенная киста | Врожденная лобарная эмфизема |
| При даче контрастного вещества орально, через 2-3 часа позволяют выявить месторасположения петель кишечника. | В зоне поражения тонкостенные воздушные кисты. | Тень (анэхогенная) с четкими контурами с локализацией в переднем или заднем средостении | Отсутствие анэхогенного образования в структуре пораженного участка | Изолированное анэхогенное образование в структуре лёгкого, не сопровождающей повышение эхогенности окружающей ткани | Перерастяжение легочной паренхимы без деструкции |
Лечение
Цель лечения: нормализация функции сердечно-легочной системы и погружение органов в брюшную полость с восстановлением целостности диафрагмы.
• Сократить до минимума все инвазивные и другие процедуры, связанные с внешним воздействием на ребенка (санацию трахеи и др.), так как они могут спровоцировать легочную вазоконстрикцию
MAP- среднее давление в дыхательных путях
— осуществление инфузионной терапии, введение инотропных и вазоактивных, седативных препаратов (смотрите ниже)
• Ингаляция оксида азота [4,9] используется для снижения легочного сосудистого сопротивления пациентов, которые плохо отвечают на механическую вентиляцию легких и заместительную терапию сурфактантом. Молекула оксида азота NO продуцируется эндогенно при взаимодействии фермента нитроксидсинтетазы и аргинина, что ведет к вазодилатации. Ингаляция оксида азота позволяет достичь селективнойвазодилатации сосудов легких. Доза iNO подбирается от 1 до 20 ppm до получения клинического эффекта. Продолжительность не более 7 сут. При положительном эффекте (улучшение оксигенации и степени легочной гипертензии) концентрацию NO снижают ступенчато до 5 ppmв первые 4-6 часов. Далее снижение на 1ppm медленно, в течении 1-5 сут. критериями отмены ингаляции NO является РаО2 более 50-60 мм.рт.ст. при FiO2 менее 0,6 и концентрация NO, равной 1ppm в течении 60 мин.Перед разъединением с контурам пациента необходимо увеличить FiO2 на 10-15%.При ингаляции оксид азота возможно образование метгемоглобина: его уровень в крови не должен превышать 2,5%. (D)
Диафрагма уплощена что это значит
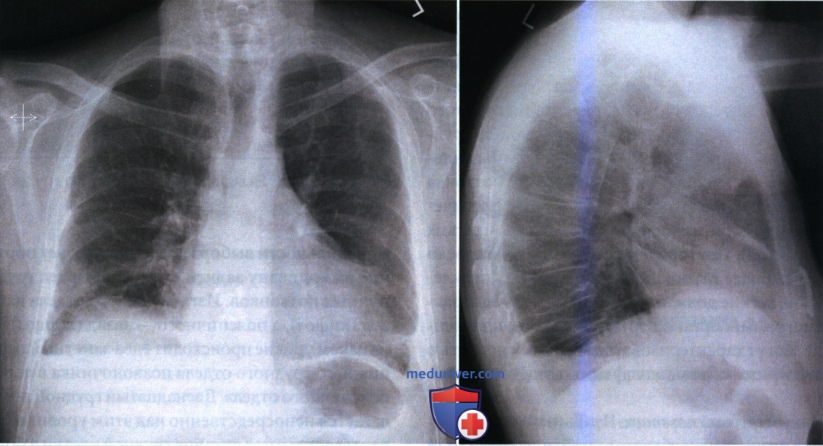
Рекомендации по анализу рентгенограммы органов грудной клетки в боковой проекции (левой)
Рекомендации по анализу рентгенограмм:
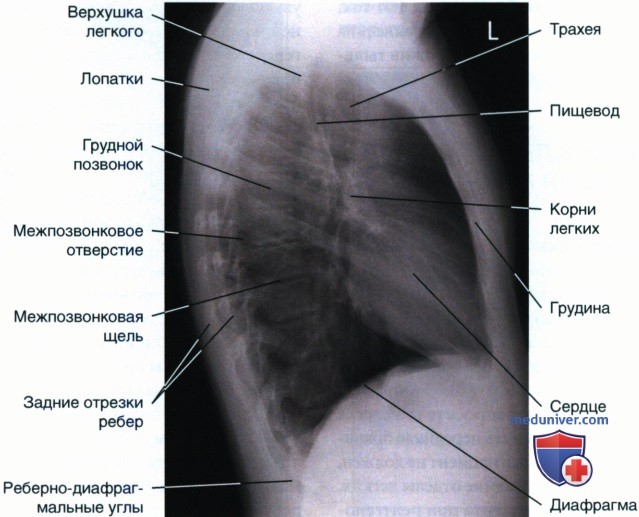
• Четко видны передненижние отделы легких и сердце (рис. 3 ниже)
• Задние отрезки правых и левых ребер почти накладываются друг на друга, промежуток между ними не превышает 1 см
• Грудина видна в профиль (рис. 4-7 ниже)
• Сколиоз: рис. 8 ниже
• Нижняя челюсть находится за пределами экспозиционного поля
• Отсутствует проекционное укорочение легких, куполы диафрагм почти полностью накладываются друг на друга (рис. 9-11 ниже)
• Рентгенография ОГК в правой боковой проекции: см. рис. 12 ниже
• Отсутствует наложение мягких тканей плечевых костей на передние отделы верхушек легких (рис. 13 ниже)
• Срединная коронарная плоскость на уровне восьмого грудного позвонка находится в центре экспозиционного поля
• В экспозиционное поле входят полностью легочные поля с верхушками, реберно-диафрагмальные углы и задние отрезки ребер
• Куполы диафрагмы слегка изогнуты вверх и располагаются ниже восьмого грудного позвонка (рис. 14 и 15 ниже)
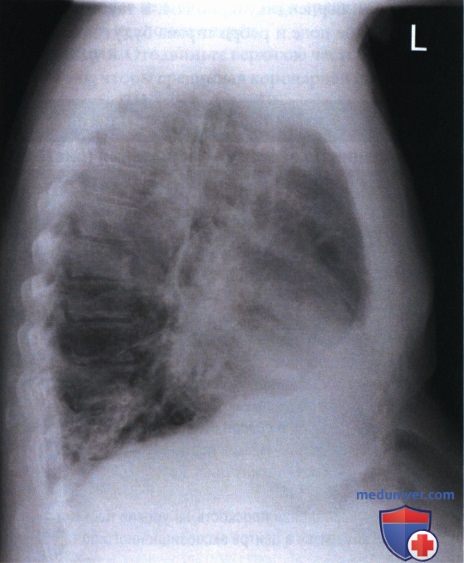
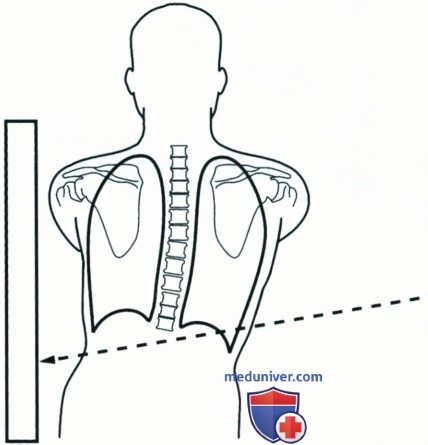
а) Визуализация передненижних отделов легких и области сердца. Передненижние отделы легких и область сердца наиболее четко видны при рентгенографии в положении стоя. Если пациент сидит и наклоняется вперед, передняя брюшная стенка сдавливается, закрывая передненижние отделы легких и сердце; особенно это выражено у тучных пациентов (рис. 3). Чтобы лучше отобразить искомые зоны у сидящего пациента, попросите его слегка откинуться назад, что позволит растянуть переднюю брюшную стенку. Однако сильно отклоняться пациент не должен, иначе на рентгенограмму не попадут задние отделы легких. Следует помнить, что положение пациента при рентгенографии зависит от его общего состояния.
б) Ротация грудной клетки: положение срединной коронарной плоскости. Избежать ротации грудной клетки позволяет позиционирование срединной коронарной плоскости перпендикулярно ПИ. В таком положении правое легочное поле и ребра справа будут проекционно увеличены, поскольку находятся на большем РОПИ по сравнению с левым легочным полем и ребрами слева. При рентгенографии органов грудной клетки в боковой проекции проекционное увеличение не позволяет правым и левым ребрам накладываться непосредственно друг на друга, вследствие чего между задними отрезками правых и левых ребер будет визуализироваться промежуток около 1 см. При этом задние отрезки правых ребер будут располагаться позади задних отрезков левых ребер (см. рис. 2). Если задние отрезки ребер накладываются непосредственно друг на друга, то такой промежуток будет визуализироваться между передними отрезками ребер, но заметить его труднее.
Ротацию грудной клетки в боковой проекции можно выявить, измерив степень наложения задних и передних отрезков ребер. Если величина промежутка между задними отрезками правых и левых ребер превышает 1,25 см, то грудная клетка была ротирована. Это приведет к тому, что часть легочного поля будет скрыта, а тени сердца и корней легких искажены. Чтобы понять, как нужно поменять положение пациента при ротации, необходимо обратить внимание на куполы диафрагмы и легкие. Если левое легкое на рентгенограмме располагается впереди правого, то левый бок пациента необходимо повернуть назад, а если правое легкое впереди левого, то повернуть назад правый бок. Поскольку при повороте оба легких движутся одновременно, то повернуть пациента следует на величину, равную половине расстояния между задними отрезками ребер за вычетом 1,25 см, что обусловлено проекционным увеличением.
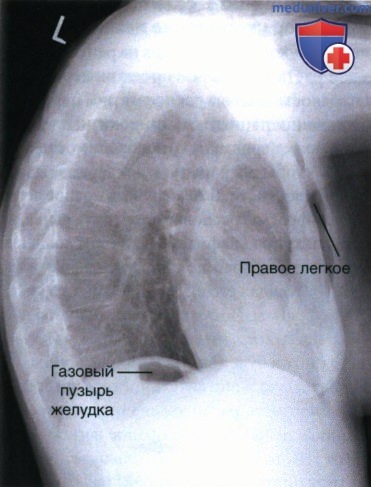
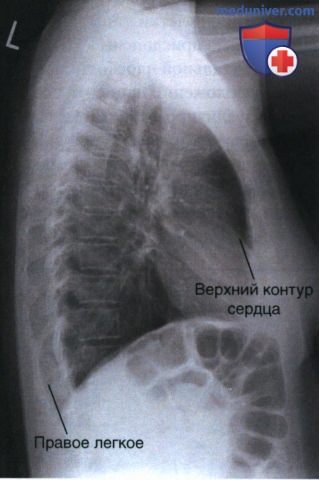
в) Разница между правым и левым легкими. Отличить одно легкое от другого можно несколькими методами. Так, в соответствии с первым методом по газовому пузырю желудка находят левый купол диафрагмы. В вертикальном положении пациента газ в желудке скапливается в области его дна, располагающегося непосредственно под левым куполом диафрагмы (рис. 4). Таким образом, если газовый пузырь желудка виден на рентгенограмме, то левый купол диафрагмы будет располагаться непосредственно над ним.
В соответствии со вторым методом следует обратить внимание на легочную ткань, визуализирующуюся спереди от грудины (см. рис. 5). В этом месте легочная ткань будет видна только при ротации правого легкого кпереди, в то время как при ротации левого легкого легочная ткань перед грудиной видна не будет (рис. 6). Это объясняется тем, что правое легкое располагается на большем РОПИ, чем левое, и поэтому подвергается более выраженному проекционному увеличению, вследствие чего увидеть ткань правого легкого спереди грудины можно при меньшей величине ротации. Чтобы увидеть спереди грудины ткань левого легкого, ротация должна быть выражена настолько сильно, что рентгенолаборант не сможет не заметить ее при укладке.
В соответствии с третьим методом необходимо обратить внимание на тень сердца. Поскольку она располагается в левой половине грудной клетки и направляется вперед и вниз в сторону левого купола диафрагмы, то по верхнему контуру сердечной тени можно определить левое легкое. Как показано на рисунке 3.44, если левое легкое располагается спереди, то верхний контур тени сердца будет пересекать грудину и продолжаться в передние отделы легкого (см. рис. 5). На рисунке 7 показан пример ротации в другую сторону, когда спереди находится правое легкое. Обратите внимание, что верхний контур тени сердца не доходит до расположенного спереди легкого, а упирается в грудину (см. рис. 4). При ротации пациента, на боковой рентгенограмме органов грудной клетки вперед чаще всего смещается левое легкое, а назад — правое.
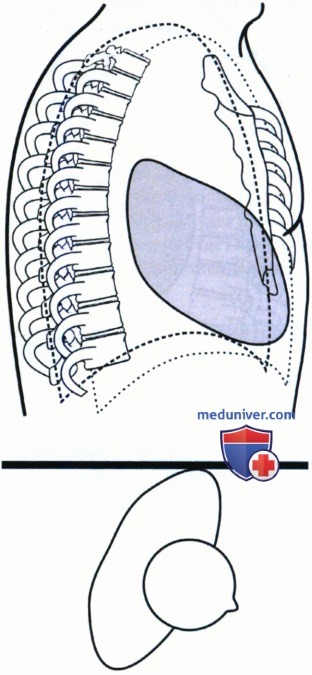
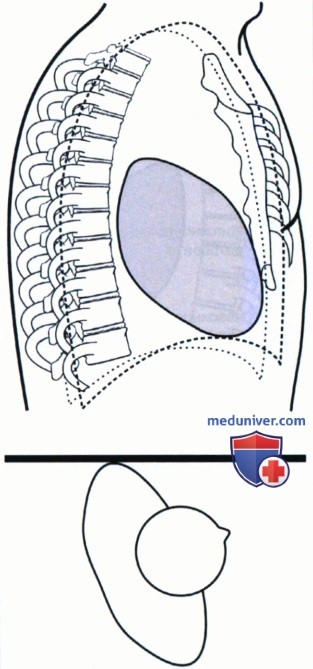
г) Отличие сколиоза от ротации. При рентгенографии органов грудной клетки в боковой проекции у пациентов со сколиозом легочное поле может казаться ротированным вследствие отклонения позвоночного столба вбок (рис. 6). Передние отрезки ребер у пациентов со сколиозом будут накладываться друг на друга, однако задние отрезки при этом будут визуализироваться на разном расстоянии друг от друга в зависимости от выраженности сколиоза. Если вы подозреваете сколиоз, подтвердить его наличие можно по рентгенограмме органов грудной клетки в ЗП проекции. Несмотря на то, что на качественной рентгенограмме промежуток между задними отрезками ребер не должен превышать 1,25 см, при сколиозе это допустимо.
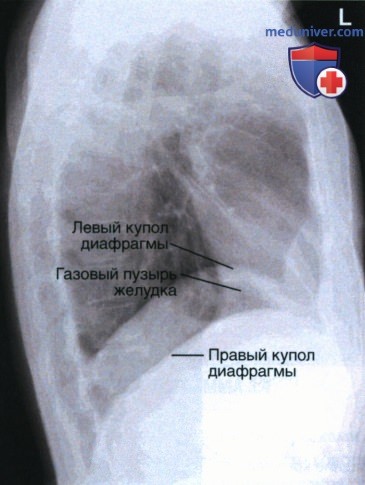
д) Наклон срединной сагиттальной плоскости и проекционное укорочение легких. Чтобы избежать проекционного укорочения легких на рентгенограмме органов грудной клетки в боковой проекции, срединная сагиттальная плоскость должна располагаться параллельно ПИ. При исследовании пациентов с широкими плечами и узкими бедрами может возникнуть необходимость отодвинуть бедра от ПИ, чтобы сохранить параллельность срединной сагиттальной плоскости. В 90% случаев правое легкое и правый купол диафрагмы располагаются чуть выше, чем левое легкое и левый купол диафрагмы. Это обусловлено тем, что непосредственно под правым куполом диафрагмы лежит печень, препятствующая его смещению вниз до уровня левого купола диафрагмы. Поскольку правый купол диафрагмы находится выше левого, может показаться, что и в левой боковой проекции он будет визуализироваться выше.
Однако это не соответствует действительности, если срединная сагиттальная плоскость расположена правильно. Поскольку по сравнению с левым легким правое легкое располагается дальше от ПИ, то проекционно оно будет увеличиваться сильнее, в результате чего два купола диафрагмы будут почти полностью накладываться друг на друга. Если срединная сагиттальная плоскость расположена не параллельно ПИ, то легкие будут проекционно укорочены, а куполы диафрагмы будут занимать неправильное положение.
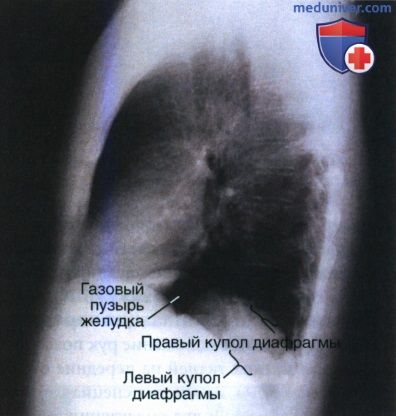
На рисунке 9 показана укладка пациента для рентгенографии органов грудной клетки в боковой проекции, когда плечи и бедра пациента прислонены к ПИ, вследствие чего низ срединной сагиттальной плоскости наклонен в сторону ПИ. При таком положении пациента правый купол диафрагмы будет визуализироваться ниже левого (рис 10). Если на рентгенограмме правый купол диафрагмы виден ниже левого, причину погрешности в укладке можно определить, воспользовавшись ранее перечисленными методами, позволяющими отличить правое легкое от левого.
Если на рентгенограмме органов грудной клетки в боковой проекции куполы диафрагмы располагаются не на одном уровне, то перед повторным исследованием, необходимо взглянуть на рентгенограмму в ЗП проекции. Так, в 10% случаев в ЗП проекции куполы диафрагмы располагаются на одном уровне, кроме того, при некоторых патологических процессах левый купол диафрагмы может проецироваться выше правого (рис.11).
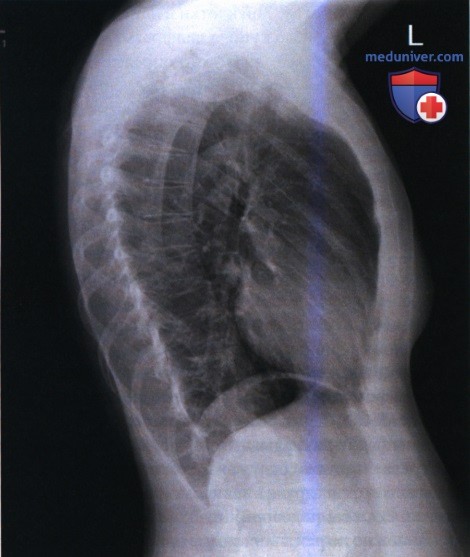
е) Рентгенография органов грудной клетки в правой боковой проекции. Левая и правая боковые проекции имеют два значимых отличия: размер сердечной тени и то, как накладываются друг на друга куполы диафрагмы. Они обусловлены разным РОПИ и проекционным увеличением. В правой боковой проекции правый бок располагается ближе к ПИ, вследствие чего любая анатомическая структура в левой половине грудной клетки подвергается большему проекционному увеличению по сравнению с правой половиной. Так, тень сердца будет иметь большие размеры, а левый купол диафрагмы будет проецироваться ниже, чем правый (рис. 12). Единственным преимуществом рентгенографии органов грудной клетки в правой боковой проекции является улучшение детализации правого легкого, поскольку оно располагается ближе к ПИ.
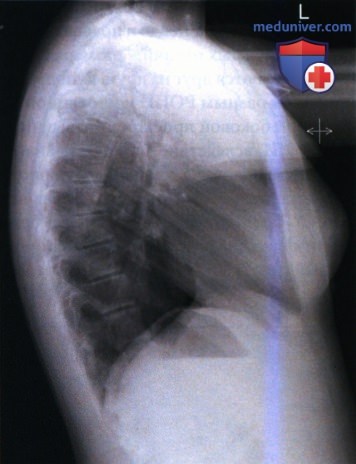
ж) Положение рук и визуализация передних отделов легких. Правильное положение рук позволяет избежать наложения мягких тканей на передние отделы верхушек легких (рис. 13). Во многих специализированных учреждениях есть поручни для облегчения укладки. При их использовании плечевые кости должны быть подняты достаточно высоко, чтобы предотвратить наложение мягких тканей. Если поручни не удается поднять выше, необходимо поднять руки вверх, расположив плечевые кости вертикально, а предплечья скрестив и опустив на голову. Чтобы в таком положении сохранять неподвижность, пациенту следует равномерно распределить вес на обе ноги и слегка опереться левым плечом на ПИ.
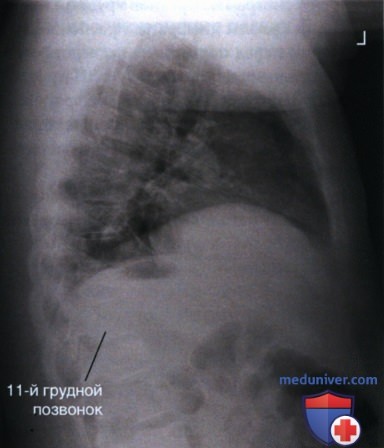
з) Максимальное воздухонаполнение легких. Признаком максимального воздухонаполнения легких является визуализация куполов диафрагмы ниже одиннадцатого грудного позвонка. Если на рентгенограмме органов грудной клетки в боковой проекции куполы диафрагмы сильно изогнуты вверх, часть одиннадцатого грудного позвонка видна ниже диафрагмы, и это не обусловлено патологическим состоянием, то добиться полного расправления легких не удалось (рис. 14). Повторите исследование, попросив пациента сделать более глубокий вдох. Чтобы оценить легочный рисунок, легкие должны быть полностью расправлены. Рентгенограммы органов грудной клетки, полученные на выдохе, могут характеризоваться большей яркостью вследствие снижения объема воздуха и сгущения легочной ткани.
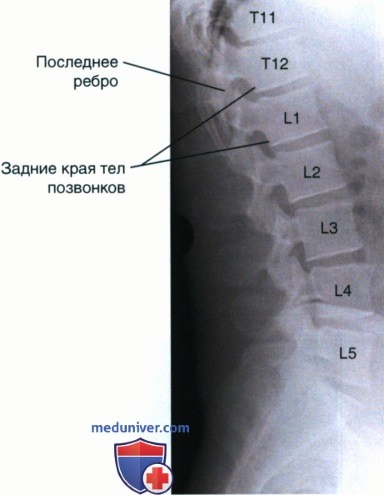
Одиннадцатый грудной позвонок. Чтобы найти одиннадцатый грудной позвонок, необходимо найти двенадцатый грудной позвонок (к нему прикрепляется последнее ребро) и отсчитать один позвонок вверх. Чтобы удостовериться в правильности выбора позвонка, следует обратить внимание на кривизну задней поверхности тел грудных и поясничных позвонков. Изгиб грудного отдела направлен вперед (кифоз), а поясничного — назад (лордоз). Определите, на каком уровне происходит едва заметный переход кифоза нижнего грудного отдела позвоночника в лордоз верхнего поясничного отдела. Двенадцатый грудной позвонок располагается непосредственно над этим уровнем (рис. 15). На рентгенограммах органов грудной клетки в боковой проекции тело двенадцатого грудного позвонка на полном вдохе, как правило, пересекается диафрагмой.
Редактор: Искандер Милевски. Дата публикации: 7.7.2021