диагноз фнс 1 что это такое
Полиостеоартроз: течение болезни и принципы лечения
Официальная медицинская терминология часто заменяет этот диагноз на более привычный – полиартроз. Суть от этого не меняется: речь идет о хроническом дегенеративно-дистрофическом заболевании суставной системы, при котором поражено сразу несколько, от трех и более участков. Отсутствие адекватного лечения приводит к быстрому прогрессированию болезни и инвалидности.
Чем опасен полиостеоартроз
Множественные поражения суставов говорят о серьезных нарушениях в организме. Как правило, заболевание развивается на фоне других патологических состояний, а не становится следствием случайной травмы, поэтому и прогнозы всегда менее благоприятные, чем при локализованном остеоартрозе локтевого, коленного или тазобедренного сустава.
Среди наиболее частых осложнений – ограничение подвижности конечностей и позвоночного столба. Если болезнь совсем не лечить, суставы изнашиваются до такой степени, что каждое движение приносит неимоверную боль. А поскольку поражения множественные, до инвалидности остается один шаг.
Причины развития полиостеоартроза таковы:
Провоцирующими факторами выступают пожилой возраст (развивается полиостеоартроз, как правило, после 50 лет) чрезмерная нагрузка на суставы, особенно при малоподвижном образе жизни. Вредные привычки и избыточная масса тела также относят человека к группе риска. Ускорить деформацию хрящей могут и травмы, однако они в этом случае выступают скорее не основным, а провоцирующим фактором.
Полиостеоартроз пальцев рук передается в некоторых семьях из поколения в поколение
Типичные признаки множественного остеоартроза
Независимо от локации пораженного сустава заболевание дает о себе знать такими симптомами:
В редких случаях пациент даже не задумывается о лечении остеоартроза, поскольку симптоматика сильно сглажена или вовсе отсутствует. Однако со временем болезнь, увы, прогрессирует.
Любое ли заболевание суставов – это артроз? Можно ли вылечить остеоартоз быстро? Эффективны ли хондропротекторы при лечении полиостеоартроза? Вылечился ли я от артроза, если боль прошла? На эти и другие вопросы отвечает известный врач-ревматолог:
Разновидности полиостеоартроза
В зависимости от визуального состояния суставов заболевание может иметь такие формы:
В зависимости от характера протекания болезнь классифицируют и так:
При манифестной форме болезнь прогрессирует медленно или быстро. В первом случае человек может не обращать внимания на симптомы более пяти лет, по истечении которых появляются умеренные боли – на погоду, при движении, «стартовые». Быстропрогрессирующий множественный остеоартроз характерен для молодых. Происходит стремительное поражение нескольких суставных групп с ограничением движения, мышечной атрофией и неврологическими осложнениями.
В пожилом возрасте множественный остеоартроз прогрессирует не так быстро, как в молодом
Проявления полиостеоартроза
Классическое лечение артроза не всегда подходит при таком диагнозе, поскольку болезнь имеет специфические проявления:
Вся эта богатая симптоматика затрудняет не только диагностику болезни, но и ее лечение.
Полиостеоартроз может сопровождаться самыми неожиданными симптомами
Ключевые подходы к лечению
Диагностировать заболевание только по клиническому осмотру невозможно. Нужны лабораторные исследования и рентген пораженных суставов. Терапия направлена на то, чтобы снизить интенсивность дегенеративных процессов в хрящевой ткани, восстановить функционирование пораженных суставов, снять боль и воспаление.
Медикаментозное лечение включает:
Если очаг заболевания определен, можно восстановить синовиальную жидкость внутрисуставными инъекциями Noltrex – синтетического препарата с пролонгированным действием. Средство представляет собой жидкий эндопротез, который хорошо переносится организмом, не вызывает отторжений, аллергических реакций или инфекций. После двух-трехкратного введения с интервалом в неделю поврежденный сустав приобретает нормальную биомеханику, которая сохраняется в течение года или дольше.
Внутрисуставные инъекции быстро восстанавливают биомеханику отдельного сустава
В качестве средств, которые облегчают течение полиостеоартроза, применяют:
Составляющая лечения – правильная диета и отказ от вредных привычек
При своевременном подходе даже такое сложное заболевание, как полиостеоартроз, можно держать под контролем. Болезнь начинается с болей в позвоночнике и кистях рук, а проявляется деформацией одного из крупных суставов – коленного или тазобедренного. Поэтому не стоит оставлять без внимания любые болевые симптомы или изо дня в день списывать их на физическую усталость. Полностью излечить артроз невозможно, а когда речь идет о множественных поражениях, на кону – будущее. Будьте бдительны и внимательны, прежде всего, к себе – тогда у болезни не будет ни одного шанса!
Деформирующий остеоартроз
Деформирующий остеоартроз – серьезный прогрессирующий недуг, начинающийся с поражения хрящей и характеризующийся дистрофией костных суставов. Патология весьма распространена, в большинстве своем образуется у людей старше 40-50 лет, однако может встречаться и в более раннем возрасте.
В процессе него происходит преждевременное старение костных тканей, суставы теряют свою эластичность, становятся менее крепкими. Постепенно на пораженной области появляются кисты и специфические разрастания.
Классификация
Деформирующий остеоартроз имеет несколько степеней тяжести, определяемых по особенностям протекания заболевания и на основании медицинского обследования.
В научном сообществе выделяют три стадии этого недуга:
Некоторые специалисты также выделяют еще одну – начальную степень развития недуга. Ее сложно обнаружить, так как на рентгеновском снимке она не отображается.
Симптоматика болезни
Вне зависимости от того, страдает человек от деформирующего остеоартроза 2 степени, 1-й или 3-й, во всех случаях он обратит внимание на навязчивую боль в зоне суставов. В некоторых случаях болевые ощущения могут наблюдаться во время физических нагрузок или в длительном положении сидя, а во время сна или отдыха – исчезать.
Существует несколько разновидностей боли при данном недуге:
К иным симптомам относятся:
Осложнения
Диагностирование заболевания
Любые клинические рекомендации по деформирующему остеоартрозу назначаются после тщательного обследования. Поэтому обнаружив у себя его признаки, следует как можно скорее показаться ревматологу.
Он назначит следующие диагностические процедуры:
Лечение заболевания
Лечение деформирующего остеоартроза производится в комплексном режиме, однако на начальных порах все действия направлены на снятие нагрузки с больного сустава, уменьшения его движений, ограничение любые физических нагрузок, в том числе ношения тяжелых предметов.
Далее показана следующая схема лечения:
Профилактика заболевания
Деформирующий остеоартроз по скорости развития отличается в зависимости от его локализации, разновидности, возраста и состояния иммунной системы пациента.
Средний и тяжелый по запущенности случаи могут привести к частичной нетрудоспособности человека, сделав его инвалидом. В некоторых ситуациях удается полностью убрать боль и хруст, однако восстановить поврежденный хрящ и костную ткань около него уже нельзя.
Профилактические меры при деформирующем остеоартрозе следующие:
Ответы на распространенные вопросы
Как вылечить остеоартроз в домашних условиях?
В домашних условиях возможно лишь соблюдение необходимых мер профилактики. Любое самолечение при остеоартрозе противопоказано, так как может привести к необратимым последствиям.
Как определить остеоартроз у себя самостоятельно?
Следует обратить внимание на симптомы. При данном недуге отмечается боль в суставах, малоподвижность в данной области, характерный хруст.
Ревматологическое обследование
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
«Men’s Health», медицинский блог (август 2016г.)
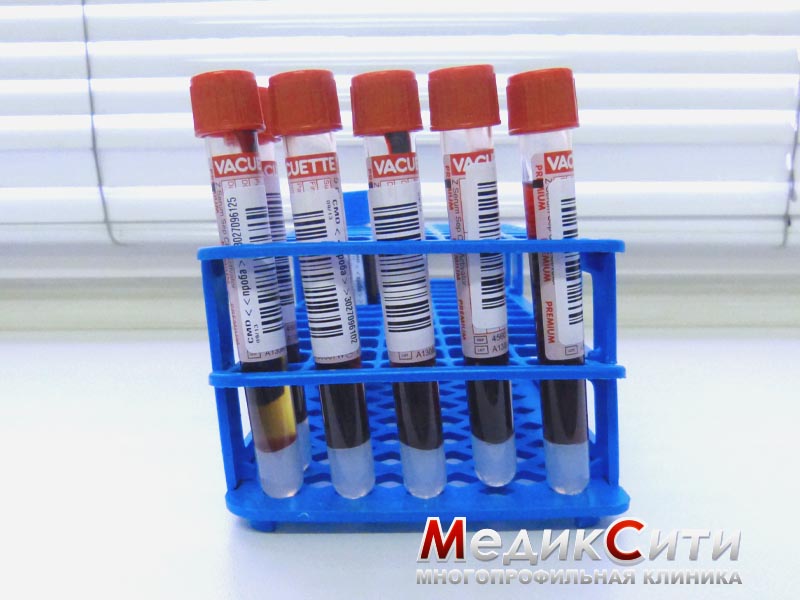
Если ваши суставы опухают и болят по ночам, врач-ревматолог предложит вам проверить ревматологический профиль. Это обследование поможет поставить точный диагноз, проследить динамику заболевания и назначить правильное лечение.
При подозрении на ревматическую болезнь используют следующие исследования:
Анализ крови на уровень мочевой кислоты
Мочевая кислота – это окончательный продукт распада пуринов. Ежедневно человек получает пурины вместе с продуктами питания, преимущественно с мясными продуктами. Затем с помощью определенных ферментов, пурины перерабатываются с образованием мочевой кислоты.
В нормальных физиологических количествах мочевая кислота нужна организму, она связывает свободные радикалы и защищает здоровые клетки от окисления. Кроме того, она так же, как и кофеин, стимулирует клетки головного мозга. Однако повышенное содержание мочевой кислоты имеет вредные последствия, в частности может приводить к подагре и некоторым другим заболеваниям.
Исследование уровня мочевой кислоты дает возможность диагностировать нарушение обмена мочевой кислоты и связанные с этим заболевания.
Когда нужно провести обследование:
Уровень мочевой кислоты
Уровень мочевой кислоты определяют в крови и в моче.
Мочевая кислота в крови называется урекемия, в моче – урикозурия. Повышенное содержание мочевой кислоты – гиперурикемия, пониженный уровень мочевой кислоты – гипоурикемия. Патологическое значение имеет только гиперурикемия и гиперурикозурия.
Концентрация мочевой кислоты в крови зависит от следующих факторов:
В обычном состоянии наш организм поддерживает уровень мочевой кислоты в норме. Увеличение ее концентрации так или иначе связано с обменными нарушениями.
Нормы содержания мочевой кислоты в крови
У мужчин и женщин может наблюдаться различная концентрация мочевой кислоты в крови. Норма может зависеть не только от пола, но и возраста человека:
Если превышение нормы происходит в течение длительного времени, то кристаллы соли мочевой кислоты (ураты) откладываются в суставах и тканях, вызывая различные болезни.
Гиперурикемия имеет свои признаки, но может протекать и бессимптомно.
Причины повышения содержания мочевой кислоты:
Как снизить концентрацию мочевой кислоты
Те, кто болен подагрой, знают, сколько неприятностей может доставить повышенная концентрация мочевой кислоты. Лечение этого недуга должно быть комплексным и обязательно включать прием препаратов, снижающих концентрацию мочевой кислоты в крови (ингибиторы ксантиноксидазы). Рекомендуется употребление большего количества жидкости и снижение потребления продуктов богатых пуринами.
Важно также постепенно избавиться от лишнего веса, поскольку ожирение обычно ассоциируется с повышением мочевой кислоты. Диета должна быть составлена так, чтобы количество продуктов, богатых пуринами было ограничено (красное мясо, печень, морепродукты, бобовые). Очень важно отказаться от алкоголя. Необходимо ограничить употребление винограда, томатов, репы, редьки, баклажанов, щавеля – они повышают уровень мочевой кислоты в крови. Зато арбуз, наоборот, выводит мочевую кислоту из организма. Полезно употреблять продукты, ощелачивающие мочу (лимон, щелочные минеральные воды).
Антинуклеарные антитела (АНА)
С помощью АНА теста можно определить наличие в крови антинуклеарных антител (антител к ядерным антигенам).
АНА – это группа специфических аутоантител, которые производит иммунная система нашего организма в случае аутоиммунных нарушений. Антитела оказывают повреждающее действие на клетки организма. При этом человек испытывает различные болезненные симптомы, например боль в мышцах и суставах, общую слабость и др.
Обнаружение в сыворотке крови антител принадлежащих к группе АНА (например, антител к двуспиральной ДНК) помогает выявить аутоимунное заболевание, контролировать течение болезни и эффективность его лечения.
Исследование крови на АЦЦП
Анализ крови на С-реактивный белок
Исследование крови на АЦЦП
Когда необходим анализ крови на антинуклеарные антитела
Выявление антинуклеарных антител может быть признаком следующих аутоиммунных заболеваний:
Как выполняется тест на антинуклеарные антитела
Кровь на антинуклеарные антитела берется из вены на локтевом сгибе, натощак. Перед исследованием можно не придерживаться никакой диеты.
В некоторых случаях, для того чтобы дифференцировать различные аутоиммунные заболевания, могут потребоваться дополнительные уточняющие тесты на аутоантитела из группы антинуклеарных антител, так называемый иммуноблот АНА.
Что обозначают данные теста
У здорового человека с нормальным иммунитетом антинуклеарных антител в крови быть не должно или их уровень не должен превышать установленные референсные значения.
Нормальное значение АНА подразумевает титр антител, не превышающий значение 1: 160. Ниже этого значения анализ считается отрицательным.
Положительный анализ на антинуклеарные антитела (1:320 и более) указывает на повышение антинуклеарных антител, и наличие у человека заболевания аутоиммунной природы.
В настоящее время для выявления антинуклеарных антитела используются две методики: непрямую реакцию иммунофлюоресценции с использованием так называемой клеточной линии Нер2 и иммуноферментный анализ. Оба теста дополняют друг друга, в связи с чем их рекомендуют выполнять одновременно.
Можно выделить следующие виды антинуклеарных тел АНА в реакции непрямой иммунофлюоресненции:
При положительном анализе на антинуклеарные антитела необходимо провести иммуноблот антинуклеарных антител для уточнения типа аутоиммунного заболевания и постановки диагноза.
Ревматоидный фактор
Исследование крови на ревматоидный фактор направлено на выявление специфических антител класса IgM к антителам класса IgG.
Лабораторный тест на ревматоидный фактор является скрининговым исследованием, направленным на выявление аутоиммунных нарушений. Главная задача исследования на ревматоидный фактор – выявление ревматоидного артрита, болезни и синдрома Шегрена и ряда других аутоиммунных болезней.
Анализ на ревматоидный фактор может потребоваться при следующих симптомах:
Стадии рака: классификация онкологических заболеваний
Стадия онкологического заболевания дает информацию о том, насколько велика опухоль и распространилась ли она по организму. Это помогает врачам определять прогноз пациента и план лечения.
С помощью врача-онколога, резидента Высшей школы онкологии Сергея Югая разбираемся, как врачи устанавливают стадии рака и что каждая из них означает.
На что влияет стадия онкологического заболевания?
Стадирование нужно, чтобы спрогнозировать, какие у пациента шансы на выздоровление, а также чтобы определить, какой метод лечения будет наиболее эффективен в конкретном случае, — поясняет Сергей Югай.
Все начинается с медицинского осмотра и обследований — УЗИ, КТ, МРТ, ПЭТ-КТ и других методов в зависимости от вида рака. Затем врач берет кусочек опухоли — биопсию или удаляет опухоль целиком во время операции, а после отправляет материал на гистологический анализ, чтобы поставить диагноз.
Стадии рака по TNM-классификации
Стадии онкологического процесса описывают разными способами — это зависит от вида опухоли. Один из самых распространенных способов — стадирование с помощью TNM-классификации.
Т характеризует первичную опухоль, ее размеры и вовлечение окружающих структур в опухолевый рост, например, прорастание в стенку кишки или желудка. N говорит о наличии в лимфоузлах метастазов и количестве пораженных лимфоузлов, а М — о наличии отдаленных метастазов (во внутренних органах, костях, ЦНС или лимфоузлах, которые расположены далеко от первичной опухоли), — объясняет Сергей Югай.
Индекс Т принимает значения от 0 до 4. 0 означает, что первичная опухоль не обнаружена, 1 — опухоль маленькая, а 4 — опухоль проросла в прилегающие ткани. Таким образом, чем больше цифра рядом с Т, тем ситуация сложнее. При некоторых видах рака N принимает значение 0 или 1, при других — 0, 1 или 2, а иногда — 0, 1, 2 и 3. 0 означает, что опухоль не проникла в ближайшие лимфоузлы, а 3 — что поражено множество лимфоузлов. M0 показывает, что метастазов нет, а 1 — что метастазы есть.
Онкологи выставляют стадию по TNM клинически — до операции или когда операция не планируется и патоморфологически — при изучении удаленной во время операции опухоли, — объясняет Сергей.
Клиническая стадия обозначается буквой «c», например, cT2. Патоморфологическая — буквой «p», например, pN1.
От правильной стадии зависит тактика лечения. Например, пациент — мужчина с раком желудка и стадией cT1N0M0. Это значит, что опухоль прорастает в слизистую и подслизистый слой стенки желудка. В этом случае пациенту показана операция. Если же стадия выше (cT2N1M0, например), то есть опухоль пациента прорастает в мышечный слой, и есть метастазы в лимфоузлах, то может понадобиться химиотерапия перед операцией, которая позволит улучшить результаты лечения, — добавляет Сергей.
Стадию рака могут обозначать с помощью цифр — 0, I, II, III, IV. Что это значит?
Клинические стадии (0, I, II, III, IV) тесно связаны с системой TNM. Как правило, одна клиническая стадия включает в себя несколько вариантов стадирования по TNM. Эти варианты характеризуются схожими прогнозом и подходом к лечению. Например, стадии T1N3M0, T2N3M0, T3N2M0 рака легкого объединяются в IIIВ стадию, так как при любой из этих ситуаций пациент будет иметь примерно одинаковый прогноз и тактику лечения. В этом конкретном примере необходима химиолучевая терапия, а не операция, — комментирует Сергей Югай.
Меняется ли стадия после лечения, при прогрессировании заболевания?
Нет, стадия выставляется один раз. Но есть нюансы:
Например, мы хотим посмотреть, как опухоль ответила на лечение, чтобы понять, можно ли делать операцию. После лечения опухоль уменьшилась, и мы добавляем к стадии новые данные. При прогрессировании опухолевого процесса первоначальная стадия также остается прежней, но, к сожалению, прогноз будет менее благоприятный. Например, у человека II стадия рака желудка. Он прооперирован, и прогноз у него хороший. Через 2 года врачи обнаруживают у пациента метастазы в легких. Стадия остается II, но рак у пациента уже метастатический, что очень усложняет положение, — говорит Сергей.
Бывает, что люди сравнивают свою ситуацию с историями других пациентов. Если речь идет о разных онкологических заболеваниях, то такие сравнения некорректны — это заболевания с разными прогнозами и схемами лечения:
Например, с нейроэндокринным раком поджелудочной железы люди могут жить десятилетиями, а при метастатической стадии рака поджелудочной железы — полгода или год, — объясняет врач-онколог.
Что может повлиять на прогноз людей с одинаковой стадией и одним видом рака?
Сергей Югай выделяет три фактора:
Анкилозирующий спондилит
Общая информация
Краткое описание
Анкилозирующий спондилит (АС) – хроническое системное воспалительное заболевание, характеризующееся преимущественным поражением крестцово-подвздошных сочленений и позвоночника, нередко также периферических суставов и энтезисов, а в ряде случаев глаз и корня аорты.
Название протокола: Анкилозирующий спондилит
Код протокола:
Коды по МКБ-10:
М08.1 Юношеский анкилозирующий спондилит
М45 Анкилозирующий спондилит
М48.1 Анкилозирующий гиперостоз Форестье.
М46.8 Недифференцированная спондилоартропатия
Сокращения, используемые в протоколе:
АС – анкилозирующий спондилит
АЦЦП – антитела к циклическому иммунопептиду
АСЛ-0 – антистрептолизин-О
АНФ – антинуклеарный фактор
ББ – Болезнь Бехтерева
ГК – глюкокортикостероиды
ЖКТ – желудочно-кишечный тракт
ИППП – инфекции, передающиеся половым путем
КТ – компьютерная томография
МРТ – магнитнорезонансная томография
ПЦР – полимеразная цепная реакция
НПВП – нестероидные противовоспалительные препараты
СРБ – С-реактивный белок
СОЭ – скорость оседания эритроцитов
ФНС – функциональная недостаточность суставов
УЗИ – ультразвуковое исследование
ЭКГ – электрокардиограмма
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация
По течению заболевания:
1. Медленно прогрессирующее, при котором позвоночник и суставы поражаются медленно, постепенно, в течение многих лет, и медленно прогрессирующее течение с периодами обострения; медленно прогрессирующее с периодами обострения. При этих вариантах течения ББ выраженная функциональная недостаточность суставов и позвоночника обычно наступает через 10-20 лет.
2. Быстро прогрессирующее — за короткий срок приводит к полному анкилозу. Быстро прогрессирующее течение болезни Бехтерева проявляется выраженным болевым синдромом, полиартритом, атрофией мышц, похуданием, высокими лабораторными показателями активности воспалительного процесса, быстрым развитием кифоза и анкилозов.
3. Септический вариант характеризуется острым началом с лихорадкой гектического характера, ознобами, проливными потами, ранним появлением висцеральных поражений. Такой вариант представляет особые сложности для диагностики. В данной ситуации необходимо прежде всего исключить инфекционный эндокардит, сепсис, острую ревматическую лихорадку. Однако если после лихорадочного синдрома и интоксикации появляются артриты, скованность в позвоночнике, то можно заподозрить болезнь Бехтерева.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Диагностические критерии: для установления диагноза АС применяются модифицированные Нью-Йоркские критерии и классификационные критерии, предложенные Европейской группой по изучению спондилоартритов.
Модифицированные нью-йоркские критерии
Клинические признаки:
1. Боли в нижней части спины, длящиеся не менее 3 мес, уменьшающиеся после физических упражнений и не стихающие в покое.
2. Ограничения движений в поясничном отделе позвоночника в сагиттальной и фронтальной плоскости.
3. Уменьшение дыхательной экскурсии грудной клетки в сравнении с нормальными значениями (для пола и возраста).
Указанные критерии, основанные на клинико-рентгенологических признаках, не позволяют установить диагноз АС в ранние сроки, так как достоверные изменения крестцово-подвздошных суставов выявляются, как правило, только через много месяцев после начала заболевания.
На ранних стадиях АС, особенно если на первый план в клинической картине выходит поражение суставов, бывает необходимо проведение дифференциальной диагностики с другими заболеваниями суставов. С этой целью могут быть использованы классификационные критерии спондилоартритов, предложенные Европейской группой по изучению спондилоартритов.
Классификационные критерии спондилоартритов европейской группы
Большие критерии:
1. Боль в позвоночнике воспалительного характера.
2. Синовит (наличие в прошлом или в настоящее время несимметричного артрита или артрита преимущественно суставов нижних конечностей).
Малые критерии:
1. Семейные случаи заболевания (наличие у родственников первой или второй степени родства одного из следующих заболеваний: анкилозирующий спондилит, псориаз, реактивный артрит, острый увеит, неспецифический язвенный колит или болезнь Крона).
2. Псориаз (наличие в прошлом или в настоящее время псориаза, диагноз которого установлен врачом).
3. Воспалительные заболевания кишечника (наличие в прошлом или в настоящее время болезни Крона или неспецифического язвенного колита, диагноз которых установлен врачом и подтверждён при рентгенологическом или эндоскопическом исследовании).
4. Перемещающаяся боль в ягодичных областях (наличие в прошлом или в настоящее время альтернирующих болей в ягодичных областях).
5. Энтезопатии (наличие в прошлом или в настоящее время боли или болезненности в области прикрепления ахиллового сухожилия или подошвенного апоневроза).
6. Острая диарея (эпизод диареи в течение 1 мес до развития артрита).
7. Уретрит (негонококковый уретрит или цервицит в течение 1 мес до развития артрита).
8. Сакроилеит (двухсторонний – при наличии 2-4-й стадий, односторонний – при наличии 3-4-й стадий).
Заболевание может быть классифицировано как спондилоартрит при наличии любого большого и хотя бы одного малого критерия. Чувствительность и специфичность этих критериев составляет 87%.
Алгоритм ранней диагностики
Алгоритм ранней диагностики применяют при целенаправленном обследовании пациентов молодого возраста, у которых отмечаются боли в нижней части спины воспалительного ритма. Воспалительный характер болей устанавливается в том случае, если имеются любые 4 из 5 следующих признаков:
— возраст начала болей менее 45 лет,
— постепенное начало болевых ощущений,
— длительность болей не менее 3 мес,
— наличие утренней скованности,
— уменьшение болей после упражнений.
Наличие любых 4 из этих 5 признаков позволяет заподозрить воспалительный характер заболевания позвоночника.
Расспрос и обследование в отношении признаков, характерных для спондилоартритов (в том числе в анамнезе):
— боли в пятках (энтезит),
— дактилит (воспаление сухожилий пальца стопы или кисти с диффузным отёком и гиперемией, «палец в виде сосиски»),
— увеит,
— случаи спондилоартритов в семье,
— перемежающиеся боли в ягодицах, псориаз,
— асимметричный артрит преимущественно нижних конечностей.
При обнаружении у пациента с воспалительными болями в спине по крайней мере 3 из этих признаков, вероятность АС составляет 80-95%. Если же находят только 1-2 признака, вероятность АС меньше (35-70%), в связи с чем целесообразно определение HLA-B27.
1. При обнаружении HLA-B27 диагноз АС можно считать обоснованным (вероятность около 90%), а при отсутствии HLA-B27 – маловероятным.
2. При отсутствии клинических признаков спондилоартритов у пациентов с воспалительными болями в спине также показано исследование HLA-B27; отрицательный результат позволяет отвергнуть предположение об АС.
3. Выявление HLA В27 (вероятность АС в этом случае составляет 59%) указывает на целесообразность проведения МРТ крестцово-подвздошных сочленений. Обнаружение признаков сакроилеита с помощью этого метода увеличивает вероятность АС до 80-95%, а их отсутствие резко снижает (до менее 15%) такую вероятность.
Жалобы и анамнез:
1. Постепенно нарастающая по интенсивности боль и скованность с нечёткой локализацией в нижней части спины, ягодицах или грудной клетке, обычно односторонние и периодические, иногда острые, усиливаются при кашле, резких поворотах туловища, наклонах. Отличительная особенность болей и скованности – их воспалительный характер (т.е. усиление в покое, в ночное время и ранние утренние часы, а также уменьшение при физической нагрузке).
2. Ощущение скованности и болей в мышцах и в местах прикрепления связок.
3. «Корешковые» боли, но без неврологических нарушений, характерных для радикулита.
4. Очень редко (в первую очередь у детей) заболевание начинается с периферического моноолигоартрита коленных суставов или с энтезитов (ахиллодиния, подошвенный фасциит) с характерными болями в пятках при ходьбе.
5. Иногда (особенно при ювенильном спондилоартрите) превалирует двустороннее поражение плечевых и тазобедренных, реже грудино-ключичных суставов.
6. Иногда заболевание начинается с острого переднего увеита, а типичное поражение суставов присоединяется через несколько месяцев или лет.
Физикальное обследование
Поражение позвоночника:
1. Наиболее постоянными клиническими признаками являются боли в нижней части спины (поясничная область, область крестца, таза) воспалительного характера, скованность (уменьшается при движении) и нарушения функции позвоночника (во всех направлениях); иногда могут преобладать боли в области крестца и ягодиц (сакроилеит), иррадиирующие в поясницу и проксимальные отделы бёдер.
2. Типичен восходящий характер поражения позвоночника. Скорость распространения болей и ограничений движений на грудной и шейный отделы различна. В большинстве случаев это происходит медленно, в течение нескольких лет.
3. Со временем формируются стойкие ограничения движений во всех отделах позвоночника и, что особенно неблагоприятно, кифотические (сгибательные) деформации грудного («поза просителя») и шейного отдела.
4. Неврологические симптомы нехарактерны; иногда, как правило, на поздних стадиях заболевания могут развиваться признаки шейной миелопатии вследствие атланто-аксиального подвывиха или проявления, характерные для синдрома конского хвоста.
Поражение периферических суставов:
Наиболее постоянно, но клинически малозаметно поражаются суставы осевого скелета; крестцово-подвздошное сочленение (практически у всех больных), суставы грудины, лонное сочленение, а также грудино-рёберные, грудино-ключичные и рёберно-позвоночные суставы.
Реже, преимущественно у детей и подростков, отмечается артрит суставов конечностей.
Особенности поражения суставов при АС такие же, как при всех спондилоартритах:
— преимущественное вовлечение крупных и средних суставов нижних конечностей (тазобедренные, коленные и голеностопные);
— моно- и олигоартрит;
— возможен артрит отдельных суставов пальцев стоп;
— среди других суставов относительно часто поражаются височно-нижнечелюстные суставы.
Артрит чаще кратковременен, но может быть стойким, плохо поддаваться терапии и составлять главную проблему заболевания.
Поражение энтезисов:
1. Характерно воспаление энтезисов (энтезит) различной локализации, что проявляется болями в покое и при движениях, а иногда (в случае наиболее типичного поражения ахиллова сухожилия) и припухлостью.
2. Чаще других поражаются энтезисы в области позвоночника, пяток (места прикреплений пяточного сухожилия и подошвенного апоневроза) и больших вертелов бедренных костей.
Системные проявления:
1. Конституциональные проявления (субфебрилитет, лимфоаденопатия, снижение массы тела, общая слабость) развиваются редко, обычно у детей.
2. Наиболее частым системным проявлением является острый передний увеит (иридоциклит), как правило, односторонний, рецидивирующий, проявляется болями, фотофобией, нарушениями зрения, иногда предшествует поражению суставов,
3. Аортит (поражение восходящей аорты, преимущественно её корня), поражение створок аортального клапана (с развитием его недостаточности), мембранозной части межжелудочковой перегородки (с нарушениями атриовентрикулярной и внутрижелудочковой проводимости) и основания передней митральной створки (с развитием небольшой недостаточности митрального клапана). Значительно чаще выявляются клинически бессимптомные эхокардиографические изменения: утолщение в виде гребня в основании передней митральной створки, расширение и утолщение корня аорты и утолщение створок аортального клапана
4. Фиброз верхушек лёгких и поражение почек (IgA-нефропатия).
5. Амилоидоз с преимущественным поражением почек и кишечника (как правило, через много лет после начала болезни).
Лабораторные исследования:
1. Специфические лабораторные показатели отсутствуют.
2. Нередко отмечают увеличение СОЭ, СРБ и уровня IgA в крови, анемию и тромбоцитоз (не имеют существенного значения для оценки степени активности болезни, за исключением СРБ).
3. РФ и АНФ не обнаруживаются.
4. Увеличение титра АСЛ-0 (антистрептолизин) наблюдается у трети больных ревматизмом, инфекционно-аллергическим полиартритом.
5. Определение антител IgG к Saccharomyces cerevisiae (ASCA)
6. HLA-B27 экспрессируется у 90-95% пациентов; вследствие относительно высокой частоты экспрессии этого гена у здоровых лиц (в России – около 10%) самостоятельного диагностического значения определение этого «маркера» не имеет; его определение может иметь определённое значение для ранней диагностики АС у молодых мужчин, у которых имеются определённые клинические предпосылки подозревать это заболевание (например, характерные боли в позвоночнике, семейный анамнез), но явные рентгенологические признаки сакроилеита отсутствуют; поскольку носительство HLA-B27 коррелирует с более тяжёлым течением заболевания, его выявление может быть полезным для прогнозирования течения заболевания.
Инструментальные исследования
1. Рентгенография суставов. Поскольку первые изменения всегда формируются в области крестцово-подвздошных сочленений, в случае подозрения на АС в обязательном порядке выполняется рентгенограмма таза в переднезадней проекции, захватывающая все кости таза и тазобедренные суставы. Ранний признак сакроилеита – сочетание участков расширения суставной щели и распространённого субхондрального остеосклероза, как со стороны крестца, так и подвздошной кости; очаговое, а затем полное анкилозирование крестцово-подвздошных сочленений, а также сужение щелей этих суставов являются поздними признаками сакроилеит. В первые годы сакроилеит может быть односторонним и несимметричным, но в дальнейшем обычно отмечаются двухсторонние и симметричные изменения.
Изменения в позвоночнике обычно выявляются спустя несколько месяцев или лет от начала болезни:
1) на относительно ранних стадиях у ряда больных могут быть обнаружены признаки переднего спондилита в поясничном отделе: деструкция в области передних углов тел позвонков, приводящая к сглаживанию или исчезновению вогнутого в норме бокового контура, неровность этого контура, участки остеосклероза;
2) к числу поздних изменений относят синдесмофиты: линейные зоны оссификации наружных частей фиброзных дисков, обычно не выходящие за контур тел позвонков (первые синдесмофиты обычно появляются на границе поясничного и грудного отделов), окостенение межостистых и жёлтых связок, а также анкилоз дугоотростчатых суставов с оссификацией их капсул;
3) распространённая оссификация указанных структур создаёт картину «бамбуковой палки»;
4) могут также возникать очаговые или распространённые изменения в области контакта межпозвонкового хряща и тела позвонка (спондилодисцит), изменения суставов между рёбрами и позвонками, остеопороз.
2. Магнитно-резонансная томография с «контрастированием» гадолинием используется для диагностики сакроилеита и поражения позвоночника на ранних стадиях, а также в детском и подростковом возрасте.
3. Рентгеновская компьютерная томография показана у пациентов с относительно большой давностью клинических проявлений при отсутствии достоверных признаков сакроилеита.
4. Ультрасонография – чувствительный метод выявления энтезопатии.
5. Костная денситометрия применяется для ранней диагностики остеопороза.
Показания к консультации специалистов:
1. Инструктор по лечебной физкультуре.
2. Окулист – развитие увеита.
3. Кардиолог – развитие недостаточности аортального клапана или нарушений атриовентрикулярной проводимости.
4. Ортопед – значительное нарушение функции тазобедренных суставов, выраженный кифоз.
Перечень основных диагностических мероприятий
Перечень дополнительных диагностических мероприятий:
1. Суточная протеинурия
2. ЭХО-КГ
3. УЗИ ОБП, почек
4. ФГДС
5. КТ костей таза (по показаниям)
6. Консультация невропатолога, окулиста, ортопед, инструктора по ЛФК.
Перечень основных диагностических мероприятий в стационаре:
1. ОАК развернутый с тромбоцитами
2. Коагулограмма
3. СРБ, РФ, фибриноген, белковые фракции, креатинин, АЛТ, АСТ, тимоловая проба
4. ЭхоКГ
5. УЗИ ОБП + почек
6. R-графия т/б суставов с захватом илеосакральных областей
Перечень дополнительных диагностических мероприятий в стационаре:
1. ФГДС
2. R-графия других отделов позвоночника – по показаниям
3. ПЦР на ИППП (хламидии) – по показаниям
4. Консультация узких специалистов (окулист, уролог, невропатолог) – по показаниям
Дифференциальный диагноз
1. АС необходимо отличать от мышечно-скелетных болей в нижней части спины невоспалительного генеза. Дифференциально-диагностическое значение придаётся ритму болевых ощущений, утренней скованности, особенности ограничений движений в позвоночнике. При невоспалительном поражении позвоночника боли обычно усиливаются от движений, утренняя скованность отсутствует либо кратковременна, движения ограничиваются чаще только в одной плоскости. Существенное значение имеют также рентгенологическая картина крестцово-подвздошных суставов и величина СОЭ и СРБ, данные неврологического обследования (при АС изменений обычно не находят), а в ряде случаев также результаты КТ позвоночника.
2. У детей и подростков АС может имитировать болезнь Шейермана—May (юношеский кифоз) или другие врождённые аномалии позвоночника, отличающиеся характерными рентгенологическими изменениями. Нужно принимать во внимание, что при ювенильном АС поражение позвоночного столба до 15-16-летнего возраста наблюдается редко.
3. Иногда АС приходится отграничивать от инфекционного спондилита и спондилодисцита. Основное значение в этих случаях имеют томографические исследования позвоночника (выявление «натёчников» в околопозвоночных мягких тканях), поиск туберкулёза и других бактериальных инфекций.
4. АС могут напоминать отдельные клинические и рентгенологические проявления болезни Педжета (деформирующий остеит), болезни Форестье (идиопатический диффузный гиперостоз скелета), гипопаратиреоза, аксиальной остеомаляции, флюороза, врождённого или приобретённого кифосколиоза, пирофосфатнойартропатии, охроноза, конденсирующего илеита. Во всех этих случаях не отмечается указанных выше критериев диагноза АС, а рентгенологические изменения, как правило, лишь напоминают, но не идентичны изменениям, наблюдающимся при АС.
Лечение
Цели лечения:
1. Уменьшение выраженности боли в позвоночнике, периферических суставах и энтезисах, поддержание подвижности позвоночника.
2. Купирование увеита.
3. Возможность замедления прогрессирования болезни не доказана.
Тактика лечения
Немедикаментозное лечение:
1. Ежедневное выполнение пациентом специальных физических упражнений. Один или два раза в день в течение 30 мин должны проводиться дыхательная гимнастика и упражнения, направленные на поддержание достаточной амплитуды движений позвоночника (с акцентом на разгибательные движения), крупных суставов, а также на укрепление мышц спины.
2. При небольшой активности АС показан регулярный массаж мышц спины и бальнеотерапия.
Медикаментозное лечение
НЕСТЕРОИДНЫЕ ПРОТИВОВОСПАЛИТЕЛЬНЫЕ ПРЕПАРАТЫ
1. Назначают с целью уменьшения болей и скованности в позвоночнике всем пациентам.
2. Эффективность доказана в плацебо-контролируемых исследованиях.
3. Традиционно наиболее эффективными считаются индометацин, диклофенак и ацеклофенак, мелоксикам хотя в сравнительных контролируемых исследованиях их преимущества в анальгетическом отношении над другими НПВП не установлены.
4. В начале лечения обычно применяется максимальная суточная доза каждого препарата.
5. Рекомендуется распределять приём НПВП в течение суток с учётом индивидуальных особенностей ритма болей и скованности пациента. Нередко требуется отдельный приём препарата на ночь.
6. Противоболевой эффект реализуется в течение 1-2 нед; для оценки переносимости избранного препарата требуется около 1 мес. В случае эффективности и хорошей переносимости НПВП применяют длительно.
7. Длительность приёма НПВП у каждого пациента определяется индивидуально. В случае стойкого уменьшения болей со стороны позвоночника возможны уменьшение дозы и отмена НПВП (если болевой синдром не усиливается). Развивающееся обострение является показанием для возобновления этой терапии.
8. При недостаточной эффективности избранного препарата (в полной дозе) показан переход на другой препарат из этой же группы.
9. В случае плохой переносимости или наличия факторов риска поражения ЖКТ целесообразно назначение препаратов из группы селективных ингибиторов ЦОГ-2 (целекоксиб, мелоксикам).
10. Предварительные результаты свидетельствуют о том, что постоянный длительный приём НПВП (целекоксиб) замедляет прогрессирование поражения позвоночника при АС в большей степени, чем при назначении НПВП «по требованию».
АНТИДЕПРЕССАНТЫ
При нарушении сна, обусловленного болевым синдромом, рекомендован амитриптилин (30 мг/сутки).
ГЛЮКОКОРТИКОИДЫ
1. Локальное введение ГК используют при периферическом артрите и энтезитах, а также в область крестцово-подвздошных сочленений.
2. Системное применение ГК считают неэффективным (в отношении симптомов поражения позвоночника и артрита периферических суставов). Их кратковременное применение может быть показано только в случае таких системных проявлений АС, как высокая лихорадка и увеит (при отсутствии эффекта местной терапии) или при IgA-нефропатии.
3. У больных с высокой активностью АС, выраженными болями в позвоночнике, плохо «отвечающими» на НПВП, может быть получен быстрый и выраженный эффект на фоне пульстерапии метилпреднизолоном (в/в введение 1000 мг в течение 3 последовательных дней). Переносимость этого метода лечения удовлетворительная, серьёзные побочные действия редки. Однако, как правило, эффект неустойчив, его длительность редко превышает 4 нед.
4. При развитии острого переднего увеита должно проводиться безотлагательное местное лечение ГК и средствами, расширяющими зрачок (под контролем окулиста).
СУЛЬФАСАЛАЗИН
1. Показан при недостаточной эффективности симптоматической терапии и стойком сохранении высокой активности заболевания (особенно при наличии упорного воспаления периферических суставов и энтезисов). По данным мета-анализа 5 двойных слепых, плацебо-контролируемых исследований, сульфасалазин достоверно превосходит плацебо по влиянию на такие показатели, как боль, скованность, общее самочувствие, величина СОЭ и IgA, но не оказывает существенного влияния на функцию позвоночника.
2. Применяют в суточной дозе 2—3 г в течение не менее 3-4 мес, при наличии эффекта лечение продолжают (в той же суточной дозе) длительно,
3. Эффективен в отношении часто рецидивирующего увеита у больных спондилоартритами,
4. Производные 5-аминосалициловой кислоты менее эффективны, чем сульфасалазин.
МЕТОТРЕКСАТ (10 мг/неделю). Данные противоречивы; подавляет симптомы периферического артрита, но не влияет на поражение позвоночника.
ПАМИДРОНОВАЯ КИСЛОТА. Уменьшение выраженности вертебрального болевого синдрома. Курс лечения включает два ввода (суммарная курсовая доза 60 мг), который необходимо повторять каждые 3 мес в течение года (4 курса в год) на фоне постоянного приема препаратов кальция и вит. D
ГОЛИМУМАБ
1. Результаты мультицентрового, рандомизированного, двойного слепого плацебо-контролируемого исследования п/к введения Голимумаба у пациентов с активным анкилозирующим спондилитом показало, что подкожные инъекции голимумаба, производимые каждые 4 недели, приводили к эффективному сокращению признаков и симптомов анкилозирующего спондилита у пациентов с активной формой заболевания, несмотря на предшествующее применением нестероидных противовоспалительных препаратов или базовыми противоревматическими препаратами, модифицирующими течение болезни, а также терапия голимумабом была эффективна в достижении и поддержании улучшения физической функции, диапазона движения и связанного со здоровьем качества жизни в течение 104-недельного периода
2. При отсутствии противопоказаний для назначения ингибиторов ФНО-α, их следует назначать больным с установленным диагнозом АС (согласно российской версии модифицированных Нью-Йоркских критериев АС) в следующих случаях:
— Имеющим высокую активность болезни (BASDAI> 4 или ASDAS> 2,1) и при наличии неэффективности (непереносимости) двух предшествующих НПВП, назначенных последовательно в полной терапевтической дозе с длительностью применения не менее 2-х недель каждый;
— При наличии у пациента с достоверным диагнозом АС рецидивирующего (или резистентного к стандартной терапии) увеита, без учета активности болезни; 3. При наличии у пациента с достоверным диагнозом АС коксита, без учета активности болезни.
— При наличии у пациента с достоверным диагнозом АС стойких периферических артритов и/или энтезитов и при наличии неэффективности (непереносимости) лечения сульфасалазином в дозе не менее 2-3 г в течение не менее чем 3-х месяцев и внутрисуставных инъекций ГК (не менее 2-х). Применяется в дозе 5 мг/кг, реже 3 мг/кг по стандартной схеме.
Отмечено достоверное уменьшение болей в спине, недомогания, утренней скованности, исчезновение артрита периферических суставов, снижение острофазовых показателей и улучшение параметров, отражающих качество жизни.
На 104-й неделе у 71,4% пациентов наблюдалось, по крайней мере, 20%-ное улучшение по критериям терапевтического ответа Международного общества по оценке спондилоартритов (показатель ASAS20); у 54,3% пациентов соблюдались критерии 40%-ного улучшения (показатель ASAS40) и 30,7% пациентов находились в состоянии частичной ремиссии, согласно критериям ASAS. Средние значения индекса активности заболевания анкилозирующим спондилитом (индекс BASDAI), и индекса функциональности при анкилозирующем спондилите (индекс BASFI), составляли Другие виды лечения – нет.
Хирургическое лечение
Протезирование тазобедренного сустава показано при наличии тяжелых, стойких болей или выраженного нарушений функции сустава . При упорном синовите коленных суставов показана синовэктомия.
Профилактические мероприятия : Первичная профилактика АС не разработана. Возможно медико-генетическое консультирование для определения риска развития АС у ребёнка, рождающегося у родителей с заболеванием. Профилактические мероприятия сводятся к предотвращению обострения заболевания и развития побочных эффектов лекарственной терапии.
Дальнейшее ведение: Наблюдение ревматолога, терапевта. Диспансерный учет, длительный прием базисных средств, контроль анализов. Специальные упражнения для поддержания максимальной подвижности во всех отделах позвоночника и крупных суставах. Полезно регулярное плавание в бассейне.
Индикаторы эффективности лечения: снижение активации воспалительного процесса, темпа прогрессирования рентгенологических изменений.