диагноз окс что это такое в медицине расшифровка
Острый коронарный синдром (ОКС) причины, симптомы, методы лечения и профилактики
Причины и виды острого коронарного синдрома (ОКС)
Причиной ОКС служит частичное или полное прекращение кровотока в артерии сердца. Чаще всего это связано с закупориванием коронарных сосудов тромбами, но иногда ОКС возникает на фоне выраженного спазма сосудов сердца. Острый коронарный синдром — это не диагноз, а общее название для нескольких заболеваний, которые требуют общего алгоритма неотложной помощи. ОКС включает:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 08 Ноября 2021 года
Содержание статьи
Симптомы острого коронарного синдрома (ОКС)
Острая ишемия миокарда проявляется острой болью в области сердца, которая может распространяться в левую руку, лопатку или шею. При поражении нижней стенки сердца возникает абдоминальная форма ОКС, которая проявляется болями в верхних отделах живота, имитируя клинику острой хирургической патологии. Иногда возможна безболевая форма ОКС. Также острый коронарный синдром может проявляться следующими признаками:
Методы диагностики
Диагноз устанавливается на основании жалоб больного, выяснения анамнеза заболевания, объективного осмотра. Для уточнения диагноза в клинике “ЦМРТ” применяют:
Острый коронарный синдром
Острый коронарный синдром — это группа клинических и лабораторно-инструментальных признаков, указывающих на наличие нестабильной стенокардии или инфаркта миокарда. Состояние проявляется загрудинной болью длительностью более 20 минут, которая сопровождается потливостью, одышкой, бледностью кожи. У 15-20% больных наблюдается атипичное клиническое течение синдрома. Для диагностики проводят анализ кардиоспецифических ферментов, регистрируют ЭКГ. Медикаментозное лечение предполагает использование тромболитиков, антиагрегантов и антикоагулянтов, антиангинальных препаратов. В тяжелых случаях показана хирургическая реваскуляризация.
МКБ-10
Общие сведения
Острый коронарный синдром (ОКС) является предварительным диагнозом, который устанавливается во время первого обследования пациента врачом-терапевтом. Термин возник в связи с необходимостью выбора лечебной тактики при ургентных состояниях, не дожидаясь постановки окончательного диагноза. ОКС и его осложнения занимают первое место (около 48%) среди всех причин смертности взрослого населения. Неотложное состояние у мужчин в возрасте до 60 лет определяется в 3-4 раза чаще, чем у женщин. В группе пациентов 60-летнего возраста и старше соотношение мужчин и женщин составляет 1:1.
Причины
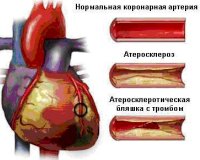
Все нозологические единицы, входящие в состав острого коронарного синдрома имеют общие этиологические факторы. Основной причиной заболевания служит тромбоз коронарного сосуда, возникающий при эрозии или разрыве атеросклеротической бляшки (атеротромбоз). Окклюзия венечной артерии тромбом встречается у 98% больных с выявленной клинической картиной ОКС. При тромбозе развитие коронарного синдрома связано как с механической закупоркой артерии, так и с выделением специфических вазоконстрикторных факторов.
Другая этиология острого процесса определяется крайне редко (около 2% случаев). Появление ОКС возможно при тромбоэмболии либо жировой эмболии коронарной артерии. Еще реже диагностируется переходящий спазм коронарных артерий — вариантная стенокардия Принцметала.
Факторы риска
Поскольку большинство эпизодов связано с атеросклеротическими осложнениями, факторы риска коронарного синдрома идентичны таковым для атеросклероза. Различают:
Наибольшую опасность из предпосылок представляет артериальная гипертензия. Повышенное артериальное давление способствует более раннему началу и быстрому прогрессированию атеросклероза.
Патогенез
Патофизиологической основной болезни служит острое снижение кровотока в одном из венечных сосудов. В результате этого нарушается баланс между потребностью мышечных волокон в кислороде и притоком артериальной крови. При остром коронарном синдроме возникает переходящая или стойкая ишемия, которая при прогрессировании вызывает органические изменения миокарда (некрозы, дистрофию).
При разрыве фиброзного покрова атеросклеротической бляшки происходит отложение тромбоцитов и фибриновых нитей — образуется тромб, перекрывающий просвет сосуда. В патогенезе синдрома существенную роль играют гемостатические нарушения, которые обуславливают формирование микротромбов в сосудах, питающих миокард. Выраженная клиническая симптоматика наблюдается при сужении просвета коронарной артерии не менее, чем на 50-70%.
Классификация
В современной кардиологии используется классификация, которая учитывает ЭКГ-проявления коронарного синдрома. Такое разделение патологии наиболее удобно в неотложной ситуации, когда врачу необходимо принимать решение о назначении лекарственной терапии для лечения острого состояния. Согласно этой классификации выделяют 2 формы коронарного синдрома:
Симптомы ОКС
Основное проявление острого коронарного синдрома — характерный приступ загрудинной боли. Болевые ощущения локализуются по центру либо с левой стороны грудной клетки. Боль возникает при физической нагрузке (быстрая ходьба, подъем по ступенькам) либо после эмоциональных стрессов. Боли могут быть жгучими, давящими, сжимающими. Типична иррадиация в левую руку, межлопаточную область, шею. Длительность приступа от 20 минут до получаса и более.
На развитие острого кислородного голодания сердечной мышцы указывает учащение и увеличение продолжительности сердечных болей при стабильной стенокардии. При этом снижается эффективность нитроглицерина для купирования острого болевого приступа. Кроме загрудинных болей типична бледность кожных покровов, иногда появляется холодный пот. Беспокоят одышка, резкая слабость и головокружение.
Для молодых (до 40 лет) и пожилых пациентов (старше 75 лет), а также больных сахарным диабетом характерно атипичное течение острого коронарного синдрома. В таких случаях возможны сильные боли в эпигастрии, которые сочетаются с расстройством пищеварения. Реже начинается односторонняя пульсирующая боль в грудной клетке. На фоне острого ухудшения состояния может наступить обморок.
Осложнения
В остром периоде данного состояния существует высокий риск внезапной сердечной смерти: около 7% при ОКС с элевацией сегмента ST, 3-3,5% при коронарном синдроме с нормальным ST. Ранние осложнения выявляются в среднем у 22% пациентов. Наиболее распространенное последствие заболевания — кардиогенный шок, который вдвое чаще диагностируется у мужчин. У больных старше 50 лет, как правило, развиваются тяжелые нарушения ритма и проводимости.
При успешном купировании острого сердечного приступа у 6-10% пациентов сохраняется риск поздних осложнений, которые развиваются спустя 2-3 недели после манифестации синдрома. Вследствие замещения участка мышечных волокон соединительной тканью есть вероятность развития хронической сердечной недостаточности, аневризмы сердца. При сенсибилизации организма продуктами аутолиза возникает синдром Дресслера.
Диагностика
С учетом типичных проявлений острого ангинозного приступа врач-кардиолог может поставить предварительный диагноз. Физикальное обследование необходимо для исключения внесердечных причин боли и кардиальных патологий неишемического происхождения. Для дифференцировки разных вариантов коронарного синдрома и выбора лечебной тактики проводятся три основных исследования:
После стабилизации состояния и ликвидации острого коронарного синдрома специалист назначает дополнительные методы диагностики. Для оценки риска пациентам с установленным диагнозом ИБС рекомендуют неинвазивные стресс-тесты, которые показывают функциональные возможности сердца. ЭхоКГ выполняют для измерения фракции выброса левого желудочка и визуализации магистральных сосудов.
Лечение острого коронарного синдрома
Консервативная терапия
Лечение больных с ОКС проводится только в специализированных кардиологических стационарах, пациентов в тяжелом состоянии госпитализируют в реанимационные отделения. Терапевтическая тактика зависит от варианта коронарного синдрома. При наличии на кардиограмме подъема ST устанавливают диагноз острого инфаркта миокарда. В таком случае показана интенсивная и тромболитическая терапия по стандартной схеме.
Пациентам, у которых не обнаружено стойкой элевации ST, назначают комбинированную медикаментозную терапию без тромболитиков. Чтобы купировать приступ, используют нитраты. Дальнейшее лечение направлено на ликвидацию ишемических процессов в миокарде, нормализацию реологических свойств крови и коррекцию артериального давления. В этих целях рекомендуется несколько групп лекарственных средств:
Хирургическое лечение
Реваскуляризация миокарда эффективна при инфаркте и рецидивирующей ишемии, рефрактерной к медикаментозной терапии. Методом выбора является малоинвазивная эндоваскулярная ангиопластика, которая быстро восстанавливает кровоток в пораженном сосуде, имеет короткий восстановительный период. При невозможности ее проведения показано коронарное шунтирование.
Прогноз и профилактика
Своевременное начало интенсивной терапии значительно сокращает риск ранних и поздних осложнений, снижает показатель летальности. Прогноз определяется клиническим вариантом острого коронарного синдрома, наличием сопутствующих кардиологических болезней. У 70-80% больных перед выпиской устанавливают низкую или среднюю степень риска, что соответствует сохраненной функции левого желудочка.
Неспецифическая профилактика заболевания включает модификацию факторов риска — нормализацию массы тела, отказ от вредных привычек и жирной пищи. Медикаментозная профилактика повторных эпизодов ОКС включает длительную (более 12 месяцев) антитромбоцитарную терапию и прием липидоснижающих препаратов. Пациенты, перенесшие острый коронарный синдром, находятся на диспансерном учете кардиолога.
ОКС как определить симптомы и вылечиться
Острый коронарный синдром иногда называют предынфарктным состоянием. В 2 из 3 случаев острый коронарный синдром начинается через несколько дней после приступов стенокардии. ОКС хорошо лечится при своевременном выявлении. Однако промедление при обращении за медицинской помощью заканчивается летальным исходом.
Что такое ОКС: классификация
При ОКС резко нарушается процесс кровоснабжения миокарда. Следствием становится некроз тканей или даже остановка сердца. Это неотложное состояние требует срочного медицинского вмешательства. Основные меры направлены на восстановление кровотока в поврежденной артерии. Под ОКС подразумевается два состояния со схожими признаками:
Во время этого состояния важно находиться рядом с больным для оказания первой помощи, в том числе психологической, поскольку ОКС сопровождается приступами паники.
Симптомы острого коронарного синдрома
При ОКС болевой синдром не устраняется препаратами. Облегчение состояния также не наблюдается при перемене положения. Однако боль может внезапно утихать перед новым приступом — это один из характерных симптомов ОКС. Нередко приступ начинается с потери сознания. Иногда присоединяются боли в животе и ощущение изжоги.
В целом, клинические проявления вариабельны, часто похожи на симптоматику стенокардии и других вариантов болезни сердца, эмболии легочной артерии, заболеваний органов брюшной полости. Поэтому так важно вовремя обратиться за квалифицированной медицинской помощью, не допустить развития тяжелого состояния у пациента.
Причины патологии и факторы риска
Основная причина ОКС — образование атеросклеротической бляшки, сужающей диаметр сосуда. Сердце начинает испытывать потребность в питательных веществах, т.к. крови сложнее течь по артерии. Такое стояние называется стенозом. Нередко из-за прорыва бляшки образовывается тромб и наступает состояние, угрожающее жизни.
В группу риска попадают:
При наступлении ОКС нужно положить больного на кровать, приподняв плечи и голову, открыть окно, дать 2 таблетки аспирина, приготовить медкарту и вызвать скорую, даже если боль утихла.
Лечение ОКС
Лечение острого коронарного синдрома проводится только кардиологом стационара. Врачи скорой занимаются лишь обеспечением жизненно важных функций и устранением боли. Даже при отсутствии изменений на ЭКГ показана госпитализация.
В стационаре больному проводят повторную кардиограмму, делают ренгтенографию и УЗИ с допплерографией, берут анализы для лабораторного исследования. Решение о коронарографии принимается в каждом случае индивидуально и при отсутствии противопоказаний. Если ОКС закончился инфарктом, больному показан строгий постельный режим в течение недели. Если была диагностирована нестабильная стенокардия, вставать можно на 3-4 сутки. Если инфаркта не было, перед выпиской может быть назначена функциональная диагностика: эхокардиография, нагрузочные пробы и т.д. Обязательно выписывают лекарственные препараты, но, если их окажется недостаточно для восстановления нормального кровотока, проводят ангиопластику, стентирование или шунтирование. Эти методики позволяют расширить просвет сосуда или создать альтернативный путь в обход поврежденного участка.
Прогноз и профилактика
Смертность от ОКС составляет около 30 %, поэтому важно не опоздать и вовремя обратиться за неотложной помощью. Чтобы облегчить имеющиеся симптомы, необходимо:
Регулярное посещение врача при ОКС обязательно, находясь под наблюдением вы сможете вовремя принять меры и избежать инвалидности. В отделении кардиологии «Чеховского сосудистого центра» вы найдете опытных и внимательных специалистов, которые оказывают помощь больным с сердечно-сосудистыми заболеваниями. Наши врачи применяют современные методики и делают все, что облегчить жизнь пациенту. На сайте вы можете ознакомиться с нашими предложениями и информацией для пациентов.
Острый коронарный синдром с элевацией сегмента ST на ЭКГ
Общая информация
Краткое описание
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ КЫРГЫЗСКОЙ РЕСПУБЛИКИ
НАЦИОНАЛЬНЫЙ ЦЕНТР КАРДИОЛОГИИ И ТЕРАПИИ им. АКАДЕМИКА М. МИРРАХИМОВА
АССОЦИАЦИЯ ВРАЧЕЙ ПО ВНУТРЕННЕЙ МЕДИЦИНЕ КР
Острый коронарный синдром с элевацией сегмента ST на ЭКГ
Клинический протокол
Декларация конфликта интересов
Данный протокол разработан без внешнего финансирования. Перед началом работы в проекте по созданию данного клинического протокола, а также на рабочем совещании согласительной комиссии, все члены рабочей группы дали согласие сообщить в письменной форме о наличии финансовых взаимоотношений с фармацевтическими компаниями. Никто из членов авторского коллектива не имел коммерческой заинтересованности или другого конфликта интересов с фармацевтическими компаниями или другими организациями, производящими продукцию для диагностики и лечения острого инфаркта миокарда с подъемом ST.
Планируемая дата обновления
Проведение следующего пересмотра планируется в 2020 году, либо раньше при появлении новых ключевых доказательств. Все поправки будут опубликованы в периодической печати. Любые комментарии и пожелания по содержанию клинического руководства приветствуются.
Классы рекомендаций и уровни доказательности
| Классы рекомендаций | Определения | Предлагаемая формулировка |
| Класс I | Данные и/или всеобщее согласие, что конкретный метод лечения или вмешательство полезны, эффективны, имеют преимущества | Рекомендуется/показан |
| Класс II | Противоречивые данные и/или расхождение мнений о пользе/эффективности конкретного метода лечения или процедуры | |
| Класс II a | Большинство данных/мнений говорит о пользе/эффективности | Целесообразно применять |
| Класс II b | Данные/мнения не столь убедительно говорят о пользе/эффективности | Можно применять | Данные и/или всеобщее согласие, что конкретный метод лечения или вмешательство не являются полезной или эффективной, а в некоторых случаях могут приносить вред | Не рекомендуется |
Уровни доказательности:
| Уровень доказательности | Определения |
| Уровень доказательности А | Данные многочисленных рандомизированных клинических исследований или мета-анализов |
| Уровень доказательности В | Данные одного рандомизированного клинического исследования или крупных нерандомизированных исследований |
| Уровень доказательности С | Согласованное мнение экспертов и/или небольшие исследования, ретроспективные исследования, регистры |
Период протекания
Дата создания
Создано в 2016 г.
Эпидемиология
США 1999 год 2008 год
ОКС с подъемом сегмента ST 133/100000 50/100000
Госпитальная летальность в Европе от ОКС с подъемом сегмента ST составила 4-12%.
| Сроки | от начала ИМ до 6 ч | от 6 ч до 7 суток | с 8 суток до 8 недель | после 8 недель |
| Периоды | Острейший (развивающийся) | Острый | Подострый (рубцевание) | Постинфарктный (рубцовые изменения) |
| Отведения ЭКГ | Локализация | Кровоснабжение |
| I, aVL | высокие отделы боковой стенки ЛЖ | диагональная ветвь или задне-боковая ветвь левой огибающей артерии |
| V1-V2 | передняя часть МЖП | перегородочная ветвь передней нисходящей артерии |
| V3-V4 | передняя стенка ЛЖ | передняя нисходящая артерия |
| V5-V6 | нижняя часть боковой стенки ЛЖ | диагональная ветвь или задне-боковая ветвь левой огибающей артерии |
| II, III, aVF | нижняя стенка ЛЖ | задняя нисходящая ветвь правой КА или огибающая ветвь ЛКА |
| Высокий R и T, депрессия ST в V1-V3 дополнительно зарегистрировать ЭКГ в V7-V9 | задняя стенка ЛЖ | ПКА ниже отхождения артерий AV и синусового узла |
| RV3-V4(зеркальное отображение V3-V4 справа от грудины) | ПЖ | ПКА |
Диагностика
Диагностика
Вследствие того, что раннее восстановление кровотока у пациентов ОИМ улучшает прогноз заболевания, необходимо приложить все усилия, чтобы минимизировать задержку в получении медицинской помощи на догоспитальном этапе.
Диагноз ОИМ на догоспитальном этапе основывается на основе клинических проявлений (ангинозный приступ длительностью более 20 мин.) и изменений на ЭКГ (элевация сегмента ST или острая полная блокада левой ножки пучка Гиса, появление патологических зубцов Q).
| Фермент | Пик активности (часы) | Продолжительность |
| (дни) | Высокие отделы боковой стенки ЛЖ | Диагональная ветвь или задне-боковая ветвь левой огибающей артерии |
| Тропонин I | 10-24 | 5-10 |
| Тропонин Т | 10-24 | 5-14 |
Объективное обследование
Электрокардиография (Класс I, уровень В).
Визуализация
Лечение
Клинический протокол
ДОГОСПИТАЛЬНОЕ ВЕДЕНИЕ БОЛЬНЫХ С ИНФАРКТОМ МИОКАРДА
ЧАСТЬ I
(для врачей кардиологов, врачей скорой помощи и семейных врачей)
, применение антикоагулянтов и антиагрегантов, бетаблокаторов, нитратов, ИАПФ или блокаторов рецепторов ангиотензина 2 (БРА),</strong> <strong>диуретиков и антагонистов альдостерона, статинов.</strong></p><p><strong>Реперфузионная терапия</strong></p><p>C</td></tr><tr><td>В сроки более 12 часов от начала приступа, ЧКВ показано при рецидивирующей ишемии, гемодинамической нестабильности, опасных аритмиях, тяжелой СН</td><td>I</td><td>C</td></tr><tr><td>Первичное ЧКВ возможно в сроки 12-48 часовII</td><td>a</td><td>B</td></tr><tr><td>У асимптомных, стабильных больных рутинное ЧКВ после 72 часов от начала заболевания не показано</td><td>III</td><td>A</td></tr></tbody></table><p><strong>Догоспитально проведенная фибринолитическая терапия снижает госпитальную летальность на 17%</strong> <br /><strong>(ACCF/AHA 2013 г)</strong></p><table border=)
| Рекомендации | Класс | Уровень |
| Антикоагулянты показаны в течение 8 суток после фибринолизиса | I | A |
| НФГ 60 ЕД/кг в/в болюс (максимально 4000 ЕД), затем инфузия 12 ЕД/кг/час, максимально 1000 ЕД/час в течение 24- 48 часов. Целевой АЧТВ – увеличение в 1,5-2 раза = 50-70 сек, контроль 3, 6, 12, 24 часа. |
C
70-100 ЕД/кг в/в у пациентов без антикоагулянтов (50-70 ЕД/кг при сочетании с ингибиторами GP IIb/IIIa рецепторов)
Доза не определена
Доза не определена
Бетаблокаторы
| Рекомендовано | Класс | Уровень |
| Пероральное лечение бета-блокаторами показано пациентам с СН при ФВЛЖ ≤ 40% при отсутствии противопоказаний. | I | A |
| Рутинное лечение бета-блокаторами показано во время и после госпитализации всем пациентам при отсутствии противопоказаний. | ||
| II a | B | |
| При ПП в первые 24 часа ИМ впоследствии в первые 24 часа ИМ впоследствии надо повторно оценить возможность приема ББ | I | C |
| Внутривенные бета-блокаторы показаны при поступлении у пациентов без противопоказаний, без признаков острой сердечной недостаточности, при САД более 120 мм рт.ст. | ||
| II a | A | |
| Внутривенные бета-блокаторы должны быть отменены у пациентов с гипотензией или острой сердечной недостаточностью. | III | B |
Кислородотерапия
| Рекомендации | Класс | Уровень |
| О2 при SaO2 65 лет, диспепсия, ГЭРБ, хеликобактерная инфекция, хроническое использование алкоголя). I, B |
Рекомендации по гипергликемии
Рекомендовано измерять гликемический статус при первичной оценке у всех пациентов, и выполняется частый мониторинг у пациентов с установленным диабетом или гипергликемией. I C
У пациентов, принимающих метформин, почечная функция должна быть тщательно мониторирована в течение 2-3 дней после КАГ/ЧКВ. I C
Сахаронижающая терапия должна быть назначена пациентам с ОКС и уровнем глюкозы > 10 ммоль/л (> 180 мг/дл), при этом необходимо избегать эпизодов гипогликемии. IIa C
Менее строгий контроль сахара крови проводится как в острый период, так и в последующем у пациентов с более поздней стадией КБС, у пожилых, пациентам с длительным анамнезом по диабету и сопутствующей патологией. IIa C.
Лечение (амбулатория)
Клинический протокол
ПОСТГОСПИТАЛЬНОЕ ВЕДЕНИЕ БОЛЬНЫХ С ИНФАРКТОМ МИОКАРДА
ЧАСТЬ III
(для кардиологов, терапевтов и семейных врачей)
На амбулаторном этапе лечение заключается в предупреждении повторных эпизодов ОКС (вторичная профилактика) и коррекцию осложнений ОИМ. Вторичная профилактика включает изменение образа жизни и медикаментозную терапию с целью влияния на факторы риска КБС.
Диета и контроль массы тела
– Больные, перенесшие ОИМ, обязательно должны изменить свои пищевые привычки, при ожирении надо стремиться к нормализации массы тела (ИМТ от 18.5 до 24.9 кг/м2 и объем талии менее 94 см у мужчин и 80 см у женщин).
– Нормализация массы тела достигается путем снижения калорийности употребляемой пищи при сохранении полноценного качественного состава и увеличения утилизации энергии с помощью дозированных физических нагрузок с учетом тяжести ОИМ. Оптимальным является медленная потеря массы тела, примерно на 10% от исходной за 6 месяцев, это в среднем 1-1.5 кг в месяц.
– Основными направлениями диетического питания являются- разнообразное питание, ограничение калорийности пищи, увеличение потребления овощей и фруктов, включая цельнозерновой хлеб, рыбу (особенно жирную), нежирные мясо и молочные продукты, замена насыщенных и транснасыщенных жиров на мононенасыщенные и полиненасыщенные за счет овощей и морепродуктов и уменьшение общего потребления жиров менее 30% от суточного калоража, ограничение употребления поваренной соли.
| Рекомендации | Класс | Уровень |
| Рекомендуется идентифицировать курильщиков и обеспечить повторную консультацию о прекращении курения, предложить в качестве помощи никотин-замещающую терапию, варениклин и бупропион по отдельности или в комбинации |
A
Лечение (стационар)
Клинический протокол
ГОСПИТАЛЬНОЕ ВЕДЕНИЕ БОЛЬНЫХ С ИНФАРКТОМ МИОКАРДА ЧАСТЬ II
(для врачей кардиологов, реаниматологов и терапевтов)
Очень важно прогнозирование исходов ОКС. С этой целью проводят калькуляцию баллов по различным критериям.
Калькулятор риска летального исхода в госпитальный период (GRACE)
| Критерий | Баллы |
| 1.Возраст (лет) | |
| =90 | 100 |
| 2. Частота сердечных сокращений (ЧСС) | |
| 200 | 45 |
| 3. Систолическое артериальное дав- ление (АД) мм рт.ст. | |
| 200 | 0 |
| 4. Креатинин сыворотки крови | |
| 0-0,9 | 1 |
| 0,4-0,79 | 4 |
| 0,8-1,19 | 7 |
| 1,2-1,59 | 10 |
| 1,6-1,99 | 13 |
| 2-3,99 | 21 |
| >428 | |
| Для перевода мг/дл в мкмоль/л умно- жить на 88,4. | |
| 5. Класс тяжести по Киллип | |
| Класс 1 (нет симптомов СН) | 0 |
| Класс 2 (застойные хрипы менее, чем над 50% поверхности легких и/ или ритм галопа) | 20 |
| Класс 3 (застойные хрипы более, чем над 50% поверхности легких, отек легких) | 39 |
| Класс 4 (кардиогенный шок) | 59 |
| 6. Остановка кровообращения при поступлении в стационар | 39 |
| 7.Повышение кардиоспецифических ферментов | 14 |
| 8.Смещение сегмента ST | 28 |
| Риск | Баллы (GRACE) | Летальность |
| Низкий | 140 | >3% |
| 250 | 52% |
| Критерий | Баллы |
| 1. Возраст (лет) | |
| 90 | 100 |
| 2. Застойная СН в анамнезе | 24 |
| 3. ИМ в анамнезе | 12 |
| Данные при поступлении в стаци- онар | |
| 4. Частота сердечных сокращений | |
| =200 | 43 |
| 5. Систолическое АД мм.рт.ст. | |
| =200 | 0 |
| 6. Смещение ST | 11 |
| Обследование в стационаре | |
| 7.Креатинин сыворотки крови (мг/дл) | |
| 0-0,39 | 1 |
| 0,4-0,79 | 3 |
| 0,8-1,19 | 5 |
| 1,2-1,59 | 7 |
| 1,6-1,99 | 9 |
| 2,0-3,99 | 15 |
| >=4,0 | 20 |
| Для перевода мг/дл в мкмоль/л умножить на 88,4. | |
| 8. Повышение кардиоспецифических ферментов | 15 |
| 9. Коронарная ангиопластика не проведена | 14 |
| Риск | Баллы (GRACE) | Летальность (6 месяцев) |
| Низкий | 118 210 | >8% 50% |
После подсчета баллов определяем внутригоспитальный риск больших кровотечений.
Частота крупных кровотечений в группах риска
| Риск | Баллы | Кровотечения |
| Очень низкий | 1-20 | 3,1% (2-5%) |
| Низкий | 21-30 | 5,5% (5-7%) |
| Умеренный | 31-40 | 8,6% (7-10%) |
| Высокий | 41-50 | 11,9% (10-14%) |
| Очень высокий | 51-100 | 19,5% (14-45%) |
Нередко ОИМ развивается у лиц, длительно принимающих стероидные и нестероидные противовоспалительные средства, которые увеличивают частоту развития аневризм и разрывов стенок ЛЖ. В этих случаях желательно отменить указанные препараты и перейти на прием достаточных доз ацетилсалициловой кислоты или ацетаминофена.
Неинвазивный стресс тест перед выпиской
| Рекомендовано | Класс | Уровень |
| Неинвазивный стресс-тест показан стационарным больным, не прошедшим КАГ | I | B |
| Неинвазивный стресс-тест может быть проведен после ЧКВ для функциональной оценки неинфарктной артерии | II b | C |
| Неинвазивный стресс-тест возможен для рекомендаций по физической активности после выписки | II b | C |
Информация
Источники и литература
Информация
Клинический протокол «Острый коронарный синдром с элевацией сегмента ST на ЭКГ»
для всех уровней здравоохранения, принят Экспертным советом по оценке
качества клинических руководств/протоколов и утвержден
Приказом МЗ КР № 927 от 23.12.2016 года (приложение №3).
Состав рабочей группы по разработке клинических протоколов:
Руководитель:
Бейшенкулов М.Т. д.м.н., профессор, заведующий отделением ургентной кардиологии НЦКиТ;
Исполнители:
Токтосунова А. К. м.н.с. отделения ургентной кардиологии НЦКиТ
Бартон Смит семейный врач, специалист по улучшению качества медицинской помощи и систем здравоохранения, США
Камбаралиева Б.А координатор программ ПМСП МЗКР, клинический фармаколог
Методологическая экспертная поддержка: Барыктабасова Б.К. консультант Министерства здравоохранения по вопросам доказательной медицины и методологии разработки клинических руководств и протоколов, к.м.н.
Клинический протокол предназначен врачам службы скорой медицинской помощи, семейным врачам, врачам ургентных и плановых кардиологических и терапевтических отделений стационаров, организаторам здравоохранения, экспертам ФОМС.
Адрес для переписки с рабочей группой:
Кыргызская Республика, г. Бишкек ул. Тоголок Молдо, 3, 720040
Тел: 996 312 62 56 82
E-mail: urgcard@gmail.ru
Список сокращений
АГ – артериальная гипертензия
АД – артериальное давление
АКШ – аорто-коронарное шунтирование
ББ – бета-блокатор
БЛНПГ – блокада левой ножки пучка Гиса
БПНПГ – блокада правой ножки пучка Гиса
БРА – блокатор рецепторов ангиотензина
ВЭМ – велоэргометрия
ДААТ – двойная антиагрегантная терапия
АПФ – ангиотензинпревращающий фермент
ИАПФ – ингибитор ангиотензин-превращающего фермента
ИМ – инфаркт миокарда
ИМТ – индекс массы тела
КА – коронарная артерия
КАГ – коронароангиография
КБС – коронарная болезнь сердца
КТ – компьютерная томография
ЛЖ – левый желудочек
ЛКА – левая коронарная артерия
ЛПНП – липопротеиды низкой плотности
МЖП – межжелудочковая перегородка
МРТ – магнитно-резонансная томография
НС – нестабильная стенокардия
НТГ – нитроглицерин
ОКС – острый коронарный синдром
ОКСПST – острый коронарный синдром с подъемом сегмента ST
ОСН – острая сердечная недостаточность
ПЖ – правый желудочек
ПКА – правая коронарная артерия
ПМК – первый медицинский контакт
СКФ – скорость клубочковой фильтрации
СМП – скорая медицинская помощь
СН – сердечная недостаточность
ТИА – транзиторная ишемическая атака
ФЛТ – фибринолитическая терапия
ФВ – фракция выброса
ФК – функциональный класс
ФП – фибрилляция предсердий
ХОБЛ – хроническая обструктивная болезнь легких
ХСН – хроническая сердечная недостаточность
ЦНС – центральная нервная система
ЧКВ – чрезкожное вмешательство
ЧМТ – черепно-мозговая травма
ЧСС – частота сердечных сокращений
ЭКГ – электрокардиография
ЭхоКГ – эхокардиография