диагноз вмд глаза что такое
Возрастная макулярная дегенерация
Общая информация
Краткое описание
Общероссийская общественная организация «Ассоциация врачей-офтальмологов»
Клинические рекомендации
Возрастная макулярная дегенерация
Возрастная категория: взрослые
Год утверждения: 2017
ID: КР114
Определение
ВМД может проявляться:
Кодирование по МКБ 10
Н 35.3 – Дегенерация макулы и заднего полюса
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация
Этиология и патогенез
Этиология и патогенез
Этиология не определена. ВМД представляет собой хронический дегенеративный процесс в ПЭ, мембране Бруха и хориокапиллярном слое, при котором могут нарушаться метаболизм витамина А, синтез меланина, продукция базального и апикального экстрацеллюлярного матрикса, транспорт различных веществ между фоторецепторами и хориокапиллярами [15, 28]. Учитывая постоянную высокую потребность сетчатки в кислороде, она очень чувствительна к повреждениям, связанным с процессами окисления, при которых в избытке образуются свободные радикалы. Защитную роль при этом играет «жёлтый» макулярный пигмент, который абсорбирует коротковолновую часть синего света, участвуя таким образом в антиоксидантной защите макулы. Содержание оксикаротиноидов (лютеина и зеаксантина) в наружных слоях сетчатки с возрастом уменьшается. Клетки ПЭ накапливают липофусцин, считающийся маркёром старения. Перекисное окисление липидов приводит к образованию больших молекулярных цепочек, которые не распознаются ферментами клеток ПЭ, не распадаются и накапливаются с возрастом, образуя друзы.
Кроме того, с возрастом увеличивается толщина мембраны Бруха, снижается её проницаемость для белков сыворотки крови и липидов (фосфолипидов и нейтральных жиров). Увеличение липидных отложений снижает концентрацию факторов роста, необходимую для поддержания нормальной структуры хориокапилляров. Плотность хориокапиллярной сети снижается, ухудшается снабжение клеток ПЭ кислородом. Такие изменения приводят к увеличению продукции факторов роста и матричных металлопротеиназ. Факторы роста способствуют неоангиогенезу, а металлопротеиназы вызывают появление дефектов в мембране Бруха.
Эпидемиология
Эпидемиология
В экономически развитых странах ВМД является лидирующей причиной инвалидности по зрению среди населения старше 65 лет. По результатам мета-анализа 39 популяционных исследований, охвативших 129 664 человека пяти этнических групп, в настоящее время в мире насчитывается приблизительно 64 миллиона пациентов с ВМД, к 2020 году ожидается 196 миллионов, к 2040 году – 288 миллионов [22]. Доказано, что развитие ВМД связано с возрастом [9, 27]. Частота встречаемости этого заболевания составляет от 21% в трудоспособном до 32% в пенсионном возрасте [1]. По данным исследования Beaver Dam Eye Study частота выявления ВМД после 10 лет наблюдения увеличивалась от 4,2% для людей в возрасте 43-54 лет до 46,2% среди людей старше 75 лет [9].
В ближайшем будущем увеличение населения возрастной группы старше 60 лет неизбежно вызовет увеличение распространенности ВМД в развитых странах. Все это заставляет рассматривать ВМД как значимую медико-социальную проблему [21,24, 27].
Факторы и группы риска
Клиническая картина
Cимптомы, течение
Сухая форма ВМД: в макулярной зоне появляются друзы, очаговая диспигментация. Скопления пигмента могут чередоваться с очагами атрофии ПЭ. К сухой форме ВМД относят так же и ГА, которая представлена сливными очагами атрофии НЭ, ПЭ, хориокапиллярного слоя. При ГА, захватывающей фовеа, отмечается значительное снижение центрального зрения.
Влажная (неоваскулярная) форма ВМД характеризуется снижением остроты зрения, появлением «пятна» перед глазом (центральная или парацентральная скотома) и/или метаморфопсий. Наиболее характерны скопление интра- и/или субретинальной жидкости и /или отслойка ПЭ, обусловленные ХНВ. Возможно также появление кровоизлияний: субретинальных, интраретинальных, реже преретинальных. Преретинальное кровоизлияние может прорваться в стекловидное тело. При длительно существующем отеке сетчатки появляются «твердые» экссудаты. Исходом влажной формы является субретинальный фиброз в виде дисковидного рубца.
Диагностика
Жалобы и анамнез
При ранней ВМД жалобы отсутствуют. При промежуточной ВМД возможны жалобы на искривление прямых линий (метаморфопсии). При ВМД поздней стадии влажной формы характерны жалобы на искривление прямых линий (метаморфопсии), снижение остроты зрения, трудности при чтении. При ВМД поздней стадии атрофической формы пациенты предъявляют жалобы на снижение остроты зрения, невозможность чтения [1, 22, 24].
Физикальное обследование
Физикальное обследование при ВМД выполняется с использованием диагностического оборудования и описано в разделе 2.4 Инструментальная диагностика.
Лабораторная диагностика
Диагностических критериев ВМД на основании данных клинического лабораторного обследования не существует. Учитывая факторы риска ВМД, рекомендуется выполнить биохимический анализ крови с определением липидного спектра, сахара крови [15, 21].
Инструментальная диагностика
Комментарии: в зависимости от стадии заболевания острота зрения может быть высокой либо значительно сниженной.
При биомикроскопии глазного дна в условиях медикаментозного мидриаза друзы определяются в виде мелких (твердые друзы) либо крупных округлых (мягкие друзы) желтоватых очажков под сетчаткой. Размер друзы можно приблизительно оценить, соотнеся с диаметром венулы возле края диска зрительного нерва, который составляет приблизительно 125 мкм. Зоны ГА выглядят как большие чётко очерченные зоны депигментации, под которыми просматриваются крупные сосуды хориоидеи. Отек НЭ вследствие активности ХНВ при влажной ВМД проявляется утолщением сетчатки. Серозная отслойка НЭ характеризуется нечёткостью контуров. Неоваскулярная отслойка ПЭ может выглядеть как округлое куполообразное образование с чёткими контурами. Геморрагическая отслойка ПЭ определяется в виде тёмного проминирующего субретинального образования. Липидные экссудаты выглядят как очаги беловато-жёлтого цвета, расположенные, как правило, на границе неизмененной и поражённой сетчатки [24, 28].
Лечение
Лечение
Консервативное лечение
Комментарии:По данным исследования AREDS, применение витаминно-минеральных комплексов антиоксидантного действия у пациентов, имевших высокий риск прогрессирования до поздней стадии с высоким риском потери зрения (промежуточная стадия ВМД или наличие влажной формы / географической атрофии на парном глазу), удалось снизить частоту прогрессирования на 25% и частоту значительного снижения остроты зрения на 19%.Препараты, содержащие бета-каротин, не следует назначать курящим пациентам (или курившим в прошлом) из-за увеличения риска возникновения рака легкого.
Хирургическое лечение
Лазерное лечение
Оперативное лечение
Медицинская реабилитация
Профилактика
Информация
Источники и литература
Информация
ВМД – возрастная макулярная дегенерация
ГА – географическая атрофия
МКБ 10 – Международная статистическая классификация болезней и проблем, связанных со здоровьем, 10-го пересмотра
НЭ – нейроэпителий
ОКТ – оптическая когерентная томография
ПЭ – пигментный эпителий
ПХВ – полиповидная хороидальная васкулопатия
РАП – ретинальная ангиоматозная пролиферация
ФАГ – флюоресцентная ангиография
ФДТ – фотодинамическая терапия
ХНВ – хориоидальная неоваскуляризация
AREDS – Age-Related Eye Disease Study
Дополнительная информация, влияющая на течение и исход заболевания
Критерии оценки качества медицинской помощи
| № | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
| 1 | Выполнена визометрия | 1b | А |
| 2 | Выполнена биомикроскопия глаза | 1b | А |
| 3 | Выполнена офтальмоскопия и/или биомикроскопия глазного дна в условиях мидриаза | 1b | А |
| 4 | Выполнено интравитреальное введение ингибитора ангиогенеза и/или лазерная коагуляция сетчатки и/или фотодинамическая терапия и/или проведена терапия лекарственными препаратами: глюкокортикостероидами и/или антиоксидантами и/или антигипоксантами и/или препаратами, улучшающими микроциркуляцию, и/или применены физиотерапевтические методы лечения (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний) | 1b | А |
| 5 | Достигнута стабилизация или повышение корригированной остроты зрения на момент выписки из стационара | 1b | А |
Приложение А1. Состав рабочей группы
Конфликт интересов отсутствует.
Приложение А2. Методология разработки клинических рекомендаций
Методы, использованные для сбора/селекции доказательств: поиск в электронных базах данных, библиотечные ресурсы.
Описание методов, использованных для сбора/селекции доказательств: доказательной базой для рекомендаций являются публикации, вошедшие в Кохрайновскую библиотеку, базы данных EMBASE и MEDLINE, а также монографии и статьи в ведущих специализированных рецензируемых отечественных медицинских журналах по данной тематике. Глубина поиска составляла 10 лет.
Методы, использованные для оценки качества и силы доказательств: консенсус экспертов, оценка значимости в соответствии с рейтинговой схемой.
Целевая аудитория данных клинических рекомендаций:
Таблица П1 – Уровни достоверности доказательств
| Уровень достоверности | Тип данных |
| 1а | Мета анализ рандомизированных контролируемых исследований (РКИ) |
| 1b | Хотя бы одно РКИ |
| 2а | Хотя бы одно хорошо выполненное контролируемое исследование без рандомизации |
| 2b | Хотя бы одно хорошо выполненное квазиэкспериментальное исследование |
| 3 | Хорошо выполненные не экспериментальные исследования: сравнительные, корреляционные или «случай-контроль» |
| 4 | Экспертное консенсусное мнение либо клинический опыт признанного авторитета |
Таблица П2 – Уровни убедительности рекомендаций
| Уровень убедительности | Основание убедительности рекомендаций |
| А | Основана на клинических исследованиях хорошего качества, по своей тематике непосредственно применимых к данной специфической убедительности рекомендаций, включающих по меньшей мере одно РКИ |
| В | Основана на результатах клинических исследований хорошего дизайна, но без рандомизации |
| С | Составлена при отсутствии клинических исследований хорошего качества, непосредственно применимых к данной убедительности рекомендаций |
Порядок обновления клинических рекомендаций
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года или при появлении новой информации о тактике ведения пациентов с данным заболеванием. Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
Приложение А3. Связанные документы
Приложение Б. Алгоритмы ведения пациента
Возрастная макулярная дегенерация 
Приложение В. Информация для пациентов
Лицам, достигшим возраста 50 лет, рекомендован осмотр глазного дна в условиях мидриаза с целью выявления начальных проявлений ВМД. При отсутствии признаков ВМД или начальных ее проявлениях рекомендован осмотр у офтальмолога 1 раз в год. При влажной форме ВМД или высоком риске ее развития частота визитов к врачу определяется индивидуально в зависимости от проведенных лечебных мероприятий и стабилизации клинических проявлений. В качестве самоконтроля пациентам с ВМД целесообразно проведение теста Амслера.
Внутренняя оболочка глазного яблока состоит из нескольких слоев светочувствительных клеток, которые обеспечивают восприятие и передачу световых импульсов от глазного яблока по проводящему тракту (зрительному нерву) к специализированным отделам головного мозга для дальнейшей расшифровки и преобразования в видимые нами образы.
Поле зрения представляет собой совокупность всех видимых объектов, которые глаз воспринимает в неподвижном положении. Различают центральное и периферическое зрение, отличающееся по своим задачам и характеристикам. Оба вида зрения чрезвычайно важны и обеспечивают полноту восприятия информации об окружающем мире.
Центральное, или предметное зрение отвечает за остроту зрения и позволяет нам различать размеры, цвет и форму предметов, а также обеспечивает способность различать мелкие детали изображения. Именно благодаря центральному зрению человек способен читать и писать, выполнять такую мелкую работу, как продевание нитки в иголку или нанизывание бус, а также может распознавать лица. Фоторецепторы, которые обеспечивают центральное зрение, расположены в области сетчатки, называемой центральной ямкой. Это крохотное углубление, расположенное в центре макулы, по своему расположению оно соответствует заднему полюсу глазного яблока. Именно макула обеспечивает наибольшую остроту зрения.
Почему развивается макулярная дегенерация
Пусковым моментом развития дегенерации желтого пятна является изменения сосудов сетчатки, отвечающих за нормальное обеспечение клеток сетчатой оболочки питательными веществами. При нарушении доставки к тканям сетчатки питательных веществ ее клетки начинают испытывать кислородное голодание, что запускает здесь каскад патологических реакций.
Среди основных причин появления ВМД называют возраст. Несмотря на то, что дегенеративные изменения макулы обнаруживаются и у пациентов среднего возраста, все же основную группу больных с ВМД составляют лица в возрасте старше 60 лет. Другими факторами, способствующими развитию ВМД, являются наследственная предрасположенность, избыточный вес и ожирение, вредные привычки (курение). Заболевание статистически более часто выявляется у женщин с белым цветом кожи.
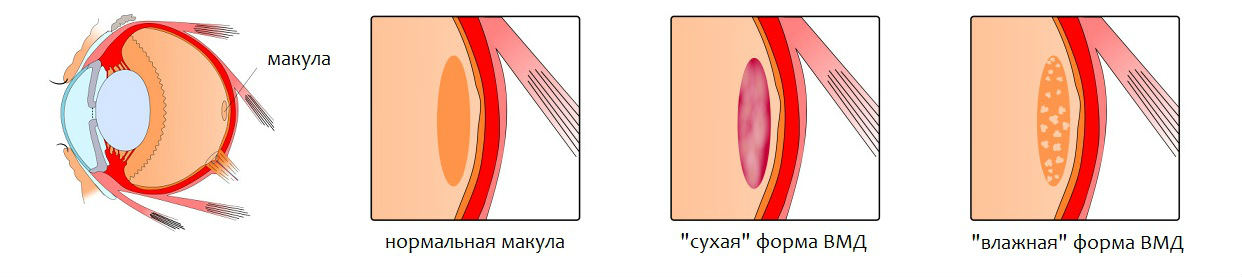
Классификация макулярной дегенерации
Выделяют несколько морфологических типов заболевания, каждый из которых характеризуется своими особенностями течения и прогнозом.
«Сухой» тип макулярной дегенерации
«Сухая» форма ВМД (ее еще называют неэкссудативной формой) – прогностически благоприятный вариант течения болезни, который выявляют примерно у 90% пациентов с возрастной макулодистрофией. Для нее характерны прогрессирующее истончение и атрофия тканей макулы, сопровождающиеся появлением друз – желтоватых пигментных отложений, располагающихся под сетчаткой. Сами по себе друзы не опасны и не вызывают ухудшения зрения, однако они являются маркером того, что в макуле происходят возрастные атрофические изменения и у пациента имеется «сухая» форма макулодегенерации.
Поражение глаз при «сухой» форме ВМД зачастую асимметрично, но по мере прогрессирования заболевания в патологический процесс постепенно вовлекаются оба глаза. Острота зрения длительное время может оставаться неизменной. В течении неэкссудативной формы ВМД выделяют три стадии: раннюю, промежуточную и позднюю.
На ранней стадии заболевания на глазном дне выявляют небольшое количество мелких друз. Признаки ухудшения зрения отсутствуют. По мере прогрессирования болезнь переходит в промежуточную стадию, для которой характерно выявление множественных друз, а также атрофических изменений в сетчатке. У некоторых пациентов возникает дефект центрального зрения в виде размытого пятна, а также ухудшение зрения в условиях плохой освещенности. На поздней стадии у пациентов с неэкссудативной формой ВМД можно выявить разрушение тканей макулы, в связи с чем пятно в поле зрения становится темнее и приобретает значительные размеры. Ведущей жалобой на этой стадии болезни становятся отчетливые сложности с распознаванием лиц, чтением, письмом, то есть со всем тем, что требует хорошего центрального зрения.
«Влажный» тип макулярной дегенерации
«Влажная» форма ВМД (синонимы экссудативная или неоваскулярная макулодистрофия) диагностируется примерно у 10% больных с возрастной макулодегенерацией и имеет серьезный прогноз. Экссудативная макулодистрофия быстро прогрессирует и сопровождается выраженными изменениями на глазном дне и прогрессирующим ухудшением зрения. Зрение стремительно падает, никогда не доходя до полной слепоты, так как периферическое зрение не страдает и обеспечивает пациенту светоощущение и возможность ориентироваться в пространстве.
В некоторых случаях экссудативная форма ВМД может иметь скрытое течение, когда разрастание новых сосудов под сетчаткой идет медленно, и процессы просачивания жидкости под сетчатку выражены слабо. Прогноз в этом случае более благоприятный, по сравнению с классическим течением болезни, всегда приводящим к грубым изменениям тканей сетчатки и значительной потере зрения.
Как проявляется возрастная макулярная дегенерация
Ни один из вариантов течения ВМД не сопровождаются какими-либо болевыми ощущениями.
Без своевременного и полноценного лечения прогрессирующая возрастная дегенерация макулы приводит к необратимым изменениям сетчатки, проявляющимся в виде снижения остроты зрения или слепоты. Чтобы предотвратить ухудшение зрения, при малейшем подозрении на поражение сетчатки необходимо обратиться к врачу.
Для «сухой» формы характерны жалобы на нечеткость и затуманивание зрения, становящиеся все более выраженными по мере разрушения все большего процента клеток макулы. В далеко зашедшей стадии в центре поля зрения появляется темное пятно, значительно ухудшающее центральное зрение.
Ранним проявлением «влажной» формы ВМД является искажение очертаний видимых предметов и искривление прямых линий. Данный симптом легко определяется при выполнении теста Амслера. Искажения вызываются пропотеванием жидкости под сетчатку, которая скапливается в области макулы и приподнимает ее. Такая неровная световоспринимающая зона создает искривленные очертания видимых предметов.
Диагностика возрастной макулярной дегенерации
Обследование начинают со стандартных диагностических процедур (определение остроты зрения, осмотр глазного дна, измерение поля зрения). В случае выявления характерных изменений на сетчатке, назначается расширенное исследование зрения, включающее перечисленные ниже диагностические методы.
Оптическая когерентная томография (ОКТ, ОСТ) позволяет неинвазивно, то есть не проникая в полость глаза с помощью каких-либо инструментов, получить прижизненные срезы через всю толщу сетчатки и оценить таким образом ее строение. Метод позволяет выявить друзы, аномальные сосуды, отек макулы и другие изменения.
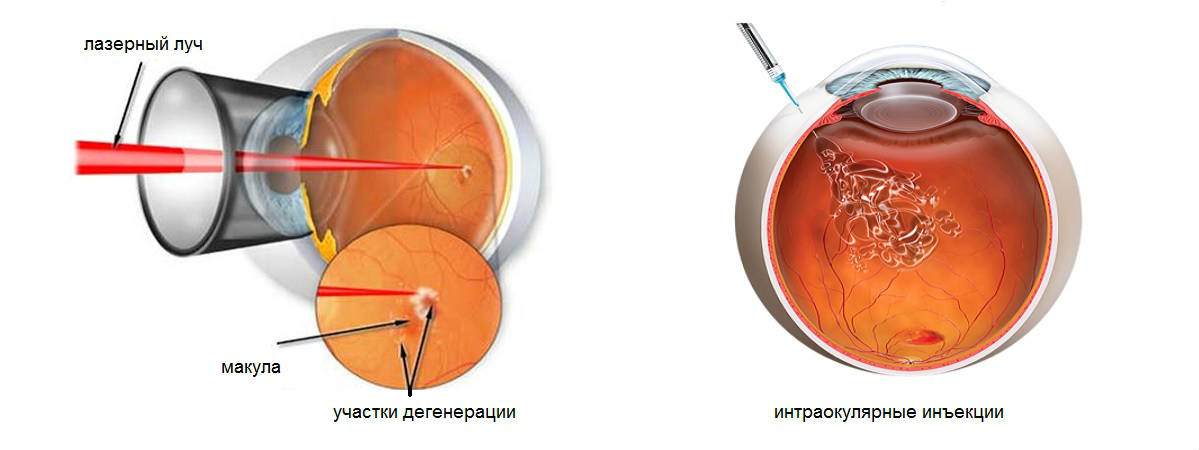
Флюоресцентная ангиография (ФАГ) помогает визуализировать измененные сосуды сетчатки и определить, какой из методов лечения будет наиболее эффективным (лазерная коагуляция, интравитреальные инъекции, фотодинамическая терапия).
Индоцианин зеленая ангиография (ИЦЗА), как и ФАГ, требует внутривенного введения контрастирующего вещества. Через некоторое время делают серию последовательных фотографий сетчатки в инфракрасном свете. Данная диагностическая процедура позволяет определить изменения сетчатки, которые не выявляются с помощью ФАГ.
Лечение возрастной макулярной дегенерации
«Сухая» форма ВМД не имеет специфического лечения. В начальной и промежуточной стадии усилия должны быть направлены, в основном, на предотвращение или замедление прогрессирования изменений сетчатки до поздней стадии, которая сопровождается существенным ухудшением зрения. Для этого назначают витаминные препараты и добавки с высоким содержанием антиоксидантов (лютеин, зеаксантин), фолиевой кислоты, витаминов С, В6, В12, А и Е, цинка.
Рекомендуется использовать доступные средства физиотерапии и проводить курсы в домашних условиях (вакуумные очки АМВО-01), это позволяет улучшить кровоснабжение глаз и усиливает дейтсвие препаратов.
Кроме этого, необходимо отказаться от курения, пересмотреть режим питания и сделать его максимально сбалансированным, с употреблением свежей морской рыбы, зеленой листовой зелени, яркоокрашенных фруктов и овощей. Следует защищать глаза от воздействия прямых ультрафиолетовых лучей (ограничить пребывание на ярком солнце, носить солнцезащитные очки).
Видео: можно ли вылечить сухую макулодистрофию?
Тактика лечения «влажной» формы ВМД будет совершенно иной: применяются лазерная коагуляция сетчатки, фотодинамическая терапия интравитреальные инъекции. Все эти методы обычно обеспечивают замедление прогрессирования патологических симптомов болезни. К сожалению, методов, которые бы полностью излечивали «влажную» форму макулярной дегенерации, до сих пор не найдено; в некоторых случаях болезнь прогрессирует, несмотря на проводимое лечение.
Для интравитреального введения при экссудативной форме ВМД применяют препараты из группы блокаторов роста патологических сосудов (anti-VEGF препараты): луцентис (Lucentis, бевацизумаб), эйлеа (Eylea, афлиберцепт), авастин (Avastin, ранибизумаб) или макуджен (Macugen, пегаптаниб). Несмотря на доказанную эффективность, такое лечение остается дорогостоящим, в связи с высокой стоимостью препаратов и необходимостью регулярного выполнения внутриглазных инъекций. Перерыв в лечении сопровождается снижением достигнутого эффекта и угасанием зрительных функций.
В ряде научных исследований комбинированные методы лечения с одновременным применением anti-VEGF препаратов и фотодинамической терапии показали свою эффективность по сравнению с монотерапией. В настоящий момент сочетанное применение нескольких методик остается дискутабельным вопросом среди большинства офтальмологов.
Врачи-офтальмологи нашего медицинского центра специализируются на диагностике и лечении заболеваний сетчатки глаза. Наши специалисты гарантируют точную диагностику на современном оборудовании и применяют самые действенные методики лечения заболеваний глаз.
Цены на лечение возрастной макулярной дегенерации сетчатки
| Лазерное лечение макулярного отёка сетчатки | от 12 000 рублей |
| Интравитреальное введение anti-VEGF препаратов | от 44 000 рублей |
ВНИМАНИЕ! Точную стоимость лечения можно будет сказать только после очной консультации, когда будет определено состояние глаз пациента и составлен план лечения.
Узнать стоимость основных процедур и операций вы можете в разделе ЦЕНЫ.
ВМД (возрастная макулярная дегенерация)
Автор:
ВМД – одна из распространенных причин необратимой потери зрения среди людей в возрастной группе за 50 лет. Так как люди этой возрастной группы составляют большую часть населения, потеря зрения, из-за дегенерации макулы представляет собой проблему для офтальмологов.
По информации ВОЗ, на долю населения старшего возраста в экономически развитых государствах приходится примерно 20 процентов, и к 2050 году эти цифры ожидаемо возрастут до 33 процентов. При увеличении продолжительности жизни, неуклонном росте атеросклероза и сопутствующих патологий, проблема ВМД представляется наиболее актуальной.
Цена лечения
В Московской Глазной Клинике можно пройти полное диагностическое обследование и получить рекомендации по самым эффективным методам лечения. Комплексное обследование пациента (проверка остроты зрения, биомикроскопия, авторефрактометрия, офтальмоскопия с узким зрачком, пневмотонометрия) составляет 3500 рублей.
Узнать цены на процедуры можно по телефону 8 (800) 777-38-81 и 8 (499) 322-36-36 или онлайн,с помощью формы на сайте.
Формы ВМД
Интенсивные процессы обмена в сетчатке глаза приводит к образованию активных форм кислорода, в том числе и свободных радикалов, которые способствуют развитию дегенеративных явлений в тканях, в случае недостаточной работы антиокислительной системы (АОС). Это приводит к образованию в макулярной и парамакулярной областях сетчатки нерасщепляемых полимерных структур – друз, основой которых является липофусцин.
При отложении друз, в прилегающих слоях сетчатки происходит атрофия, а также отмечается рост новообразованных патологических сосудов в ее пигментном эпителии. Затем — процессы рубцевания, которые сопровождаются потерей фоторецепторов сетчатки.
В офтальмологии принято различать две формы течения ВМД – сухую (неэкссудативную, атрофическую) и влажную (экссудативную, неоваскулярную).
Влажная форма ВМД диагностируется примерно в 15% случаев возрастной макулодистрофии. Болезнь быстро развивается, приводя к значимой потере центрального зрения. При влажной форме макулодистрофии происходит стремительная неоваскуляризация с ростом новых сосудов крови. Данные сосуды неполноценны и имеют хрупкие стенки, пропускающие клетки крови и лимфу, которые вытекая, скапливаются под сетчаткой. Такое состояние вызывает повреждение фоторецепторов сетчатки, которые гибнут, образуя слепые пятна (скотомы) в центральном зрении.
Причины развития ВМД
Причины возникновения заболевания до сих пор остаются невыясненными. Но ученые предполагают, что к ее развитию могут приводить такие факторы:
Видео о влажной форме макулярной дегенерации
Симптомы ВМД
Возрастная макулодистрофия – заболевание, имеющее медленное и безболезненное развитие, с постепенной потерей зрения. В редких случаях, наступление потери зрения происходит резко.
Ранние признаки постепенной потери зрения при ВМД:
Появление в центральном зрении темных пятен.
Нечеткость изображений.
Искажение границ предметов.
Ухудшения цветовосприятия.
Ослабление зрения в темноте и при слабой освещенности.
Простым способом определения ВМД является тест Амслера. Решетка или сетка Амслера изображает пересекающиеся прямые линии с черной точкой в центральной части. При наличии ВМД, линии рисунка могут казаться размытыми или волнистыми, а некоторые фрагменты решетки затемненными непрозрачными пятнами.
Проведя тест, специалист офтальмолог способен выявить проявления заболевания задолго до развития серьезных изменений зрения пациента и рекомендовать дополнительное обследование.
Диагностика ВМД
Для диагностики возрастной макулодистрофии достаточно точного анамнеза, оценки зрительных функций и осмотра сетчатки пациента различными методами. Одним из информативных методов выявления патологии считается флюоресцентная ангиография глазного дна (ФАГД). Проведение ФАГД предусматривает использование контрастных веществ – флюоресцеина или зеленого индоцианина, которые вводятся в вену пациента, затем выполняется серия снимков глазного дна.
Полученные, стереоскопические снимки могут быть использованы также, как исходные при динамическом наблюдении пациента с выраженной сухой формой ВМД или для оценки результатов лечения.
Для точной оценки изменений в макуле применяют оптическую когерентную томографию (ОКТ), что дает возможность выявлять структурные изменения даже на ранних стадиях дистрофии сетчатки.
Лечение разных форм ВМД
Несмотря на успехи в совершенствовании методик диагностики ВМД, лечение ее остается проблемой. При сухих формах ВМД или высоком риске ее развития, для нормализации процессов обмена в сетчатке, рекомендуется проводить курсовую антиоксидантную терапию.
По данным научных исследований, полезный эффект приема антиоксидантов был отмечен у участников, с промежуточной или поздней стадией ВМД. Комбинированная терапия антиоксидантами, медью и цинком в течение 5 лет снижает частоту развития ВМД до поздней стадии на 25% и на 19%, риск снижения остроты зрения на три и более строчек.
Применение заместительной терапии для лечения сухой формы возрастной макулодистрофии проводится постоянно. Ее необходимо применять у лиц, достигших 50 лет или в любом возрасте, при наличии факторов риска (избыточный вес, гипертония, курение, экстракция катаракты, отягощенный анамнез).
Терапия влажной формы ВМД направлена на подавление роста новообразованных аномальных сосудов. Существует ряд методик и лекарственных средств, зарегистрированных в России, которые остановливают и уменьшают проявления неоваскуляризации, что позволяет улучшить зрение пациентов с влажной формой ВМД.