диастолическая дисфункция левого желудочка на эхокг что это такое
Диастолическая дисфункция левого желудочка на эхокг что это такое
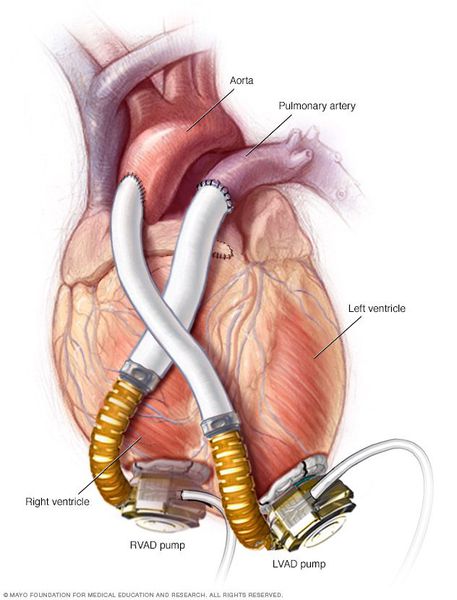
Определение диастолической дисфункции (или типа диастолического наполнения) основано на нескольких признаках. При большинстве (если не при всех) заболеваниях сердца сначала нарушается процесс расслабления миокарда. При прогрессировании болезни и повышении давления в ЛП от легкого до умеренного скорость ТМП напоминает нормальную (псевдонормализация). При дальнейшем снижении податливости миокарда ЛЖ и увеличении давления в ЛП диастолическое наполнение становится рестриктивным.
У большинства больных с рестриктивным типом диастолической дисфункции присутствуют клиническая симптоматика и плохой прогноз, за исключением тех случаев, когда рестриктивный тип может претерпеть обратное развитие после лечения. Рестриктивный тип может быть необратимым и представлять конечную стадию диастолической си. Таким образом, на основе типа диастолического наполнения можно выделить следующие степени диастолической дисфункции:
• степень 1 (легкая дисфункция) нарушенная релаксация с нормальным давлением наполнения;
• степень 2 (умеренная дисфункции) — псевдонормальная картина ТМП;
• степень 3 (тяжелая обратимая дисфункции) — обратимая рестрикция (высокое давление наполнения);
• степень 4 (тяжелая необратимая дисфункция) — необратимая рестрикция (высокое давление наполнения).
Для диастолической дисфункции степени 1 характерно нормальное давление наполнении, несмотря на имеющееся нарушение расслабления миокарда. Однако у больных С выраженным нарушением релаксации, например при ГКМП, давление может быть повышенным (Е/А 2 10 меск). Это состояние называют диастолической дисфункцией степени 1а (гемодинамически она напоминает диастолическую дисфункцию степени 2).
У молодых пациентов пластическое притяжение ЛЖ в норме сильно выражено, что связано с нормальной релаксацией миокарда, поэтому основное наполнение ЛЖ происходит в раннюю диастолу. В результате обычно Е/А > 1,5, DT = 160-240 мсек (в области перегородки), Еа > 10 см/сек, E/Еа 50 см/сек. Такое сильное расслабление у здоровых лиц проявляется активным движением митрального кольца от верхушки в раннюю диастолу при парастернальной позиции но длинной оси и апикальной четырехкамерной позиции.
При нормальном миокардиальным расслаблении картина скорости продольного движения митрального кольца во время диастолы является зеркальным отражением нормального трансмитрального кровотока: скорость кровотока в раннюю диастолу (Еа) выше, чем скорость кровотока в позднюю диастолу (Аа). Скорость латерального отдела кольца МК всегда выше (в норме > 15 см/сек), чем септального. Еа у здоровых лиц увеличивается при нагрузке, однако соотношение Е/Еа остается таким же, как в покое (обычно < 8).
С возрастом происходит постепенное снижение скорости расслабления миокарда, а также эластического притяжения, что приводит к более медленному снижению давления в ЛЖ. Наполнение его становится более медленным, что способствует развитию картины, сходной с диастолической дисфункцией степени 1. К = 65 годам скорость пика Е достигает скорости пика А, и у лиц старше 70 лет соотношение Е/А обычно < 1,0.
Реверсия соотношения Еа/Аа наступает на 10-15 лет раньше, чем Е/А. Скорость кровотока н легочных венах с возрастом также меняется: скорость ортоградного диастолического кровотока снижается по мере наполнения ЛЖ во время сокращения предсердий, и скорость ортоградного систолического кровотока становится более значительной.
Изучение диастоличсской функции у 1012 лиц без ССЗ в анамнезе при двухмерной ЭхоКГ показали, что все параметры диастоличсской функции ассоциированы с возрастом.
Диастолическая дисфункция левого желудочка на эхокг что это такое
В последнее время понятие о диастолической функции левого желудочка получает все большее распространение и используется для характеристики уровня давления, при котором происходит наполнение левого желудочка.
С физиологической точки зрения факторы, влияющие на диастолическую часть кривой «давление-объем» левого желудочка, весьма многообразны. Фаза изоволюмического расслабления и раннедиастолическое (быстрое) наполнение левого желудочка определяются активным расслаблением миокарда, приводящим к экспоненциальному падению давления в левом желудочке. Параллельно этому и преимущественно в поздней диастоле на соотношение давление/объем влияют пассивные свойства тканей левого желудочка и соседних структур (правого желудочка, коронарных сосудов, перикарда). Поскольку точное, непрерывное и неинвазивное измерение давления в левом желудочке невозможно, эхокардиографически соотношение давление/объем можно оценить лишь при помощи косвенных признаков.
«Диастолическая сердечная недостаточность»:
1. Постановка диагноза. Рекомендации Европейского кардиологического общества указывают, что для постановки диагноза диастолической сердечной недостаточности должны выполняться три условия:
— симптоматика сердечной недостаточности,
— фракция выброса левого желудочка >45%,
— прямое подтверждение патологического диастолического давления в левом желудочке: изменение параметров расслабления или растяжения либо соответствующие признаки при оценке эхокардиографического (или томографического) профиля наполнения левого желудочка (митральный поток) и левого предсердия (поток из легочных вен). Находящаяся на стадии публикации пересмотренная версия документа добавляет к этому в качестве важного нового параметра определяемое тканевой допплерографией соотношение Е/Е’.
2. Причины. Известно, что существуют заболевания, при которых, несмотря на безукоризненную, нормальную насосную функцию, развивается сердечная недостаточность. Показательным примером является констриктивный перикардит. Но такие заболевания редки. Гораздо более частыми причинами «диастолической сердечной недостаточности» являются артериальная гипертензия и другие формы гипертрофии стенки левого желудочка.
Хотя систолическая фракция выброса часто находится в пределах нормы, в гипертрофированном левом желудочке развивается замедление фазы раннедиастолического расслабления и пассивная растяжимость желудочка уменьшается. Другим важным патологическим фактором при гипертрофии является, по-видимому, скручивание левого желудочка. Это скручивание происходит непрерывно на протяжении всей систолы, обусловлено различной ориентацией волокон миокарда в стенке желудочка и, словно «выжимая» желудочек, вносит свой вклад в фракцию выброса; в диастолу желудочек быстро возвращается к исходному состоянию. Последний процесс имеет решающее значение для возникновения раннедиастолической «тяги» левого желудочка, обусловливающей его наполнение из предсердия.
«Разрядка» напряжения, возникшего во время систолического скручивания, значительно уменьшена у пациентов с ГКМП. Возможно, аналогичные изменения при гипертрофии на фоне артериальной гипертензии приводят к снижению наполнения желудочка. Более того, экспериментальные данные показывают, что расслабление миокарда очень чувствительно реагирует на повышение постнагрузки и при «перегрузке» происходит значительно медленнее, особенно в ранее поврежденном миокарде. По-видимому, этот механизм вносит свой вклад в частое в клинической практике развитие сердечной недостаточности на фоне эпизодов артериальной гипертензии.
Далее, недавние исследования показали, что у пациентов с «диастолической сердечной недостаточностью», несмотря на нормальную фракцию выброса, имеются признаки сниженной продольной систолической функции. Другой частой причиной «диастолической сердечной недостаточности» является персистирующая тахисистолическая форма фибрилляции предсердий. Очевидно, что в этом случае главную роль в развитии сердечной недостаточности играют укорочение диастолического наполнения и отсутствие насосной деятельности предсердия, а не самостоятельная «диастолическая» патология миокарда. В целом эти данные подтверждают, что гипертрофия левого желудочка и тахисистолическая фибрилляция предсердий приводят к повышению давления наполнения желудочка, однако остается нерешенным вопрос, оправданно ли понятие о наличии самостоятельной, независимой от систолической деятельности «диастолической функции».
3. Самостоятельная «диастолическая» патология? С другой стороны, существуют данные, свидетельствующие в пользу наличия самостоятельной преимущественно диастолической патологии:
— Эхокардиографические исследования в острой фазе гипертензивного отека легких показали, что и в острой фазе не развивается никакого снижения фракции выброса левого желудочка.
— В инвазивных исследованиях пациентов с «диастолической сердечной недостаточностью» наряду с нормальной фракцией выброса были также продемонстрированы нормальное систолическое соотношение «стресс-растяжение», нормальный ударный объем и нормальная сократимость.
— При биопсии миокарда пациентов с «диастолической сердечной недостаточностью» в сравнении с пациентами со сниженной фракцией выброса были обнаружены более выраженная гипертрофия кардиомиоцитов и более высокая сопротивляемость растяжению.
По вышеназванным причинам вместо термина «диастолическая сердечная недостаточность» был предложен термин «heart failure with normal ejection fraction» (т.е. «сердечная недостаточность с нормальной фракцией выброса»), чтобы учесть и названный выше дискретный признак систолической дисфункции; в результате вместо деления на систолическую и диастолическую дисфункцию возникает представление об эксцентрическом и концентрическом ремоделировании. В настоящее время дискуссия на эту тему еще не завершена.
Редактор: Искандер Милевски. Дата публикации: 26.12.2019
Диастолическая дисфункция левого желудочка на эхокг что это такое
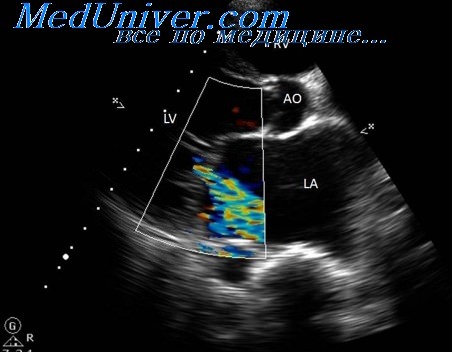
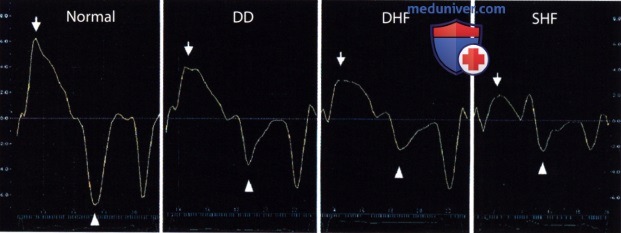
а) Патологические изменения. Нарушения диастолической функции являются по своим патологическим и диагностическим характеристикам, по прогностическому значению и терапевтическим последствиям очень негомогенной и еще не полностью изученной областью. Типичными параметрами классической ЭхоКГ являются IVRT, соотношение Е/А и время замедления волны Е в профиле митрального потока, а также изменения входящего потока легочных вен. Патологические изменения вышеуказанных параметров служат чувствительными глобальными маркерами диастолической дисфункции, но не обладают специфичностью для того или иного заболевания. Кроме того, все эти значения зависят от пред- и постнагрузки.
б) Параметры тканевой допплер-ЭхоКГ. Тканевое допплеровское сканирование позволяет выявить дополнительные параметры для более точной оценки диастолической дисфункции. Изменения диастолической скорости миокарда (для отличия от Е- и А-волн скоростей кровотока они обозначаются как Е’ и А’) являются также чувствительными, но неспецифическими маркерами патологии. Допплеровские параметры также зависят от пред- и постнагрузки.
Нарушения релаксации отражаются в изменении раннедиастолической скорости. По Ohte существует линейная зависимость между величиной Е’ митрального кольца и инвазивно измеренным параметром расслабления τ. Для региональной функциональной диагностики следует иметь в виду, что профиль Е’ имеет разную высоту в различных отделах миокарда. В латеральных отделах, как правило, выявляются более высокие значения, чем в перегородке. Кроме того, диастолические скорости миокарда изменяются с возрастом. Изменение регионального соотношения Е’/А’ с возрастом сначала обнаруживается в отдельных сегментах, а в пожилом возрасте обычно выявляется во всех отделах стенки желудочка.
Однако повышение давления наполнения ЛЖ, даже если оно маскируется псевдонормализацией соотношения Е/А в нормальном профиле трансмитрального кровотока, как правило, надежно определяется при помощи тканевой допплер-ЭхоКГ. Для этого следует соотнести скорость кровотока при раннем наполнении (волну Е) со скоростью движения митрального кольца в этот же момент времени (волна Е’). Если соотношение Е/Е’ вырастает выше 10-13, то это указывает на повышенное давление наполнения ЛЖ. В одном сравнении эхокардиографических параметров, опубликованном Ommen, соотношение Е/Е’ оказалось самым надежным параметром.
в) Ограничения. Из-за зависимости параметров тканевого допплера от нагрузки нарушения расслабления и податливости левого желудочка могут маскироваться. Так, например, нарушенная диастолическая функция гипертрофированного, ограниченно сокращающегося в систолу ЛЖ не будет распознана в присутствии тяжелой митральной недостаточности.
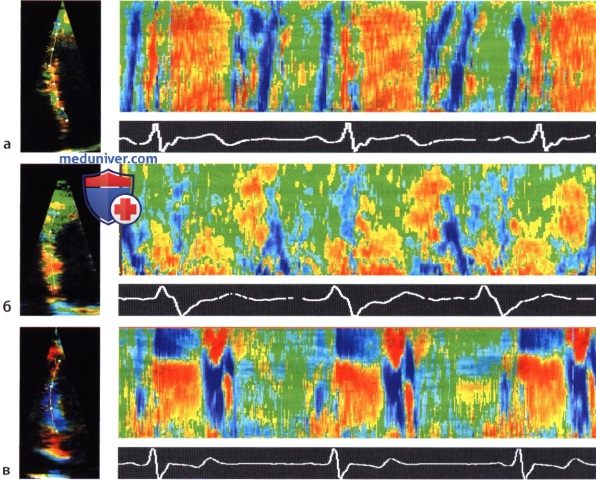
а Нормальный миокард с синхронно начинающейся гомогенной систолой (желтый цвет). Ранне-и позднедиастолическое растяжение (голубой цвет) в верхушечной зоне смещено во времени по отношению к основанию сердца.
б Давний инфаркт в перегородке. Отсутствует систолическое укорочение в апикальной и средней зоне (акинезия, зеленый цвет).
в Перегородочно-верхушечная аневризма. Систолическое растяжение (голубой цвет) и раннедиастолическое эластическое сжатие (желтый/красный цвет) взаимно обусловливают друг друга. 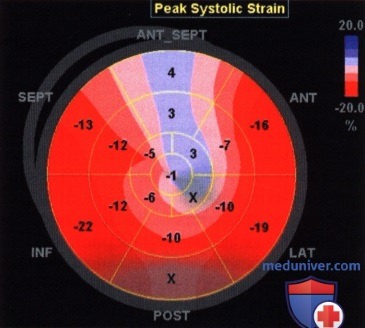
Реконструкция на основании многопланового исследования в режиме тканевой допплерографии. Отчетливо видна сниженная систолическая функция в переднеперегородочной области.
— Вернуться в оглавление раздела «Кардиология.»
Редактор: Искандер Милевски. Дата публикации: 20.12.2019
Сердечные болезни: лечение диастолической дисфункции
Диастолическая дисфункция относится к механическому отказу камер сердца правильно заполняться кровью во время диастолической фазы сердечного цикла. Это вызвано неадекватным расслаблением желудочков во время диастолы.
Фазы сердечного цикла
В сердцебиении или сердечном цикле есть две фазы:
Диастолическая дисфункция
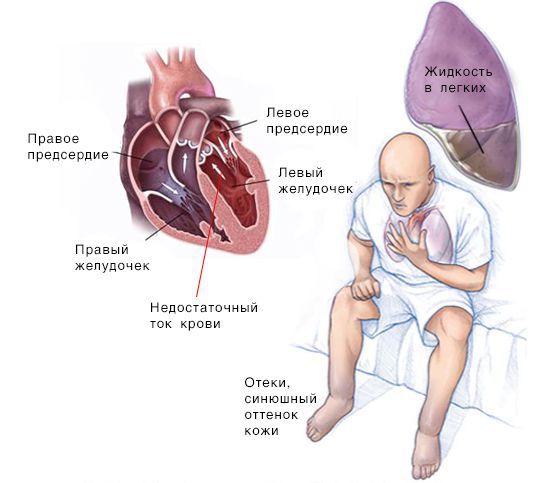
Нарушение диастолической фазы может вызвать несколько проблем. Неадекватное наполнение левого желудочка приводит к уменьшению количества крови, которая откачивается из сердца для насыщения кислородом различных частей тела. Кроме того, если желудочек не заполняется кровью должным образом, кровь забирается обратно в предсердие, а затем — в легкие, повышая градиент давления крови в легочных сосудах. Этот несоответствующий градиент давления вызывает утечку жидкости или транссудата из этих сосудов в альвеолы легких, вызывая отек легких.
Симптомы и лечение диастолической дисфункции
Диастолическая дисфункция может вызывать симптомы в течение многих месяцев или даже лет, а медленное прогрессирование заболевания означает, что многие люди переносят болезнь, не требуя какого-либо специального лечения.
В случаях состояний, которые предрасполагают к диастолической дисфункции, следует лечить основное заболевание. Например, высокое кровяное давление и диабет следует лечить надлежащим образом.
Мерцательная аритмия — это еще одно состояние, требующее немедленного лечения, поскольку неадекватная перекачка крови через предсердие в желудочки также может привести к диастолической дисфункции. Если мерцательная аритмия вызывает учащение сердцебиения, для замедления сердечного ритма можно назначать лекарства.
Специфическая терапия
Роль специфических агентов в лечении диастолической дисфункции еще не ясна. Некоторые исследования показывают, что блокаторы кальциевых каналов в некоторых случаях могут снижать жесткость желудочков. Ингибиторы ангиотензинпревращающего фермента могут быть эффективными в предотвращении ремоделирования желудочков.
Примеры этих агентов включают:
Подход первой линии к диастолической дисфункции в настоящее время — это терапия бета-блокаторами, которая замедляет частоту сердечных сокращений и позволяет желудочкам правильно наполняться кровью.
Диастолическая дисфункция может в конечном итоге привести к отеку легких, серьезному состоянию, которое требует немедленного лечения. Подход к лечению отека легких ориентирован на препараты, снижающие частоту сердечных сокращений, а также диуретики для удаления жидкости из организма.
Отказ от ответственности: этот контент, включая советы, предоставляет только общую информацию. Это никоим образом не заменяет квалифицированное медицинское заключение. Для получения дополнительной информации всегда консультируйтесь со специалистом или вашим лечащим врачом.
Добавьте «Правду.Ру» в свои источники в Яндекс.Новости или News.Google, либо Яндекс.Дзен
Быстрые новости в Telegram-канале Правды.Ру. Не забудьте подписаться, чтоб быть в курсе событий.
Что такое сердечная недостаточность? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гринберг М. В., кардиолога со стажем в 32 года.
Определение болезни. Причины заболевания
Сердечная недостаточность — синдром, при котором нарушена способность сердца перекачивать кровь. Заболевание проявляется одышкой, повышенной утомляемостю, хрипами в лёгких, отёками голеней и стоп.
Выделяют острую и хроническую формы:
Распространённость
В России хроническая сердечная недостаточность чаще регистрируется у женщин. Возможно, это связано с более пристальным их вниманием к своему здоровью.
Причины хронической сердечной недостаточности
Сердечная недостаточность не является самостоятельным заболеванием, это результат развития многих сердечно-сосудистых болезней. Она возникает в основном из-за атеросклероза, ишемической болезни сердца и гипертонии.
Другие факторы риска:
Причины острой сердечной недостаточности
Острая сердечная недостаточность может возникнуть как обострение хронической формы заболевания, а также на фоне инфаркта миокарда, разрыва хорд митрального клапана и других тяжёлых состояний.
Симптомы сердечной недостаточности
В начале заболевания симптомы сердечной недостаточности отмечаются исключительно при физических нагрузках.
Реакция со стороны сердца. Из-за нарушения кровообращения появляется одышка — частое и глубокое дыхание, не соответствующее уровню нагрузки. При повышении давления в лёгочных сосудах возникает кашель, иногда с кровью. При физической активности и употреблении большого количества пищи может усилиться сердцебиение. Пациент жалуется на чрезмерную утомляемость и слабость. С течением времени симптомы нарастают и теперь беспокоят не только при физической активности, но и в состоянии покоя.
Реакции со стороны печени. Сердечную недостаточность сопровождает застой крови в сосудах печени, из-за чего возникает чувство тяжести и боли под правым ребром.
Патогенез сердечной недостаточности
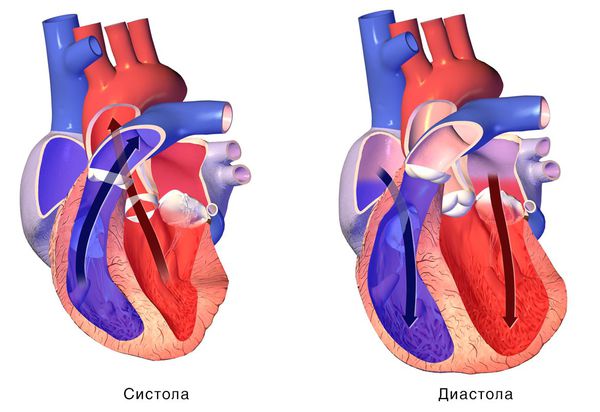
Сердце, подобно насосу, нагнетает кровь в сосуды и перекачивает её из одной части тела в другую:
При сокращении сердечной мышцы, называемой систолой, кровь выталкивается из сердца. При расслаблении сердечной мышцы, или диастоле, она возвращается в сердце.
Если расслабляющая или сократительная способность сердца уменьшается, то развивается сердечная недостаточность. Это происходит, как правило, из-за слабости сердечной мышцы и/или потери её эластичности. В результате сердце качает недостаточно крови. Она может также накапливаться в тканях и вызывать застой.
Скопление крови, поступающей в левую часть сердца, приводит к застою в лёгких и затруднению дыхания. Скопление крови, приходящей в правую половину сердца, вызывает застой жидкости в других частях тела, например в печени и ногах.
При сердечной недостаточности, как правило, поражены обе половины сердца. Но одна из них может страдать от заболевания сильнее, чем другая. В таких случаях выделяют правостороннюю и левостороннюю сердечную недостаточность.
Классификация и стадии развития сердечной недостаточности
Выделяют следующие формы сердечной недостаточности:
Недостаточность левого желудочка сердца
Левосторонняя сердечная недостаточность бывает левожелудочковой и левопредсердной. Для неё свойственно снижение выброса левого желудочка и/или застой крови на пути к левым отделам сердца, то есть в венах малого круга кровообращения.
Симптомы при левосторонней сердечной недостаточности (СН): слабость, головокружения, бледность кожи, одышка и быстрая утомляемость.
Недостаточность правого желудочка сердца
Симптомы при правосторонней СН: периферические отёки, цианоз и скопление жидкости в брюшной полости.
Изолированная сердечная недостаточность встречается редко и кратковременно. В последующем нарушение затрагивает все камеры сердца и развиваются типичные симптомы болезни.
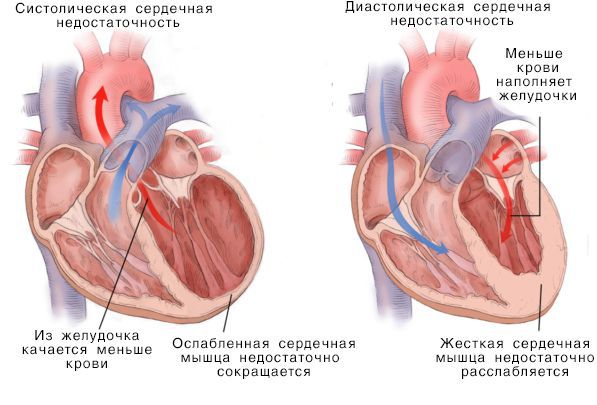
Систолическая и дистолическая сердечная недостаточность
Нарушение насосной функции левого желудочка может быть вызвано систолической и диастолической дисфункцией. Систолическая дисфункция более распространена и связана со снижением сократимости миокарда — мышечной ткани сердца. В большинстве случаев причиной систолической хронической сердечной недостаточности становится ИБС, сочетаясь с артериальной гипертензией и сахарным диабетом.
Помимо привычных терминов “диастолическая сердечная недостаточность” и «систолическая сердечная недостаточность», используются названия “сердечная недостаточность с сохраненной фракцией выброса ЛЖ (СНСФВ)” и «сердечная недостаточность со сниженной фракцией выброса (СН СФВ)».
Острая и хроническая сердечная недостаточность
Симптомы при хронической и острой СН различаются лишь интенсивностью и сроками развития.
Стадии развития сердечной недостаточности
Современная классификация хронической сердечной недостаточности объединяет модифицированную классификацию Российской кардиологический школы по стадиям, которые могут только ухудшаться (В. Х. Василенко, М. Д. Стражеско, 1935 г.), и международную классификацию по функциональным классам, которые определяются способностью больного переносить физическую нагрузку (тест с 6-ти минутной ходьбой) и могут ухудшаться или улучшаться (Нью-Йоркская классификация кардиологов). [2]
Классификация ХСН Российского общества специалистов по сердечной недостаточности
| ФК | ФК ХСН (могут изменяться на фоне лечения) | НК | Стадии ХСН (не меняются на фоне лечения) |
|---|---|---|---|
| 1ФК | Ограничений физической активности нет; повышенная нагрузка сопровождается одышкой и/или медленным восстановлением | 1 ст | Скрытая сердечная недостаточность |
| 11ФК | Незначительное ограничение физической активности: утомляемость, одышка, сердцебиение | 11а ст | Умеренно выраженные нарушения гемодинамики в одном из кругов кровообращения |
| 111ФК | Заметное ограничение физической активности: по сравнению с привычными нагрузками сопровождается симптомами | 11б ст | Выраженные нарушения гемодинамики в обоих кругах кровообращения |
| 1У ФК | Симптомы СН присутствуют в покое и усиливаются при минимальной физической активности | 111 ст | Выраженные нарушения гемодинамики и необратимые структурные изменения в органах-мишенях. Финальная стадия поражения сердца и других органов |
Классификация сердечной недостаточности Нью-Йоркской кардиологической ассоциации
Класс I. Заболевание сердца не ограничивает физическую активность. Обычная нагрузка не вызывает усталость, сердцебиение и одышку.
Класс II. Болезнь незначительно ограничивает физическую активность. В покое симптомов нет. Обычная физическая нагрузка вызывает усталость, сердцебиение или одышку.
Класс III. Физическая активность значительно ограничена. В покое симптомов нет. Небольшая физическая активность вызывает усталость, сердцебиение или одышку.
Осложнения сердечной недостаточности
Осложнения хронической сердечной недостаточности:
Диагностика сердечной недостаточности
Лечение сердечной недостаточности
Этапы оказания помощи пациенту с острой сердечной недостаточностью
При сердечной недостаточности не стоит заниматься самолечением. Своевременное обращение к врачу поможет избежать негативных последствий.
Цели терапии
Правильно подобранная медикаментозная терапия способна улучшить качество жизни и значительно продлить её продолжительность у больных даже с тяжелыми формами хронической сердечной недостаточности (по данным литературы — до 10 лет). [4]
Стандарты диагностики и лечения сердечной недостаточности, которые утверждены Минздравом, предписывают определенные исследования и манипуляции для пациентов, обратившихся с симптомами, напоминающими сердечную недостаточность; там же есть список лекарственных средств, но без указания, кто и как должен это лечить. Терапевты в поликлиниках не имеют соответствующей подготовки и не могут грамотно оказывать помощь этим больным.
Нужна ли госпитализация при сердечной недостаточности
Причиной госпитализации является декомпенсация — выраженное нарастание отёков и одышки, тахикардия и нарушение сердечного ритма.
В России сегодня почти нет специализированных отделений, где принимали бы больных с этим заболеванием, проводили бы дифференциальную диагностику и подбирали лечение (в Западной Европе введена врачебная специальность «специалист по сердечной недостаточности»). Кто реально занимается индивидуальным подбором лекарственных препаратов для больного? Терапевт, который назначает преимущественно фуросемид (мочегонный препарат), выводящий калий, снижающий давление и ускоряющий наступление летального исхода?
Кардиологические отделения районных больниц, куда с огромным трудом можно госпитализировать тяжелого больного на очень короткий срок, где опять же назначат фуросемид и лишь выведут избыточно накопленную жидкость, а через 1-2 месяца опять наступит ухудшение (правило 4-х госпитализаций: время между каждой последующей госпитализацией сокращается, состояние ухудшается, после 4-й госпитализации больных не остается!) В то время как современные препараты в постепенно повышающихся дозах могут обеспечить гемодинамическую разгрузку сердца, улучшить состояние пациента, уменьшить потребность в госпитализациях, продлить жизнь больного.
При хронической сердечной недостаточности показано сохранять режим питания и нагрузок и непрерывно принимать лекарственные препараты. Одно-двухдневный пропуск может ухудшить состояние, симптомы могут вернуться, и станет неизбежной госпитализация. Хроническая сердечная недостаточность часто встречается у людей пожилого возраста и сочетается с энцефалопатией, и помощь близких может значительно повысить их приверженность к лечению. Нужно обучение правильному питанию, режиму дня, контролю за задержкой жидкости (за рубежом эти функции выполняет специально обученная медсестра, которая осуществляет патронаж больного).
Острая или тяжелая форма хронической сердечной недостаточности подразумевает постельный режим, полный психический и физический покой. В остальных случаях показаны умеренные нагрузки, которые не сказываются на самочувствии. Следует потреблять не более 500-600 мл жидкости в сутки, соли – 1-2 г. Назначается витаминизированное, легкоусвояемое диетическое питание, олигомерные питательные смеси.
Медикаментозное лечение
Если развивается приступ острой сердечной недостаточности левого желудочка (отёк легких), больной подлежит госпитализации, где ему оказывают неотложную помощь. Лечение заключается в введении диуретиков, нитроглицерина, препаратов, которые повышают сердечный выброс (добутамин, дофамин), проводятся ингаляции O2.
Если развивается асцит, показано проведение пункционного удаления жидкости из брюшной полости, при возникновении гидроторакса — плевральная пункция.
Поскольку сердечная недостаточность сопровождается выраженной гипоксией тканей, пациентам показана кислородная терапия. [10]
Хирургические и механические методы лечения
Питание и режим дня при сердечной недостаточности
Пациенту с сердечной недостаточностью следует уменьшить употребление жидкости до одного литра в сутки. Также следует исключить солёности, пряности и копчёности.
При заболевании нужно больше двигаться и выполнять посильные нагрузки: чаще ходить пешком и заниматься лёгкой гимнастикой.
Прогноз. Профилактика
До 1990-х годов 60 − 70 % пациентов с хронической сердечной недостаточностью умирали в течение пяти лет. Современная терапия позволила уменьшить смертность: сейчас в России при этой болезни она составляет 6 % в год, а среди пациентов с клинически выраженными формами — 12 % [16]
Отдалённый прогноз зависит от степени тяжести заболевания, образа жизни, эффективности подобранного лечения и приверженности ему, сопутствующих заболеваний и т. д.
Успешное лечение на ранних стадиях может полностью компенсировать состояние пациентов; при третьей стадии сердечной недостаточности прогноз самый печальный.
Чтобы сердечная недостаточность не прогрессировала, нужно соблюдать рекомендованный режим физической активности, регулярно и без пропусков принимать назначенные лекарства и регулярно наблюдаться у кардиолога.