длинный глаз что это такое
Особенности объемного глазного кровотока «коротких глаз» в норме и при глаукоме
В.Р. Мамиконян, О.А. Шмелева-Демир, Э.Э. Казарян, Н.С. Галоян, А.А. Рафаэлян
ФГБУ «НИИГБ» РАМН, Москва
Изучение характеристик глазного кровотока в зависимости от рефракции глаза является, несомненно, актуальной задачей современной офтальмологии. Имеющиеся в научной литературе данные отражают лишь некоторые особенности гемодинамики глаза в «коротких» глазах.
Известно, что при гиперметропической рефракции амплитуда глазного пульса значительно больше в сравнении с миопической рефракцией. Также существует мнение, что толщина хориоидеи, обусловленная кровенаполнением хориоидальных сосудов, может играть важную роль в формировании миопической или гиперметропической рефракции. Так, кратковременное увеличение толщины сосудистой оболочки сопровождается длительным снижением синтеза экстрацеллюлярных матричных молекул в склере и замедлением роста глазного яблока. Также имеется обратная корреляционная зависимость объемного глазного кровотока от длины переднезадней оси глаза. В последние годы большой научный и практический интерес представляет изучение объемного глазного кровотока в норме и при различной патологии.
Однако корреляционные аспекты изменений объемных характеристик регионарного кровотока «коротких» глаз в норме и при глаукоме изучены недостаточно. В последние годы возможности исследования гемодинамических характеристик глаза расширились за счет внедрения новых технологий.
Целью данного исследования явилось изучение особенностей объемного глазного кровотока в «коротких» глазах с первичной открытоугольной глаукомой.
Материалы и методы
В данном исследовании в основную группу были включены 56 пациентов (100 глаз) с «коротким» переднезадним размером глаза в сочетании с первичной открытоугольной глаукомой. Основная группа была разделена на 2 подгруппы по критерию соответствия уровню индивидуальной нормы внутриглазного давления. 1-я подгруппа — пациенты с диагнозом первичной открытоугольной глаукомой и достигнутой в результате гипотензивного лечения компенсацией в пределах индивидуальной нормы внутриглазного давления (22 пациента, 40 глаз). 2-я подгруппа — пациенты с диагнозом первичной открытоугольной глаукомой и отсутствием компенсации офтальмотонуса по отношению к индивидуальной норме на фоне лечения (34 пациента, 60 глаз). В группу контроля были включены пациенты с «коротким» размером переднезадней оси без сопутствующей глазной патологии (30 пациентов, 54 глаза).
Критерием включения для основной и контрольной группы был измеренный нами переднезадний размер глаза не более 22 мм. Все пациенты были стандартизированы по уровню внутриглазного давления, который не превышал условную среднестатистическую «норму» в 21 мм рт.ст.
Критериями исключения для обеих групп являлись воспалительные заболевания глаза, патология роговицы, гемодинамически значимый стеноз каротидных артерий, аритмии, нистагм, неудовлетво-рительная фиксация взгляда.
Помимо стандартного офтальмологического обследования, для диагностики глаукомы были использованы специальные методы исследования: компьютерная статическая периметрия на приборе Hamphrey Visual Field Analyzer II (Сarl Zeiss, Германия), особенности ДЗН исследовали с помощью гейдельбергского ретинотомографа 3 (США), переднезаднюю длину глаза определяли с помощью ультразвукового А-сканирования (Ocuscan, Alсon). Для определения объемного глазного кровотока был использован метод флоуметрии. Флоуметр (Paradigm, США) представляет собой пневмотонограф с непрерывной струей подаваемого в специальный мембранный роговичный датчик воздуха, позволяющий улавливать естественные пульсовые колебания внутриглазного давления в фазу систолы и диастолы (рис. 1).
Флоуметрия позволяет получить ряд показателей, основные из которых — объемный глазной кровоток, а также максимальное, минимальное и среднее значения внутриглазного давления.
Показатель объемного глазного кровотока отражает тот объем крови, который протекает через сосудистую систему глаза за единицу времени.
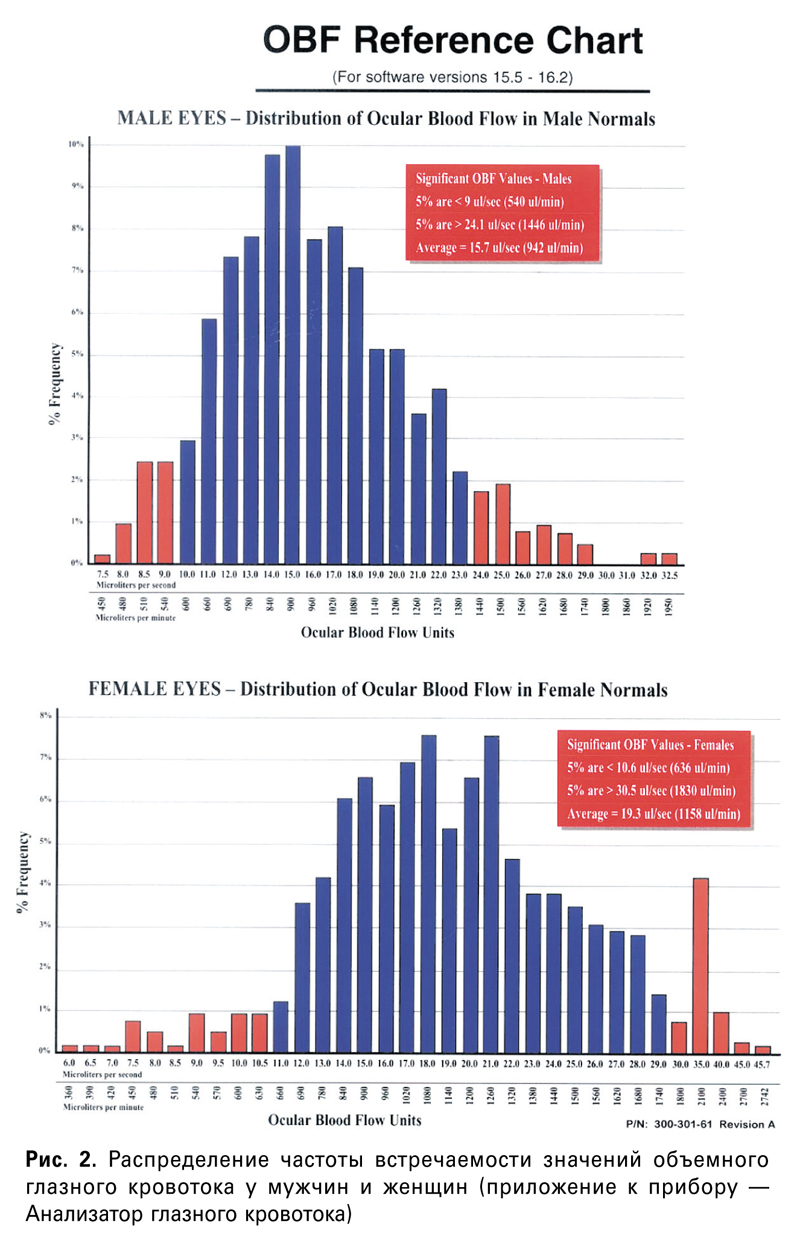
К данному прибору в качестве приложения имеются две диаграммы, отражающие частоту встречаемости различных величин объемного глазного кровотока у женщин и мужчин. По представленным диаграммам оценка соответствия норме полученного при проведении флоуметрии для каждого конкретного пациента уровня объемного глазного кровотока не представляется возможным, поскольку разброс нормативных данных очень велик. Исходя из предложенных диаграмм, все полученные результаты флоуметрии могут быть расценены как норма (рис. 2).
После прицельного изучения данной проблемы и обзора литературы мы пришли к заключению, что наибольшее влияние на уровень объемного глазного кровотока в норме оказывает величина переднезадней оси глаза. Была выявлена на достаточном клиническом материале сильная обратная корреляционная связь величины объемного глазного кровотока от длины переднезадней оси глаза и построена номограмма этой зависимости, с помощью которой стало возможным получение нормативных значений объемного глазного кровотока для каждого конкретного размера длины переднезадней оси глаза.
Аметропия и коррекция зрения
Содержание:
Описание
↑ Эмметропический глаз
Гульстранд в своей схеме оптики глаза приписал каждому ее параметру среднее из измеренных или иным путем найденных значений этого параметра для реальных человеческих глаз.
Параметры глаз у каждого человека могут сильно отличаться от указанных в схеме. Например, длина глаза может быть и больше, и меньше 24 мм. Однако такое отличие совсем необязательно ведет к ухудшению зрения. Более длинный глаз может обладать меньшей оптической силой, а более короткий — большей. В результате четкое изображение удаленных предметов может во всех случаях получаться на сетчатке и обеспечивать их хорошую видимость. В этих случаях изменения параметров компенсируют друг друга, глаз остается соразмерным или, употребляя принятый термин, эмметропическим.
↑ Аметропия
Эмметропический глаз при покое аккомодации фокусирует изображение удаленных предметов на сетчатке. Если же изображение удаленных предметов получается не на сетчатке, глаз называют аметропическим, а соответствующий недостаток его — аметропией.
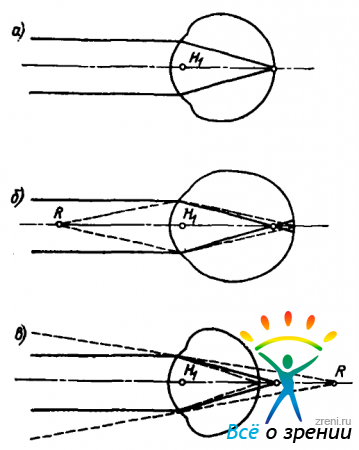
схематически изображены три разновидности глаз. Оптическая сила всех трех глаз одинакова, и аметропия зависит только от длины глаза.
На рис. 10, а — эмметропический глаз. Параллельные лучи от далекого объекта сходятся на сетчатке. На рис. 10,б — слишком длинный аметропический глаз. Лучи от далекого предмета сходятся перед сетчаткой и дальше расходятся, образуя размытое пятно. Такой глаз называется миопическим или близоруким, а соответствующий недостаток зрения — близорукостью. Четко фокусируется только предмет, расположенный не дальше точки R, которую называют дальнейшей точкой глаза. Расстояние lr от передней главной точки глаза H1, до дальнейшей точки R характеризует степень близорукости: чем меньше lr, тем сильнее близорукость. Обратная ей величина называется аметропией
При миопии аметропия отрицательна, так как точка R лежит перед глазами.
Рис. 10, в изображает слишком короткий глаз, у которого при покое аккомодации изображение удаленной точки получилось бы за сетчаткой, если бы лучи могли сквозь нее пройти. На сетчатке опять получается размытое пятно. Здесь собрались бы лучи, сходящиеся в направлении некоторой точки R, лежащей за сетчаткой. Но таких лучей в природе не бывает, их можно создать только искусственно с помощью линзы. Точка R и здесь называется дальнейшей точкой, но теперь lr уже положительно и соответственно положительной оказывается аметропия, вычисленная по формуле (23). Глаз с такой аметропией называют гиперметропическим или дальнозорким. Аметропия у дальнозоркого глаза положительна.
Человек, глаза которого близоруки, не видит ясно предметов, лежащих дальше его дальнейшей точки, что и оправдывает само название такой аметропии — близорукость.
Человек, глаза которого дальнозорки, при покое аккомодации не видит ясно ни близких, ни далеких предметов. Даже лучи, идущие из бесконечности, доходят до сетчатки, еще не фокусируясь. Еще более размытым оказывается изображение близких предметов. Поэтому человек дальнозоркий ничего не выигрывает от своей дальнозоркости. Если гиперметропия невелика, он может увидеть далекий предмет, например, звезду, но только с помощью аккомодации. Так что название «дальнозоркость» неудачно. Оно появилось, по-видимому, просто как понятие, противоположное близорукости.
При наибольшем напряжении аккомодации АР глаз четко фокусирует на сетчатке некоторую точку Р, которая лежит от него на расстоянии lp и называется ближайшей точкой. Разность миннмального напряжения (при покое аккомодации) и максимального напряжения аккомодации называется объемом аккомодации Apr. Очевидно, что
Сравним свойства зрения трех человек, имеющих одинаковый объем аккомодации Apr = 4 дптр. Первый из них — эмметроп (Ar = 0), второй — миоп (AR = —5), третий — гиперметроп (AR = 5). Проведя вычисления по формуле (24), мы можем заключить, что так как для эмметропа lr = —?, а lР = —0,25 м, то он может ясно видеть любой предмет на расстоянии от 25 см до бесконечности. Для миопа lr — 0,2 м; lР = —1/9 = —0,11 м. Такой человек видит отчетливо предметы на расстоянии от 11 до 20 см. Для гиперметропа lR = 0,2 м; lr = 1 м. Такой человек не видит ясно никаких предметов, находящихся перед ним: обе точки, и дальнейшая и ближайшая, лежат за его глазами. Если бы гиперметропия была меньше, например 4 дптр, он мог бы ясно видеть звезды и практически все достаточно удаленные предметы при максимальном напряжении аккомодации. При гиперметропии 2 дптр lP = — 0,5 м и человек четко видит все находящееся от него в 50 см и дальше. Читать ему уже трудно, нужны очки.
Стандартное расстояние линзы от глаза 12 мм. На такое расстояние и рассчитаны все очковые корригирующие линзы. Если почему-либо линзу нужно поставить на другом расстоянии от глаза, ее оптическую силу следует рассчитать особо. Такие пересчеты проведены, и существуют таблицы, в которых указаны аметропии глаза и соответствующие оптические силы корригирующих линз в зависимости от их расстояний от глаза.
Однако нередко бывают глаза, которые не поддаются исправлению обычными линзами со сферическими поверхностями. Мы упоминали уже об астигматизме косых пучков. Но довольно часто оптическая система глаза и на оси не дает точечного изображения ни на сетчатке, ни перед ней, ни за ней. Такой недостаток глаза называют астигматизмом: аметропия астигматического глаза в различных меридианах различна. В таком случае находят два меридиана с наименьшей (иногда равной нулю) и наибольшей аметропией. Исправлять астигматизм приходится линзой тоже астигматической, например такой, у которой одна поверхность сферическая, а другая цилиндрическая.
Существенное значение имеет форма линзы. Теперь отказались от применения двояковыпуклых или двояковогнутых линз, хотя они дают достаточно хорошее изображение на своей оси. Но учитывается, что глаз очень подвижен, и когда он смотрит не через центральную часть линзы, появляются сильные аберрации, главным образом астигматизм косых пучков. Очертания предметов размываются, и чтобы ясно их увидеть, владельцу очков вместо поворота глаз приходится поворачивать голову. Сейчас применяют в основном менисковые линзы: выпукло-вогнутые и вогнуто-выпуклые. Их форма, определенная путем сложных расчетов, в значительной степени исправляет астигматизм косых пучков и расширяет поле зрения. Для исправления астигматизма обычно применяют линзы с торическими поверхностями, т. е. поверхностями с двумя различными радиусами кривизны в двух взаимно перпендикулярных плоскостях. Проведены сложные расчеты для линз различных рефракций и найдены формы, сводящие аберрационные искажения к минимуму. Человек в очках хорошо видит и прямо перед собой и по сторонам, если только очки правильно назначены и изготовлены.
↑ Измерение аметропии
Первый метод называют субъективным потому, что врачу приходится полагаться на ощущение пациента и его ответы. Пациента сажают на расстоянии пяти метров от хорошо освещенной таблицы испытательных тестов Головина — Сивцова (рис. 11).
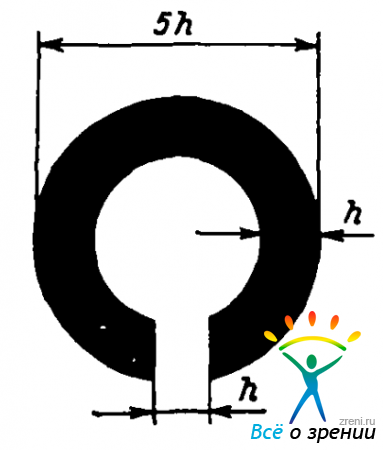
Таблица разделена на две половины: с одной стороны напечатаны буквы, с другой — кольцо Ландольта (рис. 12).
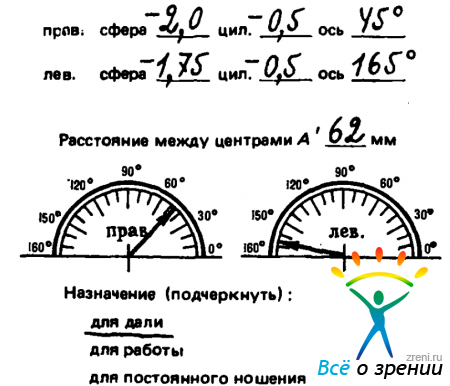
Около каждой строки поставлены числа от 0,1 до 2, указывающие остроту зрения. Кольца Ландольта — основной тест для определения остроты зрения. Если размер разрыва h принять за единицу, то толщина кольца тоже равна единице, внешний диаметр— пяти, а внутренний — трем. Врач надевает на пациента пробную оправу и вставляет в нее щиток, закрывающий один глаз пациента. Пациент должен сказать врачу, на какой строке он еще видит, как повернуты кольца Ландольта: разрывом вверх, вниз, вправо или влево. Как правило, пациент может прочесть и буквы на той же строке. Таким образом определяется острота зрения одного глаза. Потом щиток переставляют и исследуют другой глаз. Если острота зрения хотя бы одного глаза оказывается меньше единицы, врач начинает вставлять в оправу перед глазом линзы из набора очковых стекол. Если никакой из анастигматических (сферических) линз не удается довести остроту зрения до единицы, врач обращается к астигматическим линзам. Тут приходится уже не просто поставить линзу, но и повернуть ее в оправе надлежащим образом. В результате врач может выписать рецепт, который выглядит, например, так, как на рис. 13.
Кроме основной оптической силы линз (сфера) указана оптическая сила цилиндрической части (цил.) и угол между горизонтальной плоскостью и осью цилиндра (ось). Оси изображены также графически.
Очень важно, чтобы пациент получил не только правильный рецепт, но чтобы и выполнение его было точным: соблюдено расстояние между центрами линз, соответствующее межзрачковому расстоянию, правильно повернуты оси цилиндров, оправа обеспечивала необходимое расстояние от роговицы до стекла. И конечно, чтобы оптические силы линз были такими, как указано в рецепте. Оптическая сила линзы измеряется диоптриметром, который, кроме того, позволяет найти и отметить центр линзы и оси цилиндра, если линза астигматическая.
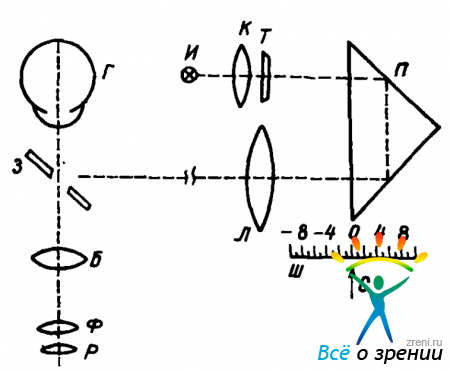
Идея устройства глазного рефрактометра заключается в том, чтобы врач мог видеть, насколько резко сфокусирован тест-объект на сетчатке пациента. Схема глазного рефрактометра изображена на рис. 14.
Лампа И с помощью конденсора К освещает матовую пластинку с нанесенной на ней тестовой фигурой — маркой Т. После двух отражений от граней призмы П лучи света попадают в линзу Л. Призма П может приближаться к линзе Л или удаляться от нее, причем положение призмы отмечается стрелкой С на шкале Ш. Основное положение призмы П (стрелка С на нуле) таково, что марка Т находится в фокальной плоскости линзы Л и от каждой точки марки из линзы выходят параллельные пучки лучей. Отражаясь от зеркала 3, они попадают в исследуемый глаз пациента Г и образуют изображение на его сетчатке. Если глаз эмметропичен, параллельные пучки (без аккомодации) собираются на сетчатке и дают резкое изображение марки. Врач с помощью зрительной трубы (объектив Б, окуляр Р — Ф) видит сетчатку пациента и изображение марки и, если оно четко, убеждается, что глаз эмметропичен. Если же изображение размыто, врач смещает призму П, делая лучи от марки Т сходящимися или расходящимися и добиваясь резкого изображения марки на сетчатке. Когда это достигнуто, врач смотрит на шкалу Ш, отградуированную в диоптриях аметропии пациента. При движении призмы перемещается линза Ф, обеспечивая хорошую фокусировку сетчатки пациента для глаза врача.
Следует заметить, что глазной рефрактометр рефракции глаза не измеряет: измеряется прибором только аметропия глаза, что, впрочем, и представляет наибольший практический интерес.
Скиаскопия — другой объективный метод, чрезвычайно широко используемый врачами-офтальмологами при назначении очков, так как он требует довольно простого оборудования. Нужно прежде всего зеркало с небольшим отверстием или полупрозрачное зеркало.
Мы привыкли, что зрачки глаз всегда черные. Но мы просто не можем заглянуть в глаз в том же направлении, в каком на него падает свет. Офтальмологическое зеркало позволяет это делать. Врач ставит лампу сзади и несколько сбоку от пациента и, направляя зеркалом свет от лампы — зайчик — в зрачок ему, смотрит через зеркало на тот же зрачок. Врач видит зрачок сияющим красноватым светом, отраженным от сетчатки. Поворачивая зеркало, врач ведет зайчик по глазу пациента, благодаря чему перемешается по сетчатке освещенное пятно. На краю зрачка врач замечает тень, которая движется по мере поворота зеркала и, наконец, закрывает весь зрачок. Диагностическое значение имеет направление движения тени: движется ли она в ту же сторону, что и зайчик, или в обратную. Все зависит от того, находится глаз врача ближе или дальше дальнейшей точки пациента. Ведь если предмет, находящийся в дальнейшей точке, фокусируется на сетчатке, то, значит, и точки сетчатки фокусируются в дальнейшей точке. В дальнейшей точке лучи, прошедшие через зрачок, перекрещиваются, чем и объясняется изменение направления видимого врачом движения тени. При некотором навыке врач достаточно точно находит положение остановки тени (зрачок либо весь сияет, либо весь гаснет) и, измерив расстояние до глаза пациента, определяет lR и, следовательно, аметропию АR.
Правда, дальнейшая точка может находиться на большом расстоянии от глаза (у эмметропа lR = —?) и даже за глазом. Но любой глаз можно сделать близоруким, поместив перед ним достаточно сильную положительную линзу. В работе врачу помогает скиаскопическая линейка с набором линз. Обычно врач помещает свой глаз на фиксированном, привычном для него расстоянии, например 80 см, а к глазу пациента подносит скиаскопичeчкую линейку, и, перемещая ее движок, меняет линзы в ней, пока не добьется остановки тени. Аметропия пациента равна алгебраической сумме рефракции линзы и величины, обратной расстоянию между глазами врача и пациента (при расстоянии 80 см добавка равна —1,25 дптр).
В случае астигматического глаза скиаскопия усложняется, но существуют приемы достаточно точного определения и астигматизма и главных меридианов скиаскопическим методом.
Скиаскопию и измерение с помощью глазного рефрактометра называют объективными методами в том смысле, что они не требуют обращения с вопросами к пациенту. Но и эти методы зависят от ощущений и оценок врача. Недавно появились приборы, в которых аметропия и астигматизм измеряются вполне объективно, без влияния оценок как пациента, так и врача. Создано несколько моделей автоматических глазных рефрактометров, как, например, офтальметрон фирмы «Бауш и Ломб» (США) н диоптрон фирмы «Когерент Радиешн» (США).
В автоматических глазных рефрактометрах глаз врача заменен фотоэлементом, а мозг—вычислительным устройством. Проведя измерения, прибор выдает результат либо в виде графика зависимости аметропии от меридиана, либо сразу печатает рецепт на очковую линзу. Однако такой рецепт необходимо проверить субъективной пробой.
Очки, исправляющие аметропию, называют обычно очками для дали. Однако не всегда коррекция зрения очками дает хорошие результаты. Так, например, иногда вследствие травмы или болезни поврежденная роговица искажает форму световой волны так, что на сетчатке появляется неправильное, размытое изображение предметов. Здесь может помочь применение контактных линз.
↑ Контактные линзы
Контактная линза насаживается прямо на роговицу глаза пациента. Та поверхность линзы, которая обращена к глазу, соответствует форме роговицы. Зазор между роговицей и линзой заполняется слезной жидкостью, благодаря чему обе поверхности в оптическом смысле почти перестают существовать: свет проходит сквозь них без преломления, отражения и рассеяния. Внешней поверхности линзы придается форма, обеспечивающая исправление аметропии глаза. В результате острота зрения полностью восстанавливается.
Особенно незаменимы контактные линзы при большом различии в аметропии обоих глаз. После удаления хрусталика (снятие катаракты) гиперметропия оперированного глаза увеличивается на 10—12 диоптрий. При коррекции аметропии очковыми линзами на сетчатке обоих глаз получаются четкие изображения предмета, но масштаб этих изображений различен. Неравенство изображений в глазах называют анизэйконией. Если она велика, человек вообще не может слить двух изображений в один образ. При меньшей анизэйконии изображения удается слить, но с известным напряжением, которое может вызвать усталость, головную боль и т. п. Контактная линза ставится хотя и не на место удаленного хрусталика, но значительно ближе к тому месту, где он находился. Поэтому замена хрусталика контактной линзой вносит по всю систему глаза гораздо меньшее искажение, чем очковая линза и, следовательно, меньше меняет масштаб изображения.
Контактные линзы полезны для работников некоторых профессий, для которых очки неудобны, хороши они в косметическом отношении. Однако далеко не все хорошо переносят контактные линзы. Мало кто способен носить их целый день без перерыва.
Назначение контактной линзы требует точного определения формы роговицы. Давно существует прибор — кератометр, позволяющий определять радиус кривизны роговицы в любом меридиане. Однако кератометр дает только среднее значение радиуса, а он, как правило, различен в разных точках роговицы даже в одном меридиане. Кроме того, нередко встречаются местные особенности формы роговицы. Поэтому для ее исследования пришлось создавать специальные приборы. В 1978 г. появилась отечественная модель такого прибора — фотокератометра.
Основная часть фотокератометра — фотокамера, объектив которой окружен кольцевой лампой-вспышкой. На сферической поверхности, диаметр которой совпадает с осью объектива, закреплен ряд концентрических отражающих колец. При вспышке лампы они отражаются в роговице глаза пациента и на фотоснимке получается изображение колец. Если бы роговица имела точно сферическую форму, на фотопленке получился бы ряд правильных концентрических окружностей, расстояния между которыми позволили бы определить радиус роговицы. В действительности же часто получаются не окружности, а более сложные кривые, расстояния между которыми в разных местах различны. Промер фотографии и дальнейшие расчеты позволяют определить форму роговицы с точностью, необходимой для назначения контактной линзы.
↑ Пресбиопия
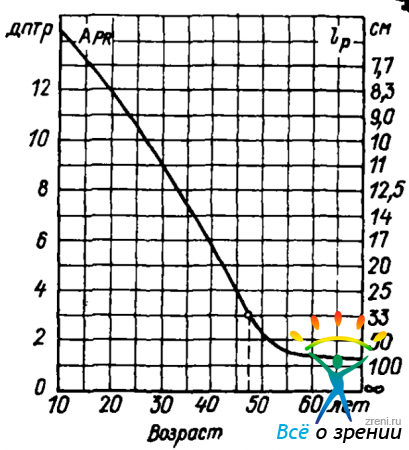
До сих пор мы связывали очки только с аметропией. Но и эмметропу, когда он начинает приближаться к пятидесяти годам, требуются очки. С возрастом неизбежно и монотонно сокращается объем аккомодации. На рис. 15
изображена усредненная зависимость объема аккомодации от возраста. По оси абсцисс отложен возраст в годах, по осп ординат слева — объем аккомодации в диоптриях, справа — расстояние до ближайшей точки для эмметропа. На графике выделен возраст, в котором эмметропу следует заводить очки для работы. В справочнике по офтальмологии приведена формула оптической силы очков, которые следует назначать человеку, возраст которого в годах выражается числом Т, а аметропия которого АR:
Очки для работы в рецептах врачей называются очками для близи. Значительная потеря объема аккомодации, приводящая к необходимости работать в очках, называется пресбиопией, т. е. старческим зрением. Часто применяемое название «старческая дальнозоркость» неверно, так как улучшения видимости далеких предметов у пожилых людей не происходит.
Для измерения объема аккомодации создан специальный прибор, серийно выпускаемый в СССР,— аккомодометр. Это портативный настольный прибор. Тест-объект помещается в фокальную плоскость линзы, служащей коллиматором. Пациент смотрит одним глазом (другой закрыт заслонкой) и говорит, какую строку тестовой таблицы он различает. Таким образом определяют его остроту зрения для удаленных объектов (тест-объект в фокальной плоскости коллиматора). Смещая затем объект в одну или другую стороны из фокальной плоскости, находят два положения, в которых острота зрения близка к максимальной, т. е. определяют расстояния до дальнейшей и ближайшей точек. Разность обратных величин дает объем аккомодации в диоптриях. Перед глазом пациента могут быть установлены пробные стекла, в частности астигматические, что позволяет назначать очки методом подбора. Таким образом аккомодометр применяется для быстрого определения остроты зрения, для измерения аметропии и назначения очков как для дали, так и для близи. Очки для близи с помощью аккомодометра назначаются более обоснованно, чем по формуле (25), которая базируется на статистических данных и не учитывает индивидуальных особенностей пациента.