днк rickettsia spp обнаружено в клещ что делать
Днк rickettsia spp обнаружено в клещ что делать

Клещевой риккетсиоз распространён в местах обитания этих насекомых. Большинство риккетсиозов являются зоонозными заболеваниями. Промежуточным резервуаром инфекции считаются дикие и домашние животные, грызуны. Переносчиками риккетсиоза являются различные виды клещей. Так как эти насекомые размножаются в летнее время (май-сентябрь), в этот период заболеваемость резко возрастает. Чаще всего инфекция поражает людей, работающих на улице (дачи, огороды, пастбища) и контактирующих с животными.

Профилактика клещевого риккетсиоза Неспецифическая профилактика включает борьбу с насекомыми и грызунами, а также соблюдение правил личной гигиены. Если клещ уже внедрился в кожный покров, но симптомы инфекции не развились, выполняется экстренная медикаментозная профилактика. Применяют антибиотики. Антибиотикопрофилактику необходимо начинать в максимально ранний срок, прошедший с момента присасывания клеща. Экстренная антибиотикопрофилактика КР осуществляется строго индивидуально по назначению врача по эпидемическим показаниям с учетом результатов лабораторных исследований.
Неспецифическая профилактика инфекций, передающихся иксодовыми клещами, включает следующие мероприятия:
Противоклещевые мероприятия включают санитарно-экологическое преобразование окружающей среды; дератизационные мероприятия; обработки акарицидными средствами природных и антропургических очагов. Мероприятия по уничтожению клещей проводятся в соответствии с общими требованиями к проведению дезинсекционных мероприятий. Акарицидами обрабатываются наиболее посещаемые населением участки территории: места массового отдыха, территории загородных предприятий общественного питания, кладбища, садовые участки, детские образовательные организации, базы отдыха; места хозяйственной деятельности (места прокладки средств коммуникации, газо- и нефтепроводов, электрических сетей).
Риккетсиоз
Риккетсиозы – многочисленные инфекционные заболевания, связанные общностью этиологии (возбудители – риккетсии) и эпидемиологии (имеют преимущественно трансмиссивный механизм передачи). Риккетсиозы протекают с возникновением первичного аффекта (при клещевых риккетсиозах), лихорадочным и интоксикационным синдромами, генерализованными васкулитами и кожными высыпаниями. Подтвердить диагноз риккетсиоза и верифицировать его клиническую форму позволяет серологическая диагностика (РИГА, РСК, РНИФ, ИФА). Этиотропная терапия риккетсиозов проводится антибактериальными препаратами из группы тетрациклинов и хлорамфениколом.
Общие сведения
Риккетсиозы – термин, используемый в отношении трансмиссивных лихорадочных заболеваний, вызываемых внутриклеточными возбудителями — риккетсиями. Группа риккетсиозов человека включает в себя сыпной тиф (эндемический и эпидемический), клещевые лихорадки (пятнистую лихорадку Скалистых гор, волынскую лихорадку, марсельскую лихорадку, везикулезный риккетсиоз, североазиатский клещевой риккетсиоз), пароксизмальные риккетсиозы (окопную лихорадку, клещевой пароксизмальный риккетсиоз), лихорадку цуцугамуши и лихорадку Ку. Несмотря на этиологические различия, всем этим заболеваниям свойственны некоторые общие эпидемиологические, патогенетические, патоморфологические, иммунологические и клинические признаки, позволяющие объединить их общим названием – риккетсиозы. Распространенность риккетсиозов повсеместная; наибольшая заболеваемость отмечается в развивающихся странах, где в структуре лихорадок неясной этиологии они составляют 15-25%.
Причины
По своим культуральным качествам риккетсии являются промежуточным звеном между бактериями и вирусами. С микробными возбудителями их сближают морфологические признаки (грамотрицательные палочковидные или кокковидные формы), а с вирусными агентами – способность к внутриклеточному паразитированию. Патогенными для человека являются следующие виды риккетсий (Rickettsia):
Риккетсиозы делятся на антропонозные, при которых источниками инфекции выступает человек, а переносчиками – вши, и зоонозные, характеризующиеся передачей от животных через укусы клещей. К антропонозам относятся сыпной тиф и окопная лихорадка; к природно-очаговым зоонозам – все остальные риккетсиозы.
Симптомы риккетсиозов
Риккетсиозы группы сыпного тифа
Эпидемический (вшивый) сыпной тиф протекает с лихорадкой, интоксикацией, розеолезно-петехиальной сыпью на коже, поражением сосудистой и нервной системы. Инкубационный период занимает от 5 до 21 дня. Риккетсиоз манифестирует с повышения температуры тела и общеинтоксикационных симптомов, которые достигают максимальной выраженности к 3-6-й день заболевания. В этот период отмечается выраженная гиперемия и одутловатость лица, инъекция склер, энантема на мягком небе. Примерно на 5 сутки на коже боковой поверхности груди, живота, сгибательных поверхностях рук появляется яркая характерная розеолезно-петехиальная сыпь. Через неделю сыпь бледнеет, а на 2-3-й неделе от начала заболевания исчезает. Одновременно снижается температура и исчезает интоксикация, однако еще несколько недель сохраняется постинфекционная астения. При тяжелом течении риккетсиоза возникает поражении ЦНС в виде менингита или энцефалита. Осложнения эпидемического сыпного тифа могут включать отит, паротит, пневмонию, миокардит. Болезнь Бриля, или рецидивирующий сыпной тиф, проявляется теми же симптомами, однако менее выраженными.
Эндемический (крысиный или блошиный) сыпной тиф начинается остро и в начальном периоде характеризуется общеинфекционными симптомами (лихорадкой, познабливанием, артралгиями, головной болью). В разгар лихорадочного периода на груди, животе и на конечностях появляется сыпь, имеющая преимущественно розеолезно-папулезный характер. Характерна артериальная гипотония, брадикардия, общая слабость, головокружение. В целом заболевание протекает легче, чем эпидемический сыпной тиф.
Риккетсиозы группы пятнистых клещевых лихорадок
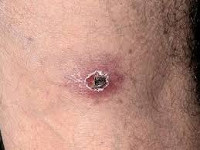
Североазиатский клещевой риккетсиоз, или клещевой сыпной тиф Северной Азии передается через укусы иксодовых клещей. Типичным признаком клещевого риккетсиоза служит первичный аффект – первичная воспалительная реакция кожи в месте проникновения возбудителя. Он представляет собой болезненное уплотнение, окруженное зоной гиперемии и в центре покрытое коричневым струпом. Одновременно с появлением первичного аффекта повышается температура тела, развивается регионарный лимфаденит и интоксикационный синдром. Кожные высыпания появляются на 2-3-й день и представлены полиморфными розеолезно-папулезными элементами, расположенными на туловище и вокруг суставов. Отмечается гиперемия лица и слизистой зева, брадикардия, гипотония, умеренная гепатоспленомегалия. Течение североазиатского клещевого риккетсиоза доброкачественное; обычно к 14 дню заболевания наступает выздоровление.
Марсельская лихорадка также характеризуется наличием первичного аффекта в месте внедрения клеща, лихорадкой, лимфаденитом, пятнисто-папулезной сыпью. Начальные признаки риккетсиоза аналогичны клещевому сыпному тифу Северной Азии. Первичный аффект выглядит как плотный инфильтрат с центральным некрозом, который в дальнейшем изъязвляется и эпителизируется только в периоде реконвалесценции (через 3-4 недели). На фоне лихорадочно-интоксикационных проявлений выражены гиперемия слизистой ротоглотки, боли в горле, конъюнктивит. Отличительным признаком марсельской лихорадки служит сыпь, которая затрагивает не только тело, но также лицо, ладони и подошвы. Обычно сыпь имеет пятнисто-папулезной характер, но может трансформироваться в прыщи («прыщевидная лихорадка») с геморрагическим содержимым. Угасание сыпи постепенное, на ее месте длительно сохраняется пигментация.
Пятнистая лихорадка Скалистых гор относится к риккетсиозам с тяжелым течением. В остром периоде заболевание сопровождается ознобом, сменяющимся жаром; сильной головной и мышечной болью, носовыми кровотечениями. Неврологические изменения включают бессонницу, нарушение сознания (оглушенность, прострацию), судороги, пара- и гемиплегии, нарушения зрения и слуха. Первичный аффект отсутствует. Сыпь при данном виде риккетсиоза обильная, петехиальная, имеет тенденцию к слиянию с образованием больших пятен. Летальность от этого риккетсиоза достигает 7%.
Пароксизмальные риккетсиозы
Пароксизмальные риккетсиозы протекают с рецидивирующими лихорадочными приступами, повторяющимися каждые 5 дней (при волынской лихорадке) или 2-3 дня (при пароксизмальном клещевом риккетсиозе). Во время приступа температура повышается до 39,0–40,5°С, появляются ознобы, оссалгии, миалгии, артралгии, головные боли. Первичный аффект, кожные высыпания и регионарный лимфаденит не являются постоянными спутниками пароксизмальных риккетсиозов и зачастую отсутствуют. Течение лихорадок обычно затяжное, однако доброкачественное.
Диагностика
Выявление и дифференциальная диагностика риккетсиозов проводится по нескольким направлениям: сбор эпидемиологического анамнеза, анализ клинических данных и лабораторная верификация возбудителя. В эпидемиологическом статусе акцент делается на природно-очаговый характер инфекции, связь заболевания с укусами клещей, педикулезом и т. д. При анализе клинической симптоматики риккетсиозов основное внимание обращается на наличие первичного аффекта, характер и локализацию сыпи.
Лабораторная диагностика риккетсиозов проводится с помощью серологических методов (РСК, РА, РИГА, РИФ, ИФА), позволяющих идентифицировать возбудителя путем определения его антигенов и специфических антител. В ряде случаев возможно выделение риккетсий из крови, мочи, спинномозговой жидкости, биоптатов, биомассы клещей, проведение кожно-аллергических проб. Дифференциальная диагностика риккетсиозов проводится с гриппом, корью, геморрагическими лихорадками, менингококковой инфекцией, брюшным тифом, энтеровирусной инфекцией, аллергией и др.
Лечение риккетсиозов
В качестве средств этиотропной терапии риккетсиоза используются антибиотики тетрациклинового ряда (тетрациклин, доксициклин), хлорамфеникол, фторхинолоны. Обычно курс лечения продолжается весь лихорадочный период и 2-3 дня после нормализации температуры тела. Одновременно проводится дезинтоксикационная, десенсибилизирующая, противовоспалительная терапия. При тяжелом течении риккетсиозов применяются кортикостероидные гормоны.
Прогноз и профилактика
По течению, исходам и процентам летальности к наиболее тяжелым риккетсиозам относятся эпидемический сыпной тиф, пятнистая лихорадка Скалистых гор и цуцугамуши. Остальные риккетсиозы протекают более доброкачественно и редко сопровождаются осложнениями. Профилактика заражения риккетсиозами предусматривает борьбу с педикулезом, клещами и грызунами, соблюдение мер личной защиты от нападения кровососущих насекомых. При укусах клещей рекомендуется проведение экстренной химиопрофилактики доксициклином или азитромицином. С целью профилактики сыпного тифа и лихорадки Ку проводится вакцинация. Больные сыпным тифом подлежат строгой изоляции; за контактировавшими с пациентом лицами устанавливается наблюдение; в очаге инфекции проводится санитарная обработка.
Клещевой риккетсиоз
Клещевым риккетсиозом (клещевым сыпным тифом) называют заболевание, относящееся к группе острых инфекционных природно-очаговых патологий, имеющих облигатно-трансмиссивный путь передачи.
Симптомы клещевого риккетсиоза
Клинические проявления характеризуются обязательным наличием первичного аффекта в месте укуса клеща.
Его обязательно сопровождают следующие симптомы:
Возбудителем риккетсиоза являются бактерии рода Rickettsia sibirica. Они передаются человеку при укусах и присасывании насекомого к коже человека.
Эти насекомые из семейства иксодовых клещей заражены естественным путем в природном, эндемичном очаге.
Как можно заразиться клещевым риккетсиозом?
Природные очаги заболевания с высокой эпидемиологической значимостью представлены на юге Восточной и Западной Сибири. Они находятся преимущественно в полупустынной, степной, горностепной и лесостепной зонах.
Клещевой риккетсиоз является заболеванием, свойственным определенным территориям, так как очаги распространения иксодовых клещей локализуются в местностях с определенными особенностями ландшафта.
Насекомые нападают на людей в местах их локализации на поверхности земли, при непосредственном контакте с зонами их присутствия. Это происходит, когда человек касается высокой травы, пробирается через заросли кустарников или гуляет в смешанном лесу.
Как только весной сходит снег, голодные насекомые готовы к нападению. Переносчики клещевого риккетсиоза забираются на верхушки стеблей высохшей травы, ветви кустарников и деревьев. Насекомые замирают в подстерегающей позе и ждут свою жертву. При соприкосновении ее с травой ни быстро перепрыгивают на одежду и крепко цепляются к ткани. Затем перебираются на тело. Находят наиболее тонкую кожу и присасываются.
Этапы заболевания при клещевом риккетсиозе
Заболевание очень серьезное, поэтому рекомендуем вовремя обращаться в клинику для обследования, т.к. возможно найденный клещ может быть заражен возбудителем клещевого риккетсиоза.
Берегите себя, не допускайте ухудшения ситуации. Ждем вас. Мы позаботимся о вашем здоровье!
Статьи
Чернобровкина Т.Я. СЛУЧАЙ КЛЕЩЕВОГО РИККЕТСИОЗА С ПОРАЖЕНИЕМ ЛЕГКИХ
СЛУЧАЙ КЛЕЩЕВОГО РИККЕТСИОЗА С ПОРАЖЕНИЕМ ЛЕГКИХ
М.П. Онухова, О.С. Литвинова, Я.Д. Янковская, Л.В. Соколова, Т.Я. Чернобровкина
ГБОУ ВПО «Российский Национальный Исследовательский Медицинский Университет имени Н.И. Пирогова», кафедра инфекционных болезней и эпидемиологии лечебного факультета, г. Москва, Россия
ВВЕДЕНИЕ
Риккетсиозы широко распространены во многих странах мира и включают в себя 6 групп [5, 16]. В основу классификации риккетсиозов положена характеристика возбудителя, источника и переносчика инфекции, а также ареал распространения [5]. Группа клещевых пятнистых лихорадок относится к эндемическим зоонозам с природной очаговостью и представлена следующими заболеваниями: пятнистой лихорадкой скалистых гор, марсельской лихорадкой, северо-азиатским клещевым риккетсиозом, австралийским клещевым риккетсиозом, везикулезным риккетсиозом и японской (восточной) пятнистой лихорадкой [5, 11]. Наиболее распространенным в России является клещевой риккетсиоз Северной Азии (КР), регистрация заболеваемости которого введена в 1979 г. Природные очаги КР охватывают 18 административных территорий Сибири и Дальнего Востока [10]. Первое место в территориальной структуре заболеваемости КР с 2000 г. занимает Сибирский федеральный округ. При этом случаи КР регистрируют преимущественно в Алтайском и Красноярском краях, республике Алтай. В азиатской части России выделяют также территории с очагами клещевого вирусного энцефалита и иксодовых клещевых боррелиозов, что не исключает факт микст-инфицирования, который необходимо учитывать в клинико-лабораторной диагностике заболевания [8]. Заболеваемость КР в целом на территории Российской Федерации (РФ) в период с 2000 по 2007 гг. существенно снизилась (практически в два раза) и составила 5931 и 3138 случаев или 4,1 и 2,2 на 100 тыс. населения, соответственно. В последние годы регистрируется в среднем 1500 случаев КР. Заболеваемость основными клещевыми инфекциями, распространенными на терриитории Сибири и Дальнего Востока за три года представлена в таблице.
Таблица. Сравнительные показатели заболеваемости населения РФ основными клещевыми инфекциями в 2013-2015 гг.
название заболевания
январь-декабрь 2013
январь-декабрь 2014
январь-декабрь 2015
всего
всего
всего
число
показатель на 100 т.н.
число
показатель на 100 т.н.
число
показатель на 100 т.н.
Укусы клещами
Риккетсиозы
из них: клещевой риккетсиоз
астраханская пятнистая лихорадка
Клещевой вирусный энцефалит
Клещевой боррелиоз (бол. Лайма)
Из таблицы видно, что за январь-декабрь 2014 г. по сравнению с аналогичным периодом 2013 г. в РФ зарегистрировано повышение заболеваемости КР на 5,3%, а за тот же период 2015 г. по сравнению с 2014 г. заболеваемость КР снизилась на 11,4%.
ЭТИОЛОГИЯ И ЭПИДЕМИОЛОГИЯ
КР – острая природно-очаговая трансмиссивная инфекция, доброкачественно протекающая с интоксикацией, макулопапулезной сыпью, наличием первичного аффекта и регионарного лимфаденита [5, 11, 13].Первые описания болезни под названием «клещевая лихорадка Приморья» были сделаны Е.И. Миллем и С.И. Федуковичем в 1934-1936 гг. Выделить возбудитель из воспалительного очага на коже в месте укуса клеща и из крови больного удалось в 1938 г. М.К. Кронтовской с соавторами [4, 5, 10]. Возбудитель КР – Rickettsia sibirica – имеет сходство с другими риккетсиями рода Rickettsiae, размножается в цитоплазме и ядре пораженных клеток путем поперечного деления с образованием коковидных и палочковидных форм [9].
В природных очагах болезни возбудитель циркулирует между дикими млекопитающими (сусликами, хомяками, лесными мышами, полевками и др.) и клещами (Dermacentor, Haemaphysalis, Ixodes) – естественными и основными резервуарами R. sibirica. У клещей наблюдается трансовариальная и трансфазовая передача риккетсий [1, 5, 6]. Эндемические риккетсиозы существуют в природе независимо от человека. Человек заболевает, попадая в природные очаги КР, в которых подвергается нападению взрослого клеща или нимфы. В отдельных случаях заболевание может возникнуть и вне связи с очагом: зараженный риккетсиями клещ заносится в жилище вместе с травой, цветами или же переносчиками клеща могут быть домашние животные [10, 11].
КР – сезонная инфекция, максимальная заболеваемость наблюдается весной и в начале лета, что обусловлено периодом наибольшей активности клещей. Осенью возможен второй пик заболеваемости, определяемый второй генерацией членистоногих. Заболеваемость КР носит спорадический характер [5, 8, 13].
ПАТОГЕНЕЗ И ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ
Патогенез КР представлен в работах многих ученых. Заболевание характеризуется доброкачественным течением. После присасывания клеща риккетсии со слюной попадают в сосочковый и дермальный слои кожи человека. В коже риккетсии с помощью рецепторов (адгезин-риккетсиальный поверхностный белок OmpA) проникают в клетки сосудистого эндотелия [8, 10, 13]. На месте проникновения возбудителя в организм человека у большинства пациентов образуется первичный аффект (струп), где происходит размножение риккетсий. Далее R. Sibirica проникает по лимфатическим сосудам в регионарные лимфоузлы с развитием лимфаденита и лимфангоита (лимфангит ассоциированный риккетсиоз) [13, 17]. Преодолев лимфатические барьеры возбудитель попадает в кровь (риккетсемия или стадия первичной диссеминации), что сопровождается первыми клиническими проявлениями [8, 10]. По мере прогрессирования процесса риккетсии проникают в различные органы и ткани и поражают эндотелий сосудов с образованием специфических гранулем в артериолах, капиллярах, прекапиллярах и венулах [5, 13]. Преобладание пролиферативных изменений в сосудах органов и тканей над деструктивными (некроз сосудистой стенки) отчасти объясняет более легкое течение болезни, редкость геморрагического компонента сыпи и низкую вероятность летальных исходов. Преимущественно поражаются сосуды кожи [5]. В патогенезе КР имеет место инфекционно-аллергический компонент, который характеризуется папулезными элементами сыпи, ранним появлением артралгий и эозинофилией [10]. При экспериментальных исследованиях КР патологические изменения находили практически во всех паренхиматозных органах. Поражение органов дыхания при риккетсиозах, по данным литературы, не является патогномоничным, оно может проявляться в виде небольших очагов пневмонии и признаков ателектаза, что не исключает развития первичной риккетсиозной пневмонии [5, 10].
После перенесенного заболевания наступает выздоровление и формируется стойкий иммунитет.
КЛИНИКА КЛЕЩЕВОГО РИККЕТСИОЗА
Инкубационный период колеблется от 3 до 7 дней. Заболевание как правило начинается остро, с ознобом, повышается температура тела, появляются общая слабость, сильная головная боль, боли в мышцах и суставах, нарушаются сон и аппетит. Температура тела в первые дни болезни достигает максимума (39-40°С) и далее сохраняется до 2-3-х недель (но чаще держится 7-12 дней) как лихорадка постоянного типа [3, 5, 8].
Наиболее типичными проявлениями КР являются первичный аффект (место укуса, входные ворота инфекции) и экзантема. Далеко не все больные отмечают сам факт укуса клеща, что затрудняет раннюю клиническую диагностику болезни. Заживление первичного аффекта происходит через 10-20 дней.
Экзантема наблюдается почти у всех больных (90%) и появляется на конечностях на 2-5-й дни болезни. Сыпь обильная, полиморфная, состоит из розеол, папул и пятен (до 10 мм в диаметре). Геморрагическая трансформация элементов сыпи и появление петехий наблюдается редко. Сыпь постепенно исчезает к 10-14-му дню от начала болезни. На месте пятен может быть шелушение кожи и буроватая пигментация [4, 6, 13]. При наличии первичного аффекта обычно удается обнаружить и регионарный лимфаденит. Лимфатические узлы обычно увеличены до 2-х см в диаметре, малоболезненны при пальпации, не спаяны с кожей и окружающими тканями, нагноения лимфатических узлов не отмечается [10].
Изменения центральной нервной системы отмечаются у многих больных, но не достигают такой степени, как это бывает при эпидемическом сыпном тифе. Больных беспокоят сильная (упорная) головная боль, бессонница, адинамия и заторможенность. Очень редко выявляются нерезко выраженные менингеальные симптомы (у 5% больных), при исследовании цереброспинальной жидкости цитоз обычно не превышает 30-50 клеток в 1 мкл. Увеличение печени наблюдается у половины больных, селезенка увеличивается реже (у 25% больных) [5, 10].
После снижения температуры тела состояние больных быстро улучшается, наступает выздоровление. В целом течение болезни, как правило, характеризуется как доброкачественное и имеет благоприятный прогноз. У переболевших вырабатывается стойкий иммунитет. Рецидивов и повторных заболеваний не наблюдается.
Осложнения при КР встречаются редко (10%), они обусловлены активизацией условно-патогенной или присоединением вторичной микрофлоры. К числу таких осложнений можно отнести бронхит, пневмонию, синусит, пиелонефрит [5, 10, 15]. Появление у больного клинических и рентгенологических признаков пневмонии с 6-го дня и в более поздние сроки болезни, усиление интоксикационного синдрома позволяет расценивать пневмонию как осложнение.
Наряду с типичным течением заболевания очень часто встречаются атипичные и стертые формы КР. Кроме того, в различных географических районах КР может отличаться неодинаковой тяжестью и продолжительностью течения, что необходимо учитывать в практике врача [10, 11]. Также необходимо учитывать возможность микст-клещевых-инфекций.
КЛИНИКО-ЛАБОРАТОРНАЯ ДИАГНОСТИКА
В настоящее время для серологической диагностики КР рекомендуется использовать 3 теста: традиционную реакцию связывания комплемента (РСК), реакцию непрямой иммунофлюоресценции (РНИФ) и метод иммуноферментного анализа (ИФА) [2, 7, 8].
Антитела определяются с 7-го дня болезни и являются диагностически значимимы в титрах 1:40, 1:80 и 1:160. Такие низкие титры антител сохраняются в крови пациента до 3-х лет после перенесенного заболевания.
Метод твердофазного ИФА заключается в определении иммуноглобулинов классов М и G к возбудителю КР (R. sibirica) в сыворотке крови пациентов, с использованием в качестве антигена диагностикум риккетсиозный «Сибирика сухой». Этот способ позволяет с высокой точностью выявить антитела к R. sibirica в самые ранние сроки заболевания [2, 12].
Применение перечисленных реакций (в комплексе или какой-либо одной) выявляет все случаи заболевания КР. При интерпретации результатов серологических реакций необходимо учитывать перекрестную реактивность среди риккетсий группы пятнистых лихорадок [5, 7, 12]. При изучении результатов серологических тестов также важно проводить динамическое наблюдение за ними (исследование парных сывороток).
Использование методов иммуноблоттинга, полимеразной цепной реакции, выделение риккетсий из клеща, из крови пациента, из биописийного материала кожи в области первичного аффекта является очень важным для диагностики риккетсиозов, однако большинство из них доступны в условиях специализированных лабораторий [7, 14].
Таким образом, при диагностике КР необходимо учитывать эпидемиологический анамнез (пребывание больного в ближайший предшествующий период на эндемичной территории), сезонность, обнаружение присосавшегося клеща (или факт укуса), характерную клиническую картину заболевания с первичным аффектом, выраженным интоксикационным синдромом (температрура 39-40˚С, упорная головная боль), полиморфной экзантемой, регионарным лимфаденитом, а также результаты лабораторных серологических исследований (РСК с R. Sibirica в диагностическом титре 1:40 и выше или обнаружение иммуноглобулинов М и G к антигену возбудителя при ИФА).
ЛЕЧЕНИЕ
Лечение риккетсиозов успешно осуществляется с помощью антибиотиков тетрациклиновой группы, благодаря чему, в настоящее время, наступает быстрое и полное выздоровление больных [4, 6, 13]. Дозировка антибиотиков и продолжительность лечения (в среднем 5-7 дней) определяютcя тяжестью заболевания и возрастом больного.
Своевременное (раннее) назначение антибиотиков тетрациклиновой группы ведет к быстрому регрессу признаков заболевания. Антибиотикотерапия при отсутствии осложнений рекомендуется до 2-го дня нормальной температуры тела.
Наряду с этиотропной терапией проводится патогенетическое и симптоматическое лечение.
КЛИНИЧЕСКИЙ ПРИМЕР
Больной О. 40 лет, поступил в инфекционную клиническую больницу №3 г. Москвы 6 октября 2013 г. на 6-й день болезни с направительным диагнозом: Лихорадка неясной этиологии; аллергическая реакция.
При поступлении пациент предъявлял жалобы на сильную головную боль, слабость, повышение температуры тела до 39˚С, высыпания на теле, одышку и чувство нехватки воздуха при небольшой физической нагрузке.
Из анамнеза болезни известно, что пациент заболел остро с повышения температуры тела до 39-40˚С, озноба, слабости, болей в мышцах и суставах. Через два дня присоединились упорная головная боль. На 4-й день болезни на коже туловища появилась сыпь и одновременно одышка. Кашель больного не беспокоил. Пациент самостоятельно принимал кагоцел, ципролет, большое количество жаропонижающих средств без эффекта. В связи с чем больной обратился к участкому врачу в поликлинику по месту жительства.
Эпидемиологический анамнез: проживает в г. Москве, в отдельной квартире, заболел один. В сентябре выезжал в командировку в Екатеринбург (с 17 по 19.09.13) и Новосибирск (с 26 по 28.09.13). Проживал в гостиницах, за пределы города не выезжал, укусы насекомых отрицал, несколько раз ходил пешком от гостницицы до работы через парковую зону. За 10-14 дней до болезни заметил в околопупочной области небольшой гнойничок.
Учитывая жалобы пациента, физикальную картину в легких и рентгенологическое подтверждение воспаления легких, пациенту выставляется диагноз «Внебольничная двусторонняя пневмония, тяжелое течение, осложненная дыхательной недостаточностью 1-2 степени» и назначается внутривенная антибактериальная терапия левофлоксацином (500 мг 2р в день) и цефтриаксоном (2,0 г 2р в день).
При обследовании пациента в крови отмечались умеренный лейкоцитоз (15,4), небольшая тромбоцитопения (126), повышение активности печеночных ферментов до 4-х норм. Результаты обследования крови пациента на микоплазменную и хламидийную инфекцию, мокроты и мочи на пневмококковую и легионеллезную инфекцию были отрицательными. Результат прокальцитонинового теста, двукратно, ˂0,5 нг/мл.
Учитывая длительность заболевания, сохраняющиеся сильные головные боли опоясывающего характера, интоксикационный синдром с высокой лихорадкой, больной 09.10.13г. был проконсультирован неврологом и с диагностической целью проведена люмбальная пункция. В прозрачном, бесцветном ликворе обнаружено: цитоз 35/3, 16 лимфоцитов, 25 нейтрофилов, белок 0,3 г/л, глюкоза 1,7 ммоль/л, реакция Панди отрицательная.
Учитывая данные эпидемиологического анамнеза, сохраняющуюся интоксикацию и отсутствие эффекта от проводимой терапии, 09.10.13г. пациенту рекомендовано исследование крови на клещевую инфекцию и прием доксициклина по 100 мг 2р в день.
На фоне терапии доксициклином состояние больного стало улучшаться, снизилась температура тела, угасла сыпь (буроватая пигментация), рентгенологически разрешилась пневмония в легких. Пациент выписан из стационара 22 октября 2013 г. под наблюдение врача терапевта и инфекциониста по месту жительства.
Клинический диагноз «Клещевой риккетсиоз» был поставлен пациенту на основании острого начала заболевания, выраженного интоксикационного синдрома (температура 39-40˚С, интенсивная головная боль), появления с 4-го дня болезни пятнисто-папуллезной сыпи на туловище и конечностях, наличия первичного аффекта на коже передней стенки живота, а также данных эпидемиологического анамнеза (пребывание в командировке на Урале в Екатеринбурге с 17.09. по 19.09. и в Новосибирске с 26.09. по 28.09.) и данных лабораторного обследования (умеренный лейкоцитоз, тромбоцитопения, повышение активности печеночных ферментов) с серологическим подтверждением (РСК с R. Sibirica 1:160 от 17.10.13г.).
ЗАКЛЮЧЕНИЕ и ВЫВОДЫ
Приведенный клинический случай демонстрирует трудности в своевременной постановке правильного диагноза, которые обусловлены: коротким пребыванием пациента в эндемичной зоне и только в городских условиях, отрицанием укуса насекомых, приемом лекарственных препаратов в начале заболевания, позволившим рассматривать экзантему как аллергическую реакцию, и редкостью возникновения пневмонии при данном заболевании.
Принимая во внимание жалобы больного, данные аускультации легких, отрицательную рентгенологическую картину в легких и неэффективность терапии левофлоксацином и цефтриаксоном в течение 5 дней, а также отрицательные анализы на пневмококк, легионеллу, микоплазму и хламидию пневмония, быстрое разрешение пневмонии и других проявлений заболевания на фоне терапии доксициклином можно считать, что у больного имела место первичная специфическая риккетсиозная пневмония.
Данный клинический пример нуждается в продолжении исследований патогенеза клещевого риккетсиоза.
Так как клинико-лабораторная диагностика основных клещевых инфекций (клещевого вирусного энцефалита, иксодового клещевого боррелиоза и клещевого риккетсиоза) до сих пор вызывает затруднения у врачей-клиницистов, необходимо информировать врачей разных специальностей об особенностях клинического течения и специализированных методах диагностики этих инфекций с разбором клинических примеров.
Учитывая рост заболеваемости клещевыми инфекциями на территории России, в весенне-летний период, у пациентов с лихорадкой и неустановленным диагнозом необходимо проводить исследования не только на вирусный клещевой энцефалит и иксодовые боррелиозы, но и на клещевой риккетсиоз.