дополнительная доля селезенки у взрослого что это такое
Дополнительная доля селезенки у взрослого что это такое
а) Терминология:
1. Синонимы:
• Добавочная долька селезенки, спленула
2. Определение:
• Доброкачественная врожденная эктопия ткани селезенки
в) Дифференциальная диагностика добавочной селезенки:
1. Спленоз:
• Обычно является результатом травмы, при этом ткань поврежденной селезенки может распространяться во все отделы живота, таза, грудной клетки
2. Полиспления:
• Врожденное состояние, характеризующееся наличием небольших множественных селезенок, двухсторонней левосторонностью внутренних органов и аномалиями сердечно-сосудистой системы
3. Метастазы по брюшине и лимфома:
• Вторичные очаги в сальнике, брюшине
4. Объемные образования внутренних органов:
• Добавочная долька селезенки чаще всего имитирует нейроэндокринную опухоль поджелудочной железы
• Может имитировать опухоль надпочечника, желудка или почки
5. Аневризма или псевдоаневризма селезеночной артерии:
• Равномерно усиливается в артериальную фазу контрастирования
1. Общая характеристика:
• Этиология:
о Врожденное нарушения слияния некоторых зачатков селезенки в дорсальном мезогастрии
2. Макроскопические и хирургические особенности:
• Дополнительная селезенка никак структурно не изменена
д) Клинические особенности:
1. Проявления добавочной селезенки:
• Наиболее частые признаки/симптомы:
о В подавляющем большинстве случаев течение бессимптомное
• Другие признаки/симптомы:
о Заворот, разрыв либо кровотечение (крайне редко)
о Рецидив заболевания крови после спленэктомии
2. Демография:
• Эпидемиология:
о Частота встречаемости: в 10-30% вскрытий
3. Лечение:
• При отсутствии осложнений, которые возникают крайне редко, никакого лечения, в т.ч. интервенционных вмешательств, не требуется
• Резекция только при осложненном течении, рецидиве лимфомы или гиперспленизме
е) Диагностическая памятка. Следует учесть:
• Добавочная селезенка встречается часто и может быть ошибочно принята за опухоль
ж) Список использованной литературы:
1. Coquia SF et al: Intrapancreatic accessory spleen: possibilities of computed tomography in differentiation from nonfunctioning pancreatic neuroendocrine tumor. J Comput Assist Tomogr. ePub, 2014
Редактор: Искандер Милевски. Дата публикации: 18.2.2020
Аномалии развития селезенки ( Пороки развития селезенки )
МКБ-10
Общие сведения
Причины
Возникновение аномалий развития селезенки возможно на любом этапе внутриутробного развития. Формирование селезёнки начинается на 5-й неделе эмбриогенеза в толще мезенхимы дорсальной брыжейки. Впоследствии орган увеличивается в размерах, обрастает лимфоидной тканью, венозными синусами и другими кровеносными сосудами. К середине 8-го месяца эмбрионального периода формирование селезенки заканчивается, снижается интенсивность гемопоэза, увеличивается лимфопоэз. На возникновение аномалии развития могут оказать влияние следующие факторы:
Классификация
Изолированная врожденная аномалия селезенки встречается редко. В основном патология сочетается с пороками формирования других органов и систем (печени, почек, сердца, репродуктивной системы). В современной гастроэнтерологии различают следующие виды аномалий селезенки:
Симптомы аномалий селезенки
Клинические проявления зависят от вида порока развития. При добавочной селезенке, микросплении и полисплении симптоматика отсутствует, аномалии часто обнаруживаются случайно во время операции или исследования брюшной полости по поводу иного заболевания. Для пациентов с алиенией характерно стойкое снижение иммунитета, частое развитие септических осложнений, склонность к тромбообразованию и анемиям. Аномалия сочетается с комбинированными пороками развития сердца, которые сопровождаются выраженной сердечной недостаточностью, гипотонией или гипертензией, дыхательной недостаточностью и др. Клиника врожденной кисты зависит от размеров и местоположения образования. При средних кистах (5-10 см) возникают болезненные ощущения или тяжесть в левом подреберье, отдающие в левое плечо, лопатку. Может развиваться тошнота и рвота, расстройство стула. Кисты больших размеров часто сдавливают ЖКТ, вызывая кишечную непроходимость. При осмотре заметна асимметрия передней брюшной стенки, выбухание в области левого подреберья.
Осложнения
Аспления вызывает развитие серьезных осложнений (сепсис, тромбоз) вплоть до смертельного исхода. Нагноение врожденной кисты приводит к абсцедированию. При разрыве кистозных полостей и излитии содержимого в полость живота развивается перитонит, а затем сепсис. Кисты огромных размеров могут сдавливать крупные сосуды, расположенные в брюшной полости, кишечник, приводя к возникновению ишемии и некроза соседних органов, кишечной непроходимости. Смещение блуждающей селезенки вызывает заворот органа, что является причиной нарушения кровоснабжения, возникновения инфаркта и некроза селезенки.
Диагностика
Исследование аномалий развития селезенки является предметом изучения врачей различных специальностей (детских гастроэнтерологов, неонатологов, хирургов). Бессимптомные пороки часто не диагностируются при жизни и обнаруживаются посмертно на аутопсии. Для выявления врожденных пороков селезенки проводятся следующие исследования:
В спорных случаях или при недостаточной визуализации с помощью стандартных диагностических методов проводят МСКТ селезенки с контрастированием. Исследование выявляет точные размеры и локализацию органа, дополнительные дольки и кистозные полости. Дифференциальная диагностика зависит от вида аномалии. Врожденные кисты и добавочные дольки следует отличать от новообразований селезенки, надпочечников и поджелудочной железы. В зрелом возрасте микросплению дифференцируют со старческой атрофией органа.
Лечение аномалий развития селезенки
Выбор лечебных мероприятий зависит от выраженности клинических симптомов и вида аномалии. Аспления, входящая в состав кардиоспленического синдрома, не поддается лечению и является несовместимым с жизнью заболеванием. Различные аномалии локализации селезенки, как правило, не нуждаются в лечении и требуют периодического наблюдения гастроэнтеролога. При блуждающей селезенке в связи риском перекрута ножки показана спленэктомия. Тактика лечения по отношению к добавочным долькам различна. При отсутствии симптоматики показано тщательное диспансерное наблюдение. При возникновении гиперспленизма проводят хирургическое удаление дополнительных долек. При интраоперационном обнаружении добавочных долек у пациентов с травмой селезенки с целью профилактики послеоперационного гипоспленизма предпочтительным является их сохранение.
Прогноз и профилактика
Прогноз заболевания зависит от тяжести порока, наличия симптоматики и поражения других органов. Наличие аномалии в большинстве случаев не влияет на уровень жизни пациента и не ухудшают его здоровье. Только при асплении, сочетающейся с тяжелой патологией сердца, прогноз неблагоприятный. Основная роль в профилактике врожденных аномалий принадлежит тщательному планированию беременности. Перед предполагаемым зачатием будущим родителям рекомендуется пройти комплексное обследование для обнаружения возможных скрытых и хронических инфекций, ЗППП. В период беременности женщине необходимо отказаться от вредных привычек, вести здоровый образ жизни, придерживаться основ сбалансированного питания, исключить воздействие агрессивных факторов среды.
Добавочная доля селезенки: причины возникновения и основные симптомы, способы лечения заболевания
Заболевание при котором вне селезенки скапливается лиенальная ткань, имеющая собственные кровеносные сосуды, нервы, капсулу и оболочку. Как правило, недуг имеет скрытое течение. Однако, если добавочная доля достигает большого размера, размещается внутри органа или усиливается функциональная активность, у пациента наблюдаются диспепсические расстройства, болевые ощущения и объемные новообразования, которые выявляются во время пальпации. Для установления и подтверждения диагноза врач анализирует симптомы, изучает историю болезни, проводит физикальный осмотр и назначает дополнительные обследования. Обычно, выполняют сцинтиграфию, ангиографию, ультразвуковое исследование, диагностическую лапароскопию. Если болезнь обнаружена случайно и не имеет выраженной симптоматики, лечение не проводится и врачи лишь наблюдают за развитием доли в динамике. При наличии выраженных симптомов выполняют оперативное вмешательство во время которого удаляют добавочную долю либо сам орган.
Причины добавочной доли селезенки
Развитию аномалии способствуют интенсивные физические или химические воздействия: ионизирующее излучение, спиртные напитки, некоторые фармацевтические препараты, производственные яды, краснуха, цитомегаловирусная инфекция, токсоплазмоз, герпес и прочие. Кроме того добавочная доля может сформироваться у детей, если их мать в период гестации страдала от артериальной гипертензии, сахарного диабета, гипотиреоза, диффузного токсического зоба либо пороков сердца. Вероятность образования патологии повышается, если беременность была поздней. Не менее важен рацион питания в период гестации, женщина должна употреблять в пищу богатые витаминами и основными микроэлементами продукты.
Симптомы добавочной доли селезенки
В большинстве случаев заболевание не имеет выраженной симптоматики, ведь добавочная доля маленького размера. По мере роста новообразования, оно начинает давить на близлежащие органы и может спровоцировать разные симптомы. Наблюдаются различные дисфункции желудочно-кишечного тракта, которые выражаются хроническими запорами, тошнотой, болевыми ощущениями в животе. Если сдавливаются желчные протоки, у больного отмечаются желтушность кожных покровов и слизистых оболочек, боли в области правого подреберья, обесцвеченные каловые массы и темная моча. У пациентов мужского пола добавочная селезенка может развиваться в мошонке и похожа на яичко. В таком случае врачи выявляют аномалию пальпаторно. Обычно, нарушения общего состояния не проявляются.
Добавочная доля большого размера может спровоцировать кишечную непроходимость, резкие болевые ощущения в животе, многократную рвоту и задержку стула. Особо опасен недуг для людей, страдающих от таких патологий кроветворной системы как: аутоиммунная тромбоцитопеническая пурпура и наследственная гемолитическая анемия. Это обусловлено высоким риском рецидива даже при полном удалении органа. Также болезнь может осложняться заворотом новообразования и омертвением селезенки.
Диагностика добавочной доли селезенки
Для установления и подтверждения диагноза врач анализирует симптомы, изучает историю болезни, проводит физикальный осмотр и назначает дополнительные обследования. Обычно, выполняют сцинтиграфию, ангиографию, ультразвуковое исследование, диагностическую лапароскопию, компьютерную томографию, биохимический анализ крови, люмбальную пункцию. Однако, чаще всего добавочная доля обнаруживается случайно, во время диагностики других заболеваний. Болезнь отличают от постспленэктомического спленоза, воспалительных процессов в кишечнике, механической желтухи, функциональной диспепсии, острой кишечной непроходимости, лимпфопролиферативных заболеваний, нарушений свертываемости крови. В диагностике могут принимать участие специалисты эндокринологического, гепатологического, онкологического и хирургического профилей.
Лечение добавочной доли селезенки
Если болезнь обнаружена случайно и не имеет выраженной симптоматики, лечение не проводится и врачи лишь наблюдают за развитием доли в динамике. При наличии выраженных симптомов выполняют оперативное вмешательство во время которого удаляют добавочную долю либо полностью весь орган.
Профилактика добавочной доли селезенки
Специфические меры профилактики не разработаны. Людям в группе риска необходимо проходить регулярные гастроэнтерологические обследования и следить за показателями крови.
Информация является обобщающей и не может быть использована для лечения, без рекомендации врача.
Анализы
Все лаборатории – в одном месте. Удобное расположение и подходящий график работы, все это позволит вам не тратить лишнее время на поиски.
Добавочная доля селезенки
Добавочная доля селезенки — это внеселезеночное скопление лиенальной ткани, которое имеет собственное кровоснабжение, иннервацию, капсулу и серозную оболочку. Обычно протекает бессимптомно. При больших размерах, внутриорганной локализации, усилении функциональной активности проявляется диспепсическими расстройствами, болевым синдромом, пальпируемыми объемными образованиями. Диагностируется с помощью сцинтиграфии селезенки, ангиографии, УЗИ органов брюшной полости, диагностической лапароскопии. При наличии клинической симптоматики дополнительные доли подлежат хирургическому удалению.
МКБ-10
Общие сведения
Добавочная селезенка — один из частых врожденных пороков развития органа, выявляемый у 11-16% пациентов, проходящих исследования по поводу заболеваний брюшной полости, и в 10-30% случаев аутопсий. Обычно дополнительные доли имеют размеры от 4-5 до 25 мм, однако известны примеры выявления узлов до 10 см. У 63% обследуемых определяется одна добавочная селезенка, у 20% — две, у 17% — от трех и более. Максимальное известное количество внеселезеночных лиенальных образований, диссеминированных по брюшной полости, превышает 400 микроузлов.
Иногда скопление из нескольких маленьких селезенок заменяет основной орган. В 75% случаев дополнительная доля локализована в воротах нормальной селезенки, у 16% пациентов — возле хвоста поджелудочной железы, реже — в желудочно-селезеночной, селезеночно-желудочной, желудочно-ободочной, селезеночно-почечной связках, вдоль селезеночной артерии, в малом и большом сальнике, брыжейке тонкой кишки, дугласовом пространстве у женщин, придатке яичка и возле левой яичковой артерии у мужчин, забрюшинной клетчатке. В казуистических случаях образование эктопировано внутрь поджелудочной железы, обычной селезенки.
Причины
Формирование внеселезеночных участков лиенальной ткани является дизонтогенетической эмбриопатией. Роль наследственности в возникновении патологии не доказана. По мнению большинства специалистов в сфере гематологии, образование добавочных долек имеет ту же этиологию, что и другие аномалии развития селезенки. Возможными причинами порока могут стать:
Патогенез
Установлено два основных механизма образования добавочной доли селезенки: нарушение слияния отдельных участков мезенхимальной селезеночной массы в единый орган в дорсальном мезогастрии и множественная закладка элементов мезенхимы, из которых формируется лиенальная паренхима. Эмбриогенез чаще всего нарушается на 5-8 неделях внутриутробного развития плода, когда происходит активное митотическое деление мезенхимальных клеток-предшественниц селезеночной пульпы, их скопление, уплотнение на гонадной стороне дорсальной брыжейки, прорастание сосудами, обособление в отдельный орган. При воздействии тератогенного фактора на 6-10 неделях гестации возможна миграция добавочной селезеночной доли в верхнюю часть яичка. Значительное повышение функциональной активности дополнительной лиенальной паренхимы клинически проявляется гиперспленизмом.
Симптомы
У большинства пациентов каких-либо клинических проявлений не наблюдается, поскольку патологические образования обычно имеют очень маленькие размеры. При крупной добавочной селезенке происходит сдавление близлежащих органов, в таком случае симптоматика зависит от расположения аномальной доли. Чаще всего возникают нарушения работы пищеварительного тракта: умеренные боли различной локализации, тошнота, хронические запоры. При сдавлении желчных протоков может наблюдаться пожелтение кожи и слизистых оболочек, боли в правом подреберье, потемнение мочи и обесцвечивание кала. У мужчин с эктопией добавочной селезенки в мошонку при пальпации определяется округлое образование, напоминающее яичко. Общее состояние больных обычно не нарушено.
Осложнения
При размерах добавочной доли более 5 см возможно развитие кишечной непроходимости с задержкой стула и газов, резкими болями в животе, многократной рвотой. Дополнительная селезенка представляет опасность для больных с патологиями системы крови (аутоиммунной тромбоцитопенической пурпурой, наследственной гемолитической анемией). У таких пациентов сохраняется риск рецидива заболевания даже после проведенной спленэктомии. Иногда наблюдается заворот аномальной доли с последующим некрозом селезенки, при котором возможно вовлечение в процесс брюшины или формирование спаек.
Диагностика
Постановка диагноза затруднена, поскольку в большинстве случаев заболевание протекает бессимптомно. Добавочная доля селезенки зачастую становится случайной находкой при проведении обследования пациента по поводу других патологических состояний. Подозревать заболевание необходимо у больных с хроническими диспепсическими жалобами неясного генеза. Наиболее информативными методами диагностики являются:
В клиническом анализе крови может наблюдаться тромбоцитопения, гиперрегенераторная анемия, значительный анизоцитоз эритроцитов, свидетельствующие о развитии гиперспленизма. При выраженных изменениях периферической крови рекомендована пункция костного мозга для последующего цитологического исследования. При подозрении на нарушение проходимости кишечника выполняют рентгенограмму брюшной полости.
Дифференциальную диагностику дополнительной доли селезенки проводят с полиспленическим синдромом при декстропозиции внутренних органов, постспленэктомическим спленозом, воспалительными заболеваниями кишечника, механической желтухой, функциональной диспепсией, острой кишечной непроходимостью, злокачественными новообразованиями системы кроветворения, лимфопролиферативными заболеваниями, опухолями и кистами поджелудочной железы, надпочечников, нарушениями свертывающей системы крови. Кроме осмотра гематолога и врача-гастроэнтеролога пациенту может потребоваться консультация онколога, гепатолога, эндокринолога, абдоминального хирурга.
Лечение добавочной доли селезенки
Больным без симптомов гиперспленизма, перекрута сосудистой ножки, сдавления окружающих органов рекомендовано динамическое наблюдение у гастроэнтеролога и гематолога с проведением плановой диагностики каждые 6-12 месяцев. Основными целями мониторинга являются контроль размеров добавочных образований и своевременное выявление косвенных признаков повышения активности селезеночной паренхимы. При наличии клинически выраженной симптоматики показано оперативное лечение:
Прогноз и профилактика
У многих пациентов наличие дополнительной доли не вызывает дискомфорта в течение всей жизни. Прогноз заболевания благоприятный. Специфической профилактики не существует. Для предупреждения развития осложнений больным с этой аномалией следует регулярно сдавать клинический анализ крови, один раз в год проходить ультразвуковое исследование брюшной полости для динамической оценки размеров и структуры добавочной селезенки. Нужно тщательно следить за состоянием ЖКТ и обращаться к специалисту в сфере гастроэнтерологии при появлении любых диспепсических расстройств.
Дополнительная доля селезенки у взрослого что это такое
Институт хирургии им. А.В. Вишневского Минздравсоцразвития России, Москва
Институт хирургии им. А.В. Вишневского Министерства здравоохранения и социального развития РФ
Институт хирургии им. А.В. Вишневского Минздравсоцразвития России, Москва
ФГБУ «Институт хирургии им. А.В. Вишневского» Минздрава России, Москва
ФГБУ «Институт хирургии им. А.В. Вишневского» Минздрава России, Москва
Лапароскопическое удаление добавочной селезенки с кистой, осложненной внутренним кровоизлиянием с угрозой разрыва (клиническое наблюдение)
Журнал: Эндоскопическая хирургия. 2011;17(2): 39-42
Ионкин Д. А., Шишин К. В., Андреенков С. С., Шуракова А. Б., Жаворонкова О. И. Лапароскопическое удаление добавочной селезенки с кистой, осложненной внутренним кровоизлиянием с угрозой разрыва (клиническое наблюдение). Эндоскопическая хирургия. 2011;17(2):39-42.
Ionkin D A, Shishin K V, Andreenkov S S, Shurakova A B, Zhavoronkova O I. Laparoscopic removal of accessory spleen with the cyst, complicated by hemorrhage with threatening rupture (clinical observation). Endoscopic Surgery. 2011;17(2):39-42.
Институт хирургии им. А.В. Вишневского Минздравсоцразвития России, Москва
Институт хирургии им. А.В. Вишневского Минздравсоцразвития России, Москва
Институт хирургии им. А.В. Вишневского Министерства здравоохранения и социального развития РФ
Институт хирургии им. А.В. Вишневского Минздравсоцразвития России, Москва
ФГБУ «Институт хирургии им. А.В. Вишневского» Минздрава России, Москва
ФГБУ «Институт хирургии им. А.В. Вишневского» Минздрава России, Москва
Наличие добавочных селезенок отмечается нередко. Они встречаются в 10—15% аутопсийных исследований [1] и наиболее часто локализуются в воротах селезенки [1, 2].
Возможна локализация добавочной селезенки в паренхиме органов брюшной полости. При соответствующей локализации нередко добавочные селезенки ошибочно принимают за образования поджелудочной железы (ПЖ) [1—3], левого надпочечника [4], печени [5], желудка или тонкой кишки [8]. Ошибочная диагностика зачастую приводит к неоправданным хирургическим вмешательствам с большим объемом резекции [5]. Наиболее часто подобные изменения описаны у представителей монголоидной расы, а до морфологического исследования чаще трактуются как нейроэндокринные поражения.
Описания истинных кист в добавочной селезенке встречаются крайне редко [7—10]. Все описанные добавочные селезенки с кистой располагались в дистальных отделах ПЖ. Кисты в известных наблюдениях не превышали 2,5 см. Окончательный диагноз во всех случаях был установлен лишь при морфологическом исследовании после выполнения дистальной резекции ПЖ.
Наблюдения кист в добавочной дольке, расположенной в воротах селезенки, над селезеночной ножкой и хвостом ПЖ с осложненным течением в литературе не отмечены.
Приводим наше клиническое наблюдение.
Пациентка Р., 18 лет обратилась в поликлинику института с целью уточнения диагноза и определения тактики лечения в связи с выявленным при УЗИ в поликлинике по месту жительства образованием в области хвоста ПЖ. Впервые киста была выявлена при диспансерном обследовании в 2007 г., было рекомендовано динамическое наблюдение. При УЗ-контроле в сентябре 2010 г. были отмечены изменения в структуре кисты и рост образования в размерах. Больная отмечала падение на спину за месяц до обращения, тогда же появились тянущие боли в левом подреберье с иррадиацией в спину.
При поступлении состояние удовлетворительное. Пациентка астенического телосложения. Кожные покровы обычной окраски. Грудная клетка симметрична, при пальпации безболезненна. При аускультации дыхание везикулярное, проводится во все отделы легких, хрипов нет. Частота дыханий 16 в 1 мин. Границы сердца не расширены. Тоны сердца ритмичные, звучные. Артериальное давление 110/70 мм рт.ст. Пульс 70 уд/мин, ритмичный, удовлетворительного наполнения и напряжения. Язык чистый, влажный. Живот не вздут, симметричен, участвует в акте дыхания. При пальпации живот мягкий, безболезненный во всех отделах. Перистальтика выслушивается. Перитонеальных симптомов нет. Перкуторно: скопления жидкости в отлогих местах нет. Печень — по краю реберной дуги. Селезенка не пальпируется, перкуторно не увеличена.
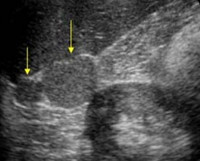
По данным УЗИ органов брюшной полости, в проекции ворот селезенки определяется овальной формы структура, с четкими, ровными контурами, размером 34×28 мм, эхогенность паренхимы которой соответствует паренхиме селезенки. Внутри определяется четко отграниченное жидкостное содержимое, неоднородной структуры, размером 28×25 мм (рис. 1). 
При допплеровском картировании выявляется артерия, идущая от селезеночной артерии до ее деления в воротах селезенки. Артерия, питающая добавочную дольку, внутри делится на два основных ствола (рис. 2). 
Спиральная компьютерная томография органов брюшной полости. Селезенка размером 9,4×4,9×9,5 см, форма и положение не изменены, контуры четкие, ровные. Структура паренхимы однородная. Характер контрастирования типичен. Ниже селезеночных сосудов к воротам селезенки прилежит ее добавочная долька размером 36×28×30 мм, неоднородной структуры за счет жидкостного образования округлой формы размером 25×22,5×25 мм, прилежащего к хвосту ПЖ (рис. 3, а) 
Магнитно-резонансная томография брюшной полости: селезенка расположена обычно, размеры не увеличены — 10,4×4,3×8,2 мм, контуры четкие, ровные, структура однородна. Несколько ниже ворот селезенки, на уровне вентральной поверхности нижнего полюса, определяется округлой формы образование диаметром 3,2 см, накапливающее контрастное средство аналогично паренхиме селезенки (рис. 4, а). 
При лапароскопическом вмешательстве из трехтроакарного доступа (10-мм троакара под пупком — для оптической трубки, 10-мм троакар в левом подреберье, по передней подмышечной линии, 5-мм порт в правом подреберье, по передней ключичной линии). При лапароскопии в области ворот селезенки выявлялось округлое образование менее 4 см. После вскрытия переднего листка диафрагмально-селезеночной связки начато постепенное выделение образования из окружающей клетчатки. Выделен артериальный сосуд менее 3 мм, исходящий из селезеночной артерии, и пройдя под добавочной долькой, в области нижней трети передней поверхности входящий внутрь дольки. Сосуд клипирован и пересечен. Дополнительная долька вместе с кистой отделена от хвоста ПЖ и сосудистой ножки селезенки. Долька вместе с кистой (рис. 5) 
При вскрытии (рис. 6) 
Стенка кисты представлена фиброзной тканью, внутренняя выстилка представлена однорядным слоем уплощенных и кубических клеток, ниже располагается неизменная ткань паренхимы добавочной селезенки (рис. 7). 
Послеоперационный период протекал без особенностей. При ультразвуковом контроле жидкостных скоплений в брюшной полости не выявлено. При цветовом допплеровском картировании изменений кровоснабжения селезенки не отмечено. Больная выписана из стационара на 3-и сутки.
Заключение
Данное наблюдение представляет интерес в связи с редкостью подобных поражений и обусловленных этим трудностями диагностики. Использование современных методов диагностики позволило на дооперационном этапе установить диагноз, выявить состоявшееся кровоизлияние и предотвратить возможное тяжелое осложнение. Осложненное течение кисты дополнительной дольки селезенки диктовало необходимость адекватного хирургического лечения. Современные малоинвазивные прецизионные хирургические технологии позволили решить эту проблему достаточно быстро и просто, обеспечив хороший косметический эффект.