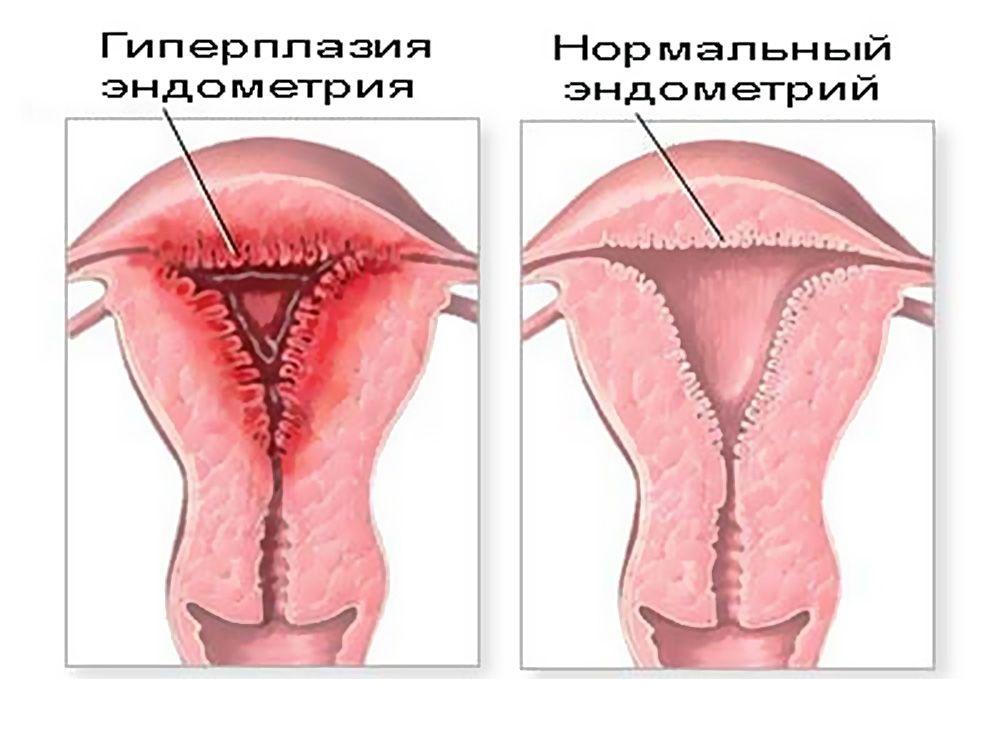
если эндометрий 10 мм что это значит в менопаузе
Диагностическая и лечебная тактика у пациенток с патологией эндометрия в периоде перименопаузы
Какие методы исследования применяются на первом диагностическом этапе при обследовании женщин с отягощенным онкоанамнезом в перименопаузе? Какие дополнительные методы исследования можно применять для уточнения диагноза? Рисунок 1. Железиста
Какие методы исследования применяются на первом диагностическом этапе при обследовании женщин с отягощенным онкоанамнезом в перименопаузе?
Какие дополнительные методы исследования можно применять для уточнения диагноза?
 |
| Рисунок 1. Железистая гиперплазия эндометрия климактерического периода (трансабдоминальное сканирование) |
Предшествующий менопаузе продолжительный период постепенного перехода к полному угасанию репродуктивной функции женщины имеет свои особые характеристики, проявляющиеся в изменении отдельных звеньев нейрогуморального контроля функций определенных органов и систем.
На современном уровне развития медицинской науки удается регистрировать самые незначительные отклонения в «нормальном» течении данного процесса с позиции обнаружения патологических изменений, требующих своевременной медицинской коррекции для профилактики предшественников и рака эндометрия.
До сегодняшнего дня в гинекологии не удается радикально изменить онкоэпидемиологическую ситуацию и разработать стратегию, которая позволила бы решить проблему ранней диагностики и эффективного лечения рака эндометрия — опухоли, уносящей ежегодно более 5 тыс. жизней. При этом нельзя не отметить, что вопросы ранней диагностики рака эндометрия в менопаузе решаются достаточно эффективно ввиду разработки и внедрения оптимального алгоритма диагностического исследования.
Между тем возникновение патологических состояний эндометрия начинается задолго до наступления менопаузы, чему предшествует не только широкий спектр доброкачественных заболеваний органов женской половой системы, но и определенный, наследуемый по родительской линии генетический фон, что в совокупности позволяет создать диагностический алгоритм раннего обнаружения предшественников и начального рака эндометрия.
Период перименопаузы остается еще недостаточно изученным по совокупности оценки нейрогуморальных процессов, происходящих в организме женщины и проявляющихся в органах-мишенях, одним из которых является матка и собственно эндометрий.
Нельзя не отметить, что различные аспекты проблемы перименопаузального периода постоянно находятся в зоне повышенного внимания онкологов. Это касается и вопросов выяснения причин аномальных маточных кровотечений этого периода, изучения состояния эндометрия с помощью современных диагностических методов — УЗИ, гистероскопии, МРТ и морфологического исследования, а также определения терапевтической тактики при сопутствующих перименопаузе симптомах и заболеваниях, включая тонкие методы генного анализа и др.
 |
| Рисунок 2. Диагностические маршруты больных с гиперпластическими процессами эндометрия в перименопаузальный период |
Поэтому важно формирование индивидуализированной концепции клинического подхода к признакам патологических состояний этого периода, и в частности аномальных маточных кровотечений, доминирующими причинами развития которых являются гиперпластические процессы и рак эндометрия.
Диагностическое выскабливание, традиционно выполняемое при аномальных маточных кровотечениях, оказывается малоэффективным в диагностике начальных форм рака эндометрия, провоцирует развитие внутреннего эндометриоза, миомы матки, усугубляя и осложняя их течение, что экономически обременительно для гинекологических стационаров.
Вместе с тем практически повсеместное назначение гормонотерапии при гиперпластических процессах, сопровождающихся аномальными маточными кровотечениями, в свою очередь не всегда оправданно, так как существенно повышает стоимость лечения и может оказывать отрицательное влияние на психосоматическое состояние больных, обострять течение хронических заболеваний органов сердечно-сосудистой системы и свертывающей системы крови.
Поэтому сегодня необходимо совершенствование традиционных подходов к диагностике и лечению больных с гиперпластическими процессами эндометрия в перименопаузальном периоде, сопровождающимися аномальными маточными кровотечениями, в строгом соответствии с возрастными характеристиками обследуемых и учетом факторов риска.
Научное рассмотрение данной проблемы, в частности, стало возможным благодаря привлечению современных подходов к оценке реальной клинической ситуации с использованием возможностей компьютерного анкетирования, трансабдоминальной/трансвагинальной сонографии, цветного доплеровского картирования, гистероскопии с прицельной биопсией и морфологического изучения картины эндометрия в периоде перименопаузы в сочетании с анализом результатов остеоденситометрии.
На основе привлеченного клинического материала, обобщающего наблюдения за 392 женщинами в возрасте 45-55 лет в перименопаузальном периоде, нами изучены признаки, характеризующие состояние эндометрия в перименопаузальном периоде в сочетании с оценкой показателей минеральной плотности костной ткани.
Рассматривая ультразвуковое исследование основным, неинвазивным и безвредным, что позволяет применять метод многократно, исследовали объем и качество диагностической информации, предоставляемой с его помощью у женщин перименопаузального периода. При проведении этих работ были выявлены следующие моменты, касающиеся больных с клиникой аномальных маточных кровотечений.
1. Традиционное трансабдоминальное сканирование должно являться первым диагностическим этапом при появлении каких-либо симптомов в течение перименопаузального периода и обязательным для пациенток данной возрастной группы (45-55 лет), особенно при наличии положительных онкоанамнестических данных.
Этот метод позволил установить без диагностического выскабливания подслизистую миому (27,6%), внутренний эндометриоз (9,2%) и в сочетании с аспирационной биопсией — атрофию эндометрия (36,2%), а также осуществлять динамическое наблюдение за больными в рамках диагностического центра.
2. Стойкое увеличение размеров срединных маточных структур (М-эхо) более 7 мм с эхографическими признаками нечеткости М-эхо (появление гиперэхогенных структур и утрата визуализируемой границы эндометрий — миометрий) у 19,3% обследованных потребовало подключения уточняющих современных ультразвуковых технологий — трансвагинального УЗИ, доплеровского цветного картирования. Это позволило уточнить размеры и структуру эндометрия, обнаружить наличие полипов эндометрия (14,3%), а также зон эндометрия, наиболее подозрительных с позиции пролиферативных процессов, не свойственных данному периоду жизни женщины, — атипическая гиперплазия — у 3%, рак эндометрия — у 2% обследованных.
Эффективность трансабдоминального УЗИ в перименопаузальном периоде составила по критерию точности 82,5%, чувствительности — 78,4% и специфичности — 87,3%. Эти показатели выявили целесообразность использования примерно у 15% больных перименопаузального периода возможностей трансвагинального и доплеровского УЗИ, подтвердивших, что размеры М-эхо, устойчиво определяемые при динамическом УЗИ в перименопаузе 6-8 мм с утратой четкости контура эндометрий/миометрий свидетельствуют о вероятности злокачественной трансформации, что особенно согласуется с динамическим снижением индекса резистентности с 0,6-0,8 до 0,4-0,5 при доплеровском сканировании.
 |
| Рисунок 3. Клинические подходы к индивидуальному лечению гинекологической патологии перименопаузального периода |
По данным морфологического исследования, причинами кровотечений в перименопаузальном периоде была и атрофия эндометрия — 5,1%, и полипоз эндометрия — 14,3%, а в части случаев — рак эндометрия — 2%. Однако у большинства больных имели место гиперпластические процессы эндометрия, среди которых потенциальная опасность, по нашим данным, связана с морфологическими признаками эстрогенной стимуляции — 98 (25%) обследованных. Наличие повышенной минеральной плотности костной ткани у таких больных (7,4% из числа обследованных) явилось одной из причин их включения в группу риска по онкопатологии эндометрия.
Таким образом, для периода перименопаузы характерны следующие признаки состояния эндометрия:
Морфологические признаки атипической гиперплазии, обнаруживающиеся в процессе мониторинга при длительном приеме прогестагенов, также свидетельствуют о персистенции патологического процесса, особенно в конце перименопаузального периода.
На основе анализа полученных данных были разработаны индивидуальные диагностические маршруты, позволившие с привлечением соответствующих современных методов исследования уточнить состояние эндометрия у каждой конкретной больной на основе принципов функционально щадящего лечения, исключив применение инвазивных и агрессивных методик при отсутствии объективных медицинских показаний к их использованию.
Интерпретация полученных нами клинико-диагностических данных дала возможность распределить всех обследуемых в перименопаузе пациенток, как обращающихся впервые, так и направленных специалистами других областей, на три самостоятельных потока:
1. Благоприятный анамнез и показатели УЗИ, морфологического исследования аспирата и минеральной плотности костной ткани (М-эхо менее 7 мм, четкие границы; морфология аспирата — атрофия, гиперплазия эндометрия с децидуоподобной реакцией; нормальная или сниженная минеральная плотность костной ткани) ограничивают объем диагностических мероприятий ежегодным трансабдоминальным УЗ-контролем;
2. У женщин до 50 лет с благоприятным онкоанамнезом и показателями трансабдоминального и трасвагинального УЗИ и денситометрии (остеопения, остеопороз, норма) с морфологически верифицированной железистой, железисто-кистозной гиперплазией эндометрия с/без микрофокусов атипической гиперплазии эндометрия в начале перименопаузального периода возможно консервативное ведение с УЗ-контролем в условиях цветного доплеровского картирования с гистероскопией и прицельной биопсией эндометрия;
3. УЗ-признаки увеличения М-эхо с появлением его гетерогенности, снижением индекса резистентности менее 0,5 и атипической гиперваскуляризацией в сочетании с морфологической картиной атипической гиперплазии 2-3-й степени и повышением минеральной плотности костной ткани — специальное лечение.
Была разработана индивидуальная терапевтическая тактика для пациенток перименопаузального периода с различными показателями комплексного динамического диагностического исследования:
1. При благоприятном онкоанамнезе, УЗ-признаках нормального течения перименопаузы или атрофии эндометрия специальное лечение не показано;
2. УЗ-признаки симптомной миомы матки и симптомного внутреннего эндометриоза (неэффективное гормональное лечение) не требуют диагностического выскабливания, а состояние эндометрия оценивают по результатам аспирационной биопсии (по показаниям после гистероскопии) — хирургическое лечение в гинекологическом стационаре;
3. УЗ-признаки гиперплазии эндометрия у больных моложе 50 лет при благоприятном онкоанамнезе и морфологической картине железистой гиперплазии с фокусами атипической гиперплазии 1-й степени и индексом резистентности более 0,5 позволили на I этапе, после терапевтической аблации эндометрия, ограничиться гормонотерапией прогестагенами и ультразвуковым контролем каждые три месяца в условиях диагностического центра;
4. Ультразвуковые морфологические признаки прогрессирующей атипической гиперплазии эндометрия перименопаузального периода требуют хирургического лечения в специализированном стационаре.
Таким образом, данная стратегия позволяет повысить эффективность обнаружения доброкачественных и злокачественных заболеваний эндометрия с обоснованным привлечением современных диагностических методов, а также индивидуализировать тактику ведения женщин перименопаузального периода с патологическими процессами эндометрия.
Гиперплазия эндометрия: симптомы
Эндометрий — слизистый слой, устилающий изнутри матку девушек и женщин. Эта ткань регулируется посредством половых гормонов, которые вырабатываются в организме. Слой становится толще и разрастается под влиянием эстрогена. Противоположный эффект оказывает прогестерон.
Гиперплазия эндометрия — существенный рост клеток слизистой матки, при котором происходит увеличение толщины слоя слизистой. Гиперплазия может быть очаговой или же охватывает полностью маточную поверхность. Причина этого явления заключается в преобладании преобладание гормона эстрогена.
Причины сдвигов гормонального баланса:
Факторы риска
Основные факторы риска гиперплазии эндометрия:
Симптомы
Основными симптомами гиперплазии эндометрия матки считаются:
Но болезнь во многих случаях протекает латентно, то есть без симптомов. Ее обнаруживают при осмотре гинекологом или во время проведения ультразвуковой диагностики, когда пациентка обращается совсем с другими жалобами к врачу. Болезнь может привести к раку и бесплодию.
Симптомы гиперплазии эндометрия в менопаузе
Патологические процессы в слизистой матки происходят задолго до периода менопаузы. Наследственная предрасположенность и наличие доброкачественных болезней половых органов играют большую роль в развитии этой патологии. Чем старше женщина, тем меньше защитных сил в организме остается. К тому же, хронические болезни и оперативное вмешательство усугубляют ситуацию со слизистым слоем матки.
В период менопаузы риск заболеваний в сфере гинекологии возрастает. Появившаяся в это время гиперплазия способна перерасти в злокачественную опухоль матки. Потому женщинам советуют проходить плановые осмотры, даже если никакие симптомы не тревожат. А группе риска находятся женщины, которым более 50 лет, у которых стойкое повышение артериального давления, сахарный диабет, нарушения обмена веществ в организме, а также ожирение.
Симптомы гиперплазии эндометрия могут быть такими:
Но латентное течение также может быть. Из-за этого часть пациенток очень поздно обращаются к гинекологу, только когда у них появляется сильная боль в животе. Тогда лечение очень сложное.
Диагностика проводится трансвагинальным УЗИ, также возможна аспирационная биопсия. Если поражение очаговое, то аспирационная биопсия может не выявить патологию. В период климакса толщина эндометрия женщины составляет до 5 мм. Если слизистая имеет толщину 6-7 мм, нужно повторное УЗИ, поскольку эти показатели не лежат в границах нормы. Если показатель достигает 8 миллиметров, врач назначает выскабливание слизистой с последующим изучением биологического материала. Специальный зонд применяют для осмотра полости матки перед и после процедуры.
Симптомы гиперплазии эндометрия в постменопаузе
Длительность постменопаузного период составляет несколько лет, и в это время функция яичников окончательно угасает. По этой причине происходит снижение выработки половых гормонов (эстрогена и прогестерона), которые влияют на:
Когда меняется работа яичников, нередко развиваются кисты. Внешними симптомами они не проявляются, потому о них не известно вплоть до разрыва или загиба ножки. Но в части случаев наоборот появляются очень сильные боли, что и служит поводом для обращения к врачу. Подобные кисты и неупорядоченное деление клеток эндометрия нередко вызывают опухоли злокачественного характера.
Настораживающим признаком считается появление кровянистых истечений любого типа (скудных, слишком сильных и др.). Симптомы гиперплазии эндометрия в постменопаузе включают схваткообразные боли низа живота, которые характеризуют развитие крупных полипов. В постменопаузе появляются одиночные полипы, также происходит отмирание слизистого слоя.
Симптомы железистой гиперплазии эндометрия
Этот тип гиперплазии появляется в результате характерного развития и увеличения желез эндометрия матки. Данное состояние считается предраковым. Если не проводить адекватное лечение, возникает атипичная форма гиперплазии с формированием клеток, которые по строению похожи на раковые.
При железистой гиперплазии нарушается менструальная функция, проявляются кровотечения. Появляются так называемые меноррагии, которые более обильные и длительно протекающие, чем менструация обычно. Также появляются метроррагии, представляющие собой ациклически появляющиеся кровотечения. Истечения при гиперплазии железистого вида, как правило, наступают после непродолжительной задержки либо в перерыве между месячными. В подростковом периоде возможно активное выделение крови со сгустками.
Возникают также такие проявления:
Признаки гиперплазии эндометрия по УЗИ
УЗИ делают с целью оценки изменений происходящих в детородном органе, выявления толщины слизистой оболочки с нахождением участков гиперплазии и полипами. Методика проводится специальным датчиком, вводимым во влагалище. Ультразвуковая диагностика при гиперплазии считается неинвазивным, относительно недорогим, не вызывающим болевые ощущения и точным методом диагностики патологий эндометрия. УЗИ дает показатели, которые должны вписываться в нормы относительно определенной менструальной фазы.
Слизистый слой эндометрия имеет четкие очертания и значительную акустическую плотность по сравнению с мышечным слоем, то есть с миометрием. На толщину слизистой оболочки оказывает влияние месячный цикл. В первой фазе стенка всего 3-4 мм, во второй фазе показатель равен 12-15 миллиметров. Признаки гиперплазии эндометрия по УЗИ: равномерное по значению утолщение с выраженными ровными контурами и однородной эхогенностью.
Полипы на УЗИ — новообразования с четкими контурами, тонким эхогенным ободком и высокой акустической плотностью. Если выявляются злокачественные изменения, им присуща неравномерность контуров и неоднородная эхогенность.
Признаки железистой гиперплазии эндометрия
При железистом типе гиперплазии эндометрий утолщается, при этом клетки железы активно делятся и располагаются группками, неравномерно. Патологическое состояние может протекать в отсутствии выраженных признаков. Именно поэтому не всегда пациентки описывают симптомы гиперплазии эндометрия, а жалобы поступают на обменно-эндокринные нарушения, такие как:
Железистая гиперплазия эндометрия протекает с маточными кровотечениями, поскольку месячный цикл неравномерный. Выделения могут быть слишком длительными или слишком короткими, слишком слабыми или, наоборот, ненормально обильными. На развитие гиперплазии указывают также мажущего типа истечения, не связанные с менструацией. Не наступление беременности и болевой синдром с локализацией в низу живота нередко говорят о том, что слизистая оболочка матки подвержена на данном этапе патологическим изменениям.
При обнаружении у себя выше описанных симптомов или части из них, срочно обращайтесь на очный прием к гинекологу! Чем раньше диагностировано это состояние, тем ниже вероятность осложнений и проще лечение.
Эхографические симптомы гиперплазии эндометрия
Чтобы определить тип гиперплазии и проконтролировать, насколько помогает лечение, делают УЗИ на 5-7-й день месячного цикла. Точность исследования выявленных гиперпластических трансформаций составляет 90%, а обнаруженных полипов эндометрия – 60-80%.
Информативность скринингового метода может быть различной, что зависит от рабочих характеристик самого аппарата, опыта врача-диагноста и возраста больной. Эхографические признаки гиперплазии эндометрия включают ниже перечисленные:
Гиперплазия в постменопаузальный период диагностируется, если величина М-эхо 5 и выше миллиметров.
О гиперплазии эндометрия говорят такие эхографические симптомы как ровность/неровность контура М-эхо, повышенная звукопроводимость, включение эхонегативных либо эхопозитивных структур, неоднородность эндометрия, измененный рельеф слизистой оболочки матки.
Симптомы очаговой гиперплазии эндометрия
При очаговой форме гиперплазии эндометрий разрастается в зонах, которые максимально подвержены влиянию гормонов. Поражения могут быть размером от 2 мм до нескольких сантиметров. Внешние признаки этих изменений — полипы.
Чтобы созревшая яйцеклетка вышла из фолликула, должен быть определенный уровень прогестерона и лютеинизирующего гормона. Если в организме эстрогена больше нормы, то первая фаза цикла становится длиннее, выход яйцеклетки тормозится, овуляция отсрочивается, а также слизистая оболочка матки разрастается. Первыми симптомами очаговой гиперплазии эндометрия обычно бывают затяжные и сильные кровотечения. Также бывают кровянистые небольшие выделения тогда, когда критических дней быть не должно. И такие выделения обычно длятся 1-3 дня.
Если же фиксируется нехватка эстрогена, то яйцеклетка не созревает в достаточной мере, чтобы выйти из фолликула. Происходит частичное отторжение слизистого слоя, формируются полипы на пораженных зонах. Симптомы гиперплазии эндометрия аналогичные, сильные или более слабые критические дни могут быть от 10 до 14 суток.
М эхо матки: толщина эндометрия и гинекологические заболевания
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/UZI-zheludka.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/UZI-zheludka.jpg?fit=827%2C550&ssl=1″ />
Любая женщина, которая беспокоится о своём здоровье, должна регулярно посещать врача – гинеколога и проходить обследование. Самый доступный и распространённый способ диагностики патологий женской репродуктивной системы — ультразвуковое исследование. В список обязательных ежегодных УЗ исследований входит процедура М эхо матки. Каждой женщине будет полезно знать, что это, зачем необходимо такое обследование и как расшифровать нормы эхо матки.
Что такое М-эхо матки?
В основном женщины проходят тщательную диагностику только при желании забеременеть или уже при наступлении этого события, а также при подозрении на развитие патологического процесса в репродуктивной системе. Это очень беспечно по отношению к своему здоровью. Полноценный контроль репродуктивных органов должен обязательно включать М-эхо матки.
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/07/UZI-e`ho-matki-e1506792141457.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/07/UZI-e`ho-matki-e1506792141457.jpg?fit=827%2C550&ssl=1″ loading=»lazy» src=»http://medcentr-diana-spb.ru/wp-content/uploads/2017/07/UZI-e%60ho-matki-782×550.jpg» alt=»УЗИ эхо матки» width=»900″ height=»633″ />
М-эхо матки, или срединное эхо – часть ультразвукового исследования матки, при которой оценивается толщина и структура эндометрия – наружного слоя, выстилающего поверхность матки. Качество эндометрия зависит от уровня половых гормонов в организме женщины.
Отдельное внимание стоит уделять срединному эхо в репродуктивном возрасте, но ещё более тщательное – в период менопаузы, поскольку с угасанием репродуктивной функции возрастает риск развития онкологических заболеваний.
Что показывает УЗИ эхо матки, зачем его назначают
На состояние эндометрия влияет фаза менструации. В первой фазе, называемой фолликулярной, слизистая матки разрастается под влиянием эстрогенов. С выходом яйцеклетки – наступления овуляции – приходит вторая фаза цикла – лютеиновая. В этот период эндометрий заметно утолщается и развивается под воздействием прогестерона, подготавливающего поверхность матки к возможному вживлению плодного яйца. Если оплодотворения не случилось, прогестерон и эстроген начинают вырабатываться в меньшем количестве, происходит отторжение эндометрия и наступление менструации. При климаксе такие изменения не происходят. Зная эти особенности можно очень точно выявить любые отклонения в эндометриозном слое матки.
Показания: симптомы и профилактика
Женщину к проведению УЗИ матки с эхо должны подталкивать не только соответствующие показания. Регулярное исследование в целях профилактики – незаменимая и полезная вещь, которая поможет оградить себя от проблем половой системы. Срединное эхо необходимо для женщин любой возрастной категории. Назначается процедура при следующих показаниях:
Какие патологии выявляет обследование
Эхография – ценная процедура, способная выявить серьёзные патологии эндометрия ещё на раннем этапе развития. Основные из них:
Что влияет на результаты М-эхо
На изменение толщины и структуры эндометрия, помимо возраста и фазы менструального цикла, влияют различные факторы:
По этой причине точно и достоверно оценить результаты М-эхо матки с учётом анамнеза пациентки и верно поставить диагноз может только специалист.
Как и когда измеряют эндометрий матки
Процедура назначается с учётом менструального цикла. Обычно УЗИ с эхо проводится, начиная с 10 дня цикла. Для женщин в постклимаксном периоде принципиальных ограничений нет.
Обследование может проводиться двумя способами в зависимости от цели:
Во избежание ошибок при определении параметров эндометрия необходимо соблюдать следующие правила:
Как подготовиться к процедуре
Особенности подготовки к ультразвуковому исследованию зависят от способа, которым оно будет проводиться.
Подготовка к абдоминальному методу
За сутки до процедуры необходимо изменить свой рацион питания, чтобы максимально снизить газообмен: капуста, бобы, газированные напитки, орехи, чёрный хлеб и другие газообразующие продукты должны быть исключены.
Мочевой пузырь должен быть наполненным. Поэтому за 1 час до УЗИ женщина должна выпить 1 – 1,5 литра негазированной жидкости и не мочиться.
Подготовка к инвагинальному методу
Главное требование – опорожнённый мочевой пузырь, поэтому непосредственно перед процедурой женщина должна помочиться. Также для повышения качества обследования рекомендуется за сутки до него освободить кишечник от газов с помощью специальных медицинских препаратов (смекта, эспумизан, активированный уголь и т.д.).
М-эхо при планировании беременности предсказывает возможность выкидыша
При планировании беременности УЗИ с эхо – обязательная процедура, поскольку она позволит оценить готовность к вживлению плодного яйца, т.е. к наступлению беременности.
При этом структура выстилающего матку слоя должна быть более рыхлой, губчатой, что позволит оплодотворённой яйцеклетке беспроблемно прикрепиться к нему.
Норма показателей толщины эндометрия матки при нормальном цикле
Большинство женщин имеют менструальный цикл из 28 дней. Поэтому норма показателей результатов М-эхо матки рассчитана, исходя из этого срока.
| Дни цикла | Название стадии | Толщина М-эхо, мм | Структура эндометрия | Количество слоёв |
| 1 – 2 | Фаза десквамации кровотечения | 5 – 9 | Неоднородная, с пониженной эхогенностью и повышенной звукопроводимостью | Отсутствуют |
| 3 – 4 | Фаза регенерации при кровотечении | 3 – 5 | С повышенной эхогенностью | Отсутствуют |
| 5 – 7 | Фаза ранней пролиферации | 6 – 9 | Эхогенность снижается при повышении звукопроводимости | Появление эхонегативного ободка (около 1 мм) |
| 8 – 10 | Фаза средней пролиферации | 8 – 10 | Появление чёткого гиперэхогенного образования размером в 1 мм и анэхогенного ободка (около 3 мм) | 3 |
| 11 – 14 | Фаза поздней пролиферации | 9 – 13 | Появление над ободком тонкой полоски размером около 1 мм. Создание благоприятных условий для оплодотворения | 4 |
| 15 – 18 | Фаза ранней секреции | 10 – 16 | Структура продолжает разделяться | 4 |
| 19 – 23 | Фаза средней секреции | 10 – 22 | Слизистая практически прекращает разрастаться, организм готовится отторгнуть её (если оплодотворения не произошло) | 4 |
| 24 – 27 | Фаза поздней секреции | 10,1 – 18 | Аналогично | 4 |
Если цикл длиннее 28 дней, то показания роста эндометрия отстают, а если меньше – нарастают. Для женщин детородного возраста общепринятой нормой срединного эхо считается 15 – 16 мм.
М эхо матки норма толщины эндометрия при климаксе
Результаты представительниц прекрасного пола, у которых наступила менопауза, значительно отличаются. Это происходит потому, что эндометрий не разрастается, если менструация отсутствует. На норму показателей влияет длительность периода менопаузы:
| Длительность климакса | Эхо – норма |
| толщина эндометрия матки до 5 мм | |
| 5 – 10 лет | 3 – 4 мм |
| >10 лет | до 3 мм (выстилающий матку слой может не различаться) |
Оценка результатов: расшифровка эхо узи матки
Отклонения от нормы могут свидетельствовать как о незначительных гормональных нарушениях, так и об опасных патологических процессах. Поэтому при их выявлении необходимо провести дополнительные исследования, которые помогут оценить полную картину состояния. При анализе результатов важно учитывать возраст женщины.
Для женщин детородного возраста, как правило, недостаточная толщина эндометрия указывает на гипоплазию, а избыточная – на гиперплазию или воспалительный процесс.
Детальный анализ показателей М-эхо по толщине и дням цикла и возможные патологии
| 8 мм | У женщин детородного возраста этот показатель норма — на 10 – 15 дне цикла. Если в анамнезе пациентки отсутствует гормональная терапия и отметка в 8 мм сохраняется после 15 дня цикла, это свидетельствует о гипоплазии. В этот случае велика вероятность отторжения оплодотворённой яйцеклетки. Для женщин постклимаксного периода такой показатель – свидетельство патологии. |
| 9 мм | Характерно для 15 – 21 дней стандартного цикла. При более коротком цикле 9 мм является нормой и в ранний период, при более длинном – в поздний. |
| 10 мм | Норма для второй фазы цикла. Обнаружение такого значения в первой фазе говорит о развитии гиперпластического или воспалительного процесса либо другой патологии. Для женщин в постменопаузе это является нормой только при прохождении заместительной гормональной терапии. |
| 11 – 12 мм | Также является нормой для второй фазы цикла. Это минимальное значение толщины эндометрия успешного вживления плодного яйца. Обнаруженная толщина 11 – 12 мм в первой фазе цикла или у женщин постклимаксного периода указывает на патологию. |
| 13 – 14 мм | Нормальная толщина после 15 дня цикла. Достижение этого значения раньше указывает на патологию. Необходимо дообследование. |
| 15 мм | Предельное значение толщины выстилающего слоя для детородного возраста. Его раннее достижение – подозрение на патологию. |
Где сделать УЗИ М ЭХО матки в Санкт-Петербурге, цена
Пройти УЗИ матки на новом экспертном аппарате можно в клинике Диана в СПБ. Здесь же можно сдать мазки на флору, инфекции и анализ на гистологию. Мы работаем каждый день, в том числе и в праздники. Стоимость комплексного обследования малого таза, включающего ЭХО эндометрия матки — 1000 рублей.