если ногти вогнутые что это значит
Койлонихия или ложкообразные ногти
Содержание
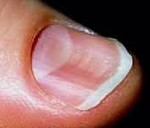
Койлонихия – вид дистрофии ногтей, при которой они истончаются, приобретают вогнутую ложкообразную форму, но сохраняют здоровый розовый цвет, гладкую поверхность. Распространенность не зависит от пола или возраста. Койлонихия часто говорит о других внутренних болезнях в организме. Встречается у взрослых, детей, новорожденных. Чтобы избавиться от вогнутых ногтей, нужно устранить причину деформации.
Какие есть виды?
Причины койлонихии
Механизм формирования ложкообразных ногтей изучен недостаточно, поэтому однозначно объяснить происхождение койлонихии сложно. Известно, что она симптом других болезней, вызвать ее способны разные причины.
При приобретенной форме в основе патологии лежит нарушение кератинизации или отложения в ногтях кератина, что вызывает ухудшение белкового обмена, питания тканей. Такие изменения происходят под влиянием внутренних или внешних факторов. В результате ноготь, который в норме состоит из нескольких слоев ороговевших клеток кожи, становится однослойным, тонким, легко деформируется.
Внешние факторы
Койлонихию нередко провоцирует работа с моющими, чистящими средствами без защитных перчаток, непрерывное ношение искусственных ногтей, постоянное использование для снятия лака смывки с ацетоном.
Высокие риски развития болезни у людей, проживающих на высоте более 3000 м над уровнем моря. Это объясняется снижением насыщения крови кислородом и его поступления к органам и тканям. При низком уровне кислорода усиливается производство эритроцитов (красных кровяных клеток), что повышает расход железа, приводит к его дефициту.
Койлонихия часто наблюдается у людей определенных профессий. Например, у людей, работающих с минеральными маслами, органическими растворителями, которые провоцируют контактный дерматит. А также у людей, которые подвергаются постоянным травмам или испытывают напряжение в пальцах. Болезнь встречается у парикмахеров, работающих с тиогликолятом аммония для химической завивки волос.
Внутренние факторы
Распространенная причина приобретенной койлонихии – железодефицитная анемия. При ней уменьшается содержание гемоглобина и эритроцитов в крови. Ложкообразная форма ногтей встречается у 5,4 % пациентов с дефицитом железа.
Железодефицитная анемия бывает симптомом других болезней. Она присутствует при синдроме Пламмера-Винсона и сидеропеническом синдроме.
Койлонихия при сидеропеническом синдроме обусловлена дефицитом железа в тканях.
При синдроме Пламмера-Винсона койлонихия наблюдается в 37 – 50 % случаев.
Синдром Пламмера-Винсона предшествует раку шейного отдела пищевода, важно своевременно его обнаружить и начать лечить.
Наследственная койлонихия
Связана с изменением генов, ответственных за синтез отдельных типов кератинов рогового слоя. На фоне мутации клетки поверхностного слоя эпидермиса хуже усваивают белок, необходимый для формирования нормальной роговой пластинки. Отмечается истончение пластины, потеря прочности, что приводит к деформации ее центральной зоны.
Койлонихия у детей
Койлонихию обнаруживают у 33 % новорожденных. Как правило, она поражает большой палец ноги. После 9 лет по мере утолщения ногтевой пластины такая деформация сама проходит, ноготь приобретает правильную форму. В этом случае она не считается отклонением, а рассматривается как нормальный вариант развития.
К наиболее распространенным причинам койлонихии у ребенка относятся дефицит железа и травмы. К травмам приводит привычка сосать пальцы или слишком плотно прилегающая обувь. Если устранить влияние этих факторов, форма ногтевой пластины быстро нормализуется.
Какие признаки характерны для койлонихии?
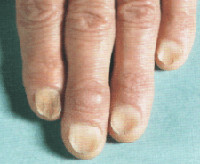
Болезнь может поразить только один палец, одновременно несколько или даже сразу все. Главный фактор риска ее развития – истончение ногтевой пластины. Чаще всего страдают второй и третий пальцы рук. На пальцах стоп возникает редко. Поражение ногтей стоп сопровождается неудобствами при надевании носков, колгот, приводит к трещинам ногтя при сдавливании обувью, отслойке от ногтевого ложа.
Что характерно для койлонихии? Кроме изменения формы ногтей, койлонихия не вызывает никаких других неприятных ощущений. Проявляется только эстетическим дефектом ногтевых пластин. Не сопровождается болью, зудом, покраснением, воспалением, отеком. Иногда формируется подногтевой гиперкератоз, околоногтевое шелушение кожи.
Как выглядит койлонихия, показано на фото:
Если деформация связана с внутренними причинами, то какие симптомы при койлонихии будут? При анемии, например, человека беспокоит усталость, одышка, головокружение, побледнение кожи. Список симптомов зависит от первопричины болезни. Чем сильнее обостряется основная патология, тем больше степень поражения ногтевой пластинки.
Как проходит диагностика?
Чтобы подтвердить койлонихию, нужно обратиться к подологу или дерматологу. Обычно постановка диагноза не вызывает затруднений, достаточно простого осмотра. Лучше всего изменения формы видны при рассмотрении сбоку.
При подозрении на койлонихию проводят водный тест. На поверхность ногтя с помощью шприца по центру выливают несколько капель воды. Если капли не скатываются и не растекаются, то это признак ложкообразной деформации.
Иногда койлонихии бывают выявляемыми случайно при общем осмотре. Чтобы объяснить их происхождение, назначают обследование.
Может понадобиться полное обследование у узких специалистов, сдача анализов. Сюда входит консультация гастроэнтеролога, эндокринолога, гематолога, генетика. Из анализов назначают общий и биохимический анализ крови, анализы на минералы, гормоны.
Важно исключить грибковое поражение, при котором бывает койлонихия. Для этого проводят микроскопическое исследование соскоба ногтевой пластины.
Чем лечить койлонихию?
Лечение койлонихии ногтей заключается в устранении вызвавшей ее причины, коррекции сопутствующей патологии, укреплении пластины.
При травме или контакте с вредными химическими веществами, моющими составами используют местные противовоспалительные и регенерирующие средства. Конкретные препараты, схему, длительность их применения подбирает врач.
Если причиной ложкообразной деформации стала железодефицитная анемия, корректируют питание, обогащая его продуктами, содержащими железо, или назначают курс железосодержащих препаратов. Лечение должен контролировать врач. Излишек железа чреват серьезными проблемами со здоровьем, поэтому самостоятельно ставить себе диагноз и выбирать препараты для лечения койлонихии по советам на форумах нельзя.
Усвоение железа улучшает витамин C, поэтому рекомендуется обогатить рацион продуктами, содержащими этот витамин.
Восстановление нормы железа в крови помогает избавиться от койлонихии, но исправление формы ногтей занимает 4 – 6 месяцев. Это время необходимо для отрастания новой пластины. Для ногтей на стопах уходит около 12 – 18 месяцев, так как они растут медленнее.
Приобретенная форма болезни почти всегда обратима. При генетической и идиопатической форме эффективного лечения нет. Для укрепления ногтевой пластины врач назначит правильный уход, витаминно-минеральные комплексы для ногтей, содержащие цинк, железо, кальций, кремний.
Как ухаживать?
Для улучшения состояния ногтей при койлонихии важен правильный уход, ведь тонкие пластины особенно уязвимы к негативному воздействию внешних факторов, нуждаются в дополнительной защите, заботе.
Проблемы с ногтями часто говорят, что с организмом что-то не так, их нельзя оставлять без внимания. В случае с койлонихией это может быть признаком серьезных системных нарушений, которые требуют врачебной помощи. Затягивать с посещением специалиста не стоит, потому что есть риск упустить время и ухудшить состояние.
Койлонихия
Койлонихия – разновидность ониходистрофии, при которой ногти, деформируясь, приобретают ложкообразную форму с сохранением цвета и гладкости ногтевой пластинки. Клинически койлонихия делится на две стадии. На начальной стадии заметно лишь небольшое углубление в центре ногтя, на поздней изменяется подногтевое пространство, края ногтя загибаются вверх. Диагностируют койлонихию с помощью водного теста, обязательна консультация узких специалистов, исключение микоза. На поздней стадии требуется развернутое клинико-лабораторное обследование. Лечение состоит в устранении причины заболевания, коррекции сопутствующей патологии. Наружно используются окклюзивные повязки с противовоспалительными препаратами, витаминно-минеральными комплексами.
Общие сведения
Койлонихия – одна из форм дистрофического изменения ногтевой пластинки, сопровождающаяся её истончением и вогнутой деформацией. Это полиэтиологическое заболевание, которое не вызывает никаких субъективных ощущений и проявляется только эстетическим дефектом ногтевых пластинок. Койлонихия – одна из самых распространённых форм ониходистрофии. Все койлонихии возникают только на чересчур тонкой по сравнению с нормой ногтевой пластинке. Койлонихия не имеет гендерной, возрастной и сезонной составляющей, регистрируется на всех континентах и широтах. Актуальность проблемы связана с нарушением качества жизни пациентов, обусловленном изменениями ногтевых пластинок, а также с редкими случаями койлонихии, которые рассматриваются как фактор риска развития плоскоклеточного рака пищеварительного тракта (синдром Пламмера-Винсона-Патерсона-Келли).
Причины койлонихии
У вогнутой деформации ногтевой пластинки множество причин. В современной дерматологии койлонихию предположительно относят к врождённым наследственным ониходистрофиям. Считается, что на фоне генетической предрасположенности койлонихия может развиваться в качестве симптома многих соматических заболеваний. Патогенные триггеры, вызывающие приобретённую койлонихию, могут быть, как экзогенными, так и эндогенными. К экзогенным относят травмы, контакт с химическими веществами, интенсивное ультрафиолетовое излучение, резкие температурные перепады; к эндогенным – инфекции, эндокринные расстройства, анемии и другие соматические патологии. Отдельно выделяют койлонихию в качестве составляющей синдрома Пламмера-Винсона-Патерсона-Келли, являющегося предтечей плоскоклеточного рака пищевода.
Точный механизм врождённой койлонихии неизвестен, но исследование случаев наследственной койлонихии в нескольких поколениях позволяет рассматривать значительную часть случаев заболевания, как генодерматоз. Вероятно, генные мутации происходят на уровне гена EDA, если койлонихия ассоциирована с эктодермальной дисплазией, или в генах, которые связаны с процессом кератинизации, поскольку общей причиной патологии является изменение толщины ногтя. Известно, что синтез кератинов строго индивидуален для каждого типа эпидермальных клеток. В наследственном варианте койлонихии мутируют в основном гены, отвечающие за синтез двух типов кератинов рогового слоя: К1 и К10. Клетки поверхностного слоя эпидермиса в результате таких мутаций теряют способность усваивать оптимальное количество белка, необходимое для построения нормальной роговой пластинки. В результате ноготь становится тонким, теряет свою привычную прочность, начинает деформироваться с центральной части.
Приобретённые койлонихии развиваются по-другому. Основой патологии в данном случае является нарушение кератинизации – биохимических изменений в кератиноцитах при их миграции на поверхность кожи от пролиферативного базального слоя к ригидному роговому. В структуре эпидермиса все кератиноциты в процессе синтеза кератина объединяются в пары, создавая димеры, отвечающие за состояние разных отделов ногтевой пластинки при формировании сложных полимеров, из которых состоит ноготь. Если в роли патологического триггера-антигена выступает травма, то нарушается синтез кератинов К6, К16, К19, ассоциированных с центральной частью ногтевой пластинки. Повреждённые кератиноциты начинают выработку биологически активных веществ, которые вызывают воспаление в подногтевом пространстве, нарушая трофику дермы и эпидермиса.
В результате замедляются процессы белкового обмена, меняется трофика тканей. Ноготь, имеющий в своём составе несколько роговых пластин, становится однослойным, тонким, подверженным деформации. Если в основе койлонихии лежат инфекции или соматические заболевания, нарушается синтез кератина в кератиноцитах зернистого слоя эпидермиса К2е. Одновременно в подногтевом пространстве возникает воспаление, вызванное цитокинами. Таким образом, с одной стороны растёт тонкий дистрофичный ноготь, а с другой для купирования воспаления и замещения возникшего подногтевого дефекта начинается усиленная пролиферация клеток дермы, активизируются внутриклеточные ферменты. Так возникает ложкообразное вдавление ногтя при койлонихии.
Классификация койлонихии.
Современная практическая дерматология выделяет врождённые койлонихии – ложкообразные ногтевые пластинки, формирующиеся из-за генных мутаций, которые определяют наследственный характер патологии, и приобретенные койлонихии – разновидность ониходистрофий, сформировавшихся у пациентов с течением времени.
В число врожденных койлонихий включают:
Приобретенными койлонихиями являются:
Симптомы койлонихии
В клиническом течении патологического процесса выделяют две стадии. На ранней стадии койлонихии истончённая ногтевая пластинка становится плоской, в центре появляется небольшая ямка. Цвет и гладкость поверхности ногтя не меняются. Без терапевтического вмешательства процесс переходит в позднюю стадию, которая характеризуется вовлечением подногтевых тканей и дальнейшими дистрофическими изменениями всей ногтевой пластинки, что приводит к хрупкости ногтя, его краевой отслойке и загибанию концов кверху. Ноготь начинает крошиться по краям, по-прежнему имеет телесный цвет и гладкую поверхность с отсутствием шероховатости, однако загнутые концы вогнутой ногтевой пластинки придают ему очень неэстетичный вид, что становится причиной дискомфорта пациентов.
Нарастает подногтевой гиперкератоз, в редких случаях присоединяется околоногтевое шелушение кожи. Локализуется процесс чаще всего на втором и третьем пальцах рук, в редких случаях вовлекаются ногти на ногах. Описаны случаи койлонихии с локализацией только на ногах, сопровождающиеся неудобствами из-за механического раздражения ногтя при надевании носков, чулок. Все клинические проявления койлонихии никогда не сопровождаются субъективными ощущениями. Параллельно обостряются симптомы заболевания, на фоне которого развилась койлонихия, при этом тяжесть основной патологии определяет степень поражения ногтевой пластинки.
Диагностика и лечение койлонихии
Клинический диагноз ставит дерматолог. Обычно диагностика не вызывает трудностей, основывается на анамнезе и клинических проявлениях. Практически в 100% при подозрении на койлонихию проводят простой водный тест, который заключается в помещении капли воды на поверхность ногтя в его центральной части. Если капля не растекается, диагноз койлонихии считается подтверждённым. На втором этапе диагностики обязательно исключают микотическое поражение ногтевой пластинки с проведением дерматоскопии и микроскопированием соскоба с повреждённого участка ногтя. При поздней койлонихии осуществляют полное клинико-лабораторное обследование (гипохромная анемия, гормоны щитовидной железы) с обязательной консультацией эндокринолога, кардиолога, гематолога, генетика и онколога. Дифференциальный диагноз койлонихии проводят с псориазом ногтей, онихомикозами, гнёздной плешивостью, гемохроматозом, болезнью Аддисона, болезнью Рейно, красной волчанкой, другими формами ониходистрофий.
Адекватная терапия койлонихии может быть назначена только после установления причины заболевания. Поэтому после полного обследования пациенты обычно проходят лечение у профильного специалиста. Если триггером койлонихии стала травма или контакт с химически патогенным веществом, устраняют эту причину. Наружная терапия сводится к назначению окклюзивных повязок с растворами и кремами, процентная концентрация которых зависит от степени поражения ногтевой пластинки. Используются противовоспалительные препараты, мочевина, витамины, минералы. Схему лечения дерматолог подбирает индивидуально для каждого пациента. При своевременном лечении прогноз благоприятный.
Если ногти вогнутые что это значит
На нормальных ногтях всегда есть поперечный и продольный выпуклые изгибы. Поперечный изгиб более выражен, чем продольный. Крометого, наблюдаются характерные различия между ногтями на пальцах рук и ног, а также индивидуальные вариации.
Нарушения контура ногтей могут проявляться в виде патологических изгибов, как продольных, так и поперечных. Кроме того, ноготь может быть слишком выпуклым, плоским или ложкообразным.
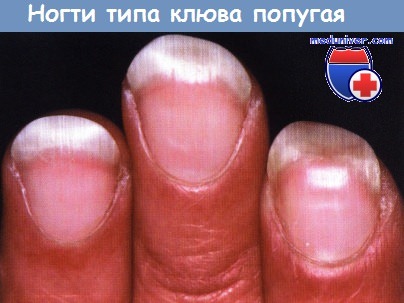
Ноготь, похожий на клюв попугая (unguis inflexus), — специфическое, симметричное состояние, когда у ногтей слишком выпуклый изгиб, а свободный край некоторых ногтей похож на клюв попугая. Однако этот синдром может развиваться и при укорочении дистальной фаланги или при расположении в ладонном направлении дорсального пучка, поддерживающего ногтевое ложе. Такое нарушение часто отмечают при акральной склеродермии или после травм с частичной ампутацией терминальных фаланг. Однако данная аномалия развивается только тогда, когда ногтевое ложе длиннее, чем низлежащая кость, в результате чего ногтевое ложе растягивается вокруг кончика кости. Этого не встречается при терминальном остеолизе из-за третичного гиперпаратиреоза, который развивается во время длительного гемодиализа: при этой патологии, напротив, развивается брахионихия.
Загнутый ноготь также встречается при вентральном птеригиуме, когда дистальная часть ногтевого ложа срастается с вентральной поверхностью ногтевой пластинки, загибая ее вниз. Укорочение терминальных фаланг часто бывает после травм и реже — при воспалительных заболеваниях, таких, как дерматомиозит.
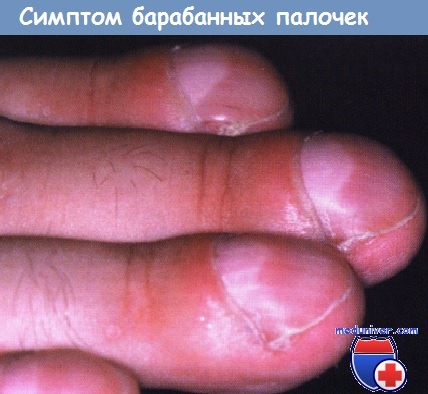
Чрезвычайное увеличение поперечного и продольного изгиба, часто с сильным увеличением размеров ногтей, наблюдается при ногте Гиппократа. Эти симптомы входят в состав комплексного симптома барабанных палочек. Дистальная фаланга при этом увеличенная и круглая, а ногти изогнуты в виде часового стекла. Луночка ногтя чрезвычайно увеличена. Вся фаланга, как правило, цианотична. Вначале наблюдается разрастание подногтевой соединительной ткани с большим количеством фибробластов.
Позже отмечают гиалиновую дегенерацию основного вещества. В конечной стадии выявляют разрастание сосудов соединительной ткани, отек, инфильтрат, состоящий из лимфоцитов, плазматических клеток, фибробластов. Ногтевая пластинка становится сильно гипертрофированной. Это состояние часто бывает при сердечных и легочных заболеваниях, вызывающих хроническую гипоксию. Кроме того, данные нарушения могут быть наследственной патологией; в опубликованных данных описывается множество других связанных с ними заболеваний. Недавнее исследование показало, что, когда мегакариоциты не фрагментируются в тромбоциты внутри малого круга кровообращения, они с легкостью проникают в периферические сосуды, высвобождая тромбоцитарный фактор роста и сосудистый эндотелиальный фактор роста. Это способствует разрастанию сосудов, вследствие чего проявляется симптом барабанных палочек.
Возможные причины симптома барабанных палочек
• Идиопатический или наследственный симптом барабанных палочек:
— врожденный: семейный, расовый;
— цитруллинемия.
• Приобретенный симптом барабанных палочек всех пальцев:
— сердечные и легочные заболевания (80% всех случаев);
— врожденные пороки сердца;
— застойная сердечная недостаточность;
— мальформации легочной артерии;
— подострый бактериальный эндокардит (болезнь Ослера);
— миксома сердца;
— болезнь Рейно;
— синдром Маффуччи;
— бронхоэктазия;
— абсцесс легких;
— киста легких;
— эмфизема;
— муковисцидоз;
— саркоидоз;
— детская астма;
— хроническая пневмония;
— легочный бластомикоз;
— туберкулез легких;
— фиброз легких.
• Гематологические заболевания:
— истинная полицитемия;
— вторичная полицитемия;
— хроническая метгемоглобинемия;
— отравление алкоголем, мышьяком, бериллием, ртутью, фосфором.
• Гастроинтестинальные заболевания:
— рак пищевода, желудка, толстого кишечника; лейомиосаркома;
— заболевания тонкого кишечника;
— хронические заболевания толстого кишечника: амебиаз, болезнь Крона, колит, аскаридоз, шистосомоз, заражение хлыстовиком (Trichuris trichiura);
— семейный полипоз;
— синдром Гарднера;
— активный хронический гепатит;
— гепаторенальный синдром;
— злоупотребление слабительными.
• Эндокринные нарушения:
— POEMS-синдром;
— заболевания щитовидной железы: претиби-альная микседема, экзофтальм, «барабанные палочки» (синдром Диамона);— рак щитовидной железы;
— синдром Seipp—Lawrence.
• Разные заболевания:
— СПИД;
— гипервитаминоз витамина А;
— наркомания (героин, марихуана);
— недостаточное питание, квашиоркор;
— сирингомиелия;
— системная красная волчанка;
— профессиональные заболевания: акроостеолиз из-за винилхлорида;
— односторонний симптом барабанных палочек;
— аневризма или стеноз аорты, подключичной, подмышечной, локтевой артерии;
— открытый боталлов проток;
— артериовенозный свищ;
— каузалгия;
— гемиплегия;
— ювенильный гиалиновый фиброматоз II;
— опухоль Панкоста;
— саркоидоз;
— подвывих плеча;
— симптом барабанной палочки на одном пальце;
— узелковая подагра;
— местное повреждение (панариций, лимфангит);
— подногтевые эпидермальные накопления;
— энхондрома;
— остеоидная остеома;
— варикоз вен на руках;
— артериит Такаясу;
— «барабанные палочки» только на верхних или нижних конечностях;
— руки: наркомания;
— ноги: септический аортальный имплантат;
— транзиторный симптом барабанных палочек;
— неонатальный, из-за циркуляции после рождения;
— ложный симптом барабанных палочек;
— поперечное и продольное увеличение кривизны ногтя с нормальным углом Ловибонда: часто из-за подногтевых опухолей.
Увеличение размера только одного ногтя может указывать на наличие подногтевой опухоли, которая бывает доброкачественной, злокачественной или метастатической.
Бочкообразное увеличение поперечной кривизны ногтей обычно связано со склеродермией конечностей.
Увеличение поперечной кривизны, более выраженное на пальцах рук, а не ног, очень характерно для синдромасклеронихии, который, когданогти становятся желтыми, называют синдромом желтых ногтей. Ногти делаются утолщенными, тусклыми, лишенными блеска, может быть онихолизис. Из-за чрезвычайно медленного роста кутикула исчезает, и происходит некоторое разъединение между эпонихиумом и нижней поверхностью заднего ногтевого валика. Классический синдром включает желтые, медленно растущие ногти и хронические инфекции бронхов, риносинуситы и лимфедему.
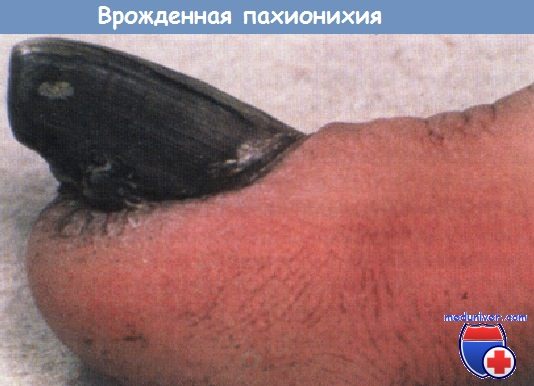
При врожденной пахионихии ногтевая пластинка деформирована в виде подковы, с чрезвычайно выраженным гиперкератозом ногтевого ложа. Кривизна слегка увеличивается в дистальном направлении.
Увеличение кривизны ногтей больших пальцев ног часто наблюдают при вросшем ногте. Однако плоские ногти пальцев ног практически никогда не приводят к такому состоянию.
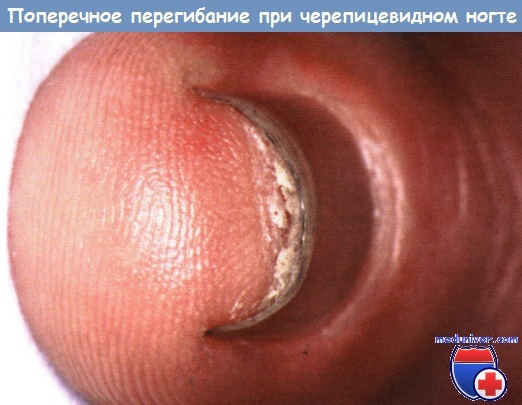
Существует несколько видов увеличения поперечной кривизны ногтя большого пальца ноги, например черепицевидные ногти и увеличение кривизны, одинаковое по всей длине ногтя большого пальца ноги. При ущемленных ногтях кривизна увеличивается в дистальном направлении, тогда как при складчатых ногтях ногтевая пластинка резко загибается с одной или обеих сторон. Кроме того, увеличение кривизны может быть только с одной стороны ногтя (гемиперегиб).
Наиболее выраженное увеличение поперечной кривизны наблюдается при ущемленных ногтях. Существуют по крайней мере четыре группы этиологических причин этого состояния: генетические причины, посттравматические состояния и деформации ног, дерматозы, дегенеративный остеоартроз дистальных межфаланговых суставов пальцев рук с узелками Гебердена и опухолями под матриксом. Наследственная форма ущемленных ногтей обычно начинается незаметно в возрасте 30—40 лет с дистально выраженного увеличения поперечной кривизны ногтя большого пальца ноги. Ноготь медленно отклоняется в латеральном направлении. Очень часто на одном или нескольких маленьких пальцах ноги также увеличивается поперечная кривизна, однако при этом такие ногти всегда подвергаются медиальной девиации по продольной оси. Примечательна симметрия поражения пальцев ног.
Со временем перегиб увеличивается, сжимая ногтевое ложе (unguis constringens), которое утолщается, в результате чего развивается выраженный подногтевой гиперкератоз. В отдельных случаях свободный конец ногтя формирует трубку (unguis convolutes). Несмотря на то что некоторые пациенты ощущают острую боль, у большинства болезненные симптомы отсутствуют. Механизм дистального перегиба становится ясным при изучении рентгеновских снимков, на которых обнаруживаются латеральные остеофиты по обе стороны основания дистальной фаланги, причем на медиальной стороне их больше, чем на латеральной. Обычно они пальпируются на латеральной стороне дистальной фаланги большого пальца ноги. Остеофиты отодвигают матрикс, проксимально сгибая ногтевую пластинку, что, в свою очередь, вызывает дистальный перегиб. Поскольку медиальный остеофит крупнее латерального и в большинстве случаев имеет форму крючка, направленного дистально, медиальный рог матрикса отодвигается вперед, вызывая латеральную девиацию продольной оси ногтя. Сопутствующие изменения костей также наблюдаются на маленьких пальцах ног.
Ущемленные ногти иногда развиваются при псориатической остеоартропатии, в частности, при вторичной деформации ног или псориатическом пахидермопериостозе. Нарушение не прогрессирует до той степени, которая часто бывает при наследственных формах.
Вследствие деформации и травм ног также могут измениться кости пальцев ног, что вызывает перегиб ногтей. Эти изменения не симметричны, в отличие от наследственной формы заболевания.
Медленно развивающиеся ущемленные ногти пальцев рук типичны для пожилых людей с дегенеративным остеоартритом, при котором возникают узелки Гебердена на дистальных межфаланговых суставах. Описана 82-летняя женщина, у которой наблюдалась гнойная долговременная паронихия с увеличением ногтевой кривизны, спонтанно исчезнувшая после успешного лечения инфекции.
Опухоли, вызывающие выпячивание матрикса, также могут вызывать перегибы. В зависимости от расположения опухолей внутри матрикса перегиб может быть симметричным или несимметричным (в том случае, когда опухоль расположена более латерально). Такие нарушения типичны для больных с миксоидной псевдокистой, они часто сочетаются с фиолетовым окрашиванием в области над поражением.
У пожилых людей один или оба края ногтя могут резко сгибаться, приводя к складчатости ногтя. Эта аномалия чаще встречается на пальцах ног, а не рук. Давление на ногти, обусловленное узкой обувью, может травмировать и стимулировать гиперкератоз в латеральном ногтевом валике (онихофоз), что усиливает боль.
Койлонихия (ложкообразные ногти) и платонихия (плоские ногти) — стадии развития одного и того же процесса. Поверхность ногтя постепенно становится вогнутой и в конце концов может выглядеть как ложка. Есть предположение, что койлонихия — это нарушение синхронности формирования ногтевой пластинки, когда и дистальная зона матрикса, и ногтевое ложе растут быстрее, чем проксимальная часть матрикса. В большинстве случаев эта аномалия исчезает спонтанно. Ложкообразные ногти — физиологический феномен, который встречается у новорожденных. Названо множество причин, вызывающих койлонихию, включая дефицит железа, витамина В2, травмы, авитаминоз С и гастрит. Койлонихию также наблюдали у пациентов со спру, тифом, пеллагрой, болезнью Кушинга и гипертиреозом. Кроме того, описаны идиопатические и наследственные случаи. Последние могут быть связаны слейконихией. Платонихия также наблюдается при трахитиодистрофии.
Длительное механическое напряжение мягких тканей пальцев ног постепенно приводит к изменению их цвета и, кроме того, может служить причиной ложкообразной деформации ногтей, известной как ногти рикши.
Растворы солей и тиогликата также могут вызвать койлонихию.
Онихогрифоз — хроническое состояние с выраженным утолщением ногтей, которые приобретают вид бараньего рога. В основном поражаются ногти пальцев ног. Это явление наблюдается преимущественно у пожилых людей, которые не в состоянии ухаживать за собой и своими ногтями. Ногти превращаются в рогообразные массы, которые могут расти прямо или часто имеют спиральную форму. Их поверхность неровная, они отделяются от ногтевого ложа. Часто наблюдается ассоциация нарушения с деформацией ног. Некоторые случаи могут быть наследственными. Онихогрифоз пальцев рук бывает вызван хроническим кандидозом или ионизирующим облучением.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021