если опухла нижняя челюсть что делать
Отекла щека и сложно открыть рот – срочно обращайтесь к врачу
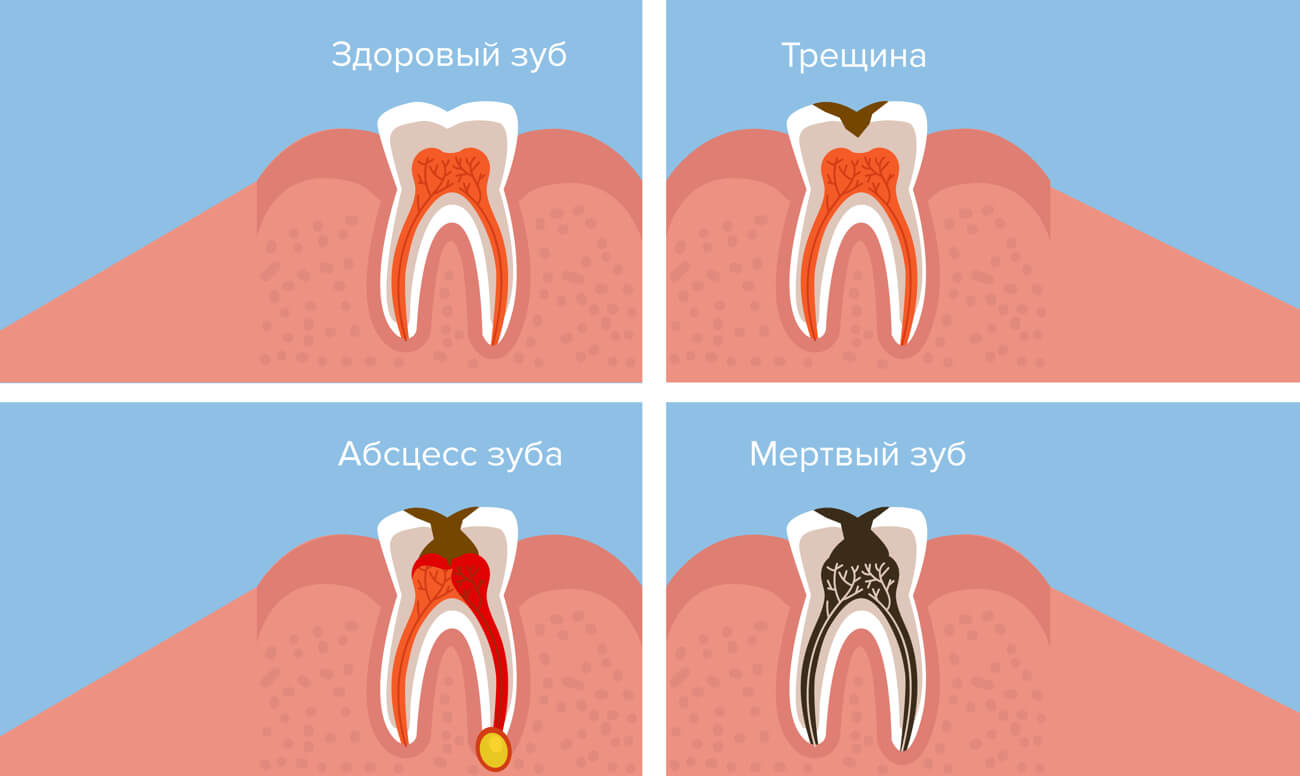
Чаще всего эти симптомы связаны с возникновением флюса (одонтогенного периостита). При этой болезни, вызываемой гноеродными микроорганизмами, возникает гнойное воспаление надкостницы челюстной кости. Без своевременной врачебной помощи заболевание вызывает серьезнейшие осложнения.
Причины возникновения периостита
Возникновение флюса провоцируют переохлаждение и снижение защитных сил организма. У детей одонтогенный периостит возникает чаще, чем у взрослых.
Механизмы возникновения флюса
В области зубного корня образуется гнойный очаг, который, увеличиваясь, достигает надкостницы. Иногда инфекция проникает по лимфатическим путям.
Постепенно гной пробивается наружу, и на поверхности десны становится заметно место его выхода. Иногда гнойное содержимое вытекает в полость рта. Это вызывает улучшение общего состояния больного, который считает, что выздоровел. Но на самом деле патологический очаг остается, грозя перейти в абсцесс, флегмону или заражение крови.
Поэтому даже если гнойник вскрылся самостоятельно, всё равно нужно обязательно обращаться к хирургу-стоматологу. Полное исчезновение симптомов болезни возможно только после комплексного лечения в условиях стоматологической клиники.
Симптомы одонтогенного периостита
На фоне кариеса, пульпита или через некоторое время после лечения зуба на лице появляется отек, сопровождающийся сильной болью, отдающей в глаз, области уха и висок. Повышается температура, ухудшается общее состояние. Больной не может полноценно открывать рот и пережевывать пищу. Во рту видна припухлость, через которую может просвечивать гной.
Местные симптомы зависят от расположения зуба:
Иногда отекает небо, мягкие ткани рта и язык. Больному становится сложно говорить, двигать языком и глотать слюну. Вовлечение в процесс крыловидной мышцы затрудняет открывание рта и жевание.
Если не обратиться к врачу
Даже при таких серьезных симптомах некоторые больные предпочитают заниматься самолечением – делать компрессы, полоскать рот и даже самостоятельно выдавливать гной. В результате возникают осложнения:
Кроме этого, могут возникнуть некроз тканей, менингит, абсцесс головного мозга и другие осложнения, связанные с попаданием гноя в другие органы и ткани.
Что нельзя делать при возникновении флюса
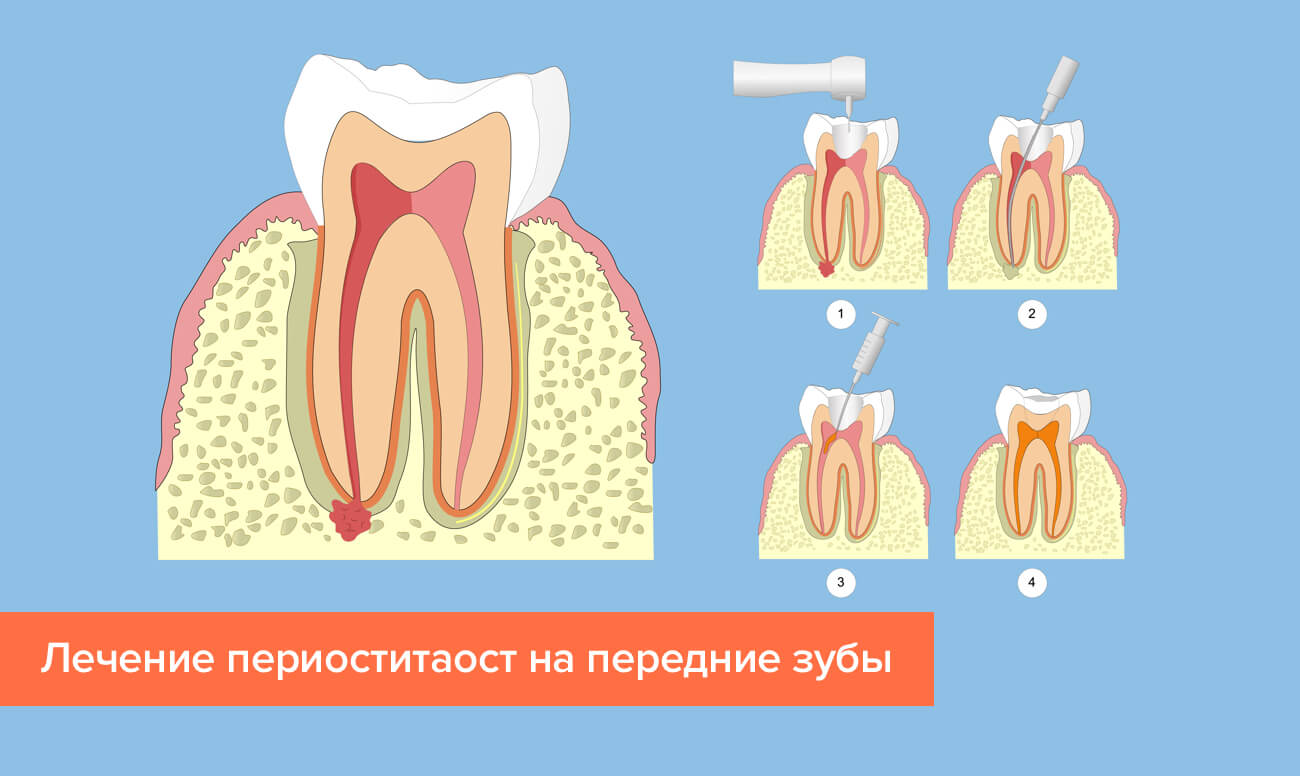
Лечение одонтогенного периостита
На начальной стадии достаточно приема лекарств и лечения больного зуба. Иногда даже удается обойтись без удаления. Врач убирает пораженный участок корня вместе с гнойным очагом и проводит обработку корневых каналов.
При развившемся флюсе приходится вскрывать гнойник и создавать отток для гноя, устанавливая резиновую полоску (дренаж). Операция проводится под местной анестезией. Разрушенные зубы, вызвавшие периостит, удаляют.
Больному назначают антибиотикотерапию, противовоспалительное лечение, физиотерапевтические процедуры. При сильных болевых ощущениях проводится блокада раствором тримекаина или лидокаина.
Поэтому, чтобы не доводить ситуацию до операции, сохранить больной зуб и не рисковать своей жизнью и здоровьем, при первых признаках одонтогенного периостита – припухлости щеки и боли в области разрушенного или недавно пролеченного зуба – нужно незамедлительно обращаться к хирургу-стоматологу. Лучшая профилактика флюса – своевременное лечение кариеса, пульпита и других стоматологических заболеваний.
Если опухла нижняя челюсть что делать
Зубной флюс – одно из самых распространенных хирургических заболеваний в стоматологической практике. Оно сопровождается сильной ноющей болью, повышением температуры тела и характерным отеком пораженной стороны лица. Рассмотрим причины, виды и способы лечения заболевания.
Что такое флюс зуба?
Флюс – воспалительное заболевание полости рта, сопровождающееся отеком близлежащих тканей, иногда переходящим на носогубную складку, подбородок, висок или глаз. Иногда флюсом называют также непосредственно сам отек без уточнения причины. Зубная форма заболевания носит название периостита.
Справка! Флюс составляет около 15 % всех стоматологических хирургических заболеваний и около 75 % всех острых воспалительных заболеваний челюстно-лицевой области.
Этиология и патогенез
Развитие периостита чаще всего происходит при воспалительных заболеваниях полости рта и зубов пульпите и периодонтите. Также развитие гнойного воспаления надкостницы может произойти после переломов челюсти, травм и ранений мягких тканей щеки, после проведенного лечения с применением анестезии. Через повреждения зубной ткани, десны или щеки к челюстной кости попадает возбудитель, вызывая воспаление.
Острый периостит может развиваться в результате острого или хронического пародонтита, при нагноении одонтогенных кист, затруднении в прорезывании зубов. Процесс начинается со внутреннего слоя надкостницы, постепенно распространяясь на все остальные слои. Периостит возникает при закупорке очага первичной инфекции канала зуба или десны и проникновении его содержимого к надкостнице. Экссудат проникает через мелкие отверстия в пластинке альвеолы по каналам.
Реже флюс развивается при заболеваниях глотки (ангине, фарингите, ларинготрахеите) либо при наличии в организме очага инфекции, откуда может быть перенесен в надкостницу с током крови или лимфы.
При исследовании гнойного содержимого при гнойном периостите часто обнаруживают стафилококки (золотистый стафилококк – одна из основных причин развития флюса), стрептококки, палочки различных типов и гнилостные бактерии.
Справка! 25 % всей патогенной микрофлоры при флюсе составляют аэробные бактерии, остальная масса приходится на анаэробные формы.
Общие факторы, влияющие на развитие заболевания:
В зависимости от причины возникновения флюса и его течения идет речь о его формах:
Клиническая картина
Основной симптом при всех типах флюса – сильная зубная боль в месте локализации инфекции, иногда разлитая (при обширном поражении кости). Постепенно начинает нарастать отек: сначала локализовано над местом воспаления, а затем – по окружающим тканям, затрагивая иногда шею, висок и глаз.
Важно! Иногда флюс протекает безболезненно либо со слабовыраженным болевым эффектом, что, как правило, говорит о развитии хронической формы с вялотекущим воспалением и периодическими рецидивами.
Воспаление сопровождается следующими симптомами:
Терапия и реабилитация
Лечение заболевания проводится двумя методами – консервативным и оперативным. Выбор метода зависит от формы заболевания, его тяжести, процесса протекания. На ранних стадиях развития патологического процесса возможно консервативное лечение путем назначения комплекса препаратов:
ВАЖНО! Консервативное лечение требует тщательного соблюдения всех предписаний врача до полного устранения процесса. В противном случае есть риск перехода заболевания в хроническую форму.
Гнойный периостит лечат широким вскрытием гнойного мешочка с рассечением надкостницы до кости. Параллельно решается вопрос о лечении зуба, ставшего причиной воспалительного процесса. Чаще всего такой зуб подвергают удалению. После удаления гноя назначают лекарственные препараты, включающие антибиотики, противовоспалительные и обезболивающие средства. Дополнительно может быть назначена физиотерапия: УВЧ, микроволны. Пациенту рекомендуются частые полоскания полости рта раствором питьевой соды или настойкой шалфея.
Простой периостит требует полного покоя травмированной области и лечения физиотерапевтическими процедурами. Все иные виды сводятся к лечению основного заболевания или ликвидации очага разрастания фиброзной ткани.
ВАЖНО! Ни в коем случае нельзя проводить лечение флюса самостоятельно. Особенно не рекомендуется прокалывать гнойный мешочек: высок риск занесения инфекции в соседние ткани.
Для ускорения процессов лечения и восстановления можно прибегать к методам народной медицины.
Осложнения
При несвоевременном или неправильном лечении флюс может дать следующие осложнения:
Профилактика
Флюс легче предотвратить, чем лечить. Способы профилактики просты и известны практически всем. Они заключаются в своевременном лечении кариозных зубов, своевременном удалении десневого капюшона с зубов мудрости, правильном выборе зубной щетки и пасты и своевременной замене средств гигиены полости рта. Рекомендуется посещать стоматолога не реже двух раз в год и проводить профессиональную глубокую чистку зубов от налета как минимум раз в год.
ВАЖНО! Не стоит забывать об укреплении иммунитета и отказе от вредных привычек.
Зубной флюс – неприятное заболевание, требующее лечения специалистами уже на ранней стадии развития. Самолечение в случае периостита недопустимо. При благоприятном течении и начальной стадии развития возможно консервативное лечение, однако чаще всего прибегают к оперативному методу.
Лечение периостита челюстей
Периостит — это воспаление плотной соединительной пластины (надкостницы), покрывающей поверхность кости. Распространенное в народе название периостита — флюс. И зачастую для лечения флюса на десне многие пытаются применять именно народные средства в домашних условиях. Однако без своевременного обследования, диагностики и грамотной терапии у стоматолога флюс может повлечь опасные осложнения.
Содержание статьи
Причины и симптомы периостита
Симптомы периостита включают в себя отечность десны и лица, нагноение, повышенную температуру, резкую боль. Выраженность проявлений зубного флюса зависит от формы и тяжести заболевания. Отек и асимметрия контуров лица зависят от расположения воспаления. При периостите верхней челюсти возникает припухлость верхней губы, щечной и подглазной области. При периостите нижней челюсти отек может наблюдаться в области нижней части лица.
Причинами флюса могут стать:
несоблюдение правил гигиены;
больные или недолеченные зубы;
последствия сложного удаления зуба;
инфекционно-воспалительные процессы в организме;
Особенности лечения периостита зуба
Для лечения флюса зуба применяют консервативный и оперативный методы. Выбор способа лечения зависит от причин и степени запущенности заболевания.
Консервативный метод (без операции) применяется:
При безоперационном лечении флюса применяют противовоспалительные и антибактериальные препараты, физиотерапию. Зуб не удаляют, а разрезают десну в области отека и устанавливают дренаж.
В случае гнойного воспаления, связанного с болезнями зубов (одонтогенный периостит), или, когда консервативное лечение неэффективно, применяют оперативное (хирургическое) вмешательство.
Этапы хирургического лечения флюса:
Кроме того, при остром гнойном периостите, как правило, назначают антибиотики, физиотерапию и обезболивающие препараты. Лечение периостита антибиотиками в домашних условиях без консультации врача может спровоцировать побочные эффекты и устойчивость болезнетворных бактерий к лекарству.
Лечение различных видов периостита
Лечения серозного периостита
Серозный периостит может возникнуть вследствие травмы челюсти. Для лечения серозного периостита специальная терапия не требуется. На этой стадии можно провести очистку зубного канала и создать возможность для самостоятельного выхода жидкости (экссудата) при воспалении.
Лечение острого гнойного периостита
В случае острого гнойного периостита стоматолог разрезает десну, удаляет гной и дренирует нагноение. При дренировании кончик резиновой полоски (дренажа) вставляется в полость в месте разреза. Дренаж не позволяет ране затягиваться слишком быстро и создает возможность оттока жидкости. Больной зуб, очаг инфекции острого периостита, целесообразно удалить при:
В других случаях рекомендуется устранение соответствующих причин инфекции (например, воспалений миндалин и горла), а также восстановление иммунитета. Наиболее эффективным подходом к лечению острого гнойного периостита является комплексная терапия, сочетающая хирургическое вмешательство, лекарственную терапию и физиолечение.
Лечение диффузного периостита
Для диффузного периостита характерна инфекция в распространенной форме, не ограниченная локальным очагом. Это тяжелая разновидность заболевания. Как правило, пациенту необходима помощь челюстно-лицевых хирургов. В стационарных условиях проводится операция по удалению части надкостницы или кости. Лечение диффузного периостита дополняют медикаментозная терапия и дезинтоксикация.
Лечение хронического периостита
Хронический периостит — вялотекущая инфекция, свойственная пациентам с нарушенным иммунитетом. При наличии заболевания воспаленный участок очищают и назначают физиотерапию для снижения симптомов и устранения инфекции. В особо сложных случаях для лечения хронического периостита может потребоваться серьезное оперативное вмешательство для полного удаления больных тканей. Кроме того, при данной форме флюса важно проводить терапию витаминами и средствами для укрепления иммунитета. Комплексный подход стимулирует повышение иммунитета организма.
Лечение периостита физическими факторами
Дополняет комплексный подход к лечению периостита применение лечебных физических факторов:
Лечение флюса народными средствами
Чтобы не навредить организму, народные средства для лечения флюса можно применять только для временного облегчения болевых ощущений или как дополнение во время восстановительного периода.
В случае лечения периостита в домашних условиях необходимо проконсультироваться с врачом. Откладывать оперативное посещение стоматолога при появлении первых симптомов флюса на десне или заменять медицинскую терапию самолечением — в любом случае не следует. При лечении флюса только народными средствами воспаление может распространиться дальше либо перейти в хронический периостит.
При своевременном и комплексном подходе к лечению периостита заболевание успешно излечивается. Однако для полного восстановления потребуется помощь квалифицированного стоматолога, лечебные процедуры и лекарственные препараты.
Опухание щеки
Опухание щеки возникает при стоматологических заболеваниях, некоторых разновидностях аллергии, травматических повреждениях, кожных, отоларингологических, эндокринных, офтальмологических, неврологических, некоторых других патологиях. Чаще носит односторонний характер, может быть локальным либо распространенным. Иногда дополняется болью, слабостью, местной и общей гипертермией. Причину опухания устанавливают путем выяснения жалоб, анамнеза заболевания, общего, стоматологического, отоларингологического или офтальмологического осмотра, рентгенографии, других методик.
Почему опухает щека
Периостит челюсти
Является наиболее распространенной стоматологической причиной возникновения симптома. Развивается на фоне болезней зубов: периодонтита, пульпита, альвеолита, пародонтита, нагноившейся кисты челюсти. Провоцируется открытыми переломами челюстей, инфицированными ранами лица, операциями, удалением зубов. В отдельных случаях становится следствием гематогенного либо лимфогенного распространения инфекции из отдаленных очагов. В зависимости от формы сопровождается следующими проявлениями:
Другие стоматологические болезни
Другими возможными стоматологическими причинами опухания щеки являются следующие заболевания:
Травматические повреждения
Все травмы лица сопровождаются быстро нарастающим отеком мягких тканей, распространяющимся на соседние анатомические структуры. Опухание щеки травматического генеза может возникать при следующих повреждениях:
Аллергические реакции
Опухание обеих щек наблюдается при ангиоотеке, сочетается с отеком век и губ, нарушениями дыхания. Состояние развивается остро, в течение нескольких минут, реже – часов. Провоцируется контактом с аллергеном, укусами насекомых. Наряду с перечисленными симптомами, отек Квинке у детей может сопровождаться абдоминальным синдромом, иногда – неврологической симптоматикой.
Причиной опухания щеки со стороны полости рта может стать аллергия к протезным материалам. Патологическое состояние возникает через несколько месяцев или лет после установки протезов, характеризуется жжением области фиксации протеза, языка, щек, мягкого неба, изменениями вкусовой чувствительности, жаждой, сухостью во рту. При использовании изделий из металла отмечается появление металлического привкуса.
Офтальмологические заболевания
У пациентов с острым дакриоциститом отек области слезного мешка дополняется опуханием щеки, века, спинки носа. При хронической форме патологии припухлость заметна по верхневнутреннему краю щеки, захватывает внутренний край нижнего века. Для флегмоны слезного мешка характерны резкая боль и отек по внутреннему краю века, сочетающиеся с повышением температуры, слабостью, разбитостью, головной болью, припухлостью щеки, околоносовой зоны.
Неврологические патологии
Локальными симптомами тромбоза кавернозного синуса являются экзофтальм, ухудшение зрения, отек и боль в области глазного яблока, опухание виска, части лба, щеки, верхней губы, сосцевидного отростка. Клиническая картина также включает головную боль, тошноту, рвоту, при инфекционном генезе патологии – гипертермию, интоксикационный синдром.
Припухлость щек может обнаруживаться при одной из разновидностей ангионевроза – розацеа. Наблюдается постоянное покраснение щек, носа, лба, подбородка, образование сосудистых звездочек. Причиной опухания становится стойкое расширение сосудов, которое при длительном течении патологии приводит к изменениям кожи.
Поражения кожи
Незначительное опухание щеки может стать следствием простого контактного дерматита. Выраженность симптома усиливается на фоне длительного контакта с раздражителем, вторичного инфицирования. При аллергическом дерматите припухлость более заметная, сочетается с зудом кожи. Для атопического дерматита типична слабая отечность в сочетании с образованием везикул.
Из-за обильного кровоснабжения лица, особенностей строения мягких тканей фурункул на щеке сопровождается значительной отечностью. В центре зоны опухания располагается ограниченное округлое или конусовидное образование с черным стержнем по центру. После созревания фурункула вокруг стержня просвечивает желтоватый гной. Отмечаются нарастающие дергающие боли.
У детей младшего возраста опухание щек нередко провоцируется поверхностными пиодермиями, возникает на фоне гнойничковых высыпаний. Тяжелой формой поражения кожи лица у взрослых и детей является рожа. Заболевание манифестирует зудом, распиранием, ощущением жжения. В последующем щека отекает, на ней образуется очаг четко очерченной гиперемии с неровными краями, напоминающий географическую карту. Наблюдаются лихорадка, интоксикационный синдром.
ЛОР-болезни
Небольшая отечность щек возможна при развитии острого гайморита или обострении хронического воспаления верхнечелюстных пазух. В числе других симптомов выявляются боли, нарушения носового дыхания, выделения из носа, слабость, повышение температуры, признаки интоксикации. Больных с крупными одонтогенными кистами околоносовых пазух беспокоит ощущение напряжения и тяжести. Объективно обнаруживается разлитая припухлость щеки на стороне поражения, выпячивание дна полости носа.
Другие причины
Опухание одной либо двух щек отмечается при следующих патологиях:
Диагностика
Определением причины опухания щек занимаются стоматологи и челюстно-лицевые хирурги. По показаниям пациента направляют к другим специалистам: отоларингологам, офтальмологам, дерматологам. Для уточнения диагноза могут проводиться следующие процедуры:
Лечение
Помощь на догоспитальном этапе
Абсолютное большинство причин опухания щеки требуют врачебного вмешательства и не могут быть устранены с помощью самолечения. Исключением являются легкие травмы: ушибы, небольшие гематомы щеки, к которым в первые дни следует прикладывать холод, а в последующем – сухое тепло. При интенсивной боли, нарастающем отеке, признаках общей интоксикации обращение к врачу должно осуществляться в экстренном порядке.
Консервативная терапия
Тактика лечения определяется особенностями заболевания. При стоматологических патологиях производится комплексное лечение периодонтита или пульпита. Пациентам могут быть назначены следующие лекарственные препараты:
Наряду с медикаментозной терапией по показаниям проводятся физиотерапевтические процедуры. Используются лазеротерапия, лекарственный электрофорез, УВЧ, другие методики.
Хирургическое лечение
С учетом особенностей патологического процесса могут выполняться следующие хирургические вмешательства:
Артроз височно-нижнечелюстного сустава (ВНЧС)
Артроз височно-нижнечелюстного сустава – коварное заболевание: человек длительное время не подозревает, что его сустав разрушается. Воспаления нет, боль – так это простуда, коренной зуб ноет, отит… А если и есть некая тревога, то, к сожалению, начинается безрезультативный поход по терапевтам, хирургам, невропатологам. Боль тем временем иррадирует в ухо, висок, затылок. Появляется головокружение и шум в ушах, однако поставить точный диагноз и начать лечение сложно: ранние органические изменения не проявляются как клинически, так и рентгенологически.
Поэтому, даже если сейчас ничего не болит, внимательно прочитайте статью. А если диагноз «Артроз ВНЧС» подтвержден – не паникуйте. Болезнь лечится, главное – делать все правильно.
Что такое артроз ВНЧС
Артроз ВНЧС – болезнь, разрушающая компоненты, образующие сустав (греч. arthron сустав, суффикс оз – разрушение). Сначала разрушается суставной хрящ, затем в суставных элементах возникает:
Затем сустав увеличивается, сдавливает нервные окончания, расположенные рядом. Боль отдает в ухо, затылок, зубы. При движении челюсти появляется специфическое щелканье (окклюзионно-артикуляционный синдром).
Коды МКБ М.19. 0 (1, 2, 8 – меняется последняя цифра)
Причины артроза височно-нижнечелюстного сустава
Этиологические факторы артроза (без чего болезнь не развивается):
Диагноз «артроз ВНЧС» ставят даже детям. У новорожденных болезнь развивается в результате родовой травмы. Дисфункция в суставе из-за различных нарушений прикуса отмечается у 40% детей от 4 до 14 лет, но только у 1% рентген выявляет клювовидный (миогенный) артроз.
В климактерический период вероятность развития артроза из-за эндокринных нарушений повышается. С возрастом возможно развитие старческого, т.е. инвалютивного артроза, когда хрящевая ткань не может восстановиться, усыхает и разрушается.
В зоне риска находятся люди, чья профессиональная деятельность связана с неадекватной нагрузкой на сустав (скрипачи), или страдающие спазмом жевательных мышц (бруксизм).
Симптомы артроза ВНЧС
Первые признаки
Человек может предположить, что у него артроз челюсти, когда после прогулки по врачам и выполнения их рекомендаций боль в затылке, ухе, при жевании, снижение слуха на одной стороне, щелчки и др. – не проходят.
Из-за особенностей строения сустава организм успевает включить компенсаторный механизм, поэтому длительной ноющей боли нет, за счет принимаемых лекарств она успешно исчезает на некоторое время.
Явные симптомы
Явных симптомов (но при этом на 100% также нельзя сказать, что это артроз) всего 2:
Нужно немедленно обратиться к врачу.
Чем опасно заболевание
Артроз ВНЧС – тихий и незаметный, люди живут с болезнью годами, даже не подозревая о проблеме. А зря.
Степени артроза ВНЧС
В РФ принята классификация артрозов по Косинской, в которой учитывается как симптоматика, так и данные на рентгенографии. Однако НВЧС – исключение из правил: сустав «висит», удерживаясь мышцами и связками, и не испытывает сравнимых с другими суставами весовых нагрузок.
Когда на 1 стадии по Косинской происходит суживание суставной щели, одновременно увеличивается давление на челюсти, что приводит к проблемам с зубами, однако сохраняет расстояние. Процесс это постепенный, поэтому на МРТ этот момент можно зафиксировать, но поскольку нет симптомов, свойственных заболеванию в начальной стадии, нельзя однозначно сказать, что это артроз 1 стадии. Только на 2 стадии, когда проявляются симптоматика (боль, асимметрия лица и др.), и больной, наконец, обращается к врачу, ставят диагноз.
3 стадия по Косинской: отсутствие суставной щели, склерозирование, некроз, невозможность открыть рот, жевать и говорить.
Возможные осложнения
Артроз – проблема не только сустава. Компенсаторно, стремясь сохранить жевательную функцию, организм перераспределяет нагрузку, что приводит к выпадению зубов, быстрому их истиранию.
Перенесенные заболевания отразятся синовитом ВНЧС, а дальше воспалительный процесс затронет ухо и нос (со снижением слуха, заложенностью носа с одной стороны), появится головная боль, которая может отдавать в шею, затылок и не прекращаться.
Лицо потеряет симметрию, станет пастозным (кожа на вид рыхлая, мелко-отечная, сероватого оттенка). Питание возможно только через трубочку, уже на второй стадии теряется возможность полностью открыть рот
Обострения
Артроз не артрит, у хронического заболевания нет периодов обострения. Но это не означает, что боль будет одинаково ноющей. Воспалительный процесс (простуда, инфекция, вирус) переходит на сустав с развитием синовита. Появляются отечность, боль, которая может проявиться в любой радиальной точке (от зубов до затылка). Очаг воспаления расширяется, под угрозой ротовая полость, уши, дыхание носом.
Нужно понимать, что рядом расположен мозг. И не стоит ждать, когда некрозированная ткань даст онкологию.
Виды артроза височно-нижнечелюстного сустава
Чтобы лечение принесло результат, важно понимать, что существует несколько видов артроза нижней челюсти.
Деформирующий артроз
Артроз ВНЧС обычно развивается после травмы. Клиническое течение зависит от характера роста и места разрастания остеофитов (в сторону мягких тканей или суставной впадины). Если костное разрастание направлено к мягким тканям, болезнь длительное время протекает бессимптомно. Если остеофит растет в полость суставной впадины, появляется локальная острая боль, возникающая при ограниченном движении челюстью. Щелканье, хруст глухие, иногда появляются хлопающие звуки.
Сустав деформируется с разрастанием мыщелка, возникают изменения в синовиальной оболочке и сопровождаются геморрагическим синовитом. Причина этого – раздражение ВНЧС, вызванное множественным наличием отмерших и отторгнутых хрящевых клеток (внутрисуставный детрит). Синовиальные ворсинки на внутренней оболочке сустава увеличиваются, в них откладывается жир. Изредка они перерождаются, образуя островки костной и хрящевой ткани (метаплазия), которые отделяются от суставной поверхности и образуют внутрисуставные свободные тела.
Вирусные и инфекционные заболевания в этот период воспаляют суставную оболочку, ускоряя разрушение хряща и кости.
Асимметрия лица проявляется не у всех больных с диагнозом деформирующий артроз. Это зависит от компенсаторных возможностей нейромышечного комплекса и от функционального пришлифовывания суставных поверхностей.
Склерозирующий артроз
Склерозированными могут быть не только сосуды. При артрозе склерозируются (костная ткань заменяется плотной соединительной) 2 верхних слоя кости. При этом происходит некоторое уплотнение головки с последующим расширением. Поскольку замена – процесс небыстрый, организм успевает компенсировать изменения. Поэтому болезнь на начальных стадиях проходит незаметно.
Неоартроз (постинфекционный артроз ВНЧС)
Болезнь – следствие острого воспалительного процесса в ВНЧС, при повторных ОРВИ и при присутствующем дисфункциональном синдроме челюсти (вывих, нейромускулярный, окклюзионно-артикуляционный). Протекает бессимптомно. При обострении хронического воспаления отмечают:
На рентгене видны узуры (исчезновение костно-хрящевой ткани), изъяны сочленяющихся поверхностей костей, иногда полное отсутствие мыщелков.
Миогенный артроз ВНЧС
В ортопедии выделяют отдельный вид деформирующего артроза ВНЧС, миогенный. Его отличие: клювовидное костное разрастание на передней поверхности мыщелка.
Миогенный артроз возникает по причине длительного спастического напряжения литеральной (боковой) крыловидной мышцы. Ее средние пучки прикреплены к передне-внутренней поверхности мыщелка и его отростка. Длительный мышечный спазм приводит к нарушению координации мышечных сокращений, костные балки меняют направление, вытягиваются, располагаясь по ходу тяги сухожилия. Если спастическое сокращение мышцы продолжится, кости, образующие сустав, начнут разрушаться.
Отличия от других форм:
Начальные стадии заболевания протекают бессимптомно. Остеофит растет на передней поверхности мыщелка постепенно, не трется о твердые ткани, в мягких образует ложе. В области сустава нарушается питание, на лице может быть небольшой отек, сосудистые сеточки – но очень часто это объясняют усталостью, перегрузками, не обращая внимания на ВНЧС. Болевые симптомы возникают в момент вывиха, подвывиха нижней челюсти. Поскольку движение челюстью в таких случаях атипично, остеофит травмирует мягкие ткани, раздражая нервные окончания – появляется сильная боль (больно жевать твердую пищу), выраженная отечность, щелканье, слабая припухлость и побледнение лоскута кожи (пастозность). В момент открывания рта челюсть начинает смещаться в сторону.
Обменный артроз
Это редкий вид заболевания, возникающий при нарушении солевого обмена в организме. Причина в игольчатых кристаллах мочевой кислоты, оседающих в ВНЧС. У больных сначала поражаются крупные суставы, они долгое время страдают от обменного полиартрита, визуальное проявление которого «подагрические шишки» на суставах.
На рентгенограммах при обменном артрозе мыщелок покрыт белесоватыми игольчатыми, не проницаемыми для рентгена завитками различной формы.