если после утрожестана нет месячных что делать
Когда приходят месячные после отмены «Утрожестана»
автор Гульнара Кливленд обновлено 15 января 2019 вопросы и ответы 1 комментарий
Через 1-3 дня после последнего приема «Утрожестана» начинаются месячные. Однако статистика «Русского медицинского журнала» свидетельствует, что менструация может вернуться и на протяжении 3-6 дней. Отмечен случай нормализации цикла на 11 день после окончания курса. Обычно «Утрожестан» назначают с 16 либо 17 дня по 25 или 26 день цикла. Этого достаточно, чтобы установить цикл в случае его нарушения. Первый день начала менструации после приема «Утрожестана» устанавливается как первый день нового цикла.
«Утрожестан» — биоидентичный гормон, имеющий ту же химическую структуру, что и «родной» гормон прогестерон, вырабатываемый организмом.
Препарат почти не вызывает побочных явлений, зато эффективен при установлении месячного цикла, помогает удержать и доносить беременность.
Вводится курсами, орально или интравагинально. Этот препарат в мягких капсулах стал спасением для женщин, чей цикл разлажен либо беременность под угрозой. Утрожестан (в быту нежно называемый «утриком») — препарат первого выбора российских гинекологов.
Возможные причины задержки месячных
Месячный цикл женщины — основа ее плодоношения — до обидного переменчив, подвержен влиянию психосоматических и патологических причин. Если тест отрицательный, то кроме беременности, у задержек могут быть следующие причины:
Определить заболевание поможет врач, он же изберет лечение — при содействии пациентки. Если женское недомогание вызвано гормональными изменениями, назначается терапия «Утрожестаном» или другими биоидентичными препаратами.
Что делать если нет месячных
Первым делом — пойти к врачу, сдать анализы, помня при этом, что концентрация гормонов в крови колеблется в зависимости от фазы цикла. Анализ на гормоны сдают в период их максимального значения. В случае с прогестероном — на 22-23 день.
Не стоит волноваться из-за задержки в 3-5 дней — это вариант нормы. Задержка на 7-10 дней — уже повод насторожиться. Если же прошло более 35 дней от последнего дня менструации — пора искать причину и начинать лечение.
Часто причина задержки после курса «Утрожестана» проста и прекрасна — беременность.
Профилактический осмотр у гинеколога ответственный человек проходит минимум раз в год, после 40 лет — раз в полгода.
Как «Утрожестан» влияет на цикл
Менструальный цикл имеет три фазы — эстрогенную, овуляционную и прогестероновую.
Первая фаза начинается с первого дня менструации, с момента начала созревания яйцеклетки под воздействием гормона гипофиза. Яйцеклетка созревает в мешочке — фолликуле. Клетки мешочка собирают все больше эстрогенов. Они вызывают разрастание слизистой оболочки матки (эндометрия), в котором должна закрепиться новая жизнь (если произойдет оплодотворение). Яйцеклетка созревает, количество эстрогенов достигает пика и начинает уменьшаться. Теперь на сцену выходит другой гормон — лютеин (прогестерон), который вызывает разрыв мешочка-фолликула и выход яйцеклетки.
Вторая фаза — овуляция. Она припадает на самый пик менструального цикла — 14-17 день для цикла в 28-29 дней. Яйцеклетка отправляется в маточную трубу, где есть шанс оплодотворения сперматозоидом.
Третья фаза — прогестероновая. Прогестерон вырабатывается временной железой, возникшей на месте разорванного фолликула. Эта железа называется желтое тело. Оно и наращивает объемы прогестерона, который уменьшает разрастание эндометрия и вырабатывает секрет, необходимый для закрепления и развития зародыша.
Прогестерон подавляет избыточное сокращение мускулатуры матки и предупреждает отторжение зародыша. Если зародыша нет, прогестерон за ненадобностью падает, слизистая оболочка матки, не дождавшись младенца, отторгается и выводится из тела вместе с менструацией. В этот же день всё начинается сначала — на трон восходит новая яйцеклетка.
Этот совершенный механизм нарушается, если прогестерона мало. Месячные идут скудные или вовсе исчезают, наступает бесплодие или невынашивание — «привычные выкидыши». Тут и назначают «Утрожестан» — обычно интравагинально, для большей концентрации в стенках матки.
Назначают «Утрожестан» и при избытке эстрогенов — прогестерон выравнивает баланс, подавляя выработку гормонов эстрогенной группы. В результате женщина избавляется от мастопатии, миомы, ПМС и других состояний, связанных с гормональными перекосами.
Скудные месячные
Скудные месячные (гипоменорея) — не обязательно свидетельство болезни. Бывают счастливицы, у которых врожденная короткая и скудная менструация (первичная гипоменорея). Тревогу должна вызвать гипоменорея вторичная — когда оскудение наступило внезапно, после нормальных месячных.
Часто причиной этого нарушения выступают:
Скудные месячные бывают и после окончания лечения «Утрожестаном», на фоне установления нового гормонального уровня после отмены лекарства. Скудные, коричневатые месячные не должны пугать — цикл вскоре нормализуется. Однако важно строго соблюдать схему, прописанную врачом. Испортить себе гормональный фон просто, выправить намного сложнее.
Скудные месячные после «Утрожестана» могут быть связаны с иными причинами — дефицитом эстрогенов, поздней овуляцией, патологическими изменениями матки, возрастными изменениями. У женщин после сорока задержки и скудные месячные — вариант нормы, примета пременопаузы. Такую женщину может поджидать ловушка: симптомы гипоменореи немудрено спутать с беременностью.
Правила приема «Утрожестана» для вызова месячных и советы
То, что написано в этом разделе, не заменит рекомендаций специалиста. Но зато, как мы надеемся, повысит осведомленность женщины.
Утрожестан хорошо всасывается в слизистые оболочки ЖКТ и влагалища. Уже через 1-3 часа после орального приема в крови скапливается лечебная доза прогестерона, которая работает около 8 часов. Во влагалище капсулы растворяются и попадают в кровь через 2-6 часов, при введении дважды в сутки «Утрожестан» работает 24 часа.
Нет золотой дозы для всех. Есть усредненная, рекомендованная разработчиками (внутрь по 100 мг дважды в день или 100 мг утром и 200 мг вечером, со второй половины менструального цикла, т.е. с 16-17 по 25-26 день).
Доза корректируется индивидуально для каждой пациентки. Учитывается возраст, недомогание, вес, образ жизни, анализы и симптомы.
При интравагинальном приеме капсулы вводятся на максимально возможную глубину 1-2 раза в день. Если прием — раз на день, то вводить лучше перед сном. Бывает, врач назначает смешанную схему приема — орально и интравагинально.
Побочные эффекты
Незначительны для здоровых женщин, но опасны для женщин со следующими заболеваниями:
Осторожность следует проявить и в следующих случаях:
При оральном приеме возможны вялость, сонливость, головокружение, тошнота, сокращение цикла, зуд, аллергия, застой желчи (желтоватые кожные покровы).
Алкоголь и «Утрожестан»
Производитель Безен Хелска в инструкции не упоминает о несовместимости препарата с алкоголем. Зато прекрасно изучен вред алкоголя для женского организма. Прежде всего, алкоголь расстраивает гормональный баланс. Нет смысла пить «Утрожестан», если его действие будет нивелироваться выпивкой.
Образование высшее медицинское, специальность акушерство и гинекология, училась в Казанском государственном медицинском университете. Соавтор научных публикаций.
Здравствуйте, скажите пожалуйста после отмены утрожестан месечные пришли в виде одной капли что делать
Менопаузальная гормонотерапия (МГТ)

Почему же процент женщин, принимающих МГТ, остается невысоким?
Крупное американское исследование WHI (Women’s Health Initiative, 2002 г.) вызвало драматический период в судьбе менопаузальной гормонзаместительной терапии, что способствовало резкому сокращению МГТ в большинстве стран мира, появлению страхов и сомнений в отношении пользы и рисков.
Преждевременное завершение части исследования по менопаузальной гормонзаместительной терапии (МГТ) привлекло к себе всеобщее внимание. Как женщины, так и врачи чувствовали себя обманутыми, так как терапия, которая до этого считалась полезной для здоровья в долгосрочной перспективе, теперь оказалась опасной. Отличающийся от фактического изложения пресс-релиз предварительной работы прогремел в СМИ за неделю до того, как сама статья стала доступна для большинства читателей. Сообщалось, что исследование было остановлено в связи с повышенным риском развития рака молочной железы, связанным с заместительной гормональной терапией. На самом деле, в скорректированном анализе связь МГТ и рака молочной железы не была статистически значима!
Последующий углубленный анализ результатов WHI показал, что МГТ характеризуется благоприятным профилем пользы/риска у более молодых женщин, которые начинают терапию в близкие к менопаузе сроки. Эти результаты характеризовались сходным защитным воздействием терапии в отношении ИБС и снижения общей смертности, которые были продемонстрированы ранее в крупномасштабных наблюдательных исследованиях с участием относительно молодых женщин. После WHI широкое распространение получила так называемая временная гипотеза или гипотеза «окна терапевтических возможностей», согласно которой существует различное влияние МГТ на атеросклероз и связанные с ним клинические события в зависимости от возраста женщины и времени начала использования МГТ по отношению к моменту наступления менопаузы.
Основными недостатки данного исследования являлись:
Что же происходит с женским организмом в 45-55 лет?
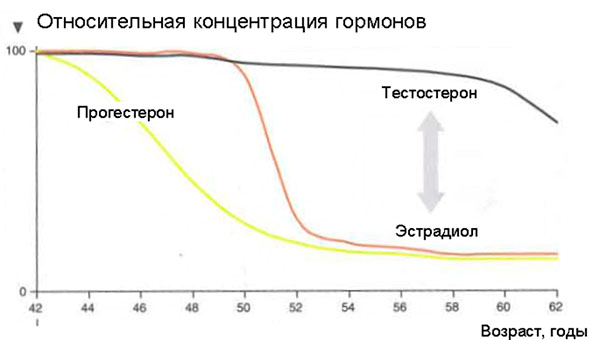
Что будет если МГТ не проводить?
А зачем нужно так «рисковать» и принимать «страшные» гормональные препараты при наступлении менопаузы? Ведь это естественный процесс, может, пусть все идет, как заведено природой? — Но тогда мы неизбежно столкнемся с заболеваниями, которые также предопределены природой.
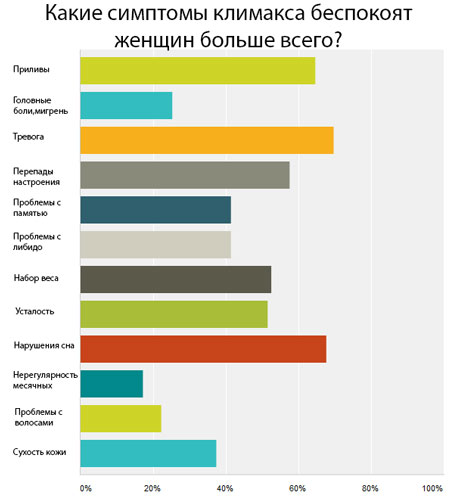
Сначала появляются ранние симптомы:
Через некоторое время появятся и поздние нарушения, связанные с длительным дефицитом половых гормонов:
Какое обследование проводится перед МГТ
Перед назначением менопаузальной гормональной терапии необходимо обследование (впрочем, которое необходимо проводить хотя бы раз в год и без терапии всем сознательным женщинам старше 45 лет).
Дополнительные обследования (при соответствующих данных анамнеза):
Когда пора начинать менопаузальную гормональную терапию?
Но проблема в том, что диапазон нормы ФСГ огромен, и для каждой женщины уровень свой. В идеале нужно сдать анализы крови на гормоны в период максимального расцвета – с 19 до 23 лет. Это и будет вашей индивидуальной идеальной нормой. А начиная с 45 лет ежегодно сверять с ней результаты. Но даже если вы впервые слышите о ФСГ – лучше поздно, чем никогда: в 30, 35, 40 лет имеет смысл выяснить свой гормональный статус, чтобы ближе к критическому возрасту было, на что ориентироваться.
Как самостоятельно понять, что пришло время МГТ?
Уровень эстрогенов снизился, если:
Препаратов огромное количество, какие из них наиболее безопасны?
Действует принцип «минимальности» и «натуральности»!
Для менопаузальной гормональной терапии применяются различные препараты, которые могут быть разделены на несколько групп:
«Натуральные» эстрогены – это препараты эстрогенов, которые по химической структуре идентичны эстрадиолу, синтезируемому в организме женщин. Благодаря современным технологиям создан синтетический эстрадиол, но по своей химической структуре он идентичен натуральному Эстрадиол–17b.
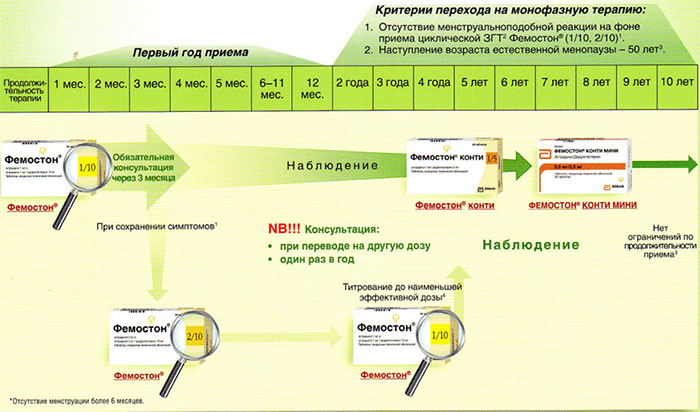
На сегодняшний день таким критериям более всего соответствует препарат Фемостон. Препараты линейки фемостона имеют различные дозировки, что укладывается в один из основных постулатов современной концепции МГТ – использование наименьшей возможной дозировки, которая сохраняет эффективность.
Препараты для двухфазной терапии – когда еще есть месячные
Фемостон 1/10 и Фемостон 2/10
В состав Фемостона 1/10 входят 28 таблеток. 14 белых, содержащих 1 мг Эстрадиола, и 14 серых, содержащих 1 мг Эстрадиола и 10 мг Дидрогестерона.
Состав Фемостона 2/10 отличается только количеством Эстрадиола
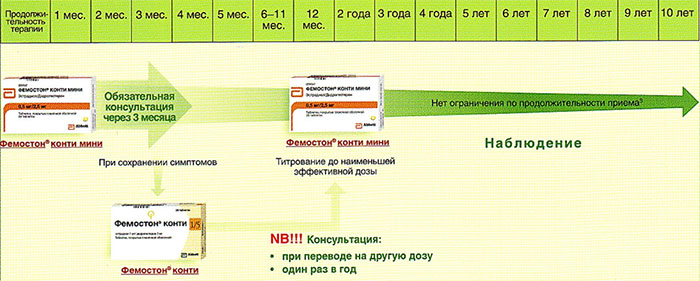
Препараты для монофазной терапии – когда месячные отсутствуют
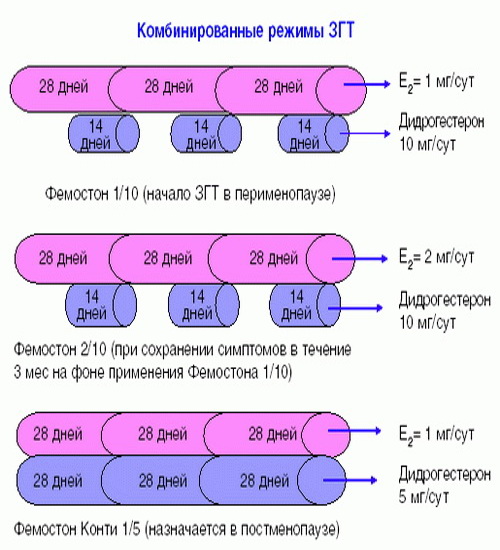
В состав Фемостона конти 1/5 входят 28 таблеток, содержащих 1 мг Эстрадиола и 5 мг Дидрогестерона.
В состав Фемостона мини 0,5/2,5 входят 28 таблеток, содержащих 0,5 мг Эстрадиола и 2,5 мг Дидрогестерона.
Ниже представлена более подробная схема первоначального назначения препаратов фемостон в пременопаузе (то есть до прекращения менструаций, но при наличии характерных климактерических симптомов). Пациенткам, у которых менструации не прекратились, рекомендуют начинать лечение в первый день менструального цикла. Пациенткам с нерегулярным менструальным циклом целесообразно начинать лечение после 10-14 дней монотерапии прогестагеном («химический кюретаж»).
Далее Вашему вниманию представлен алгоритм первоначального назначения препарата фемостон в постменопаузе (то есть когда уже прошел год и более после последней менструации).
Какой способ применения препаратов лучше?
Трансдермальное (накожное) нанесение позволяет избежать первой стадии печеночного метаболизма, благодаря чему колебания концентрации эстрадиола в плазме крови при применении накожных препаратов незначительны. Метаболизм и выведение эстрадиола при трансдермальном введении подобен метаболизму натуральных эстрогенов.
Большинству пациентов желательно использовать оптимальную и наиболее безопасную на сегодняшний день схему: Дивигель накожно + Утрожестан интравагинально.

Схема приема для женщин, у которых сохранена менструальная функция, назначается врачом. Обычно средство прописывают циклом с первого дня после окончания менструации (5 день цикла) в течение 25 дней, после овуляции (c 16 по 25 день цикла) нужно добавлять препараты гестагенов.
Утрожестан – содержит прогестерон микронизированный, существует в двух формах — 100 и 200 мг.
При МГТ в постменопаузе в непрерывном режиме препарат Утрожестан применяется в дозе 100 мг с первого дня приема эстрогенов.
При болях в молочной железе можно добавить прожестожель ежедневно по 1 дозе на каждую молочную железу 2-4 недели.
Противопоказаниями для заместительной гормонотерапии являются:
Нужен ли женщинам тестостерон?
Согласно рекомендациям Международного общества по менопаузе (International Menopause Society (IMS)) основное показание для применения тестостерона – лечение уменьшенного сексуального влечения, которое заставляет данную женщину испытывать значительные страдания. До рассмотрения вопроса о проведении терапии тестостероном необходимо решить вопросы, связанные с другими причинами нарушенного сексуального желания и/или возбуждения. К ним относятся диспареуния, депрессия, побочные эффекты лекарственных препаратов, проблемы взаимоотношений и другие проблемы со здоровьем, влияющие на женщину или ее партнера.
В настоящее время возможно применение трансдермальных препартов. На отечественном фармацевтическом рынке существует только один вариант – Андрогель, но его применение у женщин является «off-label», то есть не разрешено инструкцией. Обычно назначается 1/5 пакета в день (то есть 1 г геля/10 мг тестостерона).
Еще более перспективным может стать интравагинальная форма тестостерона, которая также может оказывать благоприятное действие при лечении вульвовагинальной атрофии.
Ключевые положения по применению препаратов тестостерона
Самые частые заблуждения:
А как же рак молочной железы, ведь это самая главная причина смерти у женщин?
В этом утверждении много заблуждений. На самом деле рак молочной железы – причина смертности в 4% случаев. Ведущая причина преждевременной смерти – сердечно-сосудистые заболевания (50%), которые запускает инсулинорезистентность. А она возникает на фоне гормональных нарушений.
Гормоны вызывают побочные эффекты и от них толстеют?
Новые низкодозированные и высокоселективные препараты направлены четко на мишень. Врачи на протяжении многих лет наблюдали за тысячами женщин, которые получали МГТ? Сегодня уже есть уникальные гестагены, метаболически нейтральные, они не приводят к ожирению и вместе с тем не понижают тестостерон, если у женщины нет его избытка. Выработаны и новые схемы лечения. Иногда при применении таблеток с эстрогенами, где-то в 10% случаев, бывают головные боли и боль в венах. В этом случае они заменяются на трансдермальные формы в виде геля.
Зачем мне принимать гормоны, если у меня нет приливов и отличное самочувствие?
Вместе с падением уровня гормонов возникает риск развития возрастных болезней: повышается артериальное давление, возникает ожирение, увеличивается риск развития сахарного диабета второго типа, подагры, остеопороза и онкологических заболеваний.
Вместо таблеток лучше принимать травы и различные фитоэстрогены?
Эффективность данных препаратов по устранению вазомоторных симптомов составляет 30%, что равно эффективности плацебо. При этом данная группа препаратов никаким образом не оказывает профилактического действия на возрастные заболевания (сердечно-сосудистые, онкологические заболевания, остеопороз, ожирение и сахарный диабет).
Менструация после ЭКО

Когда же начинаются месячные после ЭКО? Что считать именно месячными, ведь после подсадки эмбриона и в норме бывают кровянистые выделения? В каком случае нужно срочно звонить или идти к врачу, а когда ситуация терпит? И, наконец, как понять, когда надежды уже нет?
Месячные после ЭКО
Когда начнется менструация после ЭКО, зависит от двух факторов:
 Первый. Было ли оплодотворение успешным или нет
Первый. Было ли оплодотворение успешным или нет
Для того, чтобы эмбрион мог имплантироваться, необходимо всего 40 часов. В этом случае примерно к 3 суткам женщина может заметить скудные кровянистые выделения, может также болеть живот «как при месячных». Переживать по этому поводу не нужно, бежать делать тест на ХГЧ – тоже еще рано. Пронаблюдайте за собой: если такая «мазня» становится все более скудной, а потом прекращается, определять заветный гормон можно уже через 5-6 дней (хотя лучше – все-таки на 14-15 день).
Есть здесь и такое «но». Эмбрион может развиваться в полости матки и прикрепиться аж к 10 дню после подсадки. Это – вариант нормы, который называется поздней имплантацией. Тогда нужно смотреть:
Внимание! Кровянистые выделения, которые длятся дольше, чем 10 дней, это уже не месячные, а маточное кровотечение!
Внимание! Появление таких симптомов, как подташнивание, увеличение молочных желез, изменение настроения, изменения вкуса до 14 дня нельзя расценивать как беременность!
Второй. Какие имеются особенности у организма
Здесь важно, какой был гормональный фон до протокола, какой был цикл до начала применения препаратов-гормонов. Имеет значение также, какой протокол был применен. Организменный фактор – наиболее трудно прогнозируемый.
Именно от ваших личных особенностей зависит, если месячные пошли раньше срока или, наоборот, прошло уже 14 дней, тест на ХГЧ отрицательный, а менструации все нет. Для выяснения причин и выявления отклонений, которые могли проявиться именно на фоне ЭКО, нужно обращаться к гинекологам.
Консультация врача необходима, если беспокоит вопрос «что делать, если менструационный цикл нарушен?»
Месячные после неудачного ЭКО

Если этого не произошло, нужна врачебная консультация! Причины могут быть разными, в том числе это и вредные привычки женщины, и испытанный психологический стресс, который отрицательно влияет на гипофиз, вызывая гормональный сбой.
Что считать нормой после неудачного протокола:
Первая менструация после ЭКО «имеет право» быть необычной. На второй месяц также могут быть отклонения, но обильного выделения крови уже не должно быть. В целом, менструальный цикл может устанавливаться еще около года, что не должно вызывать панику.
Внимание! В первые 2-6 месяцев после неудачного ЭКО максимальны шансы наступления естественной беременности!
После ЭКО нет месячных и тест отрицательный
Если нет месячных после неудачного ЭКО, не стоит думать о врачебной ошибке! Тем более нельзя принимать какие-либо препараты для поддержания беременности. Если на 14 день после подсадки эмбриона ХГЧ отрицательный – Вам придется пережить эту неудачу, но при этом обязательно обратиться к врачу для выяснения причин задержки.
Консультация врача должна быть срочной (по телефону – с лечащим врачом, а если он не отвечает – в любом круглосуточном гинекологическом стационаре) в таких случаях:
Таким образом, если вы сдаете кровь на ХГЧ на 14 день после подсадки эмбриона, и результат – отрицательный, данное состояние нужно расценивать как задержку месячных. Это требует обращения к врачу и обследования!




 Первый. Было ли оплодотворение успешным или нет
Первый. Было ли оплодотворение успешным или нет