если связки не смыкаются что делать
Консультация для педагогов «Несмыкание голосовых связок»
Инна Козлова
Консультация для педагогов «Несмыкание голосовых связок»
Проблемы с голосом доставляют человеку массу неудобств, ведь говорить для человека то же самое, что дышать и ходить. Нарушение функций голосовых связок мешает полноценно работать людям, которые по роду деятельности вынуждены много разговаривать.
Возможно ли избежать утраты голоса и как быстро его восстановить? Действительно ли все болезни от нервов и дисфункция голосовых связок зависит от нашего образа жизни?Давайте разбираться. Итак,повреждение связок, воспаление влечет нарушения голоса — хрипоту, осиплость, гнусавость, а иногда и полную потерю. Неполное смыкание голосовых связок в медицинской терминологии называют функциональной дисфонией.
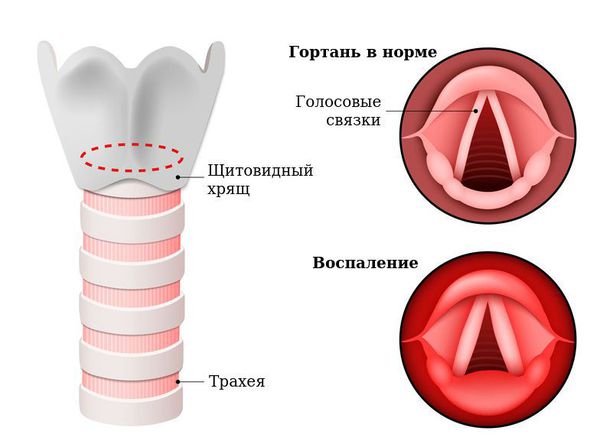
ГОЛОС ВОЗНИКАЕТ БЛАГОДАРЯ ГОЛОСОВЫМ СВЯЗКАМ.
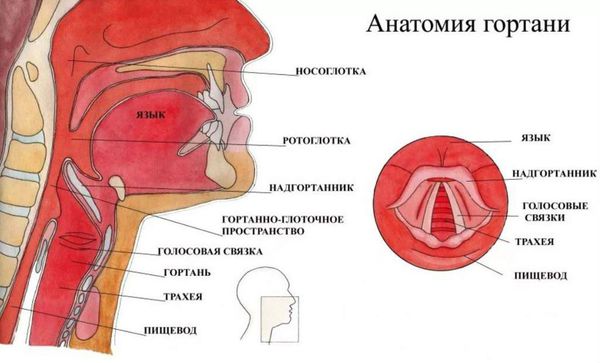
А что это?Голосовые связки состоят из мышечной и соединительной ткани, покрытые слизистой оболочкой. Они расположены посередине гортани и по внешнему виду напоминают щель. Когда человек выдыхает воздух, связки смыкаются и щель закрывается. При нормально натянутых связках человек произносит различные звуки.
ПРИЧИНЫ НЕСМЫКАНИЯ:
*голосовое перенапряжение (первыми в группу риска попадают певцы, экскурсоводы и учителя);
*осложнения заболеваний дыхательных путей (ангина, ОРВИ, трахеит, грипп могут спровоцировать воспаление в гортани, а именно острый ларингит, который пагубно воздействует на связки);
*травмы гортани или последствия хирургического вмешательства;
*психологический фактор (после эмоциональной травмы голос человека заметно слабеет, связки перестают полноценно смыкаться во время произношения слов, но полноценно работают при кашле);
*гормональный дисбаланс (во время полового созревания у мальчиков «ломается» голос, что обусловлено неполнотой смыкания голосовой щели);
*хроническая усталость (постоянное нервное и физическое перенапряжение негативно сказывается на голосовой функции).
Среди пациентов фониаторов (врачей,лечащих голос) процент женщин составляет около 90 %. Женские голосовые связки более уязвимы к внешним раздражителям, они короче и уже.
Главным признаком нарушения работы голосовых связок является изменение голоса, внезапное или постепенное. Голос может внезапно исчезать,но через какой-то промежуток времени возобновляться.
Поскольку дисфония насчитывает несколько разновидностей,то симптомы тоже разнятся:
*гипотонусная дисфония — тонус голосовых складок понижен, и они смыкаются не полностью, характеризуется уменьшением силы голоса, хрипом, больной быстро устает во время разговора;
*гипертонусная дисфония — голос приобретает резкость, напрягаются мышцы шеи из-за увеличенного тонуса голосовых связок;
*мутационная — гормонозависимая дисфония, которой подвержены мальчики в период полового созревания;
*афония — абсолютная утрата звука, человек может говорить только шепотом;
*психологическая дисфония — потеря голоса, спровоцированная эмоциональной травмой;
*фонастения — ослабленное смыкание связок из-за истощения нервной системы. при этом отоларинголог не наблюдает воспалительных процессов носоглотки, а пациент жалуется на першение, осиплость.
Дисфония на фоне неполноценного смыкания связок может длиться годами, если не заниматься лечением серьезно, то заболевание приобретает хроническую форму.
Если несмыкание вызвано гормональными нарушениями, то рекомендуется пролечить первопричину заболевания.
При тяжелых случаях гипотонусной дисфонии проводится операция по восстановлению смыкания голосовой щели.
Золотое правило при лечении и профилактики всех форм патологии голосовых связок — МОЛЧАНИЕ!
Певцам запрещено петь во время респираторных болезней, перегрузка воспаленного горла негативно подействует на связки. Учителям запрещено говорить!
После лечения дисфонии и для профилактики ее появления имеет значение и питание человека:
*острые, горькие блюда, чересчур сладкие или кислые блюда раздражают слизистую связок;
*курение и алкоголь способствуют отечности;
*после длительной нагрузки (пения или длительного общения) нельзя сразу есть холодное, связки могут переохладиться;
*в рационе людей, которые по роду деятельности много говорят, должны постоянно присутствовать мед и прополис.
Для укрепления голосовых складок полезны витамины А и Е.
Заболевания, связанные с органами дыхания должны быть излечены до конца, а не до того как станет полегче.
Также не обойтись без полноценного сна и крепкой нервной системы. Учеными доказано, что женщины лишаются голоса на нервной почве в 8 раз чаще мужчин. Депрессии, переживания, страхи, тревоги истощают нервную систему, снижают тонус мышц, в том числе и голосовых связок.
Консультация для педагогов «Что такое лэпбук?» Согласно новым требованиям и целям обучения, которые обозначены в ФГОС ДО, воспитателям детского сада необходимо искать и внедрять в практику.

Консультация для педагогов «Методика Монтессори» Сегодня стало модно воспитывать детей по различным системам — Никитиным, Доумену, Монтессори и прочим. Родители ищут центры развития, отдают.



Консультация для педагогов «Русская матрёшка» Цель: познакомить с историей возникновения, видами, особенностями росписи русской матрёшки. История матрёшки Хотя матрёшка и завоевала давно.

Консультация для педагогов «Трудный родитель» Педагоги часто говорят, что самое трудное в их работе – не подготовка к занятиям, не воспитанники и не ученики, даже не отчетность, а общение.
Консультация для педагогов по робототехнике Консультация, обмен опытом для педагогов по робототехнике. В городе Биллунд, Дания, находится завод, который производит всемирно известный.
Что такое острый ларингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 15 лет.
Определение болезни. Причины заболевания
Причины острого ларингита могут быть инфекционными (связанными с патогенными микроорганизмами) и неинфекционными (асептическими).
Инфекционные причины:
Неинфекционные причины:
Если острый ларингит вызван вирусной инфекцией, то больной заразен для окружающих примерно 3-7 дней.
Факторы риска острого ларингита:
Симптомы острого ларингита
Патогенез острого ларингита
Гортань (Larynx) — это условная граница, разделяющая верхние и нижние дыхательные пути. Это своеобразный музыкальный инструмент в человеческом организме, дарующий голос. Он построен по принципу аппарата движения — в нём есть скелет (хрящи гортани) и его соединения (связки и суставы). На этом каркасе есть две полосы мышц (голосовые связки), которые тянутся вдоль верхней части дыхательной трубки (трахеи). Движения и вибрации этих мышц позволяют говорить, петь и шептать.
Вне зависимости от причины, воспаление вызывает отёк голосовых связок и сужение просвета между ними. Возникает распад белков, что приводит к повышению осмотического и онкотического давления в повреждённых тканях. Из-за разницы в давлении в область повреждения устремляется жидкость, что приводит к появлению отёков. В слизистой оболочке гортани появляются изменения:
В ответ на раздражители слизистая оболочка гортани начинает продуцировать слизь, которая также может закупоривать дыхательный просвет, как пробка. Слизь образуется специальными клетками, которые называются бокаловидными. Они располагаются в слизистой оболочке и подслизистых железах. Слизь служит для защиты эпителиальных клеток от инфекционных агентов, аллергенов и раздражающих веществ. Именно поэтому курильщики страдают постоянным кашлем с отхождением мокроты. Увеличение секреции слизи в дыхательных путях — это маркер многих распространённых заболеваний, таких как ОРВИ или аллергия.
Классификация и стадии развития острого ларингита
По характеру возбудителя:
Виды острого ларингита:
Формы острого ларингита:
Осложнения острого ларингита
Диагностика острого ларингита
Диагностика основывается на жалобах пациента на осиплость голоса, лающий кашель и хрипоту. Врач обязательно должен подробно опросить больного и выяснить, есть ли у него одышка, была ли травма незадолго до обращения и др.
Далее следует провести физикальный осмотр и определить, нет ли воспаления соседних участков — миндалин, глотки или носа. Воспаление часто говорит о наличии инфекционного заболевания.
Возможно проведение вокальной оценки с использованием специальных шкал, например шкалы GRBAS:
Каждый симптом оценивается отдельно:
Есть более простая шкала:
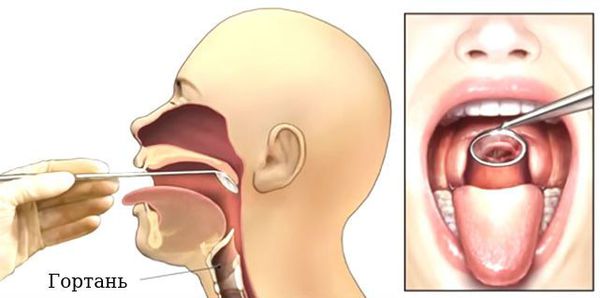
Проведение ларингоскопии — внешнего осмотра гортани и дыхательных путей зеркалом.
Ларингоскопия обязательна к выполнению, если:
Жёсткая ларингоскопия (под общим наркозом) проводится в случае подозрения на атипичное поражение (узелки, полипы, предраковые или злокачественные новообразования), а также когда необходима биопсия.
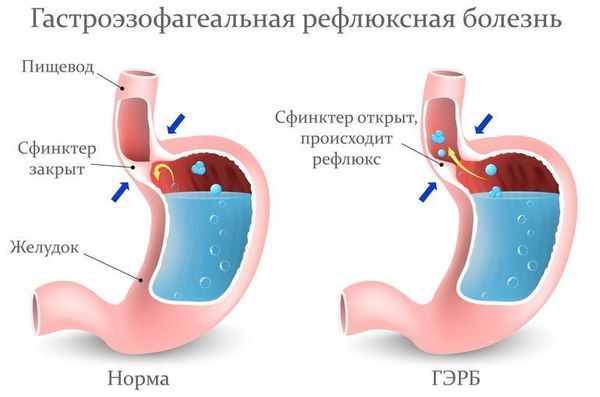
Пациентам с подозрением на ГЭР (гастроэзофагиальный рефлюкс) и ГЭРБ (гастроэзофагеальную рефлюксную болезнь) необходимо проконсультироваться у гастроэнтеролога и провести дообследование (ФГДС и пр.).
Лабораторное обследование назначается по показаниям, чаще всего это клинический анализ крови и анализ на С-реактивный белок для уточнения причины заболевания, возможно проведение аллерготестирования. КТ и МРТ являются вспомогательными методами, используются в случае неясного диагноза.
Лечение острого ларингита
Лечение зависит от причины, выявленной в ходе сбора анамнеза, а также от результата ларингоскопии. Как будет проходить лечение, амбулаторно или стационарно, в каждом случае решается индивидуально. Это напрямую зависит от степени тяжести, длительности заболевания и выраженности дыхательной недостаточности.
Лечение любого ларингита обычно включает в себя гигиену голоса:
Чтобы предотвратить пересушивание гортани, рекомендовано обильное питьё, жевательная резинка без сахара. Парацетамол или ибупрофен помогут облегчить боль и сбить высокую температуру. Полоскания горла, таблетки и спреи для местного применения не облегчают болезненность в гортани и будут полезны лишь при сопутствующем фаринготонзиллите. Необходимо избегать всего, что раздражает гортань: сигаретного дыма, кофеина, алкоголя, сухого жаркого воздуха и др.
Лечение бактериального ларингита требует назначения антибиотикотерапии (как местной — ингаляционной, так и системной). Желательно подбирать лекарства после уточнения возбудителя и определения его чувствительности к препаратам.
Лечение грибкового ларингита. Выбор лекарственного средства зависит от возбудителя и его чувствительности, возможно использование нистатина, кетоконазола, флуконазола, итраконазола, амфотерицина B.
Лечение острого аллергического ларингита с анафилаксией должно оказываться немедленно. Доврачебная помощь больному:
Лечение рефлюкс-ларингита включает комплекс мероприятий:
Прогноз. Профилактика
Острый ларингит без осложнений имеет благоприятный прогноз и проходит в течение 1-2 недель. При осложнённых формах (стенозах, гнойных процессах) необходимо оказание экстренной помощи и проведение хирургического лечения для спасения жизни. В некоторых случаях острый ларингит может перейти в хронический из-за индивидуальных особенностей патофизиологии пациента, сопутствующих заболеваний (например, сахарного диабета) или не проведённого своевременно лечения.
Рекомендации по сохранению вокального здоровья крайне просты:
Если связки не смыкаются что делать
Одностороннее ограничение подвижности голосовых складок может быть вызвано либо их параличом/парезом, либо фиксацией. Паралич/парез складок встречаются гораздо чаще, чем фиксация перстнечерпаловидного сустава или иные структурные нарушения. При фонации голосовые складки смыкаются как створки дверей на петлях; при глотании они крепко сжимаются, подобно сфинктеру.
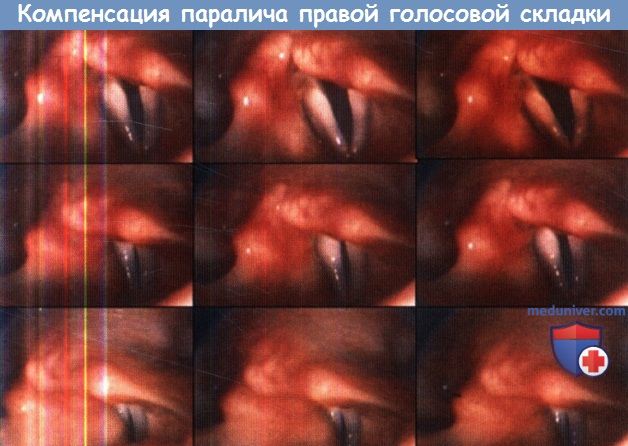
Выраженность симптомов при одностороннем ограничении подвижности будет сильно зависеть от того, в каком положении находится пораженная складка, и от степени нарушения соприкосновения складок. Чаще всего пациентов беспокоит изменение голоса, афония (отсутствие голоса), дисфония, диплофония (одновременное образование двух тонов разной высоты при произнесении одного звука).
Аспирация при неосложненном периферическом неврогенном параличе встречается редко, чаще она возникает при сочетании поражения центральной нервной системы с нарушением функции верхнего гортанного или блуждающего нерва.
а) Частота паралича голосовой складки. Из всех пациентов, обращающихся в специализированные фониатрические отделения по поводу нарушений голоса, одностороннее ограничение подвижности голосовых складок составляет 1-5% (в зависимости от профиля конкретного медицинского учреждения).
К примеру, в центре, занимающимся хирургией основания черепа и онкологией, число случаев ятрогенного паралича голосовых складок будет достаточно велико. Также односторонний парез голосовых складок встречается примерно у 1% пациентов, которым выполнялась интубация трахеи.
б) Терминология и классификация одностороннего паралича голосовой складки. Односторонний паралич голосовых складок обычно описывается по расположению неподвижной складки: медианное (по средней линии), парамедианное (около средней линии), промежуточное (частично открытая голосовая щель) и трупное (широко открытое, латерализованное).
Фиксация перстнечерпаловидного сустава может возникнуть вследствие фиброза, анкилоза или даже подвывиха. Посттравматический вывих перстнечерпаловидного сустава встречается редко.
Сделав петлю, нерв возвращается обратно к гортани, пролегая в трахеопищеводной борозде. Клиницисту важно понимать анатомию возвратных гортанных нервов, т.к. их повреждение может возникнуть абсолютно на любом уровне, от основания черепа до грудной клетки.
Также врачу необходимо знать анатомию перстнечерпаловидного комплекса. Черпаловидные хрящи соединяются с суставными поверхностями на верхней суставной площадке задней пластинки перстневидного хряща. Перстнечерпаловидные суставы являются истинными синовиальными суставами, движения которых осуществляются в трех плоскостях. Они способны не только вращаться и скользить, но также сдвигаться кпереди и наклоняться, почти «съезжая» с суставных поверхностей.
Высокая степень подвижности перстнечерпаловидных суставов, важных как для фонации, так и для дыхания, обеспечивается сложным взаимодействием наружных и внутренних мышц гортани. Голосовые отростки черпаловидных хрящей должны быть одинаковы по высоте для того, чтобы голосовые складки располагались на одном уровне. Разница в высоте голосовых отростков ведет к асимметрии голосовых складок, и, соответственно, к дисфонии.
Разница в высоте голосовых отростков является одним основанием для проведения оперативного вмешательства при одностороннем параличе гортани.
г) Причины одностороннего паралича голосовой складки. Паралитическая дисфония (односторонний паралич гортани) встречается гораздо чаще, чем фиксация перстнечерпаловидного сустава. Последняя может развиваться вследствие тупой травмы, интубации трахеи, воспаления при ларингофарингеальном рефлюксе и/или системных заболеваниях (чаще всего при ревматоидном артрите). Также к фиксации перстнечерпаловидного сустава могут приводить опухоли хрящей гортани, например, хондросаркома перстневидного хряща.
Односторонний парез гортани в большинстве случаев является идиопатическим; многие пациенты сообщают о том, что развитию пареза предшествовал эпизод инфекции верхних дыхательных путей. Далее в порядке убывания частоты следуют оперативные вмешательства на органах головы и шеи, неврологические заболевания, опухоли шеи и грудной клетки, интубация, травма шеи или грудной клетки.
За последние годы несколько изменилась частота встречаемости ятрогенных причин паралича: каротидная эндартерэктомия (38%) потеснила тиреоидэктомию (30%). Операции по поводу поражения основания черепа и новообразований головы и шеи составляют 14%, интубация трахеи— 10%. Оставшиеся 8% процентов приходятся на кардиохирургические и прочие вмешательства. Среди опухолей, вызывающих односторонний паралич голосовых складок, чаще всего встречаются рак верхушки легкого, рак щитовидной железы, рак пищевода и рак гортаноглотки.
Течение заболевания. Наиболее частым симптомом одностороннего паралича или фиксации голосовой складки является дисфония. В некоторых случаях могут присутствовать дисфагия, кашель и аспирация. При сборе анамнеза важно уточнить характер начала заболевания: внезапный или постепенный. Постепенное нарастание симптомов более характерно для опухолей, поражающих один или несколько нервов гортани, или онкологических и неврологических заболеваний.
Если паралич возник вследствие известной причины, например, оперативного вмешательства или травмы, у большинства пациентов можно ожидать восстановления нормального голоса в течение года. Нормализация голосовой функции часто возникает даже при отсутствии какого-либо лечения, она не обязательно сопровождается восстановлением подвижности голосовой складки. Возможна изокинетическая реиннервация голосовой складки, хотя и не восстанавливающая подвижность, но обеспечивающая необходимый для медиализации складки значительный мышечный тонус.
При сохранной функции второй голосовой складки эти изменения приводят к восстановлению или даже полной нормализации голоса. При отсутствии повреждении возвратного гортанного нерва можно ожидать постепенного полного восстановления подвижности голосовой складки.
Возможные осложнения паралича складки. Помимо дисфонии из-за невозможности полного смыкания голосовых складок дополнительная нагрузка при голосообразовании приводит к развитию вторичных изменений на участках соприкосновения (полипы, полипозный хордит, узелки, кисты, псевдокисты и даже гранулемы голосовых отростков). Если голосовая щель не смыкается во время глотания, может возникать аспирация и, в тяжелых случаях, пневмония.
д) Диагностика одностороннего паралича голосовой складки:
1. Жалобы. Пациенты могут предъявлять жалобы на охриплость, диплофонию (двойной тон), необходимость совершения усилий при фонации и разговоре, одинофонию (боль при фонации), чувство нехватки воздуха, повышенную утомляемость голоса, аспирацию, хронический кашель. Из-за неполного закрытия голосовой щели чаще всего возникают охриплость, потребность в дополнительных усилиях при разговоре, утомляемость голоса.
2. Осмотр. Как уже отмечалось ранее, важно уточнить время начала и длительность симптомов. Также необходимо узнать о событиях, предшествовавших потере голоса (респираторное заболевание, хирургическое вмешательство на органах шеи или грудной клетки). Необходимость восстановления функции зависит от наличия аспирации, голосовых потребностей пациента и степени, в которой нарушение голоса влияет на его жизнь.
Перед выполнением эндоскопии гортани, следует внимательно прислушаться к голосу пациента. «Влажный» голос характерен для снижения чувствительности гортани. Достаточна ли громкость голоса для разговора в тихом помещении? Достаточна ли громкость голоса для подавления фонового шума? Обратите внимание на характер кашля. При осмотре органов головы и шеи особое внимание следует уделить функции черепных нервов, а также поиску возможных новообразований (особенно щитовидной железы), которые могут вызывать вторичное нарушение подвижности голосовых складок.
Наконец, для постановки диагноза одностороннего паралича гортани требуется эндоскопический осмотр. В прошлом был широкого распространен осмотр при помощи гортанного зеркала, но к нашему времени данный метод устарел. Сейчас осмотр гортани чаще всего выполняется фиброларингоскопом. Перед осмотром пациенту желательно объяснить суть приема «иии — вдох через нос». Произнесение долгого гласного звука, например, звука «иии» приводит голосовые складки, в то время как резкий вдох носом («нюхательное» движение») открывает голосовую щель.
Прием «иии — вдох носом» является отличным способом оценить подвижность голосовых складок. Помимо степени подвижности складок, оценивается их положение, наличие атрофии или провисания, высота голосовых отростков.
При одностороннем парезе чаще всего обнаруживается ограничение подвижности и провисание голосовой складки, а также гиперкинетический механизм закрытия голосовой щели со сжатием структур надголосового пространства и глотки. При одностороннем парезе либо при двустороннем парезе со значительной разницей в натяжении голосовых складок отмечается аксиальное смещение и ротация структур гортани во время произнесения звуков высокой частоты (чаще при ослаблении перстнещитовидной мышцы и асимметричной функции внутренних мышц гортани).
Данные изменения в динамике возникают из-за несбалансированного закрытия голосовой щели при поражении только верхнего гортанного нерва. Но чаще подобные изменения встречаются при двустороннем парезе.
При одностороннем парезе стробоскопия показывает повышение амплитуды голосовой складки, свидетельствующее о снижении ее тонуса. Также при стробоскопии можно оценить форму остаточной голосовой щели, уточнить ее расположение (ближе к передним или к задним отделам). Следует обратить внимание и на степень контакта голосовых отростков (до того, как начнут действовать компенсаторные механизмы).
Наконец, необходимо оценить количество слизи в гортани, ее наличие в грушевидных синусах и в позадиперстневидной области, затекание в голосовую щель и трахею. Чувствительность можно оценить, коснувшись концом эндоскопа слизистой надголосовой области; в норме должно отмечаться закрытие голосовой щели. Для глоточной дисфунции характерно отсутствие сжимания глотки при фонации высоких звуков, а также расширение грушевидных синусов.
Сочетание снижения чувствительности, дисфункции мышц глотки и наличия стояния слизи должно насторожить врача в отношении повышенного риска аспирации (даже при отсутствии характерных жалоб, т.к. аспирация может быть скрытой).
3. Дополнительные методы обследования. Наиболее важным исследованием, позволяющим отличить парез голосовой складки от ее фиксации, является электромиография гортани (ЭМГ). Данное исследование представляет собой электрический нейродиагно-стический метод обследования, во время которого во внутренние мышцы гортани вводятся тонкоигольчатые электроды.
ЭМГ позволяет не только уточнить, какие мышцы поражены, но и спрогнозировать вероятность их восстановления. Обычно исследование проводится в срок от 2 до 6 месяцев после появления паралича/пареза. Если прогноз неблагоприятный, то нет смысла откладывать лечение на 12 месяцев, как это делалось ранее, а можно сразу переходить к процедурам перманентной реабилитации.
Для оценки степени смыкания голосовой щели можно использовать и другие аэродинамические и акустические исследования, а также электроглоттографию.
Если этиология пареза неясна, большинство врачей предпочитает для начала исключить периферическое поражение нерва: лабораторные исследования для выявления инфекционных заболеваний нервной системы (болезнь Лайма, лихорадка Западного Нила), а также КТ шеи для исключения опухолей, поражающих гортанные ветви блуждающего нерва.
При неподвижности левой голосовой складки следует как минимум выполнить рентгенографию органов грудной клетки для оценки грудного компонента левого возвратного нерва; лучше же выполнить КТ органов грудной клетки, т.к. она является более чувствительным исследованием для выявления новообразований в аортопульмональном окне. Если наличие других симптомов вызывает подозрение на демиелинизирующее заболевание, показаны МРТ головного мозга и консультация невролога.
При идиопатическом парезе гортани авторы данной статьи предпочитают в первую очередь выполнять ЭМГ гортани, которая позволяет и уточнить причину паралича, и определить сроки его возникновения («ранний» или «поздний» парез). Наличие спонтанной активности является признаком сохраненной иннервации («ранний»). Если верхний гортанный нерв не поражен (что выясняется при оценке состояния ипсилатеральной перстнещитовидной мышцы), выполняется КТ шеи (от основания черепа до верхнего средостения).
При поражении или аномалии верхнего гортанного нерва, также выполняется МРТ головного мозга и основания черепа.
Если же на ЭМГ выявляются признаки позднего паралича (крупные полифазные моторные единицы, отсутствие спонтанной активности) в лучевых методах нет необходимости. Однако в сомнительных случаях они могут использоваться для исключения периферической нейропатии (сдавления опухолью) или неврологических заболеваний (например, рассеянного склероза).
— Вернуться в оглавление раздела «отоларингология»
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021