если у ребенка высокая температура без симптомов что делать
Температура без симптомов у ребенка
Возможные причины бессимптомного повышения температуры у ребенка
Вирусные заболевания. Часто причиной бессимптомного жара у детей является заражение острой респираторной вирусной инфекцией, которую в быту мы обычно называем простудой. В первые дни заболевание может и не сопровождаться насморком, болью в горле и другими неприятными проявлениями. Кроме того, дети нередко переносят ОРВИ легче, чем взрослые, продолжая играть и бегать как обычно, почти не замечая жар. Если при отсутствии симптомов температура у ребенка держится 3–4 дня, а затем на теле малыша появляются мелкие красные высыпания, это может указывать на розеолу – заболевание, вызванное вирусом герпеса.
Скрытые бактериальные инфекции. Температура 38 °С без симптомов у ребенка может указывать на развитие пневмонии, острого пиелонефрита, инфекционных заболеваний нижних мочевыводящих путей. Показания термометра могут быть выше или ниже – от 37 до 39 °С. При некоторых заболеваниях бывает и более высокая температура. В любом случае, для выявления скрытой бактериальной инфекции потребуется пройти дополнительные обследования. Какие анализы делать, расскажет врач.
Прорезывание зубов. У детей младшего возраста (в среднем от 4 месяцев до 2 лет) причиной жара без других симптомов часто бывает прорезывание молочных зубов. Показания термометра обычно варьируются от 37 до 38 °С, но иногда температура может подняться и выше. Не у всех детей в период прорезывания зубов кроме жара нет никаких ярко выраженных симптомов. Родители могут отмечать повышенное беспокойство малыша, стремление почесать десны.
Другие причины. При отсутствии других симптомов температура 39 °С у ребенка может связана с наличием некоторых системных аутоиммунных заболеваний, попаданием в кровоток инфекции, патологиями гипоталамуса (анатомического образования в головном мозге, отвечающего за терморегуляцию). Если накануне малышу делали прививку, жар может быть реакцией на введенную вакцину.
Что делать при температуре без симптомов у ребенка
Чаще поите больного. При высокой температуре вместе с потом организм теряет большое количество жидкости. Ее дефицит нужно восполнять. Вот почему при температуре без симптомов ребенку необходимо обильное питье. Малышу можно давать обычную воду, компот, ягодный морс. Желательно, чтобы напитки были теплыми, но не горячими. Если температура очень высокая, поить детей необходимо маленькими порциями (с ложки) каждые 10 минут.
Обеспечьте оптимальные условия для больного. Если у ребенка без симптомов поднялась температура, оденьте его в легкую домашнюю одежду, чтобы избежать перегрева. Каждый час проветривайте комнату, где находится малыш. Обеспечьте ему постельный режим и полный покой, особенно если он чувствует себя плохо. Не накрывайте ребенка теплым одеялом – это может привести к перегреву.
Вызовите врача. При высокой температуре без симптомов у ребенка необходимо проконсультироваться с педиатром. При осмотре специалист может заметить начальные признаки заболевания, которые бывает трудно определить без соответствующих знаний и подготовки.
В каких случаях при температуре у ребенка нужно вызвать скорую помощь
Любой из перечисленных ниже симптомов может возникнуть внезапно, даже если до этого жар не сопровождался проявлениями каких-либо известных Вам заболеваний. Появление одного или нескольких из следующих признаков является поводом для вызова скорой помощи.
Появились признаки обезвоживания. Малыш стал реже ходить в туалет, у него потемнела моча, наблюдаются такие симптомы, как слабость, вялость, отсутствие слез при плаче.
Наблюдается спутанность сознания. Ребенок не реагирует на обращенную к нему речь, не может сконцентрировать внимание, у него нарушается сознание, появился бред.
Отсутствует эффект жаропонижающих. Сбить высокую температуру даже на короткое время не удается с помощью лекарственных средств.
Наблюдаются нарушения дыхания. Дыхание малыша становится очень частым или, наоборот, редким, хриплым, свистящим.
МАКСИКОЛД® для ДЕТЕЙ при высокой температуре
МАКСИКОЛД® для ДЕТЕЙ – современное жаропонижающее средство, активным компонентом которого является ибупрофен. Препарат помогает сбить высокую температуру надолго (до 8 часов 2,3 *), тем самым облегчая самочувствие заболевшего малыша. МАКСИКОЛД® для ДЕТЕЙ представляет собой суспензию с клубничным или апельсиновым вкусом, которую удобно дозировать с помощью мерной ложки (прилагается в упаковке) и просто давать ребенку. Препарат не содержит сахара, спирта и искусственных красителей. МАКСИКОЛД® для ДЕТЕЙ в рекомендованной по возрасту дозировке может использоваться как жаропонижающее средство в течение 3-х дней. При необходимости принимать препарат дольше следует проконсультироваться с врачом.
Что делать, если у малыша до 3 лет поднялась высокая температура?
Независимо от того, что показывает термометр, прежде чем звонить педиатру, необходимо учесть несколько факторов:
Понимание того, почему возникает лихорадка и на что обращать внимание, поможет правильно и быстро оказать малышу помощь.
Средняя температура тела вашего ребенка составляет 37,0 ºC. Она может колебаться в течение дня в пределах от 36,3 до 37,5 ºC. Когда температура превышает 37,2 ºC, это естественный способ организма бороться с инфекцией. Иммунная система ребенка выделяет химические вещества при инфекции, повышая внутреннюю температуру. Это не обязательно означает серьезную ситуацию. Точно так же, как отсутствие температуры не обязательно означает, что проблемы нет.
Как правило, лихорадка проходит через три-четыре дня и не требует ничего, кроме надлежащего лечения, увлажнения, безрецептурных лекарств и отдыха. В зависимости от возраста ребенка и того, насколько высока температура, вы можете позволить организму самому бороться с инфекцией. Но порой желание облегчить состояние малыша определяет ваши следующие шаги.
Как возраст влияет на лечение лихорадки
Как правило, чем младше ребенок, тем быстрее он реагирует на инфекции. Младенцам в возрасте 6 недель и младше с температурой 38,0 ºC или выше следует немедленно обратиться за медицинской помощью. Избегайте соблазна принимать какие-либо жаропонижающие лекарства, пока ребенок не будет осмотрен врачом. Также убедитесь, что вы правильно измеряете температуру для наиболее точных данных.
Все младенцы в возрасте 3 месяцев или младше должны быть осмотрены педиатром при любой температуре выше 38 ºC. Болезни могут быстро обостряться, а иммунная система младенцев не так сильна, как у детей старшего возраста или взрослых. Если вашему ребенку от 3 месяцев до 3 лет и у него температура 39 ºC или выше, вызывайте педиатра, чтобы определить причины лихорадки.
Когда дело касается старших детей, их поведение и уровень активности говорят о многом. Вы знаете своего ребенка лучше всего, так что у вас будет достаточное представление о том, имеете ли вы дело с легким заболеванием или нужен визит к врачу.
Если ваш ребенок демонстрирует при повышенной температуре тела следующие действия, это позволяет наблюдать его дома и контролировать состояние:
Но у детей часто бывает лихорадка посреди ночи, что пугает родителей. Опять же, возраст и сопутствующие симптомы будут определять, следует ли вам подождать, связаться с педиатром утром или вызывать скорую помощь.
Когда у детей высокая температура, они часто капризные, вялые или раздраженные, не едят и чувствуют себя некомфортно. Однако, если у вашего ребенка есть какие-либо из следующих симптомов, немедленно вызывайте скорую:
Проверьте и запишите любые другие симптомы, которые есть у вашего ребенка, такие как кашель, рвота, сыпь и т. д., и сообщите врачу, прибывшему на вызов.
Причины высокой температуры у детей
Если у ребенка высокая температура, высока вероятность, что это вызвано одним из следующих состояний:
Это наиболее частая причина лихорадки у детей и не требует применения антибиотиков. Она должна длиться несколько дней. Эти инфекции включают:
Поддается лечению антибиотиками, вызвана активностью микробной флоры. Типичные примеры:
Измерение температуры вашего ребенка
Вы можете использовать следующие методы измерения температуры ребенка:
1. Обычный стеклянный термометр. Хотя он старомоден, этот метод все еще считается самым точным. Это также одно из самых сложных действий, когда это расстроенный подвижный ребенок. Цель состоит в том, чтобы продержаться на месте в течение трех минут, убедившись, что кончик глубоко вошел в мягкую складку подмышки.
2. Ушной термометр. Все более популярный, быстрый и простой метод с использованием инфракрасного датчика для измерения температуры энергии, излучаемой барабанной перепонкой. Хотя барабанная перепонка является точной точкой для измерения температуры тела, одно ухо может показывать измерение, отличное от другого. Эмпирическое правило: если результат близок к нормальному, это, вероятно, правда. Если он показывает 39.5 ºC или выше, подтвердите это с помощью стеклянного термометра под мышками.
3. Цифровой термометр. Вид термометра, который можно использовать для измерения оральной, подмышечной или ректальной температуры. Они намного быстрее стеклянного термометра, хотя вы немного теряете в точности.
4. Лобный термометр. Встречается в клиниках, этот метод определения температуры ребенка безболезнен, не страшен и довольно точен. Подобно ушному термометру, он использует инфракрасную технологию для измерения внутренней температуры тела.
5. Термометр-соска. Легкодоступный неинвазивный инструмент, который считается приемлемым методом измерения температуры ребенка.
Домашние средства от лихорадки
Если ваш ребенок старше 3 месяцев или у него нет каких-либо других серьезных симптомов, требующих немедленного внимания, вы можете облегчить дискомфорт, который приносит жар. Проконсультируйтесь с педиатром ребенка, чтобы убедиться, что вы делаете то, что нужно для его конкретного состояния и общего состояния здоровья. Когда дело доходит до введения правильной дозы лекарства, руководствуйтесь весом вашего ребенка, а не его возрастом.
Лекарства
Внимание! Проконсультируйтесь со специалистом перед приемом лекарств. Могут быть противопоказания к применению, и вы только навредите малышу неконтролируемым лечением.
Важно поддерживать у ребенка заряд энергии. Если у вашего ребенка рвота, и он не хочет принимать лекарства, вы можете использовать свечи с парацетамолом.
Скорее всего, у малыша не будет сильного аппетита, и это нормально. Более важно, чтобы ребенок оставался гидратированным. Избегайте продуктов и напитков со специями, молочными продуктами или цитрусовыми, что может вызвать раздражение желудка.
Теплая ванна и прохладные компрессы. Хотя это может быть не самым комфортным ощущением при более высокой температуре тела, прохладная (не холодная) ванна может помочь быстро снизить температуру. Рекомендуется использовать ее вместе с жаропонижающими лекарствами, а не вместо них. Некоторое облегчение также может принести нанесение прохладной ткани на голову. Прохладные жидкости помогают снизить температуру и поддерживать водный баланс ребенка.
Как долго держится лихорадка?
Большинство лихорадок и сопутствующих простудо-подобных симптомов могут длиться от трех до пяти дней. Кроме того, нужно обратиться к врачу, чтобы исключить риск осложнений. Проконсультируйтесь с педиатром, если симптомы у вашего ребенка ухудшаются или повышается температура, несмотря на использование домашних средств.
Если жар появляется более, чем через три дня после появления симптомов простуды, это может указывать на вторичную инфекцию, такую как пневмония или отит.
Кроме того, когда температура вашего ребенка повышается до 39,0-40,0 или не снижается при приеме парацетамола или ибупрофена, вам следует немедленно обратиться к педиатру или вызвать скорую помощь.
Высокая температура у ребенка
Когда термометр у ребенка превышает отметку в 37°С, у родителей появляется множество вопросов. Насколько серьезным может быть заболевание? Сбивать повышенную температуру или нет? Что делать обязательно, а чего делать нельзя? Сколько дней держится температура при разных болезнях? Когда вызывать врача или скорую? Обо всем этом — далее в статье.
Какую температуру у детей принято считать повышенной
Понятие «нормальная температура» у детей условно. На ее показатели влияют возраст, физическая активность и эмоциональное состояние, температура и влажность окружающей среды. Так, например, у младенцев первых месяцев жизни нормальной считается температура до 37,5°С (измеренная в подмышечной области), а у детей до трех лет верхняя граница нормы — температура 37,3°С.¹
На показатели термометра также влияет место измерения температуры. У детей ее могут измерять в четырех местах:
Для большинства родителей привычное место измерения температуры у ребенка — подмышечная впадина. При этом кожа под мышкой должна быть сухая. Чтобы измерить температуру, ручку ребенка нужно прижать к грудной клетке, поместив термометр подмышку.
Нормальной у ребенка считается аксиллярная температура в пределах 35,8–37,0°С. Если температуру измеряют в прямой кишке или в ухе, то она обычно больше аксиллярной на 0,5–0,6°С. Температура во рту должна измеряться не ранее, чем через 30 минут после еды. Она больше аксиллярной на 0,2–0,3°С.
Для оценки температуры у детей используют ртутные, галинстановые, электронные и инфракрасные градусники. У каждого вида термометров есть свои преимущества и недостатки. Выбор зависит от возраста ребенка и предпочтений родителей. Подробнее о градусниках можно прочитать тут.
Для детей до трех месяцев надежный критерий оценки температуры — показание ректального электронного градусника при измерении в течение 30–60 секунд.
Таким образом, повышенной температурой у ребенка можно считать:
В зависимости от степени повышения температуры различают:
Причины высокой температуры у детей
Наиболее частые причины высокой температуры у детей — инфекции (вирусные и бактериальные).
У возбудителей инфекционных заболеваний есть в составе экзогенные пирогены. При попадании в организм эти биологически активные вещества способны повышать температуру. Экзогенные пирогены вызывают выработку клетками крови и некоторыми органами эндогенных пирогенов (интерферонов, интерлейкинов). Они перестраивают работу гипоталамуса — центра терморегуляции, который расположен в головном мозге. По этой причине возникает лихорадка — повышение температуры выше 38°С в прямой кишке и выше 37,5°С под мышкой, при которой организм борется с инфекцией.
Лихорадка сама по себе не считается опасной. Она бывает при разных болезнях, чаще всего – при бактериальных и различных вирусных инфекциях, например, ОРВИ или гриппе. При этом в первые дни развития инфекций у детей может быть только высокая температура без симптомов. Есть и неинфекционные причины высокой температуры: рост зубов, перегрев на солнце. Мы расскажем лишь о наиболее частых причинах детской лихорадки. Лучше разобраться в симптомах вам также поможет наш небольшой тест.
ОРВИ — вирусные инфекции с поражением верхних дыхательных путей. Это самая частая причина лихорадки. ОРВИ сопровождаются насморком, заложенностью носа, возможны боли в горле, изменение голоса, кашель. Современные международные руководства для врачей называют ОРВИ «самопроходящей болезнью» и советуют только облегчать самочувствие ребенка и следить за появлением возможных осложнений. Частые осложнения респираторных вирусных инфекций у детей до 1,5 лет — отит (воспаление среднего уха) и ларингит. Признаки ларингита — осиплость голоса, лающий кашель — зачастую возникают ночью и под утро. При их появлении нужно обязательно вызвать скорую помощь, если приступ не купировался после ингаляции физраствором или “Боржоми”.
Грипп
Для гриппа характерны головная боль, вялость, боль в мышцах, светобоязнь, покраснение глаз, кашель и температура 39°С и более. У детей до года и ослабленных малышей грипп может осложняться пневмониейи энцефалитом.
Герпесвирусные инфекции
Герпесвирусные инфекции вызывают вирусы простого герпеса 1 и 2 типов. Дебют герпетической инфекции у детей часто сопровождается температурой 39–40°С и стоматитом (болезненные высыпания на слизистой рта, рис. 1). Это затрудняет прием пищи, заставляет ребенка отказываться от еды.
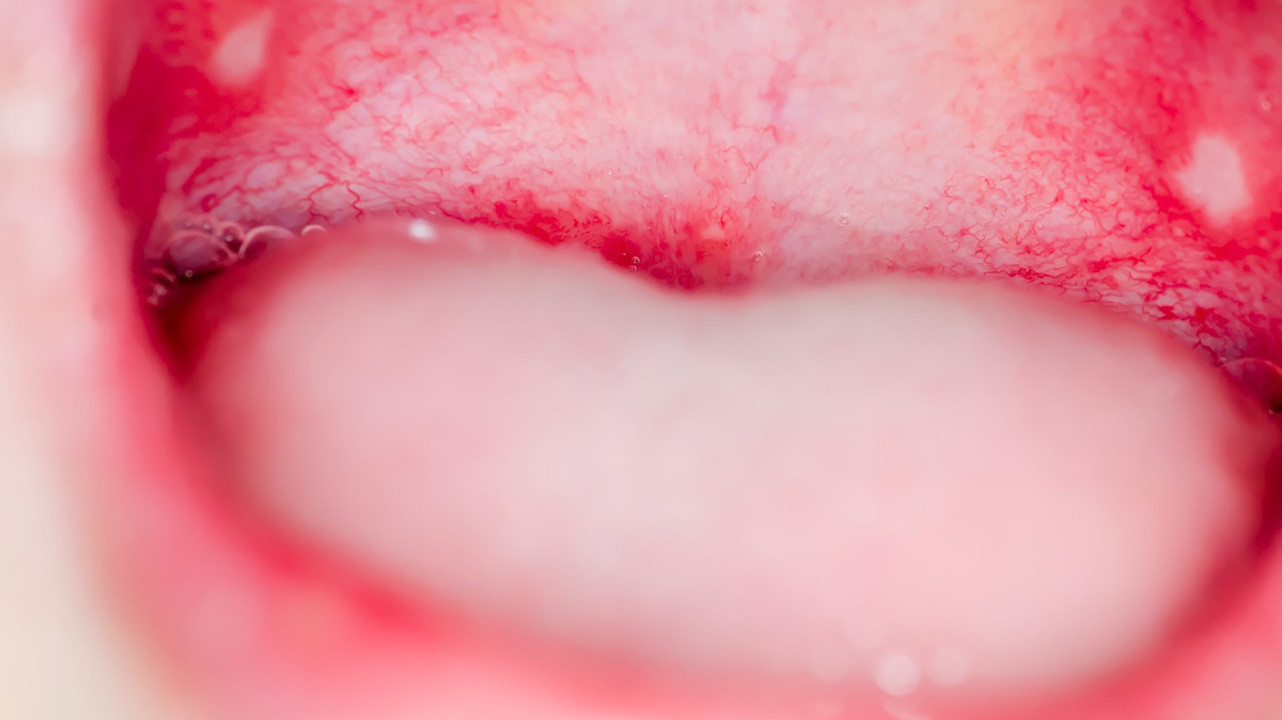
Герпетические стоматиты чаще возникают у детей до трех лет. Особенно тяжело они протекают у малышей первого месяца жизни. В этом случае возможно появление мелких пузырьков на покрасневшем основании на коже, слизистых рта и глаз.
У детей первого месяца жизни герпес часто сопровождается воспалением мозга и мозговых оболочек (менингоэнцефалитами), так как этот вирус «любит» оседать и размножаться в нервной ткани.
Разновидность герпетической инфекции — ВЭБ-инфекция (вызывается вирусом Эпштейна-Барр или герпесвирусом 4 типа). По статистике, около 50% детей в возрасте до 5 лет уже перенесли эту инфекцию.2 Лихорадка, увеличение всех групп лимфоузлов (особенно шейных), воспаление небных миндалин и появление высыпаний после применения антибиотиков пенициллинового ряда — ее типичные симптомы.
Детские инфекции с сыпью
Детские инфекции с наличием сыпи еще называют «инфекционные экзантемы». По характеру высыпаний врач поставит диагноз, определит причину лихорадки у ребенка. К инфекционным экзантемам относятся ветряная оспа, корь, внезапная экзантема, скарлатина.
Ветряная оспа
Ветряная оспа — высоко заразное заболевание с воздушно-капельным путем передачи. Вызывает его вирус герпеса 3 типа (Varicella Zoster). Сыпь при ветрянке характеризуется отечными бледно-розовыми пятнами с пузырьком в центре, его размер — 1–3 мм. Главное отличие этой сыпи в том, что одновременно на теле могут быть пятнышки, пузырьки и корочки, так как одни только появляются, а другие уже проходят.
Локализуются высыпания на волосистой части головы, лице, шее, туловище, конечностях (рис. 2), возможны элементы сыпи на слизистых рта, горла, половых органов, иногда — в области глаз. Через несколько дней пузырьки подсыхают с образованием корочек, которые со временем самостоятельно отторгаются.
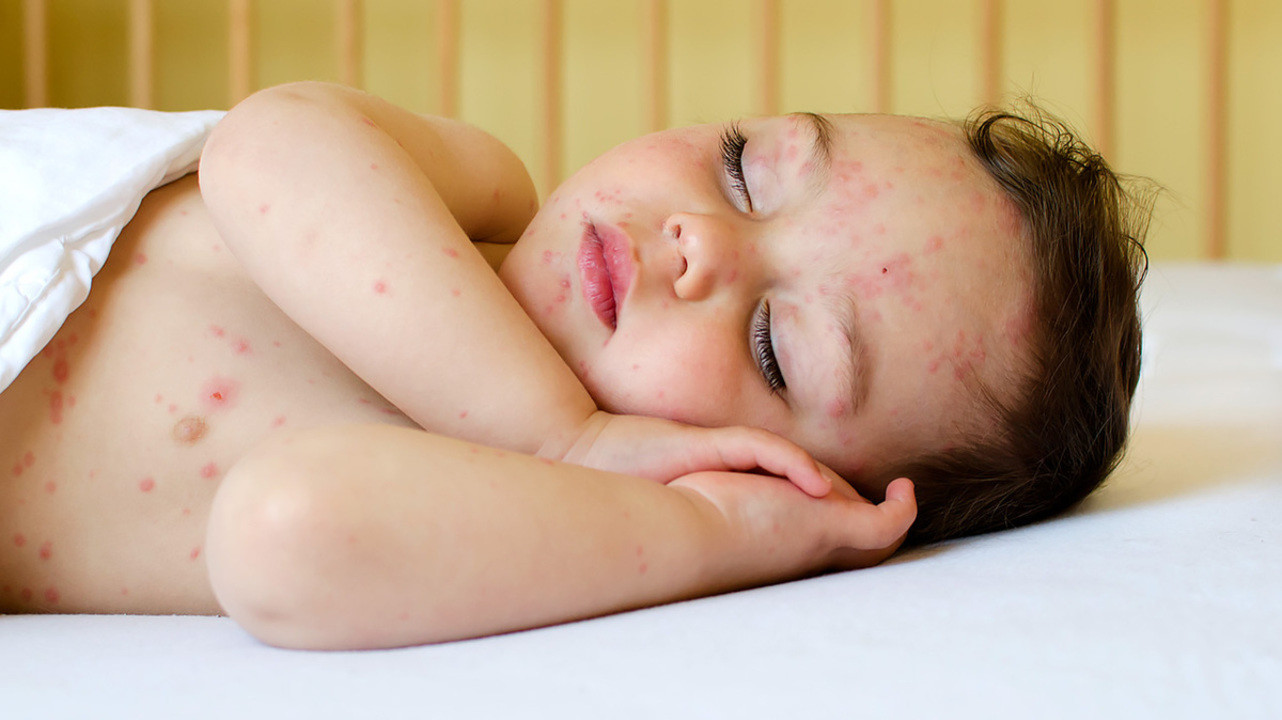
Высыпания могут сопровождаться зудом. При их расчесывании или сдирании корочек на коже образуются мелкие рубчики.
В большинстве случаев ветряная оспа у детей протекает относительно легко. Степень тяжести ветрянки зависит от степени и длительности лихорадки. При тяжелом течении она держится до 14 дней. Возможны такие осложнения, как пневмония и энцефалит (воспаление головного мозга).
Корь — чрезвычайно заразная вирусная инфекция. Еще ее называют «детской чумой».3 Несмотря на обязательную иммунизацию, эпидситуацию по кори в России нельзя считать благополучной, так как нет достаточного количества вакцинированного населения. 4
Начинается инфекция респираторными симптомами на фоне высокой температуры: насморком, чиханием, сухим кашлем, появлением отека и воспаления слизистой глаз, светобоязни. Со второго дня болезни на слизистой щек можно увидеть мелкие белые пятна с краснотой по краям (пятна Филатова-Бельского-Коплика). На 4–5 дни болезни появляется характерная сыпь на лице, шее и за ушами в виде розовых и красных пятен, которые постепенно распространяются сверху вниз и склонны к слиянию (рис. 3). Затем они шелушатся, сопровождаются светло-коричневой пигментацией. Опасна корь осложнениями. Это может быть пневмония, отит, энцефалит с последующей инвалидизацией.
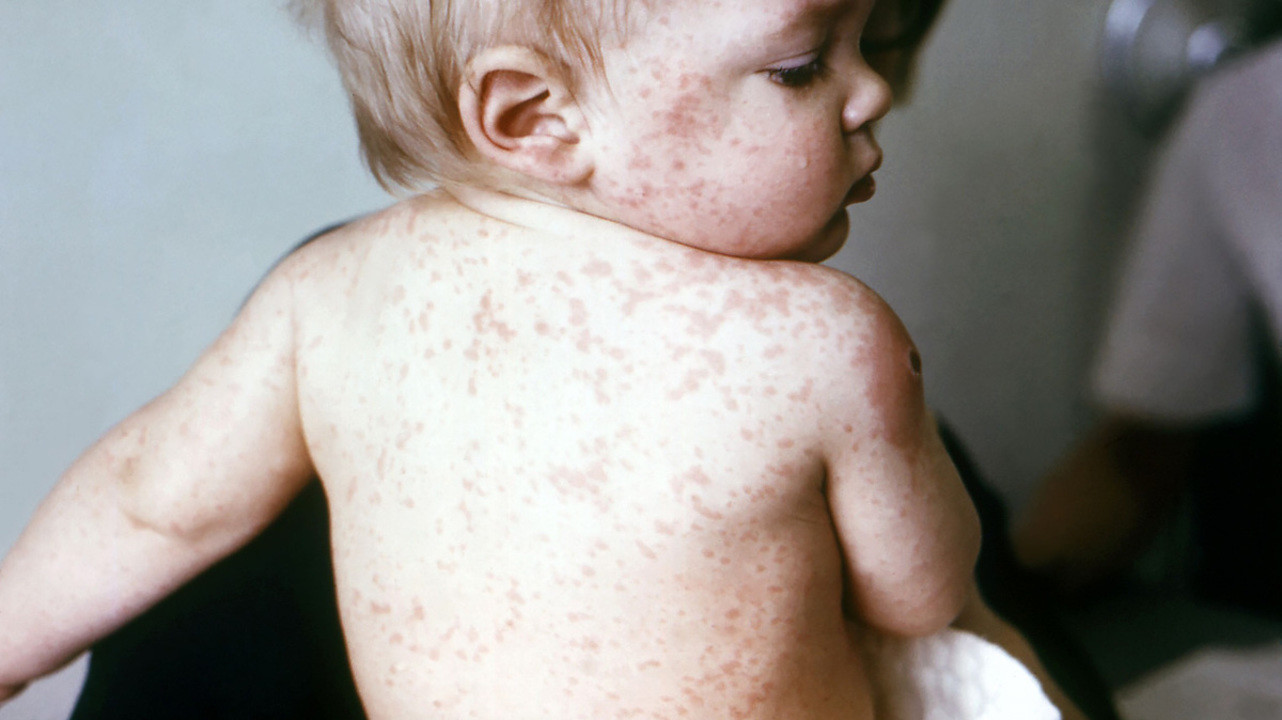
Внезапная экзантема
Внезапная экзантема (детская розеола, псевдокраснуха, шестая болезнь, трехдневная лихорадка) — инфекция, которую вызывают герпесвирусы 6 и 7 типа. Наиболее уязвимы дети от полугода до двух лет. По мере развития болезни появляются высыпания: мелкие розовые пятна с максимальной локализацией в области туловища. Они бледнеют при надавливании, могут чесаться. До появления розеолы отмечается температура 38–40°С без симптомов, могут увеличиваться заднешейные и нижнечелюстные лимфоузлы.
Скарлатина
Скарлатина — бактериальная инфекция, при которой, кроме лихорадки, развивается ангина, появляется сыпь, которая вызвана всасыванием токсина возбудителя, бета-гемолитического стрептококка. Высыпания при скарлатине ярко-красные, 1–2 мм в диаметре, слегка шершавые на ощупь. Характерны «клубничный язык» (с подчеркнутыми сосочками), бледность носогубного треугольника. В подмышечных и паховых складках цвет высыпаний более насыщенный.
После разрешения сыпи на коже появляется слабое шелушение в виде «тонких пластов» на пальцах рук и ног. Через 2–5 недель после разрешения скарлатины возможны осложнения в виде ревматизма, гломерулонефрита, псориаза.
Энтеровирусные инфекции
Известно около 100 разновидностей вирусов (Enterovirus, Коксаки, ECHO и др.), которые вызывают вспышки заболеваний преимущественно в летне-осенний период, во время летнего отдыха на море.
Признаки энтеровирусной инфекции разнообразны при разных типах энтеровирусов. Энтеровирусная лихорадка протекает по типу гриппа, когда возникает резкая температура и боли в мышцах, головная боль, могут появиться тошнота, рвота, диарея. В отдельных случаях развивается герпангина — появляются болезненные пузырьки на слизистой рта.
При некоторых типах энтеровирусных инфекций появляется характерная сыпь в области ладоней, подошв и слизистой рта (синдром «рука-нога-рот» или вирусная пузырчатка).
Кишечная форма энтеровирусных инфекций сопровождается водянистой диареей до 5–10 раз в сутки, болями в животе, нечастой рвотой. У детей до года такая форма инфекции может вызвать обезвоживание.
Эпидемическая миалгия — тоже проявление энтеровирусной инфекции. Характеризуется болями в грудной клетке и животе с усилением при дыхании и кашле.
Самыми тяжелыми проявлениями энтеровирусных инфекций могут быть менингиты и энцефалиты — поражения головного мозга с рвотой, судорогами, слабостью в конечностях, нарушением сознания.
Клещевые энцефалиты
Клещевые энцефалиты — тяжелые вирусные заболевания, которые возникают в зонах обитания иксодовых клещей (Сибирь, Дальний Восток, средняя полоса России, Украина).
Заражение происходит в результате инфицирования вирусом после укусаили раздавливания клеща. Возможно попадание инфекции при употреблении некипяченого молока коров, коз и овец.
Клинические проявления болезни начинаются в среднем через две недели, сопровождаются температурой 38–40°С, головной болью, ломотой в мышцах, светобоязнью, дискомфортом в области глаз, глазодвигательными нарушениями, расстройством движений, судорогами, возможна потеря сознания.
Клещевой энцефалит способен вызывать необратимые нарушения здоровья. Для предупреждения заболевания в эндемичных районах используют иммунопрофилактику вакциной и специфическим иммуноглобулином.
Бактериальные инфекции
Среди патогенов у детей наибольшее значение у кишечной палочки, бета-гемолитического стрептококка, стафилококка, пневмококка, гемофильной палочки, сальмонеллы, энтеробактера. Эти возбудители вызывают бактериальную пневмонию, инфекции кожи и подкожной клетчатки, мочеполовых путей, кишечника. Наиболее частая причина высокой температуры у ребенка без симптомов — бактериальная инфекция мочевых путей.
Неинфекционные причины высокой температуры
Неинфекционные причины высокой температуры встречаются реже. Они могут быть представлены:
В некоторых случаях причина высокой температуры — злокачественные опухоли (лейкозы, лимфомы).
Как ухаживать за больным ребенком дома
Для ребенка с температурой важно создать дома комфортные условия. Не стоит его тепло одевать и укутывать (кроме периодов сильного озноба), следует проводить проветривание: температура в комнате должна быть 20–22°С.
Заболевший ребенок становится вялым или беспокойным, отказывается от еды и питья, что может привести к обезвоживанию при лихорадке. Поэтому важно малыша как можно чаще поить. Для этого лучше использовать теплые или прохладные компоты, морс, разбавленные соки, кисель, некрепкий чай. Малыши до двух лет должны выпивать около 1 л жидкости в сутки, старшие дети — 1,5–2 л. Если ребенок на грудном вскармливании, прикладывать к груди его надо чаще.

Показатель достаточного питья — отхождение светлой мочи каждые 4 часа. Необходимо наблюдать за ребенком, чтобы не пропустить важные симптомы и своевременно обратиться к врачу. Гулять и мыть лихорадящего малыша не следует в тех случаях, когда самому ребенку от этого некомфортно.
Когда нужно сбивать температуру
Сама по себе лихорадка — не болезнь, а защитная реакция организма, которая направлена на борьбу с вирусами и бактериями.
Цифры на градуснике не всегда считаются критерием применения жаропонижающих средств.
Дать жаропонижающее следует в тех случаях, если:
«Нет универсальной цифры на термометре, до достижения которой лихорадку не следует снижать. Правильнее ориентироваться на самочувствие малыша: если у него 39,3°С, но его уже бросило в жар и пот, можно и не давать жаропонижающее, температура снизится сама. Если 37,2°С, но его сильно колотит ознобом, не ждите никаких условных цифр, дайте препарат. Помните, что нет цели сбить температуру до 36,6: было 40,3, стало 38,9, но ребенок ожил, ему полегчало — это хороший признак и достаточный эффект». Отрывок из книги педиатра Сергея Бутрия «Здоровье ребенка. Как научиться справляться с болезнями и собственной паникой».
Как сбить температуру у ребенка
Лучший выбор среди жаропонижающих средств у детей — парацетамол или ибупрофен. Формы суспензии или сиропа этих препаратов более приемлемы для малышей. Возможно также применение средств в ректальных свечах, особенно если у ребенка есть рвота.
Родителям следует внимательно прочитать инструкции к препаратам и следить за дозировкой лекарств. Так, разовая доза парацетамола составляет 10–15 мг на 1 кг веса ребенка. Максимально допустимая кратность — 4 раза в сутки. Ибупрофен можно давать не более трех раз в сутки. Разовая доза — 5–10 мг на 1 кг массы тела.
Антипиретики не нужно давать регулярно на протяжении всего периода лихорадки, тем более на фоне антибиотиков. Не рекомендуют использовать 2 препарата одновременно и снижать температуру до нормальных цифр. При возникновении «белой лихорадки», когда кожные покровы бледные, руки и ноги ребенка холодные на ощупь, можно растереть ладони и подошвы.
Что делать, если препараты не помогли
Иногда родители сталкиваются с ситуацией, когда прием одного жаропонижающего не дает эффекта. Если через 2 часа после приема лекарства в нужной дозе температура не снизилась, следует дать другой жаропонижающий препарат.
«Можно комбинировать средства. Например дать ребенку жаропонижающее, спазмолитик и что-то из противоаллергических препаратов. Спазмолитик расширит периферические сосуды, антигистаминное средство снимет отек, жаропонижающее снизит температуру. Это тройка препаратов, которые входят в укол, который делает врач скорой помощи. Если у ребенка высокая температура, ибупрофен и парацетамол желательно чередовать, чтобы не превысить суточную дозировку. Сначала дайте ибупрофен, через 4-6 часов парацетамол, потом снова через это промежуток ибупрофен и так далее.»

