Гфлж у плода что это
Общие вопросы про УЗИ во время беременности
Как часто можно делать УЗИ во время беременности и не вредно ли трехмерное исследование? Чем отличается акушерский и эмбриональный сроки беременности? Диагностика пола будущего ребенка. На вопросы про ультразвуковой скрининг беременных отвечают врачи УЗИ медицинского центра «Арт-Мед».
Теоретически это возможно, но вам крайне показана инвазивная диагностика для пренатального определения хромосомного набора плода.
На сроке 22-24 недели.
Причины маловодия разнообразны – патология плода, плаценты, различные заболевания матери. Для уточнения причины необходимо комплексное обследование. Если вод очень мало, возможно нарушение развития конечностей плода. Повторять УЗИ нужно обязательно, в сочетании с допплерометрией.
Абдоминальным датчиком можно диагностировать беременность через 3 недели после зачатия, то есть при недельной задержке менструации. Пороки развития матки нередко становятся причиной невынашивания или недонашивания беременности.
Есть подозрение на внутриутробное страдание плода (плацентарную недостаточность). Для уточнения диагноза необходимо провести допплерометрию сосудов маточно–плацентарного комплекса и сделать КТГ.
Плодное яйцо чуть меньше, чем должно быть. Но такое бывает. Для уточнения диагноза я бы рекомендовала повторить УЗИ через неделю.
Речь идет о преждевременном старении (созревании) плаценты, которое чревато развитием плацентарной недостаточности. Подробно об этом Вы можете прочитать в разделе «Медицинские публикации».
В третьем триместре беременности размер почечных лоханок плода 5 мм – это норма.
Обычно плодное яйцо можно увидеть на 3-5 день задержки очередной менструации при трансвагинальном УЗИ.
Это одно и тоже. Норма коррелирует со сроком, измеряется в 11-13 недель. Максимальное значение нормы 3 мм.
Как правило, гиперэхогенный фокус в желудочке сердца плода бывает доброкачественной находкой с хорошим прогнозом для плода. Если такая находка сделана до 21-22 недель беременности, то может быть предложено дополнительное генетическое исследование. В 28 недель беременности тактика наблюдения предлагается только консервативная, с последующим обследованием новорожденного. Рекомендую УЗИ экспертного уровня в нашем медицинском центре.
Если гиперэхогенный кишечник плода появился только в третьем триместре беременности, то, чаще всего, это бывает признаком начавшегося внутриутробного пищеварения плода, иногда – признаком гипоксии. В таких случаях надо следить за состоянием плода традиционными методами – КТГ, допплерометрия; следующее УЗИ рационально сделать ближе к родам – в 37-38 недель.
Если функция такой почки не изменена, и вторая почка имеет нормальное строение, то, как правило, никаких значительных проблем ожидать не стоит. О полноценности работы почек плода косвенным образом свидетельствует нормальное количество околоплодных вод. Требуется, прежде всего, наблюдение в динамике, обследование новорожденного у детского уролога.
Диагностическое значение имеет отсутствие носовой кости или ее резкое недоразвитие. Небольшие колебания размеров (как в Вашем случае) в большинстве случаев являются индивидуальной особенностью, могут быть связаны с этнической принадлежностью супругов. Вы можете также получить еще одно независимое мнение по этому поводу, сделав УЗИ фундаментального уровня и обсудив результаты пренатального скрининга с врачом генетиком.
Толщину воротникового пространства (шейную складку) плода в 10-14 недель принято считать нормальной до 3 мм.
Какие еще ВПР были обнаружены? В таких ситуациях желательно срочно произвести определение кариотипа плода путем кордоцентеза.
Это УЗ-исследование входит в стандартную схему пренатальной диагностики, допплерометрия необходима для исследования кровотока, если имеются для этого показания.
Вам предложили стандартную тактику наблюдения за подобными ситуациями. Если будут выявлены отклонения по результатам биохимического скрининга, то надо будет обсудить с генетиком возможности дополнительной диагностики – определения кариотипа плода путем амнио- или кодоцентеза.
Скорее всего, это вариант нормального развития мозга плода. Вы можете получить еще одно независимое мнение, сделав УЗИ экспертного уровня в медицинском центре «АРТ-МЕД».
Если визуализируется только плодное яйцо, то указывается истинный срок беременности, если же есть эмбрион (плод), то акушерский.
Чтобы определить риск для плода по хромосомной патологии и сформулировать показания к инвазивной пренатальной диагностики одного ультразвукового маркера мало. Необходима оценка целого комплекса клинической информации (возраста женщины, состояния здоровья, исхода предыдущих беременностей, данных биохимического скрининга и пр.).
Изолированные небольшие кисты почек – довольно частая ультразвуковая находка. Как правило, никакого существенного влияния на развитие ребенка такая изолирования особенность строения почки не влияет. В подобных ситуациях рекомендуется тщательная оценка строения других органов на УЗ-аппарате экспертного класса и наблюдение в динамике.
Пол ребенка полностью сформирован к 12 неделям. В 13 недель пол можно точно идентифицировать. Однако точность его определения зависит от положения плода, качества ультразвукового прибора и профессионализма врача.
Маркеры патологического течения перинатального периода у детей с гиперэхогенным внутрисердечным фокусом
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Цель исследования: выявить особенности течения перинатального периода у детей с антенатально диагностируемым гиперэхогенным внутрисердечным фокусом (ГВФ).
Материал и методы: группы исследования, которые формировали по методу «случай — контроль», были сопоставимы по возрасту, акушерскому и соматическому анамнезу матерей. Критерием включения в первую группу было наличие гиперэхогенного образования в сердце плода, по данным ультразвукового пренатального скрининга, а также наблюдение и рождение ребенка в ГБУЗ ТО «Перинатальный центр» (Тюмень). Первую группу составили 214 беременных (плодов с ГВФ, впоследствии новорожденных), вторую группу — 107 беременных (плодов без ГВФ, впоследствии новорожденных). Проведен ретроспективный анализ течения антенатального и интранатального периодов развития новорожденных с ГВФ; изучены особенности течения раннего неонатального периода, данные гистологического исследования плацент (n=69), результаты аутопсий перинатальных потерь (n=12).
Результаты исследования: установлено, что ГВФ, впервые визуализируемые после 20-й нед. гестации, сохранялись после рождения значительно чаще (р 0,05). Между тем только у детей с ГВФ диагностированы врожденные пороки развития различных органов (7,94%) и генерализованная цитомегаловирусная инфекция (1,46%). Постгипоксическую кардиопатию как отражение синдрома дезадаптации со стороны сердечно-сосудистой системы в 3,2 раза чаще регистрировали у новорожденных с ГВФ (р=0,005).
Заключение: сочетание ГВФ (размером 2,67±0,9 мм) с локализацией в левом или правом желудочке сердца плода и других мягких ультразвуковых маркеров, наличие структурных изменений центральной нервной системы и/или системы кровообращения диктуют необходимость обследования беременной на внутриутробные инфекции, а также проведения допплерографии маточных и пуповинных артерий для минимизации риска развития перинатальных катастроф.
Ключевые слова: перинатальный период, гиперэхогенный внутрисердечный фокус, новорожденные, перинатальные потери, врожденная аномалия, постгипоксическая кардиопатия, ультразвуковой маркер.
Для цитирования: Малинина Е.И., Рычкова О.А., Чернышева Т.В. Маркеры патологического течения перинатального периода у детей с гиперэхогенным внутрисердечным фокусом. РМЖ. Мать и дитя. 2020;3(2):132-135. DOI: 0.32364/2618-8430-2020-3-2-132-135.
Markers of the pathological course of perinatal period in children with echogenic intracardiac focus
1 Tyumen State Medical University, Tyumen, Russian Federation
2 Tyumen Cardiology Research Center — branch of Tomsk National Research Medical Center
of the Russian Academy of Sciences, Tyumen, Russian Federation
Aim: to describe the course of perinatal period in children with echogenic intracardiac focus (EIF) diagnosed in the antenatal period.
Patients and Methods: in this case-control study, the groups were similar in age, obstetric history, and somatic status of mothers. Group 1 included 214 pregnant women whose fetus (newborn later) was diagnosed with EIF. Inclusion criteria were an echoic focus within the fetal heart (by prenatal ultrasound) as well as pregnancy follow-up and childbirth in the Perinatal Center of Tyumen city. Group 2 included 107 pregnant women whose fetus (newborn later) had no this sonographic sign. Retrospective analysis of the course of antenatal and intranatal periods of newborns with EIF was performed. The course of early neonatal period was described. Placental histology (n = 69) and autopsies of perinatal losses (n=12) were discussed.
Results: it was demonstrated that EIFs identified for the first time after 20 weeks of gestation persist after delivery much more common (p 0.05). Only newborns with EIF were diagnosed with different types of birth defects (7.94%) and generalized cytomegalovirus infection (1.46%). Hypoxic cardiopathy (that illustrates cardiovascular deadaptation) was 3.2 times more common in newborns with EIF (p=0.005).
Conclusion: combination of EIF (2.67±0.9 mm) localized in the left or right ventricle and other sonographic signs, central nervous system defects and/or cardiovascular abnormalities require screening for perinatal infections as well as uterine and umbilical artery Doppler to minimize the risk of perinatal events.
Keywords: perinatal period, echogenic intracardiac focus, newborns, perinatal losses, congenital anomaly, hypoxic cardiopathy, sonographic sign.
For citation: Malinina E.I., Rychkova O.A., Chernysheva T.V. Markers of the pathological course of perinatal period in children with echogenic intracardiac focus. Russian Journal of Woman and Child Health. 2020;3(2):132–135. DOI: 10.32364/2618-8430-2020-3-2-132-135.
Введение
Интерес к изучению перинатального периода появился в конце 1960-х гг., когда в рутинную практику врачей разных специальностей вошло ультразвуковое исследование (УЗИ) высокого разрешения, что способствовало выявлению не только грубых аномалий развития того или иного органа, но и малых структурных изменений [1, 2]. Это послужило толчком к совершенствованию методов профилактики, диагностики и терапии различных заболеваний матери, плода и новорожденного и восприятию системы «мать — плацента — плод» как единого организма [3].
В 1990-х гг. работы патоморфологов D.J. Roberts и D. Genest по изучению участков кальцификации папиллярных мышц, или гиперэхогенных внутрисердечных фокусов (ГВФ), у плодов с аномальным кариотипом стали основанием для того, чтобы рассматривать данную ультразвуковую находку как маркер хромосомных аномалий [4–6]. Эти образования при проведении УЗИ совершали колебательные движения подобно прыжкам мяча и были названы «гольфный мяч» [7, 8]. Гипотезы формирования ГВФ неоднократно менялись (от нормального варианта эмбрионального развития клапанно-хордального аппарата до предиктора внутриутробного инфицирования плода), однако до сих пор не существует единого мнения об этом ультразвуковом феномене [9–13].
Цель работы: выявить особенности течения перинатального периода у детей с антенатально диагностируемым ГВФ.
Материал и методы
Настоящее ретроспективное исследование проведено на базе ГБУЗ ТО «Перинатальный центр» (Тюмень). Критерием включения было наличие гиперэхогенного образования в сердце плода, по данным ультразвукового пренатального скрининга. Группы исследования формировали методом «случай — контроль», при этом статистически значимых межгрупповых различий по возрасту, акушерскому и соматическому анамнезу матерей не было. Первую группу составили 214 беременных (плодов c ГВФ, впоследствии новорожденных), вторую группу — 107 беременных (плодов без ГВФ, впоследствии новорожденных). Анализировали течение перинатального периода новорожденных с ГВФ с использованием медицинской документации (ф111/у и ф096/у), результатов инструментального обследования (электрокардиографии, нейросонографии, эхокардиографии (ЭхоКГ), УЗИ органов брюшной полости), а также патоморфологического исследования 69 плацент (34 из первой группы и 35 — из второй) и перинатальных потерь (n=12). Не все плаценты подвергались патоморфологическому исследованию, но для настоящего исследования с учетом сформированных групп были отобраны заключения с учетом сходного срока гестации и анамнеза.
Результаты и обсуждение
В ходе исследования установлено, что в 11–13 нед. гестации при пренатальном ультразвуковом скрининге диагностируется 6,08% ГВФ, в 20–22 нед. — 84,11%, в 32–34 нед. — 9,81%. Нужно отметить, что все ГВФ, визуализируемые при первом ультразвуковом скрининге, локализовались в левом желудочке и были одиночными, имея средний размер 1,2±0,1 мм. В то же время локализация гиперэхогенных образований, диагностируемых во второй половине беременности, была различной, а также отмечались множественные фокусы, размер которых превышал 2 мм. Динамическое наблюдение показало, что к моменту рождения сохраняются лишь 0,46% ГВФ, регистрируемых до 14-й нед., и 24,3% ГВФ, выявляемых впервые после 20-й нед. гестации.
Антенатальное УЗИ выявило, что 1/3 пациентов с ГВФ начиная с 20-й нед. гестации имеют ультразвуковые признаки изменений в плаценте: аномальное прикрепление, кистозные изменения, увеличение/уменьшение количества околоплодных вод, снижение маточно-плацентарного кровотока в целом.
Таким образом, ГВФ визуализируется при ультразвуковом скрининговом исследовании на любом сроке гестации, чаще (до 90,19%) с 9-й по 22-ю нед. беременности. Его обнаружение было сопряжено с нарушениями маточно-плацентарного кровотока (р=0,033) и другими малыми ультразвуковыми маркерами хромосомных аномалий в 24,76% случаев (р 1 Малинина Елена Игоревна — к.м.н., доцент кафедры детских болезней лечебного факультета с курсом иммунологии и аллергологии, ORCID iD 0000-0001-9987-4899;
1 Рычкова Ольга Александровна — д.м.н., доцент, заведующая кафедрой детских болезней лечебного факультета с курсом иммунологии и аллергологии, ORCID iD 0000-0002-2566-5370;
2 Чернышева Татьяна Викторовна — к.м.н., доцент, заведующая детским отделением, ORCID iD 0000-0003-0137-3282.
1 ФГБОУ ВО Тюменский ГМУ Минздрава России. 625024, Россия, г. Тюмень, ул. Одесская, д. 54.
2 Тюменский кардиологический научный центр — филиал Томского НИМЦ. 625026, Россия, г. Тюмень, ул. Мельникайте, д. 111.
Контактная информация: Малинина Елена Игоревна, e-mail: malininaele@mail.ru. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах и методах. Конфликт интересов отсутствует. Статья поступила 31.07.2019.
1 Elena I. Malinina — MD, PhD, associate professor of the Department of Childhood Diseases the Course of Immunology & Allergy of Medical Faculty, ORCID iD 0000-0001-9987-4899;
1 Olga A. Rychkova — MD, PhD, Associate Professor, Head of the Department of Childhood Diseases the Course of Immunology & Allergy of Medical Faculty, ORCID iD 0000-0002-2566-5370;
2 Tat’yana V. Chernysheva — MD, PhD, Associate Professor, Head of Children Department, ORCID iD 0000-0003-0137-3282.
1 Tyumen State Medical University. 54, Odesskaya str., Tyumen, 625024, Russian Federation.
2 Tyumen Cardiology Research Center— branch of Tomsk National Research Medical Center of the Russian Academy of Sciences. 111, Melnikaite str., Tyumen, 625026, Russian
Federation.
Contact information: Elena I. Malinina, e-mail: malininaele@mail.ru. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 31.07.2019.
Только для зарегистрированных пользователей
Гфлж у плода что это
Если у Вашего плода найдены ультразвуковые маркёры
Если при ультразвуковом исследовании найдены маркеры хромосомной патологии плода
Самые часто встречающиеся ультразвуковые маркеры хромосомной аномалии:
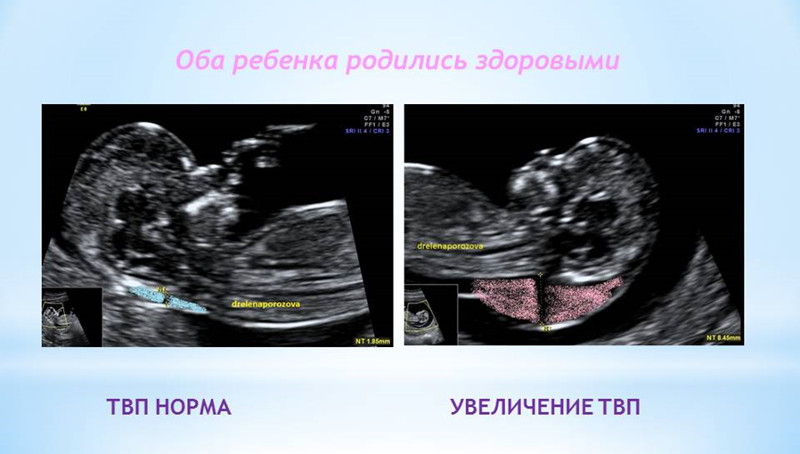
1. Увеличение ТВП.
Оценка этого параметра проводится в первое скрининговое УЗИ (11-14 недель)
ТВП (толщина воротникового пространства) может оказаться больше нормы по нескольким причинам.
Почему у плода может выявляться увеличение ТВП?
Родители бывают крайне взволнованы и хотят сразу же получить ответы на все, возникающие у них вопросы – с чем связано, что делать и многие другие. Вопросы, на которые невозможно ответить сразу. Ведь причин увеличения ТВП множество. Данная находка может встречаться у абсолютно здоровых плодов, это не порок развития, это лишь сигнал к более глубокому обследованию, потому что такая особенность может иметь место у плодов с хромосомной патологией, аномалиями сердца либо другими врожденными или наследственными заболеваниями. При увеличении максимального порога ТВП ВАЖНО, чтобы врач оценил все остальные ультразвуковые маркеры (признаки), а также провел детальную оценку анатомии плода. Возможно, причина увеличения ТВП кроется в нарушении развития плода (например, аномалии строения сердца).
Что делать при выявлении увеличения ТВП у плода?
Если у вашего плода обнаружили расширение ТВП, Вас обязательно направят на консультацию к врачу генетику, который собрав анамнез, оценив все риски, даст рекомендации по дополнительным методам исследования (инвазивная диагностика). Далее потребуется экспертное УЗИ плода на сроке 20 недель для детальной оценки анатомии. Если по всем этим исследованиям отклонений не выявлено, то шансы родить здорового ребенка велики даже при значительной величине ТВП.
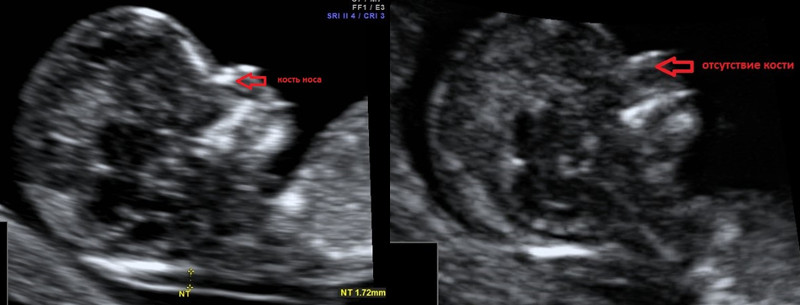
2. Гипоплазия\аплазия костей носа.
Гипоплазия костей носа – уменьшение размеров косточки носа в зависимости от КТР вашего малыша.
Аплазия костей носа – отсутствие визуализации косточки носа у вашего малыша.
Отсутствие видимости костной части спинки носа у плода или ее недоразвитие (недостаточно яркая) на первом скрининге связана с задержкой отложения кальция. Такая ситуация несколько чаще может встречаться у плодов с синдромом Дауна, однако важно, что:
3. Гиперэхогенный кишечник.
Это термин, говорящий о повышенной эхогенности (яркости) кишечника на ультразвуковом изображении. Выявление гиперэхогенного кишечника НЕ является пороком развития кишечника, а просто отражает характер его ультразвукового изображения. Необходимо помнить, что эхогенность нормального кишечника выше, чем эхогенность соседних с ним органов (печени, почек, легких), но такой кишечник не считается гиперэхогенным. Гиперэхогенным называется только такой кишечник, эхогенность которого сравнима с эхогенностью костей плода.
Почему кишечник у плода может быть гиперэхогенным?
Иногда гиперэхогенный кишечник выявляется у абсолютно нормальных плодов, и при УЗИ в динамике этот признак может исчезать. Повышенная эхогенность кишечника может быть проявлением хромосомных болезней плода, в частности, синдрома Дауна. В связи с этим при обнаружении гиперэхогенного кишечника проводится тщательная оценка анатомии плода. Однако при выявлении гиперэхогенного кишечника можно говорить лишь о повышенном риске синдрома Дауна, так как подобные изменения могут встречаться и у совершенно здоровых плодов. Иногда гиперэхогенный кишечник может быть признаком внутриутробной инфекции плода. Гиперэхогенный кишечник часто обнаруживается у плодов с задержкой внутриутробного развития. Однако при этом будут обязательно выявляться отставание размеров плода от срока беременности, маловодие и нарушение кровотока в сосудах плода и матки. Если ничего из вышеперечисленного не выявлено, то диагноз задержки развития плода исключен.
Что делать при выявлении гиперэхогенного кишечника у плода?
Вам следует обратиться к специалисту генетику, который еще раз оценит результаты биохимического скрининга и даст необходимые рекомендации по дальнейшему ведению беременности.
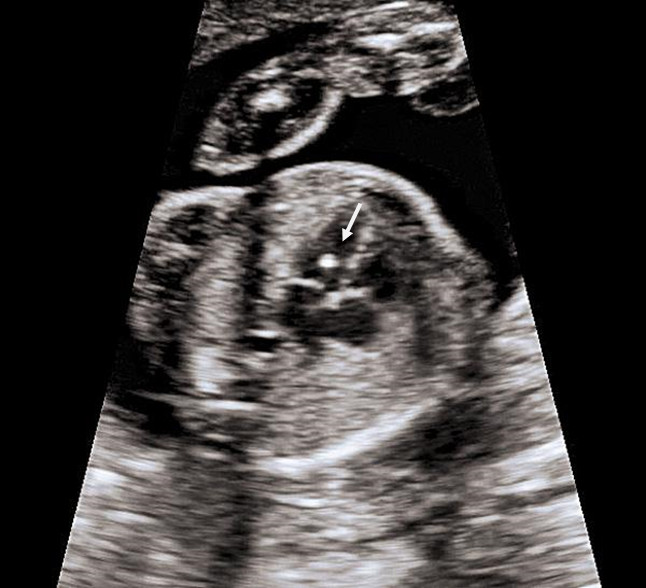
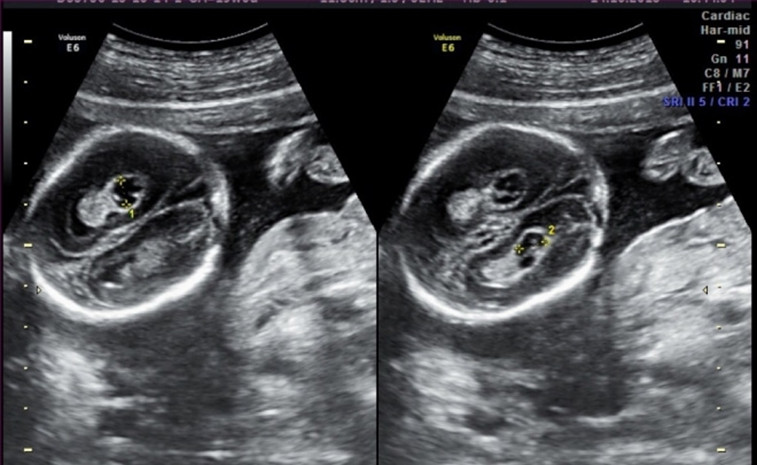
4. Гиперэхогенный фокус в желудочке сердца.
Это термин, говорящий о повышенной эхогенности (яркости) небольшого участка сердечной мышцы на ультразвуковом изображении. Выявление гиперэхогенного фокуса в сердце НЕ является пороком развития сердца, а просто отражает характер его ультразвукового изображения. Гиперэхогенный фокус возникает в месте повышенного отложения солей кальция на одной из мышц сердца, что не мешает нормальной работе сердца плода и не требует никакого лечения.
Почему у плода может выявляться гиперэхогенный фокус в сердце?
Иногда гиперэхогенный фокус в сердце выявляется у абсолютно нормальных плодов, и при УЗИ в динамике этот признак может исчезать. Наличие гиперэхогенного фокуса в сердце плода может быть проявлением хромосомных болезней плода, в частности, синдрома Дауна. В связи с этим при обнаружении гиперэхогенного фокуса проводится тщательная оценка анатомии плода. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только гиперэхогенного фокуса в сердце не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур.
Что делать при выявлении гиперэхогенного фокуса в сердце плода?
Если у плода выявлен ТОЛЬКО гиперэхогенный фокус в сердце, то никаких дополнительных обследований не требуется; риск болезни Дауна не увеличивается. На плановом УЗИ в 32-34 недели еще раз будет осмотрено сердце плода. В большинстве случаев гиперэхогенный фокус в сердце исчезает к этому сроку беременности, но даже если он продолжает оставаться в сердце, это никак не влияет на здоровье плода и тактику ведения беременности.
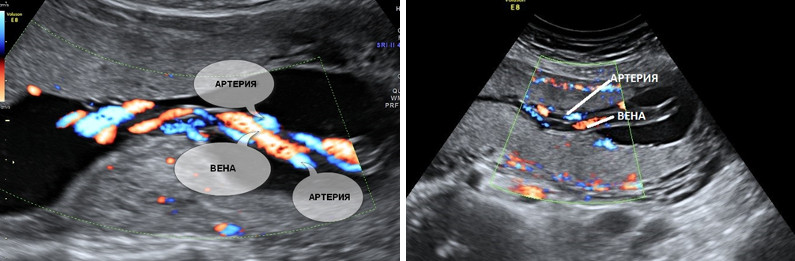
5. Единственная артерия пуповины.
Нормальная пуповина состоит из трех сосудов – две артерии и одна вена. Иногда вместо двух артерий в пуповине формируется только одна артерия и одна вена, таким образом, в пуповине определяется всего два сосуда. Данное состояние считается пороком развития пуповины, однако этот порок не оказывает никакого влияния на послеродовое состояние ребенка и его дальнейшее развитие.
Почему у плода может определяться единственная артерия пуповины?
Иногда единственная артерия пуповины выявляется у абсолютно нормальных плодов; после рождения ребенка данный факт не оказывает никакого влияния на его дальнейшее развитие. Иногда единственная артерия пуповины сочетается с пороками сердечно-сосудистой системы плода, поэтому при выявлении единственной артерии пуповины проводится детальный осмотр анатомии плода и, в частности, сердечно-сосудистой системы. При отсутствии других пороков развития единственная артерия пуповины в состоянии обеспечить адекватный кровоток плода. Несколько чаще единственная артерия пуповины выявляется у плодов с синдромом Дауна и другими хромосомными болезнями. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только единственной артерии пуповины не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур. Единственная артерия пуповины иногда приводит к возникновению задержки внутриутробного развития плода. В связи с этим при обнаружении единственной артерии пуповины рекомендуется дополнительное УЗИ в 26-28 недель беременности, и плановое в 32-34 недели. Если отставание размеров плода от срока беременности или нарушение кровотока в сосудах плода и матки не выявлено, то диагноз задержки развития плода исключен.
Что делать при выявлении единственной артерии пуповины у плода?
Выявление только единственной артерии пуповины не повышает риск наличия синдрома Дауна и не является показанием к консультации генетика и проведению других диагностических процедур. Необходимо контрольное УЗИ в 26-28 и 32 недели беременности для оценки темпов роста плода и оценки его функционального состояния.
6. Кисты сосудистых сплетений (КСС).
Часто ли встречаются кисты сосудистых сплетений?
В 1-2 % всех нормальных беременностей плоды имеет КСС, в 50 % случаев обнаруживаются двусторонние кисты сосудистых сплетений, в 90 % случаев кисты самопроизвольно исчезают к 26-ой неделе беременности, число, размер, и форма кист могут варьировать, кисты также найдены у здоровых детей и взрослых. Несколько чаще кисты сосудистых сплетений выявляются у плодов с хромосомными болезнями, в частности, с синдромом Эдвардса (трисомия 18, лишняя 18 хромосома). Однако, при данном заболевании у плода всегда будут обнаруживаться множественные пороки развития, поэтому выявление только кист сосудистого сплетения не повышает риск наличия трисомии 18 и не является показанием к проведению других диагностических процедур. При болезни Дауна кисты сосудистых сплетений, как правило, не выявляются. Риск синдрома Эдвардса при обнаружении КСС не зависит от размеров кист и их одностороннего или двустороннего расположения. Большинство кист рассасывается к 24-28 неделям, поэтому в 28 недель проводится контрольное УЗИ. Однако, если кисты сосудистых сплетений не исчезают к 28-30 неделям, это никак не влияет на дальнейшее развитие ребенка.
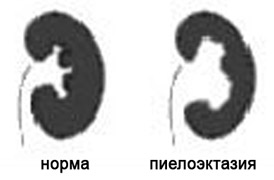
7. Расширение почечных лоханок (пиелоэктазия).
Почечные лоханки это полости, где собирается моча из почек. Из лоханок моча перемещается в мочеточники, по которым она поступает в мочевой пузырь.
Пиелоэктазия представляет собой расширение почечных лоханок. Пиелоэктазия в 3-5 раз чаще встречается у мальчиков, чем у девочек. Встречается как односторонняя, так и двухсторонняя пиелоэктазия. Легкие формы пиелоэктазии проходят чаще самостоятельно, а тяжелые иногда требуют хирургического лечения.
Причина расширения почечных лоханок у плода.
Если на пути естественного оттока мочи встречается препятствие, то моча будет накапливаться выше данного препятствия, что будет приводить к расширению лоханок почек. Пиелоэктазия у плода устанавливается при обычном ультразвуковом исследовании в 18-22 недели беременности.
Опасна ли пиелоэктазия?
Умеренное расширение почечных лоханок, как правило, не влияет на здоровье будущего ребенка. В большинстве случаев при беременности наблюдается самопроизвольное исчезновение умеренной пиелоэктазии. Выраженная пиелоэктазия (более 10 мм) свидетельствует о значительном затруднении оттока мочи из почки. Затруднение оттока мочи из почки может нарастать, вызывая сдавление, атрофию почечной ткани и снижение функции почки.
Кроме того, нарушение оттока мочи нередко сопровождается присоединением пиелонефрита – воспаления почки, ухудшающего ее состояние. Несколько чаще расширение лоханок почек выявляется у плодов с синдромом Дауна. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только расширения почечных лоханок не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур. Единственное, что нужно сделать до родов – пройти контрольное УЗИ в 32 недели и еще раз оценить размеры почечных лоханок.
Нужно ли обследовать ребенка после родов?
У многих детей умеренная пиелоэктазия исчезает самопроизвольно в результате дозревания органов мочевыделительной системы после рождения ребенка. При умеренной пиелоэктазии бывает достаточно проводить регулярные ультразвуковые исследования каждые три месяца после рождения ребенка. При присоединении мочевой инфекции может понадобиться применение антибиотиков. При увеличении степени пиелоэктазии необходимо более детальное урологическое обследование.
В случаях выраженной пиелоэктазии, если расширение лоханок прогрессирует, и происходит снижение функции почки, бывает показано хирургическое лечение. Хирургические операции позволяют устранить препятствие оттоку мочи. Часть оперативных вмешательств может с успехом выполняться эндоскопическими методами – без открытой операции, при помощи миниатюрных инструментов, вводимых через мочеиспускательный канал. В любом случае вопрос об оперативном лечении решается после рождения ребенка и полного его обследования.
Что делать при выявлении ультразвуковых маркеров хромосомной патологии у плода?
Вам следует обратиться к специалисту генетику, который еще раз оценит результаты ультразвукового исследования и биохимического скрининга, рассчитает риск индивидуально для вашего случая и даст необходимые рекомендации по дальнейшему ведению беременности.
© 2021 краевое государственное бюджетное учреждение здравоохранения «Красноярский краевой медико-генетический центр» (КГБУЗ «ККМГЦ»)