Голосок синицы признак чего
Речевое развитие. Как понять, что есть нарушение
По статистическим сведениям, 10-15% малышей в возрасте 2-3 года имеют задержку речевого развития. К 4 годам нарушение сохраняется только у 4-5% детей. Позже проблема остается в основном у ребят, которые имеют сопутствующую патологию (например, синдром Дауна или аутизм). Однако термин используется специалистами (логопедами, психологами, педиатрами, неврологами) очень часто и порой совершенно безосновательно повергает родителей в тревогу.
Как понять, что нарушение есть
О задержке речевого развития говорят, если 90% детей этого же возраста освоили навык, свойственный для этого возраста, а отдельно взятый ребенок даже не приблизился к его освоению. Например, ребенок в год не реагирует на обращенную речь и не издает никакие звуки. В этом случае тоже правомочен диагноз «задержка речевого развития», дело не только в «говорить». Однако самостоятельно делать выводы не следует, лучше довериться квалифицированному специалисту. Обратиться к врачу нужно, если:
В перечисленных критериях сроки можно назвать условными. К ним смело можно добавлять месяц, так как порой именно это время играет решающую роль, и навык успешно формируется.
Как прояснить ситуацию
Чтобы определить серьезность проблемы, родителям нужно постараться четко ответить на вопросы:
Положительные ответы на все вопросы, кроме последнего, указывают на изолированную задержку речи (не связанную с заболеваниями). 60% таких детей «догоняют» других детей в плане речевого развития. Родители могут собственными силами помочь им. После 4 лет изолированные нарушения встречаются редко, а задержки развития, наиболее вероятно, связаны с заболеваниями.
Что нужно и не нужно делать?
Если проблемы с речью подтвердились, родителям нужно сконцентрироваться на их решении, а не поиске «виновных». Для этого следует:
1. Свериться с возрастными нормами по основным вехам развития речевых способностей.
2. Проверить слух ребенка у ЛОРа.
Выбирая детского специалиста в области неврологии, стоит обратить внимание на его подход. Врач не должен сразу назначать ноотропные препараты, предлагать лечение инновационными аппаратами, пока не разберется в сути проблемы. Для родителей будет правильным мягко обозначить задачу, которую они возлагают на специалиста (нужно исключить аутизм или болезни, которые могут быть причиной речевых расстройств и в целом оценить ситуацию). Также стоит запомнить, чего не нужно делать:
Как разговорить ребенка?
Чаще всего родителям нужно просто успокоиться и дать своему малышу время. В 96% случаев проблема решается сама, с помощью взрослых. Чтобы помочь неразговорчивому ребенку получить навык речи, можно:
В процессе развития ребенка родители не должны забывать о себе. Им тоже необходимы источники положительных эмоций и вдохновения, полноценные сон и питание. В противном случае, взрослым просто не хватит сил для решения проблем ребенка.
СТРИДОР у новорожденных и детей первого года жизни
Стридор — это грубый различного тона звук, вызванный турбулентным воздушным потоком при прохождении через суженный участок дыхательных путей [36].
Стридор — это грубый различного тона звук, вызванный турбулентным воздушным потоком при прохождении через суженный участок дыхательных путей [36]. Стридор у новорожденных и грудных детей — это патология, которая является симптомом дыхательной обструкции [7]. Стридор может быть симптомом угрожающих жизни заболеваний. Наиболее важными характеристиками стридора являются его громкость, высота и фаза дыхания, на которой он появляется.
Громкий стридор обычно является симптомом выраженного сужения дыхательных путей. В случае прогрессивно усиливающегося стридора внезапно ослабевший звук может быть признаком усилившейся обструкции, ослабления дыхательных движений и возникновения коллапса дыхательных путей [28].
Высоко звучащий стридор обычно вызван обструкцией на уровне голосовых складок [26], низко — патологией выше голосовых складок (гортанная часть глотки, верхний отдел гортани). Стридор средней высоты чаще является симптомом обструкции ниже голосовых складок [41].
Наиболее важным признаком, позволяющим заподозрить уровень поражения, является фаза дыхания, на которой стридор слышен лучше всего. По этому признаку стридор может быть разделен на три типа: инспираторный, экспираторный и двухфазный. Инспираторный стридор обычно вызывается поражением, локализующимся выше голосовых складок, и продуцируется коллапсом мягких тканей при отрицательном давлении во время вдоха [22]. Двухфазный стридор обычно высокий по тону. Он вызван поражением на уровне голосовых складок или подскладкового отдела [16, 18]. Экспираторный стридор чаще возникает при поражении нижних отделов дыхательных путей [42].
Анамнез очень важен для диагностики заболевания. Ключевыми анамнестическими данными являются причины и длительность интубации (если она ранее производилась) в неонатальный период. Другие анамнестические признаки включают возраст на момент появления стридора, длительность стридора, ассоциацию с плачем или кормлением, с положением ребенка; наличие других сопутствующих симптомов, таких как пароксизмы кашля, аспирация или срыгивание [40, 41].
При осмотре ребенка следует оценить его общее состояние, частоту дыхательных движений и сердечных сокращений, цвет кожи. Кроме того, следует обратить внимание на возможные аномалии строения головы, участие дополнительных мышц в акте дыхания, втяжение уступчивых мест грудной клетки и другие признаки, исключить возможное инфекционное заболевание [36].
При состоянии ребенка, не требующем немедленного вмешательства, следует произвести рентгенографию гортани и мягких тканей шеи в передней и боковой проекции, грудной клетки, а также рентгеноскопию пищевода с водорастворимым рентгеноконтрастным веществом. Кроме того, могут быть полезны ультразвуковое исследование гортани, компьютерная томография, ядерно-магнитный резонанс [12, 30].
Наиболее информативным методом диагностики заболевания, проявляющегося врожденным стридором, является эндоскопическое исследование: фиброскопия; прямая ларингоскопия под наркозом, желательно — с использованием микроскопа; трахеобронхо- и эзофагоскопия [11, 36]. При этом необходимо учитывать возможность аномального строения нескольких отделов дыхательных путей [23, 25].
 |
| Рисунок 1. Эндофотография гортани. Мягкий, западающий в просвет дыхательных путей надгортанник |
Ларингомаляция — наиболее распространенная причина стридора [16, 30]. Анатомически можно выделить следующие формы ларингомаляции: за счет западания в просвет гортани мягкого надгортанника (рис. 1); за счет черпаловидных хрящей, при вдохе подтягивающихся кверху или подтянутых кверху изначально, за счет укороченной черпалонадгортанной складки (рис. 2); смешанная форма, когда в просвет дыхательных путей западают и надгортанник, и черпаловидные хрящи. Ларингомаляция обычно протекает
 |
| Рисунок 2. Эндофотография гортани. Западающие в просвет гортани черпаловидные хрящи |
«доброкачественно» и самопроизвольно исчезает, обычно к 1,5 — 2 годам жизни. Мальчики страдают в два раза чаще девочек. Стридор обычно появляется с рождения, но в некоторых случаях возникает только со второго месяца жизни. Симптомы могут быть преходящими и усиливаться при положении ребенка на спине или во время крика и возбуждения. Тяжесть заболевания может быть различной. У большинства детей отмечается только шумное, звучное дыхание, но в ряде случаев ларингомаляция вызывает явления стеноза гортани, требующие интубации и даже трахеотомии. В тяжелых случаях прибегают к оперативному лечению, обычно при помощи лазера — к нанесению надрезов на надгортаннике, рассечению черпалонадгортанных складок или удалению части черпаловидных хрящей.
Паралич голосовых складок — вторая по частоте причина врожденного стридора [39, 41]. Обычно его обнаруживают у детей с другими врожденными аномалиями или с поражением ЦНС [29]. Часто причина паралича остается невыясненной, и такой вид паралича считается идиопатическим. В случае идиопатического паралича (возможной причиной которого является родовая травма) часто
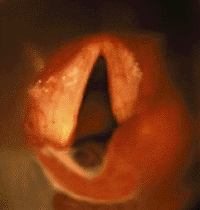 |
| Рисунок 3. Эндофотография гортани. Паралич правой черпаловидной складки |
возникает спонтанное излечение. В других случаях причиной могут быть кровоизлияния в желудочки мозга, менингоэнцефалоцеле, гидроцефалия, перинатальная энцефалопатия и другие заболевания [29]. Кроме того, можно выделить ятрогению (например, при повреждении возвратного гортанного нерва) как причину развития паралича голосовых складок.
Двусторонний паралич вызывает высокотональный стридор и афонию. Около половины детей с двусторонним параличем нуждаются в трахеотомии [22, 26, 39].
При одностороннем параличе (рис. 3) обычно отмечают слабый крик, голос с возрастом постепенно улучшается. Дыхательная функция при одностороннем параличе обычно не страдает [28].
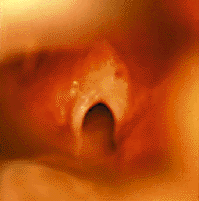 |
| Рисунок 4. Эндофотография гортани. Врожденная рубцовая мембрана гортани |
Врожденные рубцовая мембрана (рис. 4) и подскладковый стеноз развиваются в результате неполного разделения зародышевой мезенхимы между двумя стенками формирующейся гортани [33]. Значительно чаще обнаруживают приобретенные рубцовые стенозы (рис. 5), обычно развивающиеся в результате продленной чрезгортанной назотрахеальной интубации. Тяжесть заболевания зависит от степени поражения: небольшая рубцовая мембрана, локализующаяся только в области передней комиссуры, клинически проявляется лишь изменением голоса («петушиный крик»); полная атрезия гортани совместима с жизнью только теоретически [30].
 |
| Рисунок 5. Эндофотография гортани. Приобретенный подскладковый стеноз (точечный просвет дыхательных путей) |
Ведущими клиническими симптомами заболевания являются явления обструкции верхних дыхательных путей, такие как двухфазный стридор, тахипноэ, цианоз, беспокойство, раздувание крыльев носа при дыхании, участие в акте дыхания вспомогательной мускулатуры и др. При локализации мембраны в области голосовых складок отмечаются нарушения голоса вплоть до афонии.
Ведущий метод диагностики — эндоскопия [30], хотя косвенно помогает рентгенография гортани и трахеи в передней и боковой проекции.
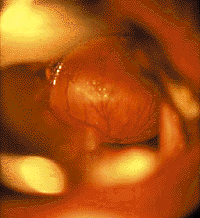 |
| Рисунок 6. Эндофотография гортани. Киста язычной поверхности надгортанника |
Лечение обусловлено выраженностью симптомов. Только дети с небольшой переднекомиссуральной синехией могут быть оставлены под наблюдением без оперативного лечения; больные с мембраной средних размеров, вызывающей нарушение дыхания, требуют оперативного лечения (чаще — лазерная деструкция) в период новорожденности. Дети с выраженной мембраной обычно нуждаются в трахеотомии в период новорожденности с последующей операцией (при помощи лазера или наружным доступом) в более старшем возрасте [17, 38].
 |
| Рисунок 7. Эндофотография гортани. Киста правой голосовой складки |
В ряде случаев врожденный подскладковый стеноз сопровождается другими врожденными поражениями [34]. При выборе тактики лечения необходимо учитывать, что дыхание может улучшаться с ростом гортани.
Кисты гортани. Стридор возникает при росте кисты в просвет дыхательных путей или сдавлении мягких тканей гортани. Кроме того, при локализации на гортанной и особенно на язычной поверхности надгортанника (рис. 6) они могут вызывать дисфагические явления [20, 30].
Локализация кист может быть разнообразной — надгортанник, надскладковая область, черпалонадгортанные складки, подскладковый отдел. Часто кисты развиваются у детей с интубацией в анамнезе, и в таких случаях могут быть множественными. Небольшие кисты голосовых складок (рис. 7) клинически проявляются только охриплостью. При зеркальной ларингоскопии, особенно если подслизистая киста локализуется на границе передней и средней трети голосовой складки, ее ошибочно диагностируют как «певческий» узелок. В этом случае правильный диагноз можно установить только при осмотре гортани под наркозом с применением оптики.
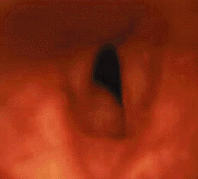 |
| Рисунок 8. Эндофотография гортани. Подскладковая гемангиома под левой голосовой складкой |
Для лечения используют аспирацию содержимого кисты с последующим иссечением ее стенок микроинструментами или СО2-лазером [6, 8, 30].
Кисты часто рецидивируют. В некоторых случаях требуются операции наружным доступом для иссечения больших множественных рецидивирующих кист [31].
Подскладковая гемангиома (рис. 8) угрожает жизни ребенка. По данным зарубежной литературы, средняя летальность от этого заболевания составляет 8,5% [43]. В большинстве случаев подскладковая гемангиома имеется с рождения и подвергается росту в течение первых месяцев жизни. Стридор обычно появляется на 2-3 месяце жизни, первые симптомы заболевания обычно ошибочно диагностируют как круп [27]. В трех наших наблюдениях дыхательный стеноз развился в первые сутки после криодеструкции гемангиом кожи. Стридор обычно двухфазный, голос может быть не изменен. Более половины детей имеют гемангиомы кожи. Как и при гемангиомах кожи, девочки страдают втрое чаще мальчиков [9]. Тяжесть заболевания зависит от размера гемангиомы, в случае присоединения ОРВИ или при беспокойстве дыхание может ухудшаться.
Ведущий метод диагностики — эндоскопия. Обычно обнаруживают мягкотканное выбухание розового или красного цвета под голосовой складкой (чаще — под левой) [5]. Если ребенок был ранее интубирован в связи с дыхательным стенозом, гемангиома может быть не диагностирована при осмотре дыхательных путей сразу после экстубации.
Для лечения используется СО2-лазерная деструкция гемангиомы с последующей гормональной терапией [6, 24]. В случае прорастания в гортань гемангиомы передней поверхности шеи необходима трахеотомия с последующей близкофокусной рентгенотерапией или лечением кортикостероидами [2].
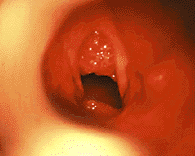 |
| Рисунок 9. Эндофотография гортани. Ювенильный респираторный папилломатоз |
Ювенильный респираторный папилломатоз (ЮРП) (рис. 9) — наиболее часто встречающаяся опухоль верхних дыхательных путей у детей. Этиологическим фактором папилломатоза является вирус папилломы человека, чаще — 6 и 11 типа [3]. Хотя у подавляющего большинства больных первые симптомы заболевания развиваются на 2 — 3 году жизни, в ряде случаев можно говорить о врожденном папилломатозе гортани, когда первые симптомы заболевания отмечают с момента рождения [1].
Начальным симптомом заболевания обычно является охриплость, постепенно переходящая в афонию. В дальнейшем, по мере роста папиллом и сужения просвета голосовой щели (обтурирующая форма), возникает прогрессирующий стеноз гортани, проявляющийся как инспираторный или двухфазный стридор [10].
Наиболее частой первичной локализацией папиллом гортани является область комиссуры и передней трети голосовых складок. На более поздних этапах заболевания папилломы могут поражать все отделы гортани, а также выходить за ее пределы. Папилломы обычно имеют широкое основание, однако возможен рост конгломератов папиллом на небольшой ножке. По внешнему виду папилломы напоминают тутовую ягоду или кисть винограда. При микроларингоскопии поверхность папиллом обычно неровная мелкозернистая или мелкодольчатая, цвет — чаще бледно-розовый, иногда с сероватым оттенком. Тяжесть заболевания определяется скоростью роста папиллом и частотой рецидивирования [15].
Основным методом ликвидации стеноза у детей с ЮРП является хирургическое удаление папиллом при помощи микроинструментов и/или СО2-лазера. Однако только хирургическое лечение у большинства больных не предотвращает рецидива заболевания. В настоящее время наиболее патогенетически оправданным и перспективным является длительное непрерывное введение препаратов интерферона [13, 19, 21].
Трахеомаляция. Различают диффузную и локальную формы трахеомаляции, т. е. слабости стенки трахеи, связанной с патологической мягкостью ее хрящевого каркаса. Клинически заболевание проявляется экспираторным стридором. При эндоскопии обнаруживают резкое сужение на выдохе просвета трахеи, которая может принимать различную форму. Симптомы заболевания часто спонтанно исчезают на 2 — 3 году жизни [32]. При выраженных дыхательных нарушениях может потребоваться трахеотомия [41].
 |
| Рисунок 10. Эндофотография трахеи. Врожденный рубцовый стеноз |
Врожденный стеноз трахеи (рис. 10) может иметь различную природу. Органические стенозы связаны с локальным дефектом хрящевых полуколец трахеи (недостаток или отсутствие хряща) или избыточным образованием хрящевой ткани, приводящим к формированию твердого хрящевого выпячивания в просвет трахеи [42].
Функциональные стенозы связаны с чрезмерной мягкостью хрящей и в этом случае являются локальной формой трахеомаляции. Экспираторный стридор обнаруживают обычно сразу после рождения. Стридор усиливается при беспокойстве или кормлении ребенка. Состояние больного обычно резко ухудшается во время ОРВИ, в некоторых случаях отмечают приступы удушья, ошибочно диагностируемые как круп. Для исключения сдавливания трахеи извне необходимо рентгеноконтрастное исследование пищевода. Основной способ диагностики — эндоскопический. Стенозы трахеи, особенно на почве трахеомаляции, имеют благоприятный прогноз, в большинстве случаев спонтанно излечиваются.
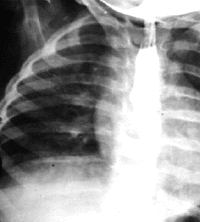 |
| Рисунок 11. Рентгенограмма органов грудной клетки. Сдавление пищевода аномально расположенным сосудом |
Сосудистое кольцо. Аномальная конфигурация больших сосудов может вызывать сдавление трахеи, обычно ее дистальных отделов. Кроме того, может сдавливаться также пищевод. Стридор усиливается при плаче или кормлении, а также при положении ребенка на спине. Часто отмечается срыгивание. Диагноз устанавливают при помощи рентгенографии пищевода с рентгеноконтрастным препаратом (рис. 11) и аортографии. Чаще всего встречается удвоение дуги аорты, добавочная левая легочная артерия [14, 37].
При эндоскопии можно обнаружить выбухание и, в ряде случаев, пульсацию передней стенки трахеи. Лечение — хирургическое.
Ларинготрахеопищеводная щель — редкий врожденный дефект развития. На большом протяжении дыхательные пути сообщаются с пищеводом. Причиной этого порока является незаращение дорсальной части перстневидного хряща. Это заболевание клинически проявляется средней громкости двухфазным стридором и эпизодами аспирации. У детей с этим пороком часто отмечают повторные пневмонии. Типичными являются пароксизмы кашля и цианоз. Голос тихий. Приблизительно у 20% детей имеется также трахеопищеводная фистула с характерной локализацией в дистальном отделе трахеи [35]. Для установления диагноза, кроме эндоскопии, требуется рентгеноскопия органов грудной клетки с контрастом. Для лечения необходима не только трахеотомия, но и наложение гастростомы для кормления ребенка.
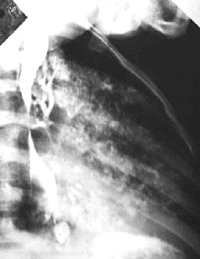 |
| Рисунок 12. Рентгенограмма органов грудной клетки. Затекание рентгеноконтрастного вещества через трахеопищеводный свищ из пищевода в трахеобронхиальное дерево |
Трахеопищеводный свищ (рис. 12) проявляется при первом же кормлении ребенка тяжелыми приступами удушья, кашля и цианоза [41]. В основе порока лежит неполное развитие трахеопищеводной стенки. Часто этот порок сочетается с атрезией пищевода. В дальнейшем быстро присоединяется тяжелая аспирационная пневмония. Лечение только хирургическое, результаты часто зависят от срока операции. Прогноз тем более благоприятен, чем раньше предпринято вмешательство.
Учитывая то, что пороки развития гортани и трахеи являются проявлением эмбриопатий, у больных с врожденной патологией этих органов весьма вероятны проявления эмбриопатий со стороны других органов и систем. В клинической практике наибольшую сложность для установления нозологической формы заболевания представляют его синдромальные формы. В основу синдромального метода обследования положено то обстоятельство, что большинство дефектов развития могут быть изолированными или входить в состав известных синдромов или неуточненных комплексов множественных врожденных дефектов. Установление синдромологического диагноза влияет на следующие факторы: 1) проведение тщательной диагностики скрытых дефектов развития и функциональных отклонений в рамках установленного синдрома; 2) выполнение специфической предоперационной подготовки больного для предупреждения возможных осложнений во время хирургического вмешательства или в послеоперационном периоде; 3) тактику и результаты лечения, что выражается в ряде случаев в отказе от хирургических вмешательств, в том числе в изменении хирургической техники коррекции некоторых дефектов развития.
По нашим данным, синдромологический диагноз может быть установлен приблизительно у 25% больных [4]. Лишь у 8-10% детей врожденная патология гортани и трахеи имеет изолированную форму. Остальные больные с врожденными заболеваниями гортани и трахеи имеют иные пороки развития — центральной нервной, костно-мышечной, сердечно-сосудистой систем, аномалии развития ушных раковин, пороки развития лица, аномалии соединительной ткани, врожденные опухолевидные образования кожи и др. Сочетание пороков развития органов нескольких систем, не индуцируемых друг другом, у этой группы больных можно расценивать как множественные неуточненные врожденные пороки развития.
Информационное оснащение уголка логопеда, для родителей детей 4–5 лет, по лексической теме «Зимующие птицы».
Нигматдьянова Анна Каримулловна
Информационное оснащение уголка логопеда, для родителей детей 4–5 лет, по лексической теме «Зимующие птицы».
Зимующие птицы.
Существительные: птица, сорока, ворона, воробей, снегирь,
синица, голова, туловище, грудка, брюшко,
спинка, хвост, крыло, лапка, коготь, перо, глаз,
корм, кормушка, зерно, крошка, голод, холод,
Прилагательные: большой, маленький, низкий, высокий,
длинный, короткий, острый, тупой,
пушистый, мягкий, твердый, толстый,
тонкий, грязный, чистый, красивый, легкий,
тяжелый, яркий, веселый, радостный, белый,
сильный, серый, трудолюбивый, пузатый,
красногрудый, зимующий, крупный, мелкий,
Глаголы: смотреть, видеть, наблюдать, играть,
прыгать, догонять, отдыхать,
любоваться, радоваться, веселиться,
летать, клевать, петь, щебетать, чирикать,
Наречия: весело, радостно, дружно, красиво,
ласково, чисто, грязно, быстро, медленно,
ловко, высоко, низко, впереди, сзади, справа,
слева, холодно, темно, голодно;
Местоимения: мой, моя, мои;
Предлоги: на, в, под, из, с, для, из-за, из-под.
Ребенок должен усвоить: названия нескольких зимующих птиц (ворона, воробей, синица, снегирь, сорока); их отличительные признаки; как они передвигаются; чем питаются, обобщающие слова зимующие птицы.
«Кто это?» Рассматривание диких (зимующих) птиц. Называние частей тела птицы.
Ребенок с взрослым рассматривает картинки с изображением зимующих птиц: «Посмотри на ворону (воробья, синицу, снегиря, сороку). Что у нее есть? У вороны есть голова, глаза, клюв, хвост, лапки, крылья, грудка, перышки». И так далее.
«Доскажи слово». Закрепление обобщающих слов.
Ворона, воробей, синица, снегирь, сорока все вместе – это … (зимующие птицы).
«Подбери признак» Обогащение словаря признаков.
Воробей (какой) – зимующий, веселый, серый, трудолюбивый…
Снегирь (какой) – зимующий, пузатый, маленький …
Ворона (какая) – большая, серая, крупная, важная …
«Кто как голос подает?» Подбор образных глаголов, учитывая междометия.
«Подбери действие». Обогащение глагольного словаря.
Воробей (что делает) – прыгает, чирикает, летает, смотрит, машет.
Снегирь (что делает) – …
«Скажи ласково» Формирование практического навыка образования уменьшительно – ласкательной формы существительного.
Воробей – воробьишко, воробушек …
Родителям рекомендуется:
1. Понаблюдайте с ребенком за птицами, которые встречаются
зимой в городе. Произнесите четко сами,а потом попросите ребенка повторить их названия: ворона, воробей, синица, снегирь, сорока.
2. Рассмотрите картинки с изображениями птиц. Показывайте
и называйте каждую картинку. Потом пусть ребенок показывает и называет их сам.
3. Помогите ребенку сделать кормушку для птиц из коробки
для молока. Насыпьте в кормушку пшена и семечек. Понаблюдайте за птицами.После прогулки задайте ребенку вопросы:
• Каких птиц ты видел на прогулке? (воробья, синицу, ворону, снегиря, сороку.) Что они делали? (Они клевали зернышки и крошки.) Чем ты угостил синичку?
(Я угостил синичку салом.)
4. Поиграйте с ребенком.
«Ответь на вопросы». Согласование числительных с существительными.
Сколько у вороны лапок? (У вороны две лапки.)
Сколько у воробья крыльев?
Сколько у сороки хвостов?
Сколько у синицы клювиков?
Сколько у птицы глаз?
Сколько у птицы перышек?
«Вороны». Развитие звуковой стороны речи.
Ребенок – «ворона» произносит кар, взрослый заканчивает слово.
Кар (тошка, кар (тинка, кар (ман, кар (тон, кар (лик,
Составить описательный рассказ о зимующей птице по следующему плану:
• Кто это? (название). Какая это птица (зимующая).
• Какой внешний вид (размер, окраска перьев, части тела).
Подвижная игра «Снегири». Координация речи с движением, работа над темпом и ритмом речи. Развитие творческого воображения.
Вот на ветках, посмотри, Делают 4 хлопка руками-
«крылышками» по бокам и 4 наклона
В красных майках снегири Делают 4 хлопка руками-
«крылышками» по бокам и 4 наклона
Распушили перышки, Часто потряхивают руками-
Греются на солнышке. «крылышками», опущенными вниз.
Головой вертят, Делают 2 поворота головой с
кивком – вправо, влево.
Улететь хотят. Делают 2 поворота головой с
кивком – вправо, влево.
Кыш! Кыш! Улетели! Разбегаются по комнате, взмахивая
руками как крыльями.
Пальчиковая гимнастика «Кормушка». Развитие тонкой моторики, координация речи с движением, интонационной выразительности речи. Создание эмоционального положительного фона.
Сколько птиц Ритмично сжимают и разжимают
к кормушке нашей кулачки.
Прилетело? Мы расскажем. Машут перекрестно сложенными ла
Две синицы, воробей, На каждое название птицы загибают
Шесть щеглов и голубей, по одному пальчику, начиная с
Дятел в пестрых перышках. больших, на обеих руках.
Всем хватило зернышек! Трут большие пальчики об
указательные, как бы насыпают
Дыхательная гимнастика. Упражнение на развитие воздушной струи. Подуть на зеркало ротиком, «Сдуть снежинку» с ладошки.
В альбоме разукрасить, нарисованных родителями, снегиря и синицу.
Нигматдьянова Анна Каримулловна учитель-логопед МАДОУ «Детский сад №395» г. Пермь
Конспект занятия по окружающему миру «Зимующие птицы». Конспект занятия по окружающему миру «Зимующие птицы».Задачи: 1. Закрепить понятие «зимующие» птицы; 2. Дать детям представление о видах.
Весёлые уроки для малыша Весёлые уроки для малышаВесёлые противоположности (сравнения) Большой-маленький Слон большой ушами машет, Муха маленькая пляшет. Слон.
