Икс при бронхиальной астме что это
Терапия бронхиальной астмы. Агонисты beta2-адренергических рецепторов: вопросы эффективности и безопасности
Заключение
Beta2-Агонисты являются на сегодняшний день самыми эффективными бронхолитиками, что дает основание для широкого их применения как при неотложной, так и в плановой терапии бронхиальной астмы. Особое место принадлежит ДДБА, которые наряду с бронхолитическим обладают выраженным аддитивным эффектом, что позволяет добиваться хорошо контролируемого течения бронхиальной астмы при назначении меньших доз ИКС. Современные клинические исследования, подтверждающие достаточно высокий профиль безопасности ДДБА, являются основанием для их дальнейшего использования в рамках комбинированной терапии бронхиальной астмы.
Методы лечения астмы
Для лечения такого серьезного заболевания, как бронхиальная астма, используется широкий спектр лекарственных препаратов, имеющих различную механику действия и тактику применения.
После купирования приступа, терапия направляется на предотвращение рецидива заболевания, осуществляемого путем комбинирования лечения медикаментозными и немедикаментозными методами. При обострении бронхиальной астмы применяют базисную медикаментозную терапию, уменьшающую или купирующую аллергические воспаления дыхательных путей. Именно от базисной терапии, в комплексном сочетании с гипоаллергенными мерами (такими как элиминация аллергенов), напрямую зависит успех лечения и осуществление контроля за протеканием заболевания.
В наше время часто применяют метод ступенчатого подхода, при котором в зависимости от степени сложности заболевания регулируется интенсивность осуществляемой терапии. При таком подходе есть возможность следить за течением заболевания и применять наименьшее количество лекарственных препаратов. Дозу и кратность приема медикаментов увеличивают при обострении и уменьшают при нормальной ситуации протекания бронхиальной астмы.
Бронхиальная астма становится контролируемой при адекватном подборе лечения. Несколько основных критериев контролируемого течения заболевания.
Отсутствие (в идеале) или минимальное количество ночных приступов бронхоспазмов;
отсутствие частых обострений;
отсутствие необходимости принимать препараты b 2-агонисты короткого действия;
отсутствие необходимости ограничивать физическую активность пациента;
наличие нормальных показателей функции внешнего дыхания и ПОС; отсутствие (в идеале) или минимальное количество побочных эффектов применяемой терапии.
Современная терапия бронхиальной астмы
Бронхиальная астма — заболевание, с которым все чаще сталкиваются врачи в последнее время. Это неудивительно, ибо, по данным международных исследований, в развитых странах мира около 5% взрослого населения и почти 10% детей страдают этим недугом.
Бронхиальная астма — заболевание, с которым все чаще сталкиваются врачи в последнее время. Это неудивительно, ибо, по данным международных исследований, в развитых странах мира около 5% взрослого населения и почти 10% детей страдают этим недугом. Кроме того, в последние десятилетия прослеживается четкая тенденция роста заболеваемости аллергическими болезнями, в том числе бронхиальной астмой.
Именно этим обстоятельством обусловлено появление в последние годы ряда программных документов, руководств, посвященных диагностике и лечению бронхиальной астмы. Такими основополагающими документами являются Совместный доклад ВОЗ и Национального института сердца, легких, крови (США) «Бронхиальная астма. Глобальная стратегия (GINA)», 1996 [1] и «Бронхиальная астма (Формулярная система). Руководство для врачей России», 1999 [2]. Эти руководства предназначены для практических врачей и служат одной цели — формированию единой концепции бронхиальной астмы, ее диагностики и лечения.
В свою очередь, современная терапия бронхиальной астмы базируется на вышеупомянутой концепции, на основании которой определяются форма и степень тяжести заболевания.
Согласно современным представлениям, бронхиальная астма независимо от тяжести ее течения является хроническим воспалительным заболеванием дыхательных путей, в формировании которого участвуют многие клетки: тучные клетки, эозинофилы и Т-лимфоциты. При наличии предрасположенности это воспаление приводит к повторяющимся эпизодам хрипов, одышки, тяжести в грудной клетке и кашлю, особенно ночью и/или ранним утром. Эти симптомы обычно сопровождаются распространенной, но вариабельной обструкцией бронхов, которая по крайней мере частично обратима спонтанно или под влиянием лечения. Воспаление приводит к формированию повышенной чувствительности дыхательных путей к самым различным стимулам, которые у здоровых лиц никакой реакции не вызывают. Это состояние — бронхиальная гиперреактивность, которая может быть специфической и неспецифической. Специфическая гиперреактивность представляет собой повышенную чувствительность бронхов к определенным, специфическим аллергенам, вызвавшим развитие астмы. Под неспецифической гиперреактивностью понимают повышенную чувствительность к разнообразным неспецифическим стимулам неаллергенной природы: холодному воздуху, физической нагрузке, резким запахам, стрессам и пр. Одним из важных признаков гиперреактивности, используемых для оценки степени тяжести бронхиальной астмы, является суточная вариабельность пиковой скорости выдоха (ПСВ), составляющая 20% и более.
Аллергические механизмы становятся причиной развития астмы у 80% детей и приблизительно у 40-50% взрослых, поэтому Европейская Академия Аллергологии и Клинической Иммунологии (EAACI) предлагает использовать термин «аллергическая астма» как основное определение астмы, обусловленной иммунологическим механизмом, причем в тех случаях, когда доказано участие в этом механизме антител класса иммуноглобулинов Е, отсюда и термин «IgE-обусловленная астма» [4]. В нашей стране для обозначения этого варианта применяется термин «атопическая астма». Определение полностью отражает суть процесса, в котором принимают участие IgE-антитела. Другие неиммунологические типы астмы ЕААСI предлагается называть неаллергической астмой [4]. По-видимому, к этой форме может быть отнесена астма, развивающаяся из-за нарушения метаболизма арахидоновой кислоты, эндокринных и нервно-психических расстройств, нарушения рецепторного и электролитного балансов дыхательных путей, воздействия неаллергенных аэрополлютантов и профессиональных факторов.
Установление формы бронхиальной астмы имеет принципиальное значение для ее терапии, ибо лечение любого аллергического заболевания начинается с мероприятий по элиминации аллергена (или аллергенов), виновного в развитии болезни. Можно полностью удалить аллерген, если речь идет о домашнем животном, пищевом продукте или лекарственном препарате, и уже только благодаря этому добиться ремиссии бронхиальной астмы. Но чаще развитие астмы провоцирует клещ домашней пыли, которого не удается удалить полностью. Однако количество пылевых клещей можно существенно сократить, используя специальные безаллергенные постельные принадлежности и акарицидные средства, проводя регулярную влажную уборку с помощью пылесоса с глубокой степенью очистки. Все эти мероприятия, равно как и меры по сокращению содержания пыльцы в воздухе жилых помещений в сезон цветения и меры, позволяющие минимизировать контакт со спорами внедомашних и внутридомашних непатогенных плесневых грибов, приводят к значительному ослаблению симптомов бронхиальной астмы у чувствительных к этим аллергенам пациентов.
Фармакотерапия — неотъемлемая и важнейшая составляющая комплексной лечебной программы бронхиальной астмы. Существует несколько ключевых положений в терапии бронхиальной астмы:
Итак, все препараты, которые используются для лечения бронхиальной астмы, принято делить на две группы: базисные или лечебные, то есть обладающие противовоспалительным эффектом, и симптоматические, обладающие преимущественно быстрой бронхолитической активностью. Однако за последние годы на фармакологическом рынке появилась новая группа противоастматических препаратов, которые представляют собой комбинацию противовоспалительных и бронхолитических средств.
К базисным противовоспалительным препаратам относятся глюкокортикостероиды, стабилизаторы тучных клеток — кромоны и ингибиторы лейкотриенов.
Ингаляционные глюкокортикостероиды (беклометазон дипропионат, флютиказон пропионат, будесонид, флунизолид) в настоящее время являются препаратами выбора для лечения среднетяжелой и тяжелой астмы. Более того, согласно международным рекомендциям, ингаляционные глюкокортикостероиды (ИГКС) показаны всем больным с персистирующей астмой, в том числе и с легким течением, ибо даже при этой форме астмы в слизистой дыхательных путей присутствуют все элементы хронического аллергического воспаления. В отличие от системных стероидов, которые, в свою очередь, являются средством выбора при острой тяжелой астме, ИГКС не имеют тяжелых системных побочных эффектов, представляющих угрозу для больного. Лишь в высоких суточных дозах (выше 1000 мкг) они могут угнетать функцию коры надпочечников. Многофакторное противовоспалительное действие ингаляционных глюкокортикостероидов проявляется в их способности снижать или даже вовсе устранять бронхиальную гиперреактивность, восстанавливать и повышать чувствительность β2-адренорецепторов к катехоламинам, в том числе к препаратам β2-агонистам. Доказано, что противовоспалительная эффективность ИГКС зависит от дозы, поэтому целесообразно начинать лечение со средних и высоких доз (в зависимости от тяжести астмы). При достижении стабильного состояния больных (но не ранее чем через 1-3 месяца от начала терапии ИГКС) и улучшении показателей ФВД дозу ИГКС можно снизить, но не отменять! В случае ухудшения течения астмы и снижения функциональных легочных показателей доза ИГКС должна быть повышена. Возникновения таких неопасных, но нежелательных побочных эффектов ИГКС, как кандидоз ротовой полости, дисфония, раздражающий кашель, можно избежать благодаря применению спейсеров, а также полосканию ротовой полости и горла слабым раствором соды или просто теплой водой после каждой ингаляции препарата.
Кромогликат натрия и недокромил натрия (кромоны) подавляют выделение медиаторов из тучной клетки путем стабилизации ее мембраны. Эти препараты, назначенные до начала воздействия аллергена, способны угнетать раннюю и позднюю аллергические реакции. Их противовоспалительный эффект значительно уступает таковому у ИГКС. Снижение бронхиальной гиперреактивности происходит лишь после длительного (не менее 12 недель) лечения кромонами. Однако преимущество кромонов — в их безопасности. Эти препараты практически не дают побочных эффектов и поэтому с успехом применяются для лечения детской астмы и астмы у подростков. Атопическая астма легкого течения у взрослых иногда также хорошо контролируется кромогликатом или недокромилом натрия.
Антилейкотриеновые препараты, включающие в себя антагонисты цистеиниловых (лейкотриеновых) рецепторов и ингибиторы синтеза лейкотриенов, представляют собой относительно новую группу противовоспалительных препаратов, используемых для лечения астмы. В России в настоящее время зарегистрированы и разрешены к использованию препараты зафирлукаст (аколат) и монтелукаст (сингуляр) — блокаторы лейкотриеновых рецепторов, представленные в форме для орального применения. Противовоспалительный эффект этих препаратов заключается в блокаде действия лейкотриенов — жирных кислот, продуктов распада арахидоновой кислоты, участвующих в формировании бронхиальной обструкции. В последние годы появилось много работ, посвященных изучению клинической эффективности антилейкотриеновых препаратов при различных формах и различной степени тяжести бронхиальной астмы. Эти препараты эффективны в лечении больных с аспириновой формой бронхиальной астмы, при которой лейкотриены являются основными медиаторами воспаления и формирования бронхиальной обструкции. Они эффективно контролируют астму физических нагрузок и ночную астму, а также интермиттирующую астму, вызванную воздействием аллергена. Особое внимание уделяется изучению антилейкотриеновых препаратов, применяемых в терапии детской астмы, так как они удобны в использовании и вызывают относительно низкий по сравнению с ИГКС риск возникновения серьезных побочных эффектов. В последних американских руководствах по диагностике и терапии астмы препараты — антагонисты лейкотриеновых рецепторов рассматриваются как альтернатива ИГКС для контроля легкой, персистирующей астмы у детей 6 лет и старше, а также у взрослых. Однако в настоящее время проводится достаточно много исследований, демонстрирующих эффективность этих препаратов у лиц, страдающих среднетяжелой и тяжелой астмой, которым антагонисты лейкотриеновых рецепторов назначаются как дополнение к ИГКС. Такое сочетание препаратов, потенциирующих действие друг друга, усиливает противоастматическую терапию и позволяет избежать повышения дозы ИГКС у некоторых пациентов, а иногда даже снизить ее.
Таким образом, новые противоастматические препараты — антагонисты лейкотриеновых рецепторов могут использоваться для противовоспалительной (базисной) терапии астмы в следующих ситуациях [5]:
Препараты бронхолитического действия применяются как для купирования острого приступа астмы при хроническом ее течении, так и для профилактики астмы физических нагрузок, острой астмы, индуцированной аллергеном, а также для снятия тяжелого бронхоспазма при обострении бронхиальной астмы.
Ключевые положения в бронхолитической терапии бронхиальной астмы:
Селективные β2-агонисты первой генерации [3]: албутерол (сальбутамол, вентолин), тербуталин (бриканил), фенотерол (беротек) и другие — представляют собой наиболее эффективные бронхолитики. Они способны быстро (в течение 3-5 мин) и на довольно долгий срок (до 4-5 ч) оказывать бронхолитическое действие после ингаляции в виде дозированного аэрозоля при легких и среднетяжелых приступах астмы, а при использовании растворов этих препаратов через небулайзер — и при тяжелых приступах в случае обострения астмы. Однако β2-агонисты короткого действия следует применять только для купирования приступа удушья. Они не рекомендуются для постоянной, базисной терапии, так как не способны уменьшать воспаление дыхательных путей и бронхиальную гиперреактивность. Более того, при постоянном и длительном их приеме степень бронхиальной гиперреактивности может возрастать, а показатели функции внешнего дыхания — ухудшаться [3]. Этих недостатков лишены β2-агонисты второй генерации, или β2-агонисты длительного действия: сальметерол и формотерол. В силу липофильности своих молекул эти препараты очень близки β2-адренорецепторам, чем прежде всего и определяется длительность их бронхолитического действия — до 12 ч после ингаляции 50 мкг или 100 мкг сальметерола и 6 мкг, 12 мкг или 24 мкг формотерола. При этом формотерол кроме длительного действия одновременно оказывает и быстрое бронхорасширяющее действие, сопоставимое со временем начала действия сальбутамола. Все препараты β2-адреномиметики обладают способностью ингибировать высвобождение медиаторов аллергического воспаления, таких, как гистамин, простагландины и лейкотриены, из тучных клеток, эозинофилов, причем максимально это свойство проявляется у β2-агонистов длительного действия. Кроме того, последние обладают способностью уменьшать проницаемость капилляров слизистой бронхиального дерева. Все это позволяет говорить о противовоспалительном эффекте β2-агонистов длительного действия. Они способны подавлять как раннюю, так и позднюю астматические реакции, возникающие после ингаляции аллергена, и снижать бронхиальную реактивность. Эти препараты являются средством выбора при легкой и среднетяжелой астме, а также у пациентов с ночными симптомами астмы; их можно использовать также для профилактики астмы физических нагрузок [1]. У пациентов со среднетяжелой и тяжелой астмой их целесообразно сочетать с ИГКС.
Теофиллины — основной вид метилксантинов, используемых в лечении астмы. Теофиллины обладают бронхолитическим и противовоспалительным действием. Блокируя фермент фосфодиэстеразу, теофиллин стабилизирует цАМФ и снижает концентрацию внутриклеточного кальция в клетках гладкой мускулатуры бронхов (и других внутренних органов), тучных клетках, Т-лимфоцитах, эозинофилах, нейтрофилах, макрофагах, эндотелиальных клетках. В результате происходят расслабление гладкой мускулатуры бронхов, подавление высвобождения медиаторов из клеток воспаления и снижение повышенной сосудистой проницаемости. Теофиллин в значительной степени подавляет как раннюю, так и позднюю фазы астматической реакции. Пролонгированные теофиллины успешно применяются для контроля ночных астматических проявлений. Однако эффективность теофиллина при острых приступах астмы уступает (как по скорости наступления эффекта, так и по его выраженности) β2-агонистам, применяемым ингаляционно, особенно через небулайзер. Поэтому внутривенное введение эуфиллина должно рассматриваться как резервное мероприятие для тех пациентов с острой тяжелой астмой, для которых прием β2-агонистов через небулайзер оказывается недостаточно эффективным [1]. Это ограничение обусловлено еще и высоким риском возникновения побочных реакций на теофиллин (сердечно-сосудистые и желудочно-кишечные расстройства, возбуждение ЦНС), развивающихся, как правило, при превышении концентрации 15 мкг/мл в периферической крови. Поэтому длительное применение теофиллина требует мониторинга его концентрации в крови.
Антихолинергические препараты (ипратропиум бромид и окситропиум бромид) обладают бронхолитическим действием за счет блокады М-холинорецепторов и снижения тонуса блуждающего нерва. В России давно зарегистрирован и успешно применяется один из этих препаратов — ипратропиум бромид (атровент). По силе и скорости наступления эффекта антихолинергические препараты уступают β2-агонистам, их бронхолитическое действие развивается через 30-40 мин после ингаляции. Однако совместное их использование с β2-агонистами, взаимно усиливающее действие этих препаратов, оказывает выраженный бронхолитический эффект, особенно при среднетяжелой и тяжелой астме, а также у пациентов с астмой и сопутствующим хроническим обструктивным бронхитом. Такими комбинированными препаратами, содержащими ипратропиум бромид и β2-агонист короткого действия, являются беродуал (содержит фенотерол) и комбивент (содержит сальбутамол).
Принципиально новым шагом в современной фармакотерапии бронхиальной астмы является создание комбинированных препаратов, обладающих выраженным противовоспалительным и длительным бронхолитическим действием. Речь идет о комбинации ингаляционных кортикостероидов и длительно действующих β2-агонистов. Сегодня на фармакологическом рынке Европы, и России в том числе, существуют два таких препарата: серетид, содержащий флютиказон пропионат и сальметерол, и симбикорт, имеющий в своем составе будесонид и формотерол. Оказалось, что в подобных соединениях кортикостероид и пролонгированный β2-агонист обладают комплементарным действием и их клинический эффект существенно превышает таковой в случае монотерапии ИГКС или β2-агонистом длительного действия. Назначение такой комбинации может служить альтернативой повышению дозы ИГКС у пациентов со среднетяжелой и тяжелой астмой. Пролонгированные β2-агонисты и кортикостероиды взаимодействуют на молекулярном уровне. Кортикостероиды увеличивают синтез β2-адренорецепторов в слизистой бронхов, снижают их десенситизацию и, напротив, повышают чувствительность этих рецепторов к действию β2-агонистов. С другой стороны, пролонгированные β2-агонисты стимулируют неактивный глюкокортикоидный рецептор, который в результате становится более чувствительным к действию ингаляционных глюкокортикостероидов [6]. Одновременное применение ИГКС и пролонгированного β2-агониста не только облегчает течение астмы, но и существенно улучшает функциональные показатели, снижает потребность в короткодействующих β2-агонистах, значительно эффективнее предупреждает обострения астмы по сравнению с терапией только ИГКС.
Безусловным преимуществом этих препаратов, особенно привлекающим пациентов-астматиков, является сочетание двух активно действующих субстанций в одном устройстве для ингаляций: дозированном аэрозольном ингаляторе (серетид ДАИ) или порошковом ингаляторе (серетид мультидиск) и турбухалере, содержащем препараты в виде пудры (симбикорт-турбухалер). Препараты имеют удобный двукратный режим дозирования, для симбикорта возможен также однократный прием. Серетид выпускается в формах, содержащих различные дозы ИГКС: 100, 250 или 500 мкг флютиказона пропионата при неизменной дозе сальметерола — 50 мкг. Симбикорт выпускается в дозировке 160 мкг будесонида и 4,5 мкг формотерола. Симбикорт можно назначать от 1 до 4 раз в сутки, что позволяет контролировать вариабельное течение астмы с помощью одного и того же ингалятора, уменьшая дозу препарата при достижении адекватного контроля астмы и увеличивая при ухудшении симптомов. Это обстоятельство позволяет подобрать адекватную терапию с учетом тяжести астмы для каждого конкретного больного. Кроме того, симбикорт за счет быстродействующего формотерола быстро облегчает симптомы астмы. Из этого вытекает повышение приверженности к терапии: видя, что лечение помогает быстро и эффективно, больной более охотно соблюдает предписание врача. Следует помнить, что комбинированные препараты (ИГКС + длительно действующие β2-агонисты) не должны использоваться для купирования острого приступа астмы. Для этой цели пациентам рекомендуются β2-агонисты короткого действия.
Таким образом, применение комбинированных препаратов ИГКС и пролонгированных β2-агонистов целесообразно во всех случаях персистирующей астмы, когда не удается достичь хорошего контроля над заболеванием только назначением ИГКС. Критериями хорошо контролируемой астмы являются отсутствие ночных симптомов, хорошая переносимость физической нагрузки, отсутствие потребности в неотложной помощи, суточная потребность в бронхолитиках менее 2 доз, пиковая скорость выдоха больше 80% и ее суточные колебания менее 20%, отсутствие побочных эффектов от проводимой терапии [7].
Безусловно, целесообразно начинать лечение ИГКС с комбинации их с сальметеролом или формотеролом, что позволит достичь быстрого клинического эффекта и заставит пациентов поверить в успех лечения.
По вопросам литературы обращайтесь в редакцию
Бронхиальная астма
МКБ 10: J.45, J.46
Год утверждения (частота пересмотра): 2018 (пересмотр каждые 3 года)
МОО Россйиское респираторное общество,
Российская Ассоциация Аллергологов и Клинических иммунологов
Утверждены Российским респираторным обществом
Согласованы Научным советом Министерства Здравоохранения Российской Федерации
__ __________201_ г.
Ключевые слова
бронхиальная астма у взрослых
бронхиальная астма у детей и подростков
Список сокращений
АСТ – тест по контролю над астмой
сАСТ – тест по контролю астмы у детей
ACQ-5 – вопросник по оценке контроля астмы
FiO2 – фракция кислорода во вдыхаемой газовой смеси
IgE – иммуноглобулины класса Е
PaO2 – парциальное напряжение кислорода в артериальной крови
PaСO2 – парциальное напряжение углекислого газа в артериальной крови
SрO2 – насыщение гемоглобина кислородом
АД – артериальное давление
АЛР – антагонисты лейкотриеновых рецепторов
БА – бронхиальная астма
БГР – бронхиальная гиперреактивность
БДП – беклометазона дипропионат
ДАИ – дозированный аэрозольный ингалятор
ДДБА – длительнодействующие β2–агонисты
ДПИ – дозированный порошковый ингалятор
ИВЛ – искусственная вентиляция легких
ИГКС – ингаляционные глюкокортикостероиды
ИЛ-5 – интерлейкин 5
КДБА – короткодействующие β2–агонисты
КТ – компьютерная томография
НВЛ – неинвазивная вентиляция легких
НПВП – нестероидные противовоспалительные препараты
НЯ – нежелательные явления
ОДН – острая дыхательная недостаточность
ОРИТ – отделение реанимации и интенсивной терапии
ОФВ1 – объем форсированного выдоха за 1–ю секунду
ПИ – пневмококковая инфекция
ПКВ – пневмококковая конъюгированная вакцина
ПКИТ – подкожная иммунотерапия
ПСВ – пиковая скорость выдоха
СБПТ – специфический бронхопровокационный тест
СЛИТ – сублингвальная иммунотерапия
СГКС – системные глюкокортикостероиды
ФЖЕЛ – форсированная жизненная емкость легких
ЧСС – частота сердечных сокращений
ХОБЛ – хроническая обструктивная болезнь легких
Термины и определения
Бронхиальная гиперреактивность – функциональное нарушение, проявляющееся эпизодами бронхиальной обструкции под воздействием стимулов, безопасных для здорового человека.
Фенотип – совокупность характеристик организма, развивающаяся в результате взаимодействия генетических факторов и окружающей среды.
Обострение бронхиальной астмы – эпизоды нарастающей одышки, кашля, свистящих хрипов, или заложенности в грудной клетке, требующие изменений обычного режима терапии.
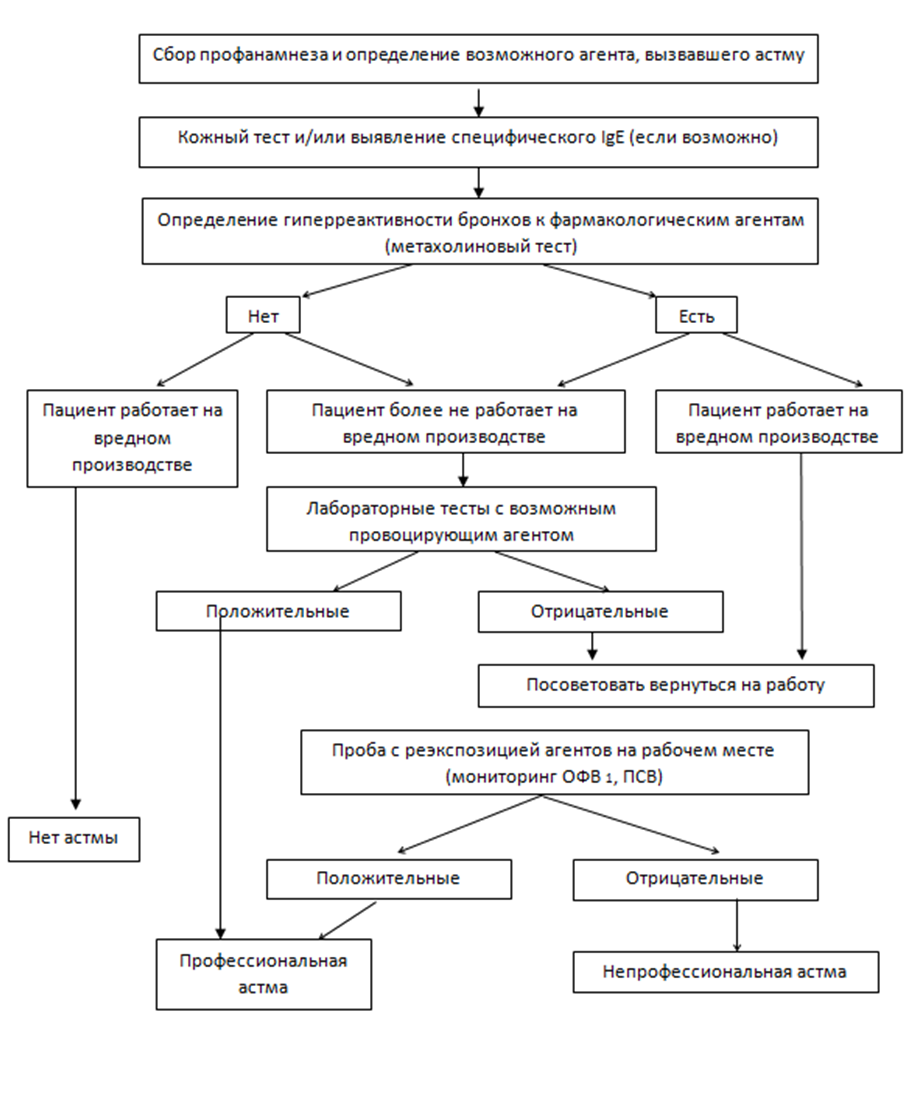
Профессиональная астма – заболевание, характеризующееся наличием обратимой обструкции и/или гиперреактивности воздухоносных путей, которые обусловлены воспалением, вызванным исключительно факторами производственной среды и никак не связанным с раздражителями вне рабочего места.
1. Краткая информация
1.1 Определение
Бронхиальная астма (БА) является гетерогенным заболеванием, характеризующимся хроническим воспалением дыхательных путей, наличием респираторных симптомов, таких как свистящие хрипы, одышка, заложенность в груди и кашель, которые варьируют по времени и интенсивности, и проявляются вместе с вариабельной обструкцией дыхательных путей [1].
Гетерогенность БА проявляется различными фенотипами заболевания, многие из которых возможно выделить в обычной клинической практике (см. раздел «Классификация»).
1.2 Этиология и патогенез
Факторы, влияющие на развитие и проявления БА, приведены в табл. 1.