Иктеричность крови что это у женщин
Что такое иктеричность?
Иктеричность
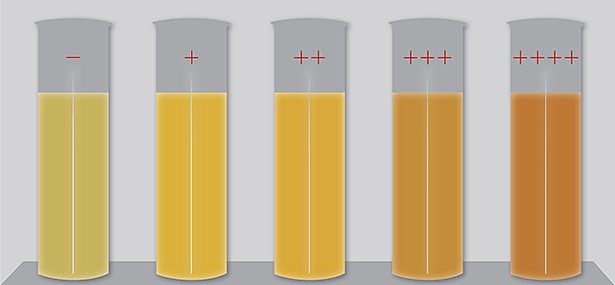
Что такое иктеричность? Иктеричность — это высокая концентрация билирубина и его производных в образце крови. Иктеричность встречается при различных заболеваниях печени и некоторых наследственных заболеваниях. Иктеричная сыворотка имеет ярко-желтый цвет (см. рисунок), оттенок которого напрямую зависит от концентрации в ней билирубина, а, следовательно — степени гемолиза.
Почему встречается иктеричность сыворотки? Иктеричность чаще всего обусловлена различными заболеваниями печени, при которых резко повышается в крови уровень билирубина. Иногда повышение уровня билирубина в крови может быть связано с длительным голоданием пациента накануне анализа, хотя даже очень длительное отсутствие приема пищи у совершенно здорового человека редко приводит к иктеричности полученной сыворотки крови.
Почему по иктеричной сыворотке, зачастую, невозможно выполнить анализ? Высокая концентрация билирубина в крови может исказить значение лабораторного показателя. Связано это с особенностями методов исследования и оборудования, на котором выполняются анализы.
Как избежать иктеричности образцов крови? До получения образца крови, как правило, предсказать его иктеричность невозможно. В случае, если полученный образец имеет признаки иктеричности, следует предупредить пациента о вероятной необходимости повторного взятия крови для анализа. При этом следует учитывать, что не всегда возможно скорректировать повышенный уровень билирубина в крови, в этом случае нужно оповестить лабораторию об особенностях состояния здоровья пациента и это будет учтено при выполнении исследований.
Желтуха с иктеричностью склер становится заметна при повышении уровня сывороточного билирубина до 34-43 мкмоль/л, что примерно в два раза выше нормы (20-25 мг/л). Правда, желтая окраска кожи может также отмечаться при повышении в сыворотке крови содержания каротина (ложная иктеричность), однако, в этом случае, она не сопровождается пигментацией глазных склер.
Метаболизм билирубина
Билирубин попадает в кровь посредством всасывания из заблокированных желчных путей (в случае механической желтухи) или дисфункции клеток печени при выделении вещества в желчь. То есть, минуя желчь, соединение всасывается сразу в кровь, чем и объясняется появление иктеричности.
При этом, внешние проявления желтушности, регулируются не только уровнем билирубина в крови, но и толщиной слоя подкожного жира человека. То есть, чем больше толщина жировых отложений, тем ниже визуальная интенсивность иктеричности. В этой связи, иктеричность склер является более достоверным фактором прогрессирования заболевания ее вызвавшего.
Заболевания, сопровождающиеся иктеричностью склер
Стоит отметить, что иктеричность кожных покровов и склер глаз может сопровождать целый ряд заболеваний. Именно они и определяют внешние проявления данного симптома:
Признаки иктеричности
Внешние проявления иктеричности хорошо визуализируются, ведь в желтый цвет (с вариациями интенсивности) окрашивается кожа, склеры глаз, остальные слизистые оболочки.
При этом, обострение механической желтухи, дает золотистый цвет пигментации, который со временем приобретает зеленоватый оттенок. Причиной тому окисление билирубина. При отсутствии или неэффективности лечения и дальнейшем прогрессировании заболевания, окраска постепенно может измениться на буро-зеленую и даже близкую к черному цвету.
Для паренхиматозной желтухи характерно окрашивание кожи в яркий желтый цвет, что сопровождается сильным зудом, болью в правом подреберье, симптомами печеночно-клеточной недостаточности.
Лечение
Как уже указывалось выше, иктеричность склер не является заболеванием, а становится только его симптомом. Поэтому лечить ее, без лечения основного заболевания просто не имеет смысла.
Правда, сегодня существуют препараты, искусственно снижающие уровень билирубина крови, что приводит к исчезновению внешних симптомов. Однако при их применении без должного лечения, стоит помнить, что это лишь временная мера и желтушность кожи очень скоро вернется вновь.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника консультирует детей от 4 лет. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
Что такое липемия, и как она влияет на результаты лабораторных анализов?
В современных лабораториях можно провести десятки разных анализов, которые помогают оценить многие процессы в организме и играют огромную роль в диагностике большинства заболеваний. По статистике, 70% решений, которые принимают врачи, опираются на данные лабораторных тестов.
За последние десятилетия лабораторная диагностика стала очень точной, но, к сожалению, иногда результаты анализов бывают ошибочными. И это не всегда вина лаборатории. Огромную роль играет преаналитический этап, правильная подготовка пациента. Именно здесь происходит примерно половина ошибок. В итоге – искаженные результаты, неверные выводы, неправильное лечение и ненужные дополнительные методы диагностики.
Одна из возможных причин ошибок в лабораторной диагностике – липемия, состояние, при котором в крови высокий уровень липидов. Оно встречается в 1–5 образцах из 200, поступающих в лабораторию, у амбулаторных пациентов намного чаще, чем в стационаре. Главная причина в том, что пациенты не выдерживают нужный интервал между последним приемом пищи и сдачей крови. К сожалению, далеко не все знают, как правильно сдавать анализы натощак, а врачи не всегда хорошо объясняют и не могут проконтролировать ситуацию.
Краткий экскурс в биохимию: что такое липиды крови?
Жиры и жироподобные вещества (холестерин, триглицериды, фосфолипиды) объединяют под термином «липиды». Сами по себе они не могут растворяться в воде, поэтому в плазме крови находятся в виде комплексов с белками – липопротеинов. Выделяют несколько разновидностей липопротеидов, они различаются по составу, размерам и функциям:
Липемией называют помутнение образца крови из-за высокого содержания липопротеинов.
Почему возникает липемия?
Самая распространенная причина – неправильная подготовка пациента. После приема пищи, особенно жирной, в течение нескольких часов в крови повышается содержание хиломикронов. Зачастую врачи просто говорят, что на анализы нужно явиться с утра натощак. Каждый может понять это по-своему. Например, человек может очень поздно поужинать, потом немного поспать и с утра прийти в клинику, не завтракая, но нужный интервал при этом выдержан не будет. При неотложных состояниях, когда анализ нужно провести немедленно, зачастую нет времени выяснять, когда больной в последний раз принимал пищу.
Именно поэтому врачи Центра Иммунологии и Репродукции так подробно рассказывают пациентам, как правильно готовиться к анализам. Важно четко следовать этим рекомендациям.
Другие возможные причины липемии:
Как липемия мешает проведению анализов?
Липемия может помешать проведению анализов крови несколькими путями:
Как в лабораториях обнаруживают липемию?
Липемию можно увидеть невооруженным глазом. Кровь таких пациентов выглядит мутной. Этот метод ненадежен. Липемию можно заметить, только если концентрация триглицеридов очень высокая: в надосадочной жидкости – более 3,4 ммоль/л, в цельной крови – более 11,3 ммоль/л. Это очень субъективно, не каждый лаборант может рассмотреть изменения, которые регистрируют с помощью специальных анализов.
Многие лаборатории проводят анализ на концентрацию триглицеридов. Этот метод позволяет косвенно судить о наличии липемии и, в сочетании с определением L-индекса (о нем ниже), судить о ее причине. Но у этого исследования есть два недостатка:
В настоящее время чаще всего используется автоматическое определение L-индекса. Суть метода в том, что образец крови разводят в физрастворе или специальном буферном растворе и измеряют спектр поглощения света определенной длины волны (300–700 нм). Чем больше липидов в образце, тем сильнее он поглощает свет.
Автоматическое определение L-индекса – быстрый, недорогой и довольно точный метод выявления липемии. Но и у него есть некоторые недостатки. Можно получить ложноположительный результат, когда плазма крови мутная из-за содержания других веществ, например, парапротеина («неправильного» белка-иммуноглобулина, который появляется в крови при некоторых заболеваниях), контрастных красителей, которые используются во время некоторых медицинских процедур.
Тест-системы для автоматического определения L-индекса выпускают разные производители, нет единого стандарта, и это затрудняет интерпретацию результатов анализа. Таким образом, при использовании этого метода также возможны ошибки, хотя и редко.
Чтобы липемия не привела к ошибкам…
Как мы уже отметили, самая частая причина липемии и, как следствие, ошибочных результатов анализов крови – нарушение подготовки к забору материала. И это можно предотвратить – если врач всё подробно объяснит пациенту, а тот будет добросовестно выполнять рекомендации.
Для того чтобы липемия не повлияла на результат, запрещается есть за 12 часов до сдачи крови. Не все люди могут сделать такой большой перерыв. Например, это будет очень проблематично для больного сахарным диабетом. Нужную паузу невозможно выдержать, когда провести диагностику и лечение нужно экстренно. В таких случаях время голодания можно сократить. Минимум – 4 часа, но до этого пациент не должен есть жирную пищу. Этот момент нужно отдельно обсуждать с доктором.
Липемия возникает уже через 1–2 часа после приема жирной пищи. Через 4–6 часов она достигает пикового уровня. И через 9–10 часов уровень триглицеридов в крови все еще может оставаться повышенным. Показатели возвращаются к норме через 12 часов, это оптимальное время, чтобы сдавать кровь натощак и избежать влияние липемии на результаты.
Специалисты в Центре Иммунологии и Репродукции всегда подробно рассказывают, как правильно готовиться к анализам. Это важно – ведь от этого зависит результат, схема дальнейшего обследования, правильность и эффективность лечения.
Где и когда можно сдать
Как сдать анализы в Лабораториях ЦИР?
Для экономии времени оформите заказ на анализ в Интернет-магазине! Оплачивая заказ онлайн, Вы получаете скидку 10% на весь оформленный заказ!
У Вас есть вопросы? Напишите нам или позвоните +7 (495) 514-00-11. По анализам Вы можете задать вопрос на нашем форуме и обратиться на консультацию к специалисту.
Что такое липемия, и как она влияет на результаты лабораторных анализов?
В современных лабораториях можно провести десятки разных анализов, которые помогают оценить многие процессы в организме и играют огромную роль в диагностике большинства заболеваний. По статистике, 70% решений, которые принимают врачи, опираются на данные лабораторных тестов.
За последние десятилетия лабораторная диагностика стала очень точной, но, к сожалению, иногда результаты анализов бывают ошибочными. И это не всегда вина лаборатории. Огромную роль играет преаналитический этап, правильная подготовка пациента. Именно здесь происходит примерно половина ошибок. В итоге – искаженные результаты, неверные выводы, неправильное лечение и ненужные дополнительные методы диагностики.
Одна из возможных причин ошибок в лабораторной диагностике – липемия, состояние, при котором в крови высокий уровень липидов. Оно встречается в 1–5 образцах из 200, поступающих в лабораторию, у амбулаторных пациентов намного чаще, чем в стационаре. Главная причина в том, что пациенты не выдерживают нужный интервал между последним приемом пищи и сдачей крови. К сожалению, далеко не все знают, как правильно сдавать анализы натощак, а врачи не всегда хорошо объясняют и не могут проконтролировать ситуацию.
Краткий экскурс в биохимию: что такое липиды крови?
Жиры и жироподобные вещества (холестерин, триглицериды, фосфолипиды) объединяют под термином «липиды». Сами по себе они не могут растворяться в воде, поэтому в плазме крови находятся в виде комплексов с белками – липопротеинов. Выделяют несколько разновидностей липопротеидов, они различаются по составу, размерам и функциям:
Липемией называют помутнение образца крови из-за высокого содержания липопротеинов.
Почему возникает липемия?
Самая распространенная причина – неправильная подготовка пациента. После приема пищи, особенно жирной, в течение нескольких часов в крови повышается содержание хиломикронов. Зачастую врачи просто говорят, что на анализы нужно явиться с утра натощак. Каждый может понять это по-своему. Например, человек может очень поздно поужинать, потом немного поспать и с утра прийти в клинику, не завтракая, но нужный интервал при этом выдержан не будет. При неотложных состояниях, когда анализ нужно провести немедленно, зачастую нет времени выяснять, когда больной в последний раз принимал пищу.
Именно поэтому врачи Центра Иммунологии и Репродукции так подробно рассказывают пациентам, как правильно готовиться к анализам. Важно четко следовать этим рекомендациям.
Другие возможные причины липемии:
Как липемия мешает проведению анализов?
Липемия может помешать проведению анализов крови несколькими путями:
Как в лабораториях обнаруживают липемию?
Липемию можно увидеть невооруженным глазом. Кровь таких пациентов выглядит мутной. Этот метод ненадежен. Липемию можно заметить, только если концентрация триглицеридов очень высокая: в надосадочной жидкости – более 3,4 ммоль/л, в цельной крови – более 11,3 ммоль/л. Это очень субъективно, не каждый лаборант может рассмотреть изменения, которые регистрируют с помощью специальных анализов.
Многие лаборатории проводят анализ на концентрацию триглицеридов. Этот метод позволяет косвенно судить о наличии липемии и, в сочетании с определением L-индекса (о нем ниже), судить о ее причине. Но у этого исследования есть два недостатка:
В настоящее время чаще всего используется автоматическое определение L-индекса. Суть метода в том, что образец крови разводят в физрастворе или специальном буферном растворе и измеряют спектр поглощения света определенной длины волны (300–700 нм). Чем больше липидов в образце, тем сильнее он поглощает свет.
Автоматическое определение L-индекса – быстрый, недорогой и довольно точный метод выявления липемии. Но и у него есть некоторые недостатки. Можно получить ложноположительный результат, когда плазма крови мутная из-за содержания других веществ, например, парапротеина («неправильного» белка-иммуноглобулина, который появляется в крови при некоторых заболеваниях), контрастных красителей, которые используются во время некоторых медицинских процедур.
Тест-системы для автоматического определения L-индекса выпускают разные производители, нет единого стандарта, и это затрудняет интерпретацию результатов анализа. Таким образом, при использовании этого метода также возможны ошибки, хотя и редко.
Чтобы липемия не привела к ошибкам…
Как мы уже отметили, самая частая причина липемии и, как следствие, ошибочных результатов анализов крови – нарушение подготовки к забору материала. И это можно предотвратить – если врач всё подробно объяснит пациенту, а тот будет добросовестно выполнять рекомендации.
Для того чтобы липемия не повлияла на результат, запрещается есть за 12 часов до сдачи крови. Не все люди могут сделать такой большой перерыв. Например, это будет очень проблематично для больного сахарным диабетом. Нужную паузу невозможно выдержать, когда провести диагностику и лечение нужно экстренно. В таких случаях время голодания можно сократить. Минимум – 4 часа, но до этого пациент не должен есть жирную пищу. Этот момент нужно отдельно обсуждать с доктором.
Липемия возникает уже через 1–2 часа после приема жирной пищи. Через 4–6 часов она достигает пикового уровня. И через 9–10 часов уровень триглицеридов в крови все еще может оставаться повышенным. Показатели возвращаются к норме через 12 часов, это оптимальное время, чтобы сдавать кровь натощак и избежать влияние липемии на результаты.
Специалисты в Центре Иммунологии и Репродукции всегда подробно рассказывают, как правильно готовиться к анализам. Это важно – ведь от этого зависит результат, схема дальнейшего обследования, правильность и эффективность лечения.
Нарушения обмена билирубина, желтуха
Гипербилирубинемии — патологические состояния, характеризующиеся нарушением равновесия между образованием и выделением билирубина, основным клиническим признаком которых является желтуха (иктеричность) — желтая пигментация кожи или склер билирубином, обусловленная повышением содержания общего билирубина в сыворотке крови.
Хотя точный уровень билирубина в крови, при котором желтуха становится клинически явной, варьирует, ее легко можно обнаружить при уровне билирубина выше 34,2 мкмоль/л (норма 8,5—20,5 мкмоль/л). Анализ крови на биохимию, детская поликлиника «Маркушка».
Желтуха чаще диагностируется при потемнении мочи или желтом окрашивании кожи или склер
Желтуха чаще диагностируется при потемнении мочи или желтом окрашивании кожи или склер. Желтая окраска склер объясняется большим количеством в этой ткани эластина, обладающего особым сродством к билирубину, поэтому именно по иктеричности склер часто определяется желтуха.
При выраженной желтухе кожа может приобрести зеленоватый оттенок из-за превращения билирубина в биливердин, продукт окисления билирубина.
Желтуху следует отличать от желтой пигментации кожи (ложной желтухи)
Желтуху следует отличать от желтой пигментации кожи (ложной желтухи), вызываемой другими причинами, такими как каротинемия (при избыточном употреблении пищи, содержащей каротин: тыквы, моркови и красного перца, в особенности при повреждении печени, когда каротин не может быть переработан в витамин А), которая сопровождается желтоватым окрашиванием кожи, но не склер и слизистых оболочек.
Гипербилирубинемия у детей
Гипербилирубинемия возникает вследствие: повышения продукции пигмента; снижения поглощения билирубина печенью; нарушения конъюгации билирубина; снижения экскреции конъюгированного пигмента из печени в желчь.
Надпеченочная (гемолитическая) желтуха
Надпеченочная (гемолитическая) желтуха возникает в результате усиленного гемолиза эритроцитов, обусловленного внутри- или внеэритроцитарными факторами: гемолитические анемии, дефекты эритроцитарных ферментов, гемолитическая болезнь.
Кожа при этом обычно лимонно-желтого оттенка (больные скорее бледны, чем желтушны). Помимо проявлений, обусловленных гемолизом эритроцитов (анемия, ретикулоцитоз, гемоглобинурия), отмечается повышение в крови содержания непрямого билирубина.
Гипербилирубинемия, обусловленная непрямым билирубином
Гипербилирубинемия, обусловленная непрямым билирубином, наблюдается также при нарушении транспорта билирубина (без усиленного гемолиза). Процесс поглощения клеткой печени билирубина включает в себя отщепление пигмента от альбумина и последующее связывание его с лигандином. Уменьшение накопления неконъюгированного билирубина в цитозоле из-за снижения активности Y- и Z-протеинов (конкурентное ингибирование, лихорадочное состояние) приводит к накоплению неконъюгированного билирубина в крови. Анализ крови ребенка — детский медицинский центр «Маркушка».
У некоторых новорожденных, вскармливаемых грудью, развивается выраженная желтуха — синдром Ариаса — за счет накопления в крови непрямого билирубина, уровень которого прогрессивно повышается до 4-го дня жизни и достигает максимума к 10—15-му дню (до 250—300 мкмоль/л), а затем медленно снижается до нормы к 3—12-й неделе жизни.
Гипербилирубинемия выше 12 мкмоль/л встречается у 30 % новорожденных, вскармливаемых грудью. Причиной ее возникновения может быть повышенная активность р-глюкуронидазы грудного молока, вызывающая повышение содержания неконъюгированного билирубина в кишечнике с его последующим всасыванием. Если вскармливание грудью на какой-то период прекратить, то уровень билирубина снижается до нормы в ближайшие 4-8 дн.
Транзиторная семейная гипербилирубемия новорожденных
Транзиторная семейная гипербилирубемия новорожденных отмечается в некоторых семьях, проявляется массивной гипербилирубинемией, развивающейся у всех детей, рожденных от одной матери, страдающей этим заболеванием, в первые 4 года их жизни. Желтуха при этом более интенсивная, сохраняется дольше, чем физиологическая, и связана с наличием ингибирующих субстанций стероидной природы в плазме и моче матери и новорожденного.
Интермиттирующая юношеская желтуха
Интермиттирующая желтуха, чаще возникающая в пубертатном периоде и имеющая доброкачественное течение. Билирубинемия выражена в умеренной степени (уровень билирубина в пределах 17—85 мкмоль/л) и не сопровождается нарушением биохимических показателей функции печени и ее гистологической картины.
Гипербилирубинемия, связанная с нарушением конъюгации билирубина
Гипербилирубинемия, связанная с нарушением конъюгации билирубина (снижение активности билирубинглюкоронилтрансферазы). Почти у каждого новорожденного на 2—5-й день жизни определяется незначительная преходящая неконъюгированная билирубинемия (не выше 150 мг/л) – «физиологическая» желтуха. Она обусловлена возрастной незрелостью глюкоронилтрансферазной системы и исчезает обычно к 7-10-му дню. Степень желтушности у недоношенных детей обычно более значительна, держится дольше (до 4 нед.). Повышение концентрации билирубина может достигать более 200 мкмоль/л, что создает опасность поражения мозга (билирубиновая энцефалопатия).
Длительная и значительно выраженная желтуха при врожденном гипотиреозе
Длительная и значительно выраженная желтуха (до 2-4 мес) наблюдается при врожденном гипотиреозе. У девочек гипотиреоз встречается в 3 раза чаще, чем у мальчиков. Гипотиреоз препятствует нормальному созреванию глюкоронилтрансферазы, уровень билирубина повышается до 220-340 мкмоль/л.
Врожденные и приобретенные нарушения связывания билирубина
Могут встречаться также как врожденные, так и приобретенные нарушения связывания билирубина, обусловленные нарушением активности глюкоронилтрансферазы (синдром Криглера—Найяра, ингибирование глюкуронизации лекарственными средствами).
Приобретенные нарушения активности глюкоронилтрансферазы могут быть вызваны действием лекарственных средств (например, угнетение фермента) или заболеванием печени. Однако при повреждении клеток печени экскреторная способность печени нарушается в большей степени, чем ее способность к связыванию билирубина глюкуроновой кислотой. Поэтому при большинстве гепатоцеллюлярных заболеваний гипербилирубинемия связана в основном с конъюгированным билирубином.
Гипербилирубинемия на фоне преобладания в крови прямого билирубина
Нарушение экскреции билирубина в желчные протоки, независимо от того, обусловлено оно механическими или функциональными факторами, приводит к преимущественному развитию гипербилирубинемии и билирубинурии, связанной с повышением уровня прямого билирубина. Билирубин в моче является важнейшим признаком гипербилирубинемии, связанной с прямым билирубином.
Наследственная конъюгированная гипербилирубинемия
Наследственная конъюгированная гипербилирубинемия проявляется умеренно выраженной желтухой, наследуемой по аутосомно-рецессивному типу. При ней нарушается транспорт билирубина и других органических анионов из печени в желчь. Заболевание проявляется с 2-летнего возраста.
При гепатоцеллюлярном заболевании (гепатит, цирроз) нарушаются три основных этапа обмена билирубина
При гепатоцеллюлярном заболевании (гепатит, цирроз) нарушаются три основных этапа обмена билирубина — его поглощение печенью, связывание и экскреция. Причем экскреция представляет собой этап, ограничивающий скорость обмена билирубина, и обычно именно он нарушается в большей степени. В результате при этих заболеваниях преобладает гипербилирубинемия, обусловленная главным образом прямым билирубином. Вакцинация детей от гепатита В в детской поликлинике «Маркушка».
Паренхиматозная желтуха
Паренхиматозная желтуха чаще возникает при остром вирусном и токсическом гепатитах, хроническом гепатите, циррозе печени, реже — при вторичных гепатитах, развивающихся при различных инфекционных заболеваниях (инфекционном мононуклеозе, инфекции Коксаки, лептоспирозе), бактериальных заболеваниях (сепсисе, тифе, бруцеллезе и др.).
При повреждении печеночных клеток возникает сообщение между желчными путями, кровеносными и лимфатическими сосудами, через которое желчь поступает в кровь и частично в желчевыводящие пути. Отек перипортального пространства также может способствовать обратному всасыванию желчи из желчных ходов в кровь. Набухшие печеночные клетки сдавливают желчные протоки, создавая механическое затруднение оттоку желчи. Нарушаются метаболизм и функции печеночных клеток. Билирубинемия обусловлена преимущественно конъюгированным билирубином. В то же время в крови повышается уровень свободного билирубина, что связано со снижением таких функций гепатоцита, как захват, внутриклеточный транспорт свободного билирубина и его связывание в глюкурониды. Попадание в кровь вместе с желчью желчных кислот обусловливает развитие холемического синдрома. Уменьшение поступления желчи в кишечник (гипохолия, ахолия) ведет к понижению образования метаболитов билирубина и их выделения с мочой и калом (следы стеркобилина), а также появлению симптомов ахолического синдрома. Насыщенный желтый цвет мочи обусловлен повышенным содержанием в ней конъюгированного билирубина (билирубинурия) и уробилина, который недостаточно разрушается в печени после поступления в нее благодаря печеночно-кишечному кругообороту, попадает в общий кровоток и выводится почками (уробилинурия).
Желтуха наблюдается при нарушении оттока желчи
Желтуха наблюдается при нарушении оттока желчи (обтурационная или механическая) из-за атрезии желчных путей, обтурации их камнем, сдавления желчных путей опухолевым процессом, увеличенными лимфатическими узлами или сгущением желчи. Механическое препятствие оттоку желчи приводит к застою и повышению давления желчи, расширению и разрыву желчных капилляров и поступлению желчи прямо в кровь или через лимфатические пути. Желтуха нарастает постепенно (за счет конъюгированного билирубина).
Холестаз: семейный доброкачественный возвратный, злокачественный семейный, чолестатический синдром, внутриклеточный холестаз
Семейный доброкачественный возвратный холестаз. В патогенезе его имеет значение гипоплазия лимфатических сосудов печени и других органов. Клинически заболевание проявляется признаками холестаза уже в неонатальном периоде. Затем холестаз самостоятельно уменьшается, рецидивирует у взрослых.
Злокачественный семейный холестаз проявляется на первом году жизни желтухой, которая самостоятельно разрешается через несколько недель или месяцев. Затем интенсивность желтухи нарастает, присоединяется сильный зуд. Печень и селезенка существенно увеличиваются.
Холестатический синдром может наблюдаться у детей при холангиохолитах, когда к признакам нарушения оттока желчи присоединяются симптомы бактериальной инфекции (лихорадка, лейкоцитоз, сдвиг лейкоцитарной формулы, повышенная СОЭ). У детей раннего возраста холангиохолит может быть осложнением тяжелых энтеритов, оперативных вмешательств на кишечнике, механических препятствий оттоку желчи.
При внутриклеточном холестазе в отличие от внепеченочного отсутствуют боли в области печени; расширение желчных ходов, увеличение органа незначительные.