Инфекционный шок что такое
Септический шок ( Инфекционно-токсический шок )
Септический шок – это тяжелое патологическое состояние, возникающее при массивном поступлении в кровь бактериальных эндотоксинов. Сопровождается тканевой гипоперфузией, критическим снижением артериального давления и симптомами полиорганной недостаточности. Диагноз ставится на основании общей клинической картины, сочетающей в себе признаки поражения легких, сердечно-сосудистой системы (ССС), печени и почек, централизации кровообращения. Лечение: массивная антибиотикотерапия, инфузия коллоидных и кристаллоидных растворов, поддержание деятельности ССС за счёт введения вазопрессоров, коррекция респираторных нарушений путем ИВЛ.
МКБ-10
Общие сведения
Септический шок (СШ) также называют инфекционно-токсическим (ИТШ). Как самостоятельная нозологическая единица патология впервые была описана в XIX веке, однако полноценное изучение с разработкой специфических противошоковых мер началось не более 25 лет назад. Может возникать при любом инфекционном процессе. Наиболее часто встречается у пациентов хирургических отделений, при менингококковой септицемии, брюшном тифе, сальмонеллезе и чуме. Распространен в странах, где диагностируется наибольшее количество бактериальных и паразитарных заболеваний (Африка, Афганистан, Индонезия). Ежегодно от ИТШ погибает более 500 тысяч человек по всему миру.
Причины
В абсолютном большинстве случаев патология развивается на фоне ослабления иммунных реакций. Это происходит у пациентов, страдающих хроническими тяжелыми заболеваниями, а также у людей пожилого возраста. В силу физиологических особенностей сепсис чаще диагностируется у мужчин. Список самых распространенных заболеваний, при которых могут возникать явления ИТШ, включает в себя:
Возбудитель сепсиса – грамположительные (стрептококки, стафилококки, энтерококки) и грамотрицательные (Enterobacter cloacae, Clostridium pneumoniae) бактерии. Во многих случаях культуры нечувствительны к антибиотикам, что затрудняет лечение пациентов. Септический шок вирусного происхождения в настоящее время вызывает споры специалистов. Одни представители научного мира утверждают, что вирусы неспособны стать причиной патологии, другие – что внеклеточная форма жизни может спровоцировать системную воспалительную реакцию, являющуюся патогенетической основой ИТШ.
Патогенез
В основе симптомов лежит неконтролируемое распространение медиаторов воспаления из патологического очага. При этом происходит активация макрофагов, лимфоцитов и нейтрофилов. Возникает синдром системного воспалительного ответа. На фоне этого снижается периферический сосудистый тонус, объем циркулирующей крови падает за счет повышения проницаемости сосудов и застоя жидкости в микроциркуляторном русле. Дальнейшие изменения обусловлены резким уменьшением перфузии. Недостаточное кровоснабжение становится причиной гипоксии, ишемии внутренних органов и нарушения их функции. Наиболее чувствителен головной мозг. Кроме того, ухудшается функциональная активность легких, почек и печени.
Помимо СВР в формировании септического шока важную роль играет эндогенная интоксикация. В связи со снижением работоспособности экскреторных систем в крови накапливаются продукты нормального обмена веществ: креатинин, мочевина, лактат, гуанин и пируват. Во внутренних средах повышается концентрация промежуточных результатов окисления липидов (скатол, альдегиды, кетоны) и бактериальных эндотоксинов. Всё это вызывает тяжелые изменения гомеостаза, расстройства кислотно-щелочного баланса, нарушения в работе рецепторных систем.
Классификация
Шоковое состояние классифицируется по патогенетическому и клиническому принципу. Патогенетически болезнь может быть «теплой» и «холодной». Тёплый шок характеризуется увеличением сердечного выброса на фоне снижения общего сосудистого тонуса, эндогенной гиперкатехоламинемией и расширением внутрикожных сосудов. Явления органной недостаточности выражены умеренно. Холодная разновидность проявляется снижением сердечного выброса, резким ослаблением тканевой перфузии, централизацией кровообращения и тяжелой ПОН. По клиническому течению септический шок подразделяется на следующие разновидности:
Инфекционно-токсический шок
Терминология
Следует сказать несколько слов о том, что такое шок вообще. Общепринятого определения не существует, зато в публикациях данной тематики часто цитируется крылатая фраза французского хирурга L.Deloyers:
«Шок легче распознать, чем описать, и легче описать, чем дать ему определение».
Тем не менее, смыслообразующими, критериальными признаками понятия «шок» практически все авторы признают следующее:
Причины
Симптоматика
Клиническая картина ИТШ определяется, в основном, двумя факторами: нарушения гемодинамики и общая интоксикация. Отмечается лихорадочное состояние на фоне высокой или очень высокой температуры, озноб, гипергидроз, интенсивная головная боль, боли в мышцах и/или суставах. Помрачается или утрачивается сознание, угнетаются функции центральной нервной системы. Артериальное давление резко падает. Типичны выраженные диспептические нарушения, олигурия или ишурия. При дальнейшей декомпенсации температура тела становится ниже нормальной, зачастую развивается эпилептиформные судороги, кожные покровы приобретают цианотичный оттенок.
В каждом конкретном случае, однако, имеются свои нюансы и специфические особенности: например, на первый план могут выйти симптомы печеночной, почечной, микроциркуляторной, сердечной, дыхательной недостаточности.
Диагностика
Несмотря на многообразие возможных симптомов, состояние больного, – обычно тяжелое или критическое, – по ряду вышеупомянутых ключевых критериев распознается как шоковое. Кроме анамнестических и клинических данных, при установлении диагноза решающей информативностью обладают результаты лабораторных анализов.
Следует отметить, что понятие «инфекционно-токсический шок» очень близко к понятию «септический шок», однако не является тождественным. Септический шок как крайняя выраженность клиники сепсиса всегда подразумевает присутствие патогена в крови, тогда как инфекционно-токсический шок может развиться и в тех ситуациях, когда болезнетворный микроорганизм не попал в системный кровоток (в отличие от циркулирующих токсинов) или уже эрадицирован антибиотиками.
Лечение
В целом, для подробного рассмотрения тактики купирования ИТШ нужна даже не отдельная статья, а отдельная книга.
Как показано выше, прогноз зависит от ряда факторов (конкретный возбудитель, возраст и тяжесть состояния пациента, своевременность оказания помощи и т.д.). Смертность колеблется в диапазоне примерно от 5 до 65 процентов.
Шок у детей
Шок – остро развивающийся, угрожающий жизни патологический процесс, характеризующийся прогрессирующим снижением тканевой перфузии, тяжелыми нарушениями деятельности ЦНС, кровообращения, дыхания и обмена веществ.
Виды шока
Гиповолемический
Кардиогенный
Перераспределительный
1. Острый инфаркт миокарда (истинный кардиогенный).
2. Нарушения сердечного ритма.
3. Тромбоэмболия легочной артерии (обструкционный)
4. Тампонада сердца
1. Анафилактический шок.
2. Септический шок (инфекционно-токсический).
3. Спинальный шок (нейрогенный)
Основные симптомы шока:
Шок любой этиологии характеризуется фазностью развития расстройств периферического кровообращения, однако, последовательность развития фаз прослеживается не всегда. Проводимая терапия зависит от вида шока и основной причины.
В детском возрасте наиболее часто оказание неотложной помощи врачом-педиатром требуется при перераспределительном шоке (инфекционно-токсическом и анафилактическом).
Инфекционно-токсический шок
Инфекционно-токсический шок может возникнуть у больных с менингококковой инфекцией, особенно часто при молниеносной форме менингококцемии, стафилококковом и грибковом сепсисах, а также при других острых инфекционных заболеваниях с тяжелым течением (дифтерия, скарлатина и другие).
Стадии инфекционно-токсического шока:
III (декомпенсированная) – гипотермия, заторможенность вплоть до прострации, резкая тахикардия, резкое тахипноэ, распространенный цианоз кожи и слизистых, олигурия менее 10 мл/час или анурия, падение АД до критического, пульс определяется только на крупных сосудах, положительный симптом «белого пятна». В дальнейшем развивается клиника агонального состояния.
На догоспитальном этапе объем неотложной помощи больным ИТШ зависит от причины и стадии шока и направлен на борьбу с жизнеугрожающими синдромами – гипертермическим, судорожным и т.д.
Неотложная помощь:
Менингококковая инфекция
Менингококцемия – одна из форм генерализованной менингококковой инфекции, характеризующаяся острым началом с подъемом температуры тела до фебрильных цифр, общей интоксикацией, кожными геморрагическими высыпаниями, развитием инфекционно-токсического шока.
Клинические проявления менингококковой инфекции:
Угрожающими синдромами при генерализованных формах менингококковой инфекции являются:
Неотложная помощь:
Вызов реанимационной бригады на себя. Госпитализация в ОИТР ближайшего стационара. При подозрении на менингококковую инфекцию показана госпитализация.
В патогенезе токсикоза с эксикозом ведущую роль играет дегидратация, которая приводит к дефициту объема вне- (а в тяжелых случаях и внутри-) клеточной жидкости и объема циркулирующей крови. Степень эксикоза (дегидратации) обуславливает выбор терапевтической тактики и влияет на прогноз.
Инфекционно-токсический шок
Общие сведения
Термин «шок» является собирательным понятием, используемый для характеристики особых (неотложных) состояний важнейших жизненных функций организма, проявляющиеся комплексом патологических процессов, возникших в результате экстремального воздействия на него различных факторов. Неотложное состояние организма, возникающее в результате бактериемии, вызываемое как действием непосредственно самих бактерий, так и их биологически активными веществами (экзо/эндотоксинами) носит название инфекционно-токсический шок (ИТШ).
В его основе комплекс патологических нарушений жизненно важных функций организма, обусловленных неадекватными или чрезмерными компенсаторными реакциями, проявляющиеся нарушениями кровообращения, дыхания, свертывания крови, эндокринной регуляции, метаболических расстройств, функции ЦНС, приводящих к развитию полиорганной недостаточности. Несмотря на достижения современной медицины ИТШ является часто встречаемым синдромом, обусловливающим неотложное состояние пациентов, поступающих в отделение реанимационного профиля/инфекционный стационар.
Важность своевременной диагностики и лечения ИТШ остается до настоящего времени актуальной проблемой, поскольку такие состояния сопровождаются высокими показателями летальности (25-30%). По частоте возникновения ИТШ занимает третью позицию после кардиогенного и геморрагического шока, а по летальности — первую.
ИТШ является грозным осложнением целого ряда инфекционных заболеваний, сопровождающихся стабильно выраженной бактериемией. Наиболее часто встречается инфекционно-токсический шок при пневмонии (крупозной), особенно при пневмонии, вызванной пневмококками; менингококцемии; брюшном и сыпном тифе, сальмонеллезах; геморрагических лихорадках; шигеллезе; чуме; гипертоксической форме дифтерии. Достаточно часто бактериемический (эндотоксический) шок встречается при септических осложнениях при различных гнойных заболеваниях, послеродовых осложнениях, абортах, воспалительных заболеваниях мочевыводящих путей. Также, может развиваться и на фоне других инфекционных заболеваний при неоправданно больших дозах назначаемых антибиотиков.
В 80-е годы прошлого столетия впервые были описаны случаи развития ИТШ при использовании вагинальных тампонов. Инфекционно-токсический шок от тампонов (менструальный синдром токсического шока) в большинстве случаев развивается в результате длительного использования суперадсорбирующих гигиенических тампонов, диафрагм и колпачков, что создает благоприятные условия для развития микрофлоры и продуцирования токсинов. Наиболее часто его вызывают экзотоксин-продуцирующие бактерии — пиогенный β-гемолитический стрептококк группы А и золотистый стафилококк. При этом, эндотоксический шок возникает чаще всего на фоне хронического носительства возбудителей, а неправильное использование тампонов (нарушение сроков их замены), является предрасполагающим фактором, создающим благоприятные условия для размножения микроорганизмов и их проникновения в кровь.
Патогенез
Механизм поражающего действия при ИТШ достаточно сложен и определяется в первую очередь факторами патогенности возбудителя, которые индивидуальны для каждого вида бактерий. Так у сальмонелл агрессивных факторов значительно меньше, а их шокогенные свойства слабее, чем у возбудителя чумы. Вероятность развития ИТШ определяется как патогенными свойствами возбудителя, так и состоянием иммунной системы человека, в организме которого эти патологические процессы развиваются. Основное взаимодействие между внешними и внутренними факторами осуществляется преимущественно в микроциркуляторном русле, патологические изменения которого и предопределяют развитие ИТШ в дальнейшем. Пусковым фактором каскадного развития реакций является поступлением в кровь большого количества бактерий и бактериальных токсинов.
Основу эндотоксина грамотрицательных бактерий составляет соматическимй антиген липополисахарид (ЛПС). Эндотоксин высвобождается преимущественно лишь после гибели бактериальной клетки и проявляет выраженную биологическую активность. В основе токсического действия ЛПС лежит массивная стимуляция клеток лимфоретикулярной системы, способствующая высвобождению в больших объемах цитокинов и других медиаторов воспалительного ответа и шока. Именно они при ИТШ и играют важнейшую роль в появлении лихорадки, повреждении тканей, развитии тяжелой артериальной гипотензии. Также ЛПС оказывают прямое кардиодепрессивное и цитотоксическое действие. ИТШ развивается относительно быстро.
Грамположительные бактерии в своем большинстве эндотоксина не содержат, но имеют липосахаридную капсулу и специфические антигены (экзотоксины в том числе). Такие компоненты бактериальной клетки стимулируют выработку цитокинов, изменяют активность лимфоцитов/мононуклеарных макрофагов, поэтому их действие в определенной мере обусловлено гуморальными факторами.
Совокупность факторов агрессии вызывает преобладание провоспалительных факторов, что и формирует синдром системного воспалительного ответа, являющегося патогенетической основой инфекционно-токсическиого шока.
Под влиянием комплекса повреждающих факторов запускается каскад патологических реакций (развивается вазодилатация, увеличивается проницаемость сосудов, активизируется агрегация кровяных клеток и поступление в кровь активных лизосомальных ферментов и кислородных радикалов), приводящих к нарушению метаболизма, микроциркуляции, повреждению клеток эндотелия сосудов и элементов крови, повышению проницаемости капилляров.
На этом фоне в микроциркуляторном русле снижается общее периферическое сосудистое сопротивление и значительное уменьшается объем кровоснабжения. Формируется спазм пре/посткапилляров, открываются артериовенозные шунты, что приводит к поступлению крови из артериального русла в венозное минуя капиллярную сеть. Угнетается сократительная способность миокарда. В качестве компенсаторного ответа увеличивается выработка адренокортикотропного гормона, альдостерона и кортизола, что временно оптимизирует гемодинамику. Однако, дальнейшее ухудшение микроциркуляции способствует формированию прогрессирующей гипоксии тканей. Именно нарушения микроциркуляции и гипоксия тканей определяют дальнейшее прогрессирование ИТШ — перераспределение системного кровотока, задержку почками воды и солей, переход из тканей интерстициальной жидкости в сосуды, повышение уровня глюкозы в крови, увеличение работы миокарда.
Проведенные на этом этапе эффективные лечебные мероприятия по устранению причин ИТШ позволяют восстановить микроциркуляцию и объем циркулирующей крови (ОЦК) в полном объеме, купируя тем самым развитие патологического процесса. В случаях недостаточности/неэффективности лечебных мероприятий и при продолжающемся поступлением в кровь токсических агентов развитие ИТШ продолжается.
Усугубляются начавшиеся реологические расстройства, развиваются ДВС-синдром и сладж-синдром, усугубляется ацидоз в тканях, накапливаются тканевые метаболиты, вызывающее расширение прекапилляров при остающихся спазмированными посткапиллярами. При этом, кровь закачивается в микроциркуляторное русло с повышенной проницаемостью (депонируя до 10% ОЦК), что способствует выпотеванию сывороточных протеинов и плазмы крови во внесосудистое пространство и, соответственно, дополнительным потерям объема циркулирующей крови. На этом фоне происходит централизация кровообращения с тем, чтобы жизненно важные органы (мозг, сердце, печень) получали ее в первую очередь.
В состоянии тканевой гипоксии и глубокого ацидоза существенно ухудшает кровообращение и меняются все сосудистые реакции, происходит замещение внутриклеточного калия натрием, что вызывает клеточную гипергидратацию и выход из внутрисосудистого русла жидкости. Далее развиваются агрегация элементов крови, микротромбирование сосудов и практически блокируется периферическое кровообращение, нарушается коагуляция, в тканях и органах возникают необратимые дегенеративные изменения и развивается полиорганная недостаточность.
На этом фоне нарастает сердечная недостаточность, сильная отдышка, торможение различных отделов ЦНС, в том числе и сосудодвигательного центра, начинается отек мозга, интерстициальный отек легких, олигурия, угнетаются сердечный и дыхательный рефлексы, появляются нарушения сознания и нередко заканчивается летальным исходом. Причинами смерти являются необратимая полиорганная недостаточность (50%), выраженная артериальная гипотензия (40%), декомпенсированная сердечная недостаточность (10%).
Классификация
Выделяют обратимый ИТШ, включающий 3 стадии:
Необратимый ИТШ — ДВС-синдром (3-4 стадия) с грубыми расстройствами микроциркуляции и свертывания крови. Выраженный внутриклеточный ацидоз. Симптомы необратимой полиорганной недостаточности.
Причины
Кроме наличия в организме возбудителя инфекции для развития ИТШ необходимо сочетание еще дополнительных двух факторов:
Факторами риска развития ИШТ являются:
Симптомы синдрома токсического шока
Клиническая симптоматика ИШТ включает симптомы острой циркуляторной недостаточности и генерализованной инфекции. Конкретные проявления определяются стадией развития патологического процесса.
Стадия 1.1. Фаза раннего обратимого шока клинически не всегда диагностируется и является кратковременной. Для нее характерен спазм в микроциркуляторном русле с начальными проявлениями тканевой гипоксии с развитием симптоматики периферической вазодилатации и гипердинамического состояния, которые проявляются беспокойством. Выраженным двигательным и речевым возбуждением, умеренной жаждой.
Сосудистый тонус не страдает, иногда имеет место генерализованный артериолоспазм, что является причиной бледности кожных покровов и слизистой. На ощупь кожа теплая, иногда влажная. Зрачки сужены, дыхание ритмичное глубокое, но на фоне лихорадки может учащаться. Частота пульса учащенная, пульс напряжен, уровень АД на уровне нормы или слегка повышен. Диурез несколько снижен (часовой дебит мочи не менее 40 мл/ч). В крови— гиперкоагуляция, гипергликемия, незначительный метаболический ацидоз. Как уже указывалось, подавляющее большинство врачей эта фазу практически никогда не диагностируют.
Начиная со стадии 1.2 характерно постепенное уменьшение сердечного выброса, нарастание спазма периферических сосудов и начала функционирования артериовенозных шунтов. Увеличивается тахикардия, снижается АД (систолическое АД ниже уровня 70-60 мм рт. ст., при котором почечная фильтрация почти прекращается и нарастает гипоксия тканей почек).
При отсутствии адекватной медицинской помощи с этой стадии начинается отсчет времени, продолжительность которого в дальнейшем определяет потенциальную возможность выведения больного из шока. Пульс частый (свыше 100 уд/мин) и слабый, тоны сердца глухие, дыхание частое, выраженная заторможенность и апатия. Увеличивается бледность кожи, она становится холодной и влажной, приобретает мраморный оттенок, отмечается акроцианоз, а кожа лица серо-цианотической окраски.
Стадия 1.3. Характерно дальнейшее замедление капиллярного кровотока, увеличение гиповолемии, развитие ДВС-синдрома, метаболические расстройства, торможение симпатической нервной системы. Дыхание в легких жесткое, развивается явная нарастающая одышка (частота дыханий более 30/мин). Резко снижается парциальное давление (ниже 50 мм рт. ст.), уменьшается диурез, резко нарастает гипоксия/гиперкапния, усиливается цианоз кожи и слизистых, появляются признаки полиорганной функциональной недостаточности (легочной, почечной и печеночной) недостаточности), что проявляется уменьшением мочевыделения (олигурией), одышкой, желтушностью.
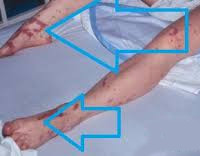
Из-за прогрессирования ДВС-синдрома (вторая стадия) у некоторых больных появляется сыпь, чаще геморрагического характера. Температура тела снижается до субфебрильной. Состояние больного быстро ухудшается, пульс мягкий нитевидный, выраженная тахикардия, АД может не определяться.
Фаза необратимого шока — развивается симптоматика системной тяжелой необратимой полиорганной недостаточности: дыхание сильно учащено, становится поверхностным и неэффективным (иногда дыхание по типу Чейн-Стокса). Появляются признаки отека легких – нарастающие влажные хрипы в начале в нижних отделах легких, а затем распространяются на все легкие. Резко выраженный цианоз, часто приобретает тотальный характер. Температура тела достигает уровня субнормальной. Нарастает симптоматика гипоксии мозга (развивается сопорозное состояние, переходящее в кому). В дальнейшем, остановка дыхания и сердечной деятельности. Следует заметить, что симптомы инфекционно токсического шока быстро прогрессируют и не всегда удается клинически четко и своевременно дифференцировать все фазы ИТШ.
Симптомы синдрома токсического шока от тампонов появляются чаще на 3-5-й день менструации.
Заболевание начинается остро, реже протекает с продромальной симптоматикой в виде головной боли, общего недомогания, тошноты. Первым признаком СТШ является сильный озноб, температура повышается до 39°С, после чего на протяжении 2-5 суток разворачивается полная клиническая симптоматика. У большинства женщин возникают диффузные боли в мышцах и мышечная слабость преимущественно в мышцах проксимальных отделов нижних конечностей, спины и брюшного пресса. Иногда присоединяются боли в суставах. Характерна упорная рвота, водянистый понос, снижение диуреза.
Возникает головокружение, головная боль, парестезии и обмороки на фоне резкого снижения АД. В острой стадии (первые 2 суток), женщины заторможены и частично дезориентированы. Специфическим проявлением синдрома появляться высыпания на коже в виде диффузного покраснения, пятен или мелких узелковые высыпания с последующим шелушением и отслаиванием кожного эпителия ладоней, пальцев рук и ног, подошв. У 75% пациенток выявляются гиперемия конъюнктивы, покраснение слизистой и рта задней стенки глотки. У большинства из них отмечается отечность в области наружных половых органов и их болезненность.
В дальнейшем при отсутствии лечения возникает симптоматика токсического поражения дыхательной и сердечно-сосудистой системы, печени, почек с одышкой, болями в животе, правом подреберье, пояснице, резким падением АД. Значительно реже ИТШ от тампонов протекает в легкой (стертой) форме. При этом, на фоне озноба, повышенной температуры, тошноты, рвоты, поноса и общего недомогания артериальное давление не снижается, а патологическое состояние часто разрешается без какого-либо лечения.
Анализы и диагностика
Основными диагностическими критериями ИТШ является динамика показателей состояния сердечно-сосудистой и дыхательной системы, показателей крови, диагностика метаболических расстройств. Общеклинические методы диагностики стадий ИТШ имеют второстепенное значение.
Диагностическими критериями ИТШ являются:
Диагноз ИТШ ставится при наличии очага инфекции в организме и двух или более вышеперечисленных симптомов.
Лечение
Лечение ИТШ является сложной проблемой, а его объем определяется множеством факторов: стадией шока и динамикой нарастания патологических изменений, заболевания, микрофлоры, уровнем и качеством первичной/неотложной помощи пациенту.
Неотложная помощь при инфекционно-токсическом шоке
При подозрении на ИТШ больного необходимо уложить в постель, согреть грелками, приподнять нижние конечности, теплое обильное питье, при возможности — ингаляция кислородом. На догоспитальном лечебные мероприятия направлены на стабилизацию гемодинамики. Транспортировка пациента допустима сразу только на ранних стадиях ИТШ, при у отсутствии выраженных нарушений гемодинамики. При этом, неотложная помощь должна продолжается и во время транспортировки в стационар.
На ранних стадиях ИТШ важнейшей задачей является восстановление объема циркулирующей крови (ОЦК), нейтрализация и выведение токсинов из организма, нормализация микроциркуляции реологических свойств крови, что осуществляется путем введения парентерально кристаллоидных (растворы глюкозы, лактасоль, хлосоль) и коллоидных растворов (полиглюкин, сывороточный альбумин, реополиглюкин, свежезамороженная плазма, сывороточный альбумин) или их сочетания.
Другие кристаллоиды, как правило, не используются, а дефицит солей восполняется за счет коллоидных растворов. Отказ от чисто солевых растворов и предпочтение инфузии коллоидных растворов продиктован быстрой трансфузией кристаллоидов в интерстициальное пространство, что создает риск избыточного накопления воды и солей. Коллоидные растворы, повышая онкотическое давление, улучшают волемический статус организма. Предпочтительными препаратами при ИТШ является полиглюкин, который не оказывает антиагрегационного действия и реополиглюкин, эффективно предотвращающий микротромбоз и нарушения транскапиллярного кровотока. Хороший эффект оказывает и препарат, приготовленный из плазмы крови — альбумин, обладающий высоким гемодинамическим действием.
Объем вводимой жидкости рассчитывается исходя из суточной потребности, стадии шока и вводят в пределах 50-70% расчетного объема. Инфузию при ИТШ 1-2 степени осуществляют в вену капельно, а в случаях 3-4 степени инфузионную терапию начинают со струйного введения растворов до подъема артериального давления на уровень 90-100 мм. рт. столба, но продолжительность не должна превышать 30-60 минут.
Медикаментозная терапия включает глюкокортикостероиды (ГКС), являющиеся одной из важнейших составляющих комплекса противошоковых мероприятий. Глюкокортикостероиды вводятся внутривенно капельно/струйно в течение короткого (24-48 часов) периода времени в больших дозах (пульс-терапия). Наиболее эффективен Преднизолон, Дексаметазон. После выведения больного из ИТШ глюкокортикостероиды отменяют — в ближайшие 2-3 суток препараты назначают внутримышечно в средних терапевтических дозах, а затем без дальнейшего снижения дозировки отменяют.
ГКС, снижая проницаемость капилляров, оказывают ангиопротекторное действие, улучшают микроциркуляцию, стабилизируют клеточные мембраны и препятствуют развитию вторичной органной патологии. Также они оказывают дезагрегационное действие, снижают адгезию тромбоцитов, препятствуя тем самым развитию ДВС. К негативным последствиям применения ГТС можно отнести иммунодепрессивный эффект, что особенно нежелательно на фоне генерализованного инфекционного процесса, обуславливающего ИТШ.
Комплексная терапия, направленная на регуляцию гемостаза, раннюю фазу гиперкоагуляции, предусматривает введение естественного антикоагулянта прямого действия — Гепарина, который инактивирует ряд факторов свертывания крови, повышает активность антитромбина III, снижает агрегацию и адгезию тромбоцитов, задерживает процесс трансформации протромбина в тромбин.
Неотложная помощь при ИТШ, протекающего на фоне массивной бактериемии и токсемии предусматривает проведение этиотропной терапии. При выборе препаратов необходимо исходить из вида возбудителя заболевания и его чувствительности к ним. Однако, учитывая быструю динамику развития патологического процесса, верификация этиологического фактора (ни возбудителя, ни его чувствительности) зачастую невозможна. Поэтому начинать лечение рекомендуется с комбинации препаратов, которые эффективны в отношении грамотрицательной и грамположительной микрофлоры (одновременное введение Гентамицина и Ампициллина или Гентамицина и Ампиокса).
После идентификации возбудителя (ассоциации возбудителей) необходим быстрый переход на целевую этиотропную терапию. Могут также назначаться и другие этиотропные средства — антитоксические сыворотки (при ботулизме, дифтерии, столбняке), специфические лечебные гамма/иммуноглобулины, эффективно нейтрализующие действие возбудителей инфекционного процесса, особенно на его ранних этапах.
При развитии манифестной острой надпочечниковой недостаточности (при ИТШ II-III степени) назначают минералокортикостероиды в виде масляного раствора ДОКСА. Также для лечения ДВС-синдрома необходимо внутривенное введение ингибиторов протеаз — Контрикала, Трасилола, эффективно улучшающим микроциркуляцию. Коррекция отклонений кислотно-основного состояния осуществляется раствором Гидрокарбоната Натрия.
Поддержание дыхательной функции и поступления О2 обеспечивается через маску, носовой катетер или трахеостому. Дегидратирующий эффект в неотложной терапии ИТШ достигается назначением салуретиков (Фуросемид, Торасемид). Для расширения мозговых, почечных и мезентеральных сосудов и одновременного сужения диаметра легочных вен используют Дофамин.
В качестве обязательного компонента лечебных мероприятий вводится Кокарбоксилаза. При наличии показаний — противосудорожные средства (Дроперидол, ГОМК, Седуксен).
Современный медицинский подход к ИТШ с предусматривает нецелесообразность прекращения проводимых лечебных мероприятий, даже если необратимость явлений ИТШ достаточно очевидна. Подобное решение принимается только консилиумом врачей после проведения электроэнцефалограммы и постановки диагноза «смерть мозга».