Инфекция костей и суставов что это такое
Инфекции кожи, мягких тканей, суставов и костей
Инфекции кожи и мягких тканей
Патогенез
Рожа проявляется стрептококковым лимфангиитом дермы. Целлюлит вовлекает в процесс подкожную клетчатку; заражение происходит через незначительные повреждения кожи (S. pyogenes); раны, язвы или абсцессы (S. aureus); укусы (Pasteurella, Eikinella, анаэробы); синуситы (S. influenzae); воду (Aeromonas, V. vulnificus). Некротизирующий фасциит может распространяться до кожных структур, вызывая тромбоз и изменение цвета кожи. Миозит может развиться спонтанно (S. aureus, S.pyogenes) или после проникающего ранения (Clostridium).
Клинические проявления
При рожистой инфекции возникают локальные, очень болезненные, четко ограниченные очаги отека яркокрасного цвета на лице и конечностях. Целлюлит характеризуется локальной болью, эритемой, отеком и жаром. Лихорадка вызвана инфекцией S. pyogenes; периорбитальные ткани вовлекаются при наличии Н. influenzae. Импетиго начинается с острого высыпания небольших поверхностных пузырей на гиперемированном основании; пузыри вскрываются и их содержимое, засыхая, образует желтые корки. Поверхностная дерматофития (микроспория) проявляется образованием чешуйчатого шелушения кожи на гиперемированном фоне. Паронихия (околоногтевая инфекция), вызванная S. aureus и Candida, сопровождается болью и отеком тканей, окружающих ноготь. Некротизирующий фасциит быстро прогрессирует от боли и лихорадки к индурации, образованию булл, общей интоксикации и шоку. Стрептококковый некротизирующий миозит вызывает общий токсический шокоподобный синдром.
Диагностика
Диагноз микроспории ставят, смешивая с раствором калия гидроксида материал, полученный при соскобе из очага воспаления. Окраска по Романовскому-Гимзе (препарат Tzanck) материала, полученного при соскобе везикул, позволяет обнаружить при герпетической инфекции характерные гигантские клетки. Необходим посев крови у всех больных с симптоматикой инфекции мягких тканей. Микробиологическая диагностика целлюлита неубедительна. При некротизирующем фасциите и миозите полезна биопсия с окрашиванием по Граму и культуральным исследованием материала.
Таблица 471 Инфекции кожи и мягких тканей
Характер поражения тканей Агент и (или) клинический синдром Главы в РВБХ13
Везикулы Натуральная оспа
Herpes zoster (опоясывающий лишай)
Herpes simplex, типы I и II
Коксаки А-16 (поражение рук, стоп, рта)
Буллы Стафилококковый ожогоподобный кожный синдром
Halophilic vibrio 102
Системная диморфная грибковая инфекция
Кандидоз кожи и слизистых оболочек
Фолликулит Staphylococcus aureus,
Ps. aeruginosa (фолликулит горячей ванны) Шистосомоз (зуд пловцов)
Язвы со струпом или без него Сибирская язва
Mycobacterium tuberculosis 104
Рожа Str. pyogenes 103
Некротизирующий фасциит Str. pyogenes
Смешанная аэробная и анаэробная инфекция 103
Миозит Гнойный миозит
Стрептококковый некротизирующий миозит
Неклостридиальный (крепитирующий) миозит Синергический неклостридиальный анаэробный мионекроз 102
Лечение
При рожистом воспалении применяют бензилпенициллин 1–2 млн. ЕД внутривенно через 4 ч, при целлюлите — бензилпенициллин или оксациллин 1–2 г внутривенно через 6 ч. Паронихии и абсцессы требуют дренирования, препарат выбора — диклоксациллин 500 мг через 6 ч внутрь. Раны от укуса обрабатывают антисептиками, промывают, исследуют; препарат выбора — амоксиклав 500 мг внутрь через 8 ч. Для лечения инфицированных ран от укуса назначают ампициллинсульбактам 1,5–3,0 г внутривенно через 6 ч. Подозрение на некротизирующий фасциит и миозит требует ранней хирургической обработки и терапии антибиотиками широкого спектра действия: клиндамицин 600–800 мг внутривенно через 8 ч или метронидазол 750 мг через б ч + ампициллин 23 г внутривенно через 6 ч + гентамицин 1,5 мг/ кг через 8 ч или ампициллин-сульбактам 3 г внутривенно через 6 ч отдельно или цефокситин отдельно.
Инфекции костей и суставов
Септический артрит
Острый бактериальный артрит — частое заболевание, поражающее больных любого возраста, он требует быстрой диагностики и лечебных мероприятий.
Клинические проявления. Острый бактериальный артрит протекает как моноартрит, поражающий крупные суставы, чаще всего тазобедренный и коленный, реже голеностопный, затем суставы кисти, локтевой, плечевой, грудиноключичный и подвздошнокрестцовый. Инфекция, вызванная грамположительными кокками, обычно начинается остро с отека, болей, ограничений в движении, сустав горячий на ощупь. В тазобедренном суставе определить выпот бывает трудно, боли минимальны, могут иррадиировать в паховую область, ягодицу, латеральную поверхность бедра или переднюю поверхность коленного сустава. Клиническая картина грамотрицательной инфекции мало выражена и больные попадают к врачу обычно спустя 3 нед после начала болезни, часто с сопутствующим остеомиелитом. Боли при инфекции трансплантированных суставов крайне незначительны, симптомы выражены умеренно, что задерживает диагностику на несколько месяцев. Всегда сопутствует остеомиелит.
Диагностика. Для правильной диагностики бактериальной инфекции сустава важно исследовать аспират синовиальной жидкости. У 33–50% больных жидкость мутная, содержит > 100 000/мкл лейкоцитов (> 90% нейтрофилов). Окраска по Граму позволяет выявить возбудитель в 79–95% случаев при грамположительной и в 50% случаев при грамотрицательной инфекции. Культуральные исследования синовиальной жидкости, как правило, дают положительный результат. Необходимо сделать посевы крови. Инфекцию трансплантированного сустава обычно распознают по «разбалтыванию» имплантата или признакам остеомиелита на рентгенограмме и подтверждают исследованием пункционного аспирата. СОЭ обычно повышена.
Лечение. Внутривенно вводят антибиотики, дренируют сустав (обычно с ежедневной аспирацией содержимого) и иммобилизуют его. Открытое хирургическое дренирование показано при инфекции тазобедренного, плечевого или грудиноключичного суставов, когда имеется четкая местная флюктуация, если результат культуральных исследований постоянно положителен, или при сохранении выпота дольше 7 дней. Трансплантат следует извлечь и заменить после курса антибактериальной терапии. Выбор варианта начальной антибактериальной терапии основывается на результатах окраски по Граму, а затем на результатах культуральных исследований. Стафилококковую инфекцию лечат внутривенным введением нафциллина (2 г через 4 ч), с последующим назначением антибиотика внутрь (например, диклоксациллин 500 мг 4 раза в сутки) общей длительностью 3–6 нед. При стрептококковом артрите препарат выбора — бензилпенициллин G (2 млн. ЕД через 4 ч), курс 2 нед. При грамотрицательной инфекции назначают комбинацию: аминогликозиды (гентамицин 1 мг/кг через 8 ч) и р-лактамный антибиотик (мезлоциллин 3 г через 4 ч), вслед за этим назначают хинолоны (ципрофлоксацин 750 мг внутрь через 12ч) или цефалоспорины (цефтриаксон 1 г внутривенно через 12 ч) с общей длительностью терапии 36 нед.
Остеомиелит
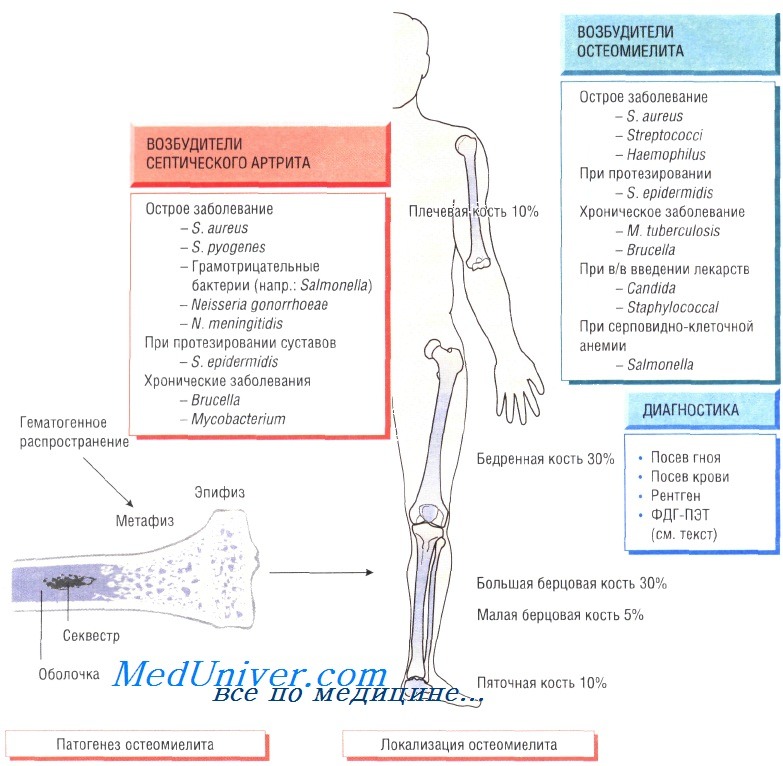
Этиология и патогенез. Микробы проникают в кость гематогенным путем, прямо из раны или из соседнего инфекционного очага. чаще поражены метафизы длинных костей (большеберцовая, бедренная, плечевая) и позвонки. S. aureus и коагулазонегативные стафилококки — наиболее частые возбудители инфекции, а грамотрицательные палочки (Pseudomonas, Serratia, Salmonella, E. colt), анаэробы и полимикробная инфекция встречаются лишь в определенных ситуациях, например, при диабетической язве стопы. Туберкулез, бруцеллез, гистоплазмоз, кокцидиомикоз, бластомикоз вызывают остеомиелит много реже.
Клинические проявления. У половины больных отмечаются неопределенные боли в пораженной конечности или спине (такие же симптомы встречаются при остеомиелите позвоночника изза боли, вызванной раздражением нервных корешков) в течение 1–3 мес с минимальной лихорадкой или без нее. У детей возможны острое начало лихорадки, раздражительность, заторможенность и местное воспаление длительностью менее 3 нед. При физикальном обследовании выявляют болезненность при пальпации, мышечный спазм и свищ (особенно при хроническом остеомиелите или инфекции трансплантированного сустава).
Диагностика. Диагноз остеомиелита ставят по результатам культуральных исследований соответствующих материалов. При отрицательных результатах посевов крови выполняют аспирацию гноя из кости или биопсию кости. Культуральные исследования с материалом, взятым с поверхностных участков, не информативны. Обычное рентгенологическое исследование не дает результатов в первые 10 дней, а участки лизиса костной ткани становятся различимыми через 2–6 нед. Сканирование с радионуклидами даст положительный результат через 2 дня после инфицирования. Так же быстро можно получить информацию с помощью КТ и МРТ, они позволяют уточнить локализацию поражения и секвестра. СОЭ повышена и замедляется при лечении.
Лечение. При быстром и правильном лечении хронический остеомиелит формируется менее чем у 5% больных с острым гематогенным остеомиелитом. Антибактериальное лечение начинают только после взятия проб ткани для культуральных исследований. При остром гематогенном остеомиелите внутривенное введение антибиотиков против выделенных возбудителей показано в течение 4–6 нед. Хирургическое вмешательство необходимо, если в течение 48 ч отмечается слабая реакция на проводимое лечение или если не дренированы гнойный очаг или септический артрит. Направленное лечение против S. aureus или эмпирическое лечение при отсутствии четкого ответа культуральных исследований включает нафциллин (2 г через 4 ч) или цефазолин (2 г через 8 ч). При грамотрицательной инфекции применяют цефалоспорины 3го поколения (цефтриаксон 1 г через 12 ч) или аминогликозиды (гентамицин 1 мг/кг через 8 ч). Если позволяет чувствительность возбудителя, назначают ципрофлоксацин, 750 мг внутрь через 12 ч, вслед за внутривенным введением или вместо него.
При хроническом остеомиелите требуется полноценное дренирование очага, хирургическая обработка секвестральной полости, извлечение трансплантата и 4–6 недельный курс антибиотиков, соответствующих выделенному из кости возбудителю. Пересадка кожных лоскутов и костных трансплантатов может ускорить выздоровление. При уточнении вида возбудителя антибактериальное лечение начинают за несколько дней до операции.
Инфекция костей и суставов что это такое
Остеомиелит (инфекция костной ткани) возникает в результате гематогенного распространения инфекции или поражения кости вследствие заболеваний суставов, а также после травмы и хирургического вмешательства. Образование гноя способствует развитию ишемии и некроза тканей. Омертвевшую часть кости называют секвестром. Вокруг очага инфекции происходит формирование новой костной ткани (оболочки).
У детей чаще всего отмечают поражение метафизов трубчатых костей (бедренной, большеберцовой и плечевой). У взрослых также может развиться остеомиелит позвоночника.
В 90% случаев в роли возбудителя остеомиелита выступает Staphylococcus aureus, реже — Streptococcus pyogenes (4%), Haemophilus influenzae (4%), Escherichia coli, Mycobacterium tuberculosis и микроорганизмы родов Salmonella и Brucella. У пациентов с серповидно-клеточной анемией чаще всего диагностируют сальмонеллёзную этиологию заболевания.
Клинические признаки остеомиелита. У пациентов отмечают гипертермию и болевой синдром, причём у некоторых из них (особенно в молодом возрасте) боль чётко не локализована. Дети часто перестают двигать поражённой конечностью (псевдопаралич). При прогрессировании заболевания наблюдают отёчность мягких тканей, сопровождающуюся образованием полостей.
При отсутствии необходимого лечения и поздней диагностики возникают патологические переломы. Кроме того, повышается риск развития хронической формы остеомиелита. Очень часто очаги острой или хронической инфекции возникают вокруг инородных тел (хирургические нитки, осколки при травме).
Диагностика остеомиелита. Изменения, определяемые при радиологических исследованиях, возникают только на поздних стадиях болезни, когда происходит деминерализация костей. Сцинтиграфия позволяет обнаружить инфекцию, но не дифференцировать инфекционный и воспалительный процессы. Наиболее чувствительный метод — позитронно-эмиссионная томография с использованием фтордеоксиглюкозы (ФДГ-ПЭТ). Большое значение имеет посев образцов крови пациента, хотя на ранних стадиях инфекции результат может быть отрицательным. Для идентификации возбудителя и определения его чувствительности к антибиотикам осуществляют посев гноя, отобранного при помощи иглы или прямой биопсии.
Лечение остеомиелита. Основной метод лечения — дренирование и иссечение секвестра. Эмпирическую антибиотикотерапию (флуклоксациллин и фузидовая кислота) необходимо начинать как можно быстрее, не дожидаясь результатов посева, так как в большинстве случаев заболевание вызывают стафилококки и стрептококки. Другие препараты (ципрофлоксацин) назначают при выделении чистой культуры сальмонелл или подозрении на сальмонеллёзную инфекцию у пациентов с серповидно-клеточной анемией. Лечение продолжают до очевидного выздоровления и исчезновения признаков воспаления (около 6 нед).
Хронический остеомиелит
При неправильном лечении, а также после хирургической операции или травмы болезнь переходит в хроническую форму. С внедрением в клиническую практику протезирования у пожилых людей всё чаще обнаруживают хронический остеомиелит, связанный с контаминацией протезов слабовирулентными микроорганизмами (коагулаза-отрицательными стафилококками).
У 50% больных возбудителем становятся Staphylococcus aureus, в остальных случаях чаще — грамотрицательные бактерии (рода Pseudomonas, Proteus и Е. coli). Основные симптомы — постоянный болевой синдром, отёк, деформация тканей и хронические выделения из свищей. Для диагностики необходимо выполнить посев гноя, отобранного в асептических условиях. Залогом эффективного лечения считают правильно подобранную антибактериальную терапию и успешное выполнение хирургического вмешательства. При возникновении инфекции в месте установки протеза его необходимо удалить (для эффективности лечения).
Гнойный артрит
Гнойный артрит обычно возникает на фоне бактериемии, при этом в 95% случаев возбудителем являются S. aureus и S. pyogenes. Кроме того, в этиологии заболевания участвуют кишечные бактерии, сальмонеллы, бруцеллы, Neisseria gonorrhoeae, Н. influenzae, Borrelia burgdorferi, Pasteurella и M. tuberculosis. Чаще происходит поражение крупных суставов (например, коленного), но нередко отмечают инфекции плечевого, тазобедренного, голеностопного, локтевого и запястного суставов.
Очень часто заболевание возникает при протезировании суставов, когда во время операции или в результате гематогенного распространения на протезе развиваются микроорганизмы, входящие в состав микрофлоры кожи (обычно S. aureus или Staphylococcus epidermidis). Источник инфекции может быть на удалённом расстоянии от места развития артрита.
Клинические признаки гнойного артрита. У детей болезнь начинается с внезапного повышения температуры, возникновения боли и отёчности, затрудняющих движения в поражённом суставе. У взрослых артрит может развиваться постепенно. В ряде случаев в анамнезе есть указания на заболевания мочевыводящих путей или сальмонеллёз. Другие характерные симптомы — развитие целлюлита или появление сыпи (например, сыпь при гонококковой инфекции).
Перед установлением диагноза необходимо исключить такие заболевания, как ревматоидный артрит, остеоартрит, подагра, псевдоподагра и реактивный артрит. Для диагностики выполняют пункцию сустава. Проводят бактериологическое исследование суставной жидкости (окраска по Граму), возможно повышение количества лейкоцитов. Результаты посева оценивают через 48 ч. При подозрении на бруцеллёз для посева отбирают образцы костного мозга пациента.
Лечение следует начинать с внутривенного введения антибиотиков, эффективных в отношении определённого или предполагаемого возбудителя. Затем продолжают курс антибактериальной терапии (приём препаратов внутрь) до 6 нед. Иногда необходима пункция и промывание сустава.
Вирусный артрит
Некоторые вирусы (например, вирус краснухи, паротита и гепатита В) могут стать причиной артрита. Артрит, вызванный вирусом краснухи (чаще наблюдается у женщин), развивается через несколько дней после возникновения сыпи. Некоторые альфавирусы способны вызывать тяжёлые заболевания костей и суставов. Иногда артрит возникает вследствие иммунной реакции на возбудителя в периоде реконвалесценции некоторых инфекционных заболеваний (например, после менингококковой инфекции, шигеллёза или хламидиоза). При хламидиозе возможно развитие синдрома Рейтера — сочетание увеита и артрита.
Инфекции суставов после протезирования
Суставные протезы могут подвергнуться микробной контаминации во время операции и при гематогенном распространении инфекции. Возбудителями обычно становятся низковирулентные микроорганизмы (например, S. epidermidis). Тяжёлые последствия наблюдают в результате инфекции, вызванной S. aureus (особенно его метициллинрезистентны-ми штаммами). Для лечения назначают внутривенное введение антибактериальных препаратов (по результатам исследования чувствительности микроорганизмов к антибиотикам).
В связи с развитием инфекции суставной протез необходимо удалить, при этом следует соблюдать меры предосторожности для недопущения распространения инфекции. Пациентам, которым предстоит протезирование суставов, назначают курс профилактической антибиотикотерапии препаратами, эффективными в отношении S. aureus.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Инфекционный артрит
Человек постоянно контактирует с окружающей средой, а значит и с населяющими ее микроорганизмами, многие из которых являются патогенными, способными вызвать воспалительный процесс. Инфекционный артрит развивается при попадании инфекции в сустав. Предупредить тяжелые осложнения этого заболевания может только своевременное обращение за медицинской помощью.
Общие сведения о заболевании
Инфекционный артрит – это воспаление сустава, вызванное местной или общей инфекцией. Симптомы болезни и ее течение во многом зависят от вызвавшей инфекционный процесс инфекции.
Коды инфекционных артритов по МКБ-10:
Заболевание очень распространено и может стать причиной стойкого нарушения суставной функции. Четверть пациентов, обращающихся по поводу заболеваний суставов, страдают инфекционными артритами.
Причины инфекционного артрита
Причиной заболевания является инфекция – гнойная инфекция из расположенных рядом очагов (флегмон, абсцессов) или занесенная с током крови при холециститах тонзиллитах, а также общие инфекционные заболевания. При попадании инфекционных возбудителей в сустав иммунная система начинает с ними бороться, вызывая воспалительный процесс, течение которого напрямую связано с особенностями инфекционного возбудителя.
Воспаление может быть:
Инфекционные артриты имеют два механизма развития:
Факторы, предрасполагающие к развитию инфекционного артрита: вредные привычки, поднятие тяжестей, наличие лишней массы тела, сахарного диабета. Гнойные поражения суставов особенно часто развиваются у женщин, страдающих ревматоидным артритом.
Симптомы инфекционного атрита
Инфекционный артрит обычно начинается и протекает остро, иногда подостро. Но при некоторых специфических инфекциях он имеет незаметное начало и длительное течение.
Начало болезни и первые симптомы
При остром начале основными симптомами инфекционного артрита являются: выраженная лихорадка, озноб, летучие мышечно-суставные боли в сочетании с резкой болезненностью в пораженном суставе, отеком и гиперемией кожи над ним. Практически всегда остро протекает инфекционный артрит у детей.
Подострое течение имеет не такое заметное начало, температура тела нормальная или субфебрильная. Отек, гиперемия и боль в суставах умеренные.
Самым опасным является скрытое, незаметное течение, характерное для туберкулезного артрита. Характерны неопределенные боли в суставах, похрустывание, снижение двигательной активности. Болезнь протекает на фоне туберкулеза, небольшое повышение температуры также может не привлечь внимания, поэтому туберкулезный артрит редко выявляется на ранних стадиях.
Явные симптомы
Острый гнойный артрит развиваются очень быстро, состояние ухудшается с каждым днем, беспокоит лихорадка, отечность, гиперемия и боль нарастают. Не исключено, что больному потребуется хирургическая помощь.
При более медленном течении симптомы инфекционного артрита развиваются постепенно, появляется общее недомогание, слабость, суставные боли становятся постоянными, усиливаясь при движении. Постепенно нарушается функция конечностей: появляются трудности в их сгибании или разгибании.
Когда необходимо обращаться за медицинской помощью
К врачу нужно обращаться при появлении следующих симптомов:
Опасности
Заболевание часто протекает тяжело, с осложнениями.
Стадии заболевания
Течение болезни связано с ее клинической формой, поэтому стадии развития патологического процесса могут иметь значительные различия. Рассмотрим стадии развития острого гнойного артрита, разработанные НИИ им. Вишневского:
Возможные осложнения
Инфекционный артрит может давать ранние и поздние осложнения. К ранним осложнениям относятся в основном осложнения гнойного артрита:
Отдаленные последствия – это утрата функции конечности разной степени: от легкой до полной неподвижности.
Классификация
Происхождение и симптомы инфекционного артрита разных клинических форм имеют, как сходство, так и отличие. Рассмотрим наиболее распространенные формы.
Острый гнойный
Данная форма заболевания развивается при попадании в сустав гноеродной инфекции (синегнойной палочки, стафилококков, стрептококков и др.). Заражение может быть первичным при ранениях и вторичным – при переходе инфекции из окружающих тканей или отдаленных очагов инфекции. К группе риска относятся лица, страдающие ревматоидным артритом, особенно, женщины.
Начинается заболевание остро и протекает тяжело. Появляется лихорадка, головная боль, озноб. Пораженный сустав отекает, кожа над ним краснеет. Боль настолько сильная, что больной не может пошевелить конечностью и старается придать ей положение, вызывающее наименьшую болезненность.
Септический
Туберкулезный
Артрит в данном случае также протекает в виде бактериально-метастатической и токсико-аллергической форм. В первом случае поражаются в основном позвоночник и крупные суставы конечностей, а заболевание носит название костно-суставного туберкулеза. Протекает изначально хронически с нарастающими болями при движении, общим недомоганием. Основные изменения видны на рентгене в виде поражения суставной костной ткани от появления пятна с утратой костью кальция до разрушения кости. При отсутствии лечения приводит к инвалидности.
Токсико-аллергическая форма впервые описанная Понсе в начале 20-го века, протекает очень похоже на ревматоидный артрит с хроническим началом и поражением мелких суставов кисти и стоп. Возможна также их деструкция и инвалидизация. Поражение крупных суставов иногда протекает без последствий и проходит на фоне противотуберкулезной терапии.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Гонорейный
Поражение суставов гонококковой инфекцией может иметь бактериально-метастатическую и токсико-аллергическую формы. В обоих случаях поражаются крупные суставы, чаще всего один коленный (голеностопный, лучезапястный). Протекает болезнь остро, с высокой температурой, интоксикацией и сильнейшими суставными болями. Колено отекает, краснеет, до него невозможно дотронуться из-за болей.
При проведении своевременного лечения болезнь имеет благоприятный исход. Если же не лечить, быстро наступает полная неподвижность конечности.
Боррелиозный
Боррелиоз или болезнь Лайма – это инфекция, вызываемая спиралевидными бактериями – спирохетами боррелиями. Передается она клещами и протекает в виде последовательной смены стадий:
Вирусный
Развивается на фоне различных вирусных заболеваний:
Грибковый
Чаще всего грибковые поражения суставов развиваются при актиномикозе, но встречаются и при другой грибковой инфекции. Патогенные грибки попадают в суставную полость из расположенного рядом костного очага поражения или из отдаленных очагов (кариозные зубы) с током крови. Течение хроническое, с рецидивами и возможным присоединением бактериальной инфекции. Очень часто возникают свищи – ходы, по которым гной из сустава выделяется на поверхность кожи. При отсутствии адекватного лечения приводит к постепенной утрате суставной функции.
Паразитарный
Причиной артрита обычно является эхинококкоз, поражающий костную ткань позвонков, костей таза и длинных костей конечностей. В суставах обычно развивается токсико-аллергический воспалительный процесс. Часто вовлекаются суставы позвоночника, тазобедренные, коленные и локтевые суставы. Течение доброкачественное, но сопровождается сильными суставными болями. Выздоровление наступает при назначении полноценного лечения эхинококкоза.
Инфекционно-аллергический артрит
Инфекционно-аллергический артрит возникает, когда есть аллергия, на фоне которой развивается при неблагоприятных условиях воспалительный процесс в суставах. Заболевание протекает в бурной форме, сопровождается высокой температурой и сильными болевыми признаками. В области поражения наблюдается покраснение, отечность, припухлость. На разных участках кожи – кольцеобразная аллергическая сыпь. Лечением инфекционно-аллергического артрита занимаются ревматолог и аллерголог.
Локализация инфекционного артрита
При инфекционном поражении суставов локализация патологического процесса зависит от особенностей инфекции и ее клинической формы. При острых гнойных артритах – это в основном крупные суставы – коленный, голеностопный, локтевой. Мелкие суставы кисти и стопы поражаются при токсико-аллергической форме туберкулезного и некоторых вирусных артритах.
Асимметричное поражение одного-двух крупных суставов характерно для боррелиоза, чаще всего при этой инфекции в процесс вовлекаются коленные суставы.