Инфузия для новорожденных что это
Инфузия для новорожденных что это
— периферический кровоток, наполнение капилляров, например в кончиках пальцев, после надавливания;
— выбухание или западение родничка;
— ЧСС и АД;
— AMК, уровни гемоглобина и электролитов;
— скрытые потери воды; например, при обнажении органов брюшной полости дополнительно теряется около 5 мл/кг/ч;
— диурез (в первые сутки после операции может быть значительно снижен);
— почасовую потребность в воде;
— дополнительные потери, например с кровью или через назогастральный зонд.
В первые сутки после операции минимальная потребность в воде на треть ниже обычной.
• Солевые — используют для обеспечения минимальной потребности в воде.
• Коллоидные — растворы желатина, альбумин.
• Препараты крови.
Солевые растворы
Раствор для поддерживающей инфузионной терапии выбирают в зависимости от потребности в глюкозе и электролитах. Обычно вводят 0,18% NaCl с 4% или 10% глюкозой; при угрозе гипогликемии применяют более концентрированный раствор глюкозы. Потери жидкости через назогастральный зонд измеряют каждый час и точно (до миллилитра) возмещают, для чего используют 0,9% NaCl, на каждые 500 мл которого добавляют 10 ммоль калия. Однако это лишь общие рекомендации. В процессе инфузионной терапии необходимо постоянно следить за уровнями глюкозы и электролитов. Становление функции почек у новорожденных еще не завершено, поэтому у них ограничена способность к выведению свободной воды и быстро развиваются отеки. Если требуется дополнительное струйное введение солевого раствора, используют 0,9% NaCl или раствор Хартмана. Инфузионная терапия солевыми растворами не должна быть чрезмерной. Для восстановления ОЦК не применяют гипотонические растворы.
У новорожденных, особенно недоношенных и маловесных, велика вероятность гипогликемии во время операции и вскоре после нее, несмотря на то что операционный стресс способствует повышению уровня глюкозы. Маловесным детям при длительном предоперационном голодании дополнительно назначают глюкозу либо внутрь, либо в/в. Им может потребоваться в/в введение 10% глюкозы во время операции и сразу после нее. У доношенных новорожденных предоперационное голодание по стандартным схемам обычно не приводит к гипогликемии, тем не менее во время анестезии им показано измерение уровня глюкозы в крови; при гипогликемии вводят 10—15% глюкозу в/в струйно в дозе 1—2 мл/кг.
Коллоидные растворы
После того как обнаружилась повышенная смертность среди взрослых, получавших альбумин в отделении реанимации, целесообразность применения альбумина ставится под сомнение. Насколько эти выводы справедливы для новорожденных, пока неясно.
Растворы гидроксиэтилкрахмала и желатина мало исследовались у новорожденных, но применяются на практике. Есть предположение, что крахмал накапливается в клетках ретикулоэндотелиальной системы новорожденных.
Инфузия для новорожденных что это
Существует множество подходов к проведению регидратации; большинство из них взаимозаменяемы, основываются на одних и тех же принципах, и превосходство какого-либо одного из них не доказано. Из практических соображений для расчетов берут значение веса при поступлении, а не величину должного веса. В первую очередь следует добиться стабильности гемодинамики; это обеспечивает поддержание мозгового и почечного кровотока и включение компенсаторных механизмов, направленных на восстановление ОЦК.
Первый этап терапии заключается в быстрой инфузии относительно изотоничной жидкости (физиологического раствора или раствора Рингера с лактатом). Если главную роль в дегидратации играет рвота (например, при стенозе привратника), раствор Рингера с лактатом не применяют, поскольку лактат усугубляет метаболический алкалоз, вызванный потерей кислого желудочного содержимого. Большинство растворов для пероральной регидратации содержат буферы, также способствующие нарастанию метаболического алкалоза у детей младшего возраста с профузной рвотой. При легкой и среднетяжелой дегидратации инфузия проводится в течение 1—2 ч из расчета 10—20 мл/кг (1—2% веса).
При тяжелой дегидратации проводят инфузию со скоростью 30—50 мл/кг/ч до восстановления стабильной гемодинамики. Начальная быстрая инфузия изотоничной жидкости преследует несколько целей:
1) выиграть время до получения результатов анализов;
2) предупредить дальнейшую дегидратацию;
3) сконцентрироваться на составлении программы регидратации.
Объем жидкости, введенной на этом этапе, при дальнейших расчетах не учитывается.
На втором этапе возмещаются потери жидкости и электролитов до поступления ребенка в больницу. Многие подходы к проведению регидратации основываются на одних и тех же принципах.
1. При всех типах регидратации восполнение потерь проводится медленно.
2. Не следует быстро восполнять потери калия. Калий является преимущественно внутриклеточным ионом, и поэтому даже быстрое введение его концентрированных растворов желаемого эффекта не окажет, но может вызвать смертельно опасные осложнения. Калий добавляют только после двукратного мочеиспускания в концентрации не более 40 мэкв/л или со скоростью инфузии 0,5 мэкв/кг/ч.
3. Для восполнения дефицита воды и NaCl лучше всего подходит 0,45 % раствор NaCl, содержащий по 77 мэкв/л Na+ и Cl-. В нем больше натрия, чем в стандартных растворах для поддерживающей терапии, но отношение воды к натрию выше, чем в плазме.
Выше приведены два примера программ восполняющей инфузионной терапии. В программе I поддерживающая терапия к восполняющей не добавляется. Скорость инфузии рассчитывают таким образом, чтобы полностью восполнить предполагаемый дефицит в течение 6— 8 ч. Основное внимание уделяют восполнению дефицита, а остальные компоненты инфузионной терапии оставляют на потом.
В некоторых случаях подразумевается быстрое введение большого объема, что ограничивает применение этой программы у подростков, больных с диабетическим кетоацидозом, грудных детей с гипертонической дегидратацией и детей с дегидратацией больше 10%. В таких случаях, а также у старших детей предпочтительнее программа II — медленное и длительное восполнение дефицита жидкости. При этом восполняющая терапия дополняется поддерживающей. Расчеты в этом случае сложнее, чем при программе I. Скорость инфузии складывается из скорости, необходимой для поддерживающей терапии, и скорости, обеспечивающей устранение половины дефицита жидкости в течение 8 ч.
Для детей весом до 10 кг объем инфузии примерно одинаков в обеих программах. Так, у ребенка весом 10 кг со степенью дегидратации 10% дефицит жидкости составит 1000 мл. В соответствии с программой I восполнение такого дефицита за 8 ч возможно при скорости инфузии 125 мл/ч. В случае программы II за 8 ч возмещается половина дефицита (500 мл), то есть скорость восполняющей инфузии составляет 62,5 мл/ч; скорость поддерживающей инфузии при этом равна 40 мл/ч. Таким образом, общая скорость инфузии составляет 102 мл/ч. Обе эти программы возможны при изотонической или гипотонической дегидратации, но не при гипертонической дегидратации.
Лечение гипертонической дегидратации — это совершенно особенная и сложная задача, требующая тщательной оценки состояния и иного подхода к скорости восстановления дефицита жидкости. У таких детей на основании клинической картины легко недооценить тяжесть дегидратации. Потери натрия меньше, чем при других видах дегидратации, поэтому, казалось бы, содержание натрия во вводимых растворах должно быть снижено.
Однако быстрое введение гипотоничных растворов влечет за собой перемещение воды в дегидратированные клетки с гипертоничной цитоплазмой, что может привести к отеку мозга. В связи с этим при гипертонической дегидратации следует с особой тщательностью рассчитывать скорость инфузии. Можно использовать 0,18% NaCl с 5% глюкозы или 0,45% NaCl с 5% глюкозы. Дефицит следует восполнить за 24—48 ч одновременно с поддерживающей инфузионной терапией. Скорость инфузии подбирают так, чтобы сывороточная концентрация натрия снижалась на 0,5 мэкв/л/ч, или на 12 мэкв/л/сут. Гипертоническая дегидратация может быть осложнена гипокальциемией (редко) или гипергликемией.
При наличии клинических проявлений гипокальциемии вводят глюконат кальция в/в под мониторным наблюдением. Гипергликемия возникает из-за снижения секреции инсулина и чувствительности клеток к инсулину. Важно помнить, что на фоне гипергликемии измерение сывороточной концентрации Na+ дает заниженный результат: увеличение концентрации глюкозы на каждые 100 мг% выше уровня 100 мг% понижает концентрацию Na+ на 1,6 мэкв/л. Например, при измеренной концентрации натрия 178 мэкв/л и концентрации глюкозы 600 мг% действительная концентрация натрия составляет 170 мэкв/л (600 — 100 = 500; 500 х х 1,6/100 = 8).
При всех типах дегидратации второй этап восполняющей инфузионной терапии требует тщательного наблюдения. Поскольку исходная степень дегидратации определяется по субъективным критериям, чрезвычайно важно постоянно оценивать адекватность инфузионной терапии по изменению клинических показателей. Так, если при поступлении отмечается повышенный удельный вес мочи (1,020— 1,030), то при правильно подобранной инфузионной терапии частота мочеиспускания должна возрастать, а удельный вес мочи — снижаться. Параметры инфузии (скорость, объем, длительность) рассчитывают заранее, однако необходима постоянная коррекция на основании изменений клинической картины.
Если сохраняются тахикардия и другие признаки дегидратации, то либо тяжесть дегидратации недооценили, либо продолжающиеся потери жидкости превышают ожидаемые. В таком случае следует увеличить скорость инфузии или провести дополнительную быструю инфузию. Признаками улучшения состояния считаются нарастание диуреза, снижение удельного веса мочи, восстановление ОЦК. При быстром улучшении состояния второй этап восполняющей терапии можно сократить и перевести больного на поддерживающую терапию.
Учебное видео степени дегидратации по Покровскому и их коррекция
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Инфузия для новорожденных что это
Применение 6% раствора инфукола ГЭК для коррекции гиповолемических состояний у новорожденных
В.В. Королёва, Е.Н. Байбарина, О.А. Гольдина, Ю.В. Горбачевский, А.Г. Антонов, Е.Н. Балашова
Научный центр акушерства, гинекологии и перинатологии РАМН, Москва
Эритроцитарная масса и плазма являются эффективными и традиционно используемыми средствами, однако в подавляющем большинстве случаев недоступны для экстренного использования (время для размораживания, согревания, определения группы донора и реципиента, проведения проб на совместимость). Кроме того, введение этих препаратов нередко сопровождается аллергическими и пирогенными реакциями, они дороги и потенциально опасны в плане заражения вирусными инфекциями. Применение препаратов крови может оказаться одним из факторов развития синдрома ДВС.
Плазмозамещающие растворы на основе декстрана (полиглюкин, реополиглюкин) доступны для экстренного использования, однако не безопасны в плане применения [3,5]. Кроме того, реополиглюкин как дезагрегант у недоношенных детей может провоцировать внутрижелудочковые кровоизлияния. Применение этих препаратов противопоказано при тяжелых инфекциях, поскольку есть данные, что они в той или иной степени блокируют РЭС.
Солевые растворы недостаточно эффективно корригируют ОЦК, поскольку быстро покидают сосудистое русло [10, 11, 12].
Появившиеся на фармацевтическом рынке синтетические коллоидные растворы, изготовленные на основе гидроксиэтилкрахмала, лишены перечисленных выше недостатков [2, 4, 5, 6, 7, 9]. Эффект при их использовании по ряду показателей сопоставим, а во многих случаях превосходит препараты крови, но при этом полностью исключается возможность инфицирования вирусами. В связи с этим, мы сочли необходимым более детально изучить действие этих препаратов на показатели гемодинамики и другие параметры у новорожденных детей.
В качестве коллоидного плазмозамещающего раствора был выбран инфузионный коллоидный плазмозамещающий раствор на основе гидроксиэтилкрахмала второго поколения Инфукол ГЭК 6% (200/0,5) производства «Зерум-Верк Бернбург АГ», Германия. Инфукол ГЭК 6%, являясь изоонкотическим раствором, обладает способностью удерживать воду в сосудистом русле, обеспечивать стабильный объёмзамещающий эффект и заданный уровень устойчивости к действию амилаз сыворотки крови [1]. Преимуществом его по сравнению с другими коллоидными плазмозамещающими растворами является исключительно низкая частота возникновения аллергических побочных
реакций, что обусловлено структурным сходством молекулы гидроксиэтилкрахмала с гликогеном [3]. Особенностью препарата является способность «восстанавливать» поврежденный эндотелий капилляров при синдроме повышенной проницаемости сосудов [8]. Препарат легко элиминируется почками [5].
Достоинством является доступность и возможность экстренного использования препарата, что особенно важно для пациентов в шоковом состоянии.
Материалы и методы.
Нами проведен анализ действия препарата Инфукол ГЭК 6% на гемодинамические показатели у 31 новорожденного, находившегося на лечении в отделении реанимации, интенсивной терапии новорожденных и выхаживания маловесных детей НЦ АГиП РАМН.
По экстренности введения препарата дети были разделены на две группы.
В первую группу вошло 19 новорожденных с клиникой гиповолемического шока. Препарат назначался экстренно в первые часы жизни. Клинически у детей отмечались выраженные нарушения микроциркуляции в виде симптома белого пятна, мраморности кожных покровов, акроцианоза, отсутствие периферической пульсации. Артериальное давление находилось на критических цифрах, шоковый индекс повышен до 3,5±0,1. При допплерометрическом исследовании отмечалось снижение минутного объёма кровообращения (МОК) до 142,7±16,3 мл/кг/мин. Анализ историй родов показал, что причиной гиповолемического шока у новорожденных чаще всего являлась фетоплацентарная трансфузия (ребенок высоко поднят над раной при кесаревом сечении, отслойка плаценты).
Гестационный возраст детей варьировал от 24 до 39 недель, масса при рождении от 780 до 4100 (1981,1±21,3) граммов, в 82,4% случаев это были недоношенные или глубоконедоношенные дети. Все дети находились в крайне тяжелом состоянии, обусловленном выраженными дыхательными нарушениями, и нуждались в проведении искусственной вентиляции легких (ИВЛ).
Вторую группу составили 12 детей, не находившихся в состоянии шока, но у которых вследствие снижения ОЦК отмечалась гипоперфузия мозга и почек с нарушением функции этих органов. Почти всем детям (85,7%) проводилась ИВЛ по поводу врожденной пневмонии вирусно-бактериальной этиологии или СДР. Грубых нарушений показателей гемодинамики не отмечено, однако клинически имели место умеренно выраженные нарушения микроциркуляции, сниженный тургор тканей, стойкая преренальная олигурия, подтвержденная данными допплерографических исследований (снижение минутного объёмного кровообращения до 176,5 ±21,0 мл/кг/мин, гипоперфузия почек).
Детям обеих групп препарат назначался в дозе 6-15 (10,2±0,5) мл/кг массы тела. Препарат вводился через центральный или периферический венозный доступ. Скорость капельного введения зависела от показателей гемодинамики и варьировала от 3,5 до 25 мл в час. Некоторым детям, находившимся в шоковом состоянии, половина расчетной дозы вводилась струйно, при этом ориентиром являлись цифры артериального давления.
Всем новорожденным проводился мониторный контроль витальных показателей: ЭКГ, систолического (АДс) и диастолического (АДд), среднего (САД) давления, насыщения тканей кислородом (SaCb). До и после введения раствора контролировался гематокрит (Ht) и допплерометрический показатель минутного объёма кровообращения. Определялись следующие биохимические показатели крови: общий белок, электролиты (Na, Ca, К), сахар, креатинин, мочевина, печеночные ферменты (АЛТ, ACT, ЩФ) и содержание альфа-амилазы.
Исходные цифры артериального давления у всех детей первой группы были значительно ниже нормы. При введении раствора отмечалось плавное повышение показателей, и после введения всей расчетной дозы АДс увеличилось на 26,0% (с 39,6±2,6 до 49,9±1,8 мм.рт.ст), АДд на 42,7% (с 19,2±1,8 до 27,4±1,6), а САД на 34,9% (с 27,2±2,4 до 36,7+1,5 мм.рт.ст). Дети, у которых исходно АД не определялось, на фоне введения 6% раствора Инфукол ГЭК в дозе 10 мл/кг веса тела оно повышалось, но оставалось ниже критических цифр. В данной ситуации потребовалось повторная инфузия, при этом суммарная доза препарата составила 20 мл/кг веса тела.
При введении раствора ЧСС, оставаясь в пределах возрастной нормы, достоверно значимо урежалась и составила 138,1±3,7 против 145,1±4,5 (р=0,0001). Полученные данные можно трактовать как положительную реакцию на коррекцию гиповолемии. Шоковый индекс перед началом введения препарата был повышен до 3,5±0,1. Установлена достоверное снижение и нормализация его в конце введения до 2,8±0,1.
Клинически на фоне введения препарата отмечалось улучшение микроциркуляции, что подтверждалось достоверно значимым повышением Sa02 с 94,2 ±1,0% до 96,0+0,6%. Сопоставление средних значений гематокрита не выявило статистически значимых различий. Однако незначительное снижение данного показателя с 61,6±5,7% до 54,3+6,1%, несомненно, положительно влияло на реологию крови и микроциркуляцию. Таким образом, при использовании 6% раствора Инфукол ГЭК восстанавливается адекватная тканевая и органная перфузия, вследствие чего улучшается доставка кислорода внутренними органами, повышается утилизации продуктов метаболизма.
При допплерометрическом исследовании исходное значение МОК составило 142,7±37,5 мл/кг/мин. После введения препарата объём кровообращения увеличился на 73,9% и составил 247,8+60,4 (р Journal fur Anasthesie und Intensivbehandlung 4. Quartal, Nr. 4. 1999, S. 21
«Интенсивная терапия новорожденных»
Русский медицинский сервер
Все права защищены.
Воспроизведение этого материала возможно только после согласования с автором(и).
Инфузия для новорожденных что это
Инфузионная терапия является одним из основных способов проведения интенсивной терапии, направленной на коррекцию, поддержание и профилактику нарушений жизненных функций организма. Традиционно инфузионная терапия проводится способом внутривенного вливания лекарственных препаратов. Умение обеспечить венозный доступ является одним из главных практических навыков, определяющих высокий класс медицинского специалиста.
Если обратиться к истории, то можно узнать о применявшихся ранее внутримышечных, подкожных, внутриполостных и ректальных вливаниях. Однако эффективность этих методов оказалась сомнительной и в настоящее время они не применяются. Тяжелые осложнения, вызываемые внутриартериальным введением инфузионных препаратов, также послужил причиной отказа от применения данной методики. В настоящее время пункция и катетеризация артерий применяется, исключительно, с диагностической целью. Внутрикостные инфузии используются лишь в экстренных случаях, когда затруднен доступ к сосудистому руслу.
Методики обеспечения венозного доступа и способы проведения инфузионной терапии у новорожденных имеют свою историю.
Прогресс неонатологии, постоянное уменьшение критического гестационного возраста и веса для выхаживания новорожденных детей диктуют специалистам и производителям медицинского оборудования осваивать новые технологии и постоянно совершенствовать старые, используя современные технику и материалы.
Современные сосудистые катетеры могут быть венозными (для центральных и периферических вен) и артериальными. Могут иметь различные приспособления для фиксации, дополнительный порт для болюсного введения препаратов, камеру обратного тока, антивозвратный клапан.
Для изготовления катетеров используются материалы, характеризующиеся разными свойствами.
| МАТЕРИАЛ | ХАРАКТЕРИСТИКИ |
| Полиэтилен | Высокая степень прочности. Жесткий. Прочный. |
| Флюорополимер (тефлон) | Достаточно жесткий. Устойчив к воздействию различных химических веществ. |
| Поливинилхлорид (пвх) | Термопластичный: жесткий при комнатной температуре, более гибкий при температуре тела. |
| Силикон | Высокая степень биосовместимости, тромборезистентности. Мягкий и гибкий. Низкий риск перфорации сосуда. |
| Полиуретан | Высокая степень биосовместимости, достаточная жесткость при натяжении, износоустойчивость, тромборезистентность. Термопластичность. |
Определение размеров сосудистых катетеров основано на системе, называемой «Бирмингемский калибр проводов (Birmingham Wire Gauge)» и использует следующую логику: чем больше калибр, тем тоньше игла. Калибр определяет, сколько канюль помещается в трубку с внутренним диаметром 1″ (1 дюйм = 25,4 мм). Применение этой системы было предложено AAMI (Ассоциация по усовершенствованию медицинского инструментария США).
| Gauge | Charriere (Ch) French (Fr) | Цвет |
| 14G | 6 | |
| 16G | 5 | |
| 17G | 4,5 | |
| 18G | 4 | |
| 20G | 3 | |
| 22G | 2,5 | |
| 24G | 2 | |
| 26G |
Существуют три основных способа обеспечения венозного доступа: венепункция, венесекция и катетеризация вены. По расположению дистального участка катетера доступы могут быть периферические и центральные.
При венесекции доступ к вене осуществляется хирургическим путем. После выделения вены, как правило, на сосуд накладывается лигатура, вена пересекается и в вышележащий отрезок вводится катетер по проводнику. Если вена не пересекается, то на введенный катетер накладывается лигатура для плотного закрепления его в сосуде и гемостаза. Таким образом, в результате данного способа катетеризации сосуда, последний «выключается» из кровоснабжения и кровоток в бассейне оперированной вены в последующим зависит от развития коллатералей. Но, как известно, чем меньше гестационный возраст ребенка, тем хуже у него развита система коллатерального кровоснабжения. Метод трудоемкий, технически сложный, требует медикаментозного обезболивания. Инвазивность метода, несоответствие диаметров катетеров и вен часто приводят к развитию контактных (асептических) флебитов, что значительно укорачивает сроки использования сосудов.
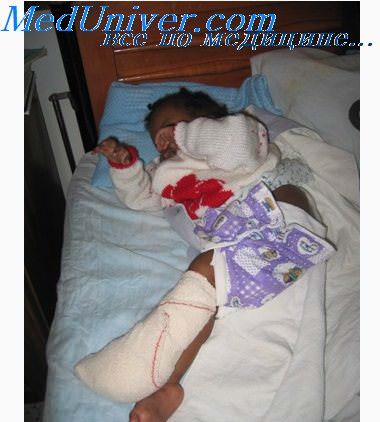
Не утрачивает своего значения в неонатологии пункционный способ венозного доступа с помощью иглы-бабочки. Этот способ применяется для внутривенного болюсного введения лекарственных препаратов и кратковременной инфузионной терапии. Для пункционного венозного доступа традиционно используются вены волосистой части головы. Здесь игла легко фиксируется, но данный венозный доступ ограничивает движения ребенка, делает невозможным грудное вскармливание.
Наиболее популярным периферическим доступом в неонатальной интенсивной терапии является катетеризация периферической вены катетером на игле.
Для катетеризации выбираются следующие вены:
Тыл кисти — тыльное венозное сплетение.
Предплечье — средняя вена предплечья, добавочная латеральная вена предплечья.
Вены волосистой части головы — надблоковая, поверхностная височная, позадиушная.
Стопа — тыльное венозное сплетение.
Локтевая ямка — медиальная вена предплечья или срединная локтевая вена.
Область голеностопного сустава — малая или большая подкожная вена ноги.
В представленном списке сосуды располагаются по мере убывания предпочтения выбора. Рекомендуется избегать вен в проекции суставов, т.к. подвижность укорачивает срок использования катетера и только в случае острой необходимости использовать вены нижних конечностей, т.к. описаны случаи ишемия или гангрена нижней конечности, осложняющие инфузию в большую подкожную вену нижней конечности; механизм неясен.
Продолжительность использования периферического катетера 3–7 дней. Несмотря на то, что материалы, из которых изготовлены катетеры являются нетромбогенными, использование гепарина в дозе 0,25–0,5 Ед/мл раствора позволяет увеличивать сроки стояния катетера. Катетеры можно использовать для прерывистой инфузии. Они не ограничивают подвижности ребенка. Недостатком периферических катетеров является невозможность длительного использования их (не более 2–3 часов) для введения вазоактивных и гиперосмолярных растворов, к которым относятся все кардиотонические препараты (допамин, добутамин, адреналин) и концентрированные растворы глюкозы, жиров, и амнокислот для парентерального питания.
Потенциальные осложнения: боль, асептические и инфекционные флебиты, экстравазация, артериоспазм (некроз). Избежать подобных осложнений возможно при правильном выборе катетера соответствующего диаметра, четкости выполнения протокола постановки катетера, строгом соблюдении правил асептики, как при катетеризации, так и при уходе за функционирующим катетером.
Катетеризация центральных вен. По определению считается, что катетер установлен в центральную позицию в том случае, когда его дистальный отрезок находится в верхней или нижней полой вене. Иными словами, в организме человека существуют только две центральные вены — верхняя и нижняя полые вены, все остальные периферические и катетеры, установленные в них должны использоваться по правилам периферических катетеров.
Показания к центральному венозному доступу
a) Полное парентеральное питание;
b) Длительная необходимость внутривенного введения лекарственных средств;
c) Внутривенное назначение гиперосмолярных растворов или раздражающих стенку сосудов лекарственных средств, которые нельзя вводить через периферические внутривенные катетеры (дофамин, добутамин, адреналин, норадреналин, растворы глюкозы в концентрации выше 12,5%, растворы АМКТ в концентрации более 2%, растворы жировых эмульсий в концентрации более 10%);
d) Интенсивная инфузионная терапия.
Противопоказания к центральному венозному доступу
Абсолютных противопоказаний не существует.
a) Инфекционное поражение кожи в месте введения катетера.
b) Возможность адекватного лечения пациента с помощью периферического венозного доступа.
Центральный венозный катетер может быть установлен путем пункции вены и катетеризации по методу Сельдингера (Seldinger), путем катетеризации через периферическую вену, хирургическим путем.
Катетеризация методом Сельдингера предусматривает пункцию вены «вслепую», по топографии с последующим введением катетера по проводнику. Этот метод сопряжен с высоким риском травматизации близлежащих жизненно важных органов, сосудов и нервных стволов, поэтому использование этого венозного доступа требует большого практического опыта врача и адекватного общего обезболивания пациента.
Особый вид катетеризации центральной вены у новорожденных детей — катетеризация пупочной вены. Это быстрый и надежный центральный доступ, позволяющий проводить интенсивную терапию с момента рождения ребенка и далее в течение двух-трех суток. Пупочные катетеры используются для проведения операций заменного переливания крови при гемолитической болезни новорожденного. У детей с экстремально низкой массой тела при рождении (ЭНМТ) пупочные катетеры иногда становятся единственным возможным сосудистым доступом и могут использоваться 2-3 недели, что требует неукоснительного соблюдения правил асептики при постановке катетера и проведении ИТ.
Самым популярным способом катетеризации центральных вен у новорожденных детей в настоящее время является установка глубоких венозных линий через периферические вены (ЦПВК). Удобство в использовании, возможность длительного применения сделали ЦПВК незаменимыми в неонатологической практике, особенно при выхаживании детей с ЭНМТ.
Места введения
1. Вены кубитальной ямки: медиальная и латеральная подкожные вены руки.
2. Вены волосистой части головы: височная и задняя ушная вена.
3. Подкожные вены ноги.
4. Подмышечная вена.
5. Наружная яремная вена.
Предпочтение отдается медиальным подкожным венам и венам правой руки, поскольку они короче и идут более прямо по направлению к центральной вене. Катетер труднее провести через латеральную подкожную вену руки из-за сужения сосуда при вхождении в дельтовидно-грудную борозду и впадения в подключичную вену под острым углом. Подмышечную и наружную яремную вену следует выбирать для введения катетера в последнюю очередь, т.к. эти вены прилежат к артериям и нервам.
При катетеризации вен бассейна верхней полой вены (ВПВ) дистальный конец катетера должен располагаться в ВПВ, на границе впадения ее в правое предсердие (ориентировочно третье межреберье справа).
При катетеризации вен бассейна нижней полой вены (НПВ) дистальный конец катетера должен располагаться в НПВ на границе впадения ее в правое предсердие (мечевидный отросток грудины).
Осложнения катетеризации.
1. Повреждение других сосудов и органов во время установки катетера: кровотечение, пункция артерии, повреждение плечевого сплетения.
3. Миграция и неправильное положение катетера. Может происходить во время установки катетера или из-за спонтанной миграции в любой момент пребывания в вене. Это может стать источником формирования тромбов на катетере и развития тромбоэмболии. Следует помнить о возможности развития «парадоксальная эмболия», обусловленной фетальными сосудистыми и внутрисердечными коммуникациями.
4. Катетер-ассоциированные инфекции кровотока. Бактерии могут колонизировать наружную поверхность катетера и затем мигрировать по ней из пространства между катетером и кожей к внутрисосудистому концу катетера. Или в результате колонизации коннектора, инфузионных сред может происходить миграция бактерий по внутренней поверхности катетера и попадание возбудителя непосредственно в кровоток.
Методы профилактики осложнений при катетеризации центральных вен:
— выполнение катетеризации только опытными специалистами;
— необходимость получения информированного согласия родителей перед процедурой;
— строгое соблюдение инструкции производителя по использованию катетера;
— обязательность подтверждения положения внутрисосудистого конца катетера рентгенологически;
— строгое соблюдение правил инфекционной безопасности сотрудниками отделений реанимации и интенсивной терапии, приходящими в отделение специалистами-консультантами и родителями;
— применение гепарина в дозе 0,5–1,0 МЕ/мл инфузионного раствора статистически не изменяет частоту возникновения тромбозов, но значительно увеличивает сроки использования катетеров;
— по возможности, не использовать катетер для парентерального питания в иных целях;
— максимальное уменьшение количества манипуляций с катетером;
— ограничение использования запорных кранов, увеличивающих риск развития инфекционных осложнений;
— удаление центрального катетера при отсутствии необходимости в нём!
Катетеризация сосудов в неонатологической практике — это искусство, требующее постоянного совершенствования навыков и современных знаний физиологии и патологии новорожденного ребенка.