Интралигаментарная анестезия что это
Интралигментарная анестезия
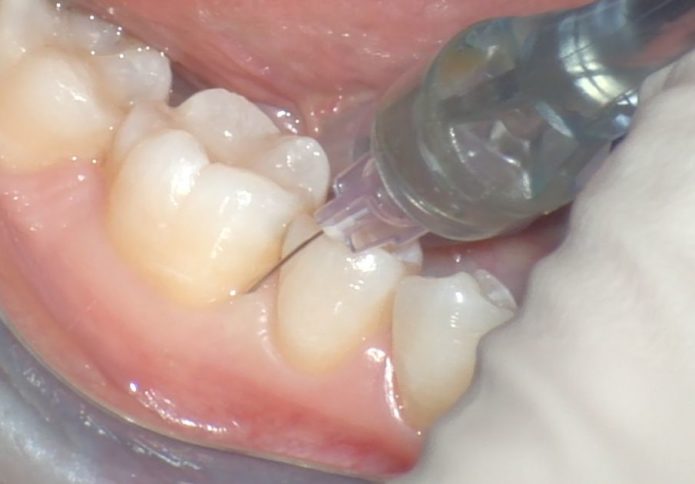
Интралигментарная анестезия – обезболивание в стоматологии путём введения анестетика в связку зуба. Её название говорит само за себя: в переводе c латинского частица “intra” звучит как «внутри», а“ligament” – «связка». Для того, чтобы попасть в пространство периодонта, иглу вводят между десной и зубом. Эффективность данного способа позволяет использовать меньший объём анестетика, что особенно важно если пациент страдает от заболеваний сердечно-сосудистой системы. Благодаря этому он нашёл широкое применение при лечении пульпита, препарировании зубов, а также лечении и удалении зубов у пациентов детского возраста.
Специалисты отделения стоматологии ЦЭЛТ используют интралигментарную анестезию во время различных стоматологических процедур. В процессе задействуются обезболивающие препараты последнего поколения. Будучи щадящими для организма пациента, они минимизируют аллергические и сосудистые реакции, гарантируя безболезненность лечения и протезирования. Узнать цену интралигментарной анестезии можно в прайс-листе, в разделе «Услуги и цены». Избегите недоразумений: уточните цифры у операторов нашей информационной линии или на консультации у врача.
Показания и противопоказания к интралигментарной анестезии
Будучи малотравматичной и малоболезненной, внутрисвязочная анестезия предусматривает введение иглы не в десну/нерв/кость, а непосредственно в связку. Это даёт возможность использовать её во время лечения детей, беременных/кормящих женщин, пациентов с низким болевым порогом. Введение происходит медленно, но под давлением, что обеспечивает быстрый охват корня. Оно занимает от тридцати до шестидесяти секунд, а уже через двадцать секунд после его завершения пациент чувствует онемение. Длительность действия составляет от двадцати до сорока минут.
Кроме того, интралигментарная анестезия не применяется если нужно удалить большое число зубов или длительность лечения превысит время её действия. Она не даст желаемого результата при лечении клыков, из-за того что они имеют очень длинные корни, которые граничат с зрительными нервами. По этой же причине она может стать причиной развития осложнений.
Плюсы и минусы интралигментарной анестезии
Если пациент страдает от бронхиальной астмы, склонен к аллергическим реакциям и отёкам Квинке, ему нужно сообщить об этом стоматологу, чтобы тот предварительно провёл тест.
Интралигаментарная анестезия
Технология внутрисвязочного, или интралигаментарного обезболивания, была открыта во Франции еще в начале прошлого века, однако и сегодня остается одной из актуальных методик проведения анестезии. Обезболивание тканей и элементов зубного ряда достигается за счет инъекций анестезирующего раствора, вводимых в периодонтальные щели. Повышенное давление, возникающее при подаче состава, обеспечивает поступление основного объема в альвеолярную область, и, как следствие, в периапикальную структуру.
Рассматриваемая методика характеризуется рядом отличительных особенностей, к числу которых относятся:
Указанные свойства обеспечивают положительную реакцию на лечение как у взрослых, так и у юных пациентов. Технология, как правило, рекомендуется для лечения детей, поскольку не сопряжена с негативными побочными проявлениями, и упрощает терапию патологий челюстного отдела.
Области применения и противопоказания
К числу клинических ситуаций, в которых рекомендуется внутрипериодонтальная анестезия, относятся:
Кроме того, методика рекомендована при лечении беременных и малолетних пациентов, что обуславливается отсутствием болезненных ощущений и побочных проявлений.
Среди противопоказаний, ограничивающих возможность анестезии в соответствии с рассматриваемым протоколом, стоит выделить:
Последнее ограничение обуславливается меньшей вероятностью удачного исхода анестезии, завершающейся достижением эффекта обезболивания только в четырех случаях из десяти. Столь низкие показатели связаны с особенностями анатомического строения данной категории зубов, обладающих удлиненной корневой частью.
Разновидности анестетиков и инъекторов
Для проведения внутрисвязочной анестезии применяются специальные карпульные шприцы. В стоматологии доступен широкий перечень моделей, однако все они соответствуют стандартным критериям, к числу которых относятся:
Кроме того, обязательным условием выступает использование материалов, устойчивых к стерилизационным процедурам, легкость и удобство эксплуатации.
Среди популярных моделей карпульных шприцов выделяют:
Кроме того, популярностью среди стоматологов также пользуются и другие модели, включая российскую разработку ИС-01-1-Мид, отличающуюся конструкцией поворотной головки.
Анестетики, применяемые при обезболивании, относятся к категории карпулированных составов локального действия. Стандартная ампула содержит 1,8 мл раствора, содержащего амидный анестетик и вазоконстриктор.
Преимущества методики
Среди положительных аспектов, которыми характеризуется интралигаментарная анестезия, выделяют:
Технология обеспечивает корректное обезболивание, позволяющее проводить практически любые виды стоматологических вмешательств.
Интралигаментарная анестезия
Автор: Kathy Bassett
Автор: Kathy Bassett
Возможно, наиболее универсальным из дополнительных методов анестезии является интралигаментарная. Этот метод показан в качестве основного метода анестезии для отдельных зубов, или в качестве дополнительного метода, в том случае, когда другие методы не смогли обеспечить глубокое обезболивание, имеются противопоказания к проводниковой анестезии, или когда необходимо минимизировать объём вводимого анестетика (Blanton & Jeske, 2003). Она также может быть проведена у людей с нарушением свертываемости крови, когда введение иглы в сосудистые области может быть опасным и, в некоторых очень специфических случаях, может обеспечить широкую анестезию, когда проводниковая анестезия нижней челюсти не смогла ее обеспечить. Интралигаментарная анестезия классифицируются как внутрикостный метод, поскольку она зависит от диффузии раствора через кость для достижения обезболивания.
Область обезболивания
Интралигаментарная анестезия обезболивает отдельные зубы и связанный с ними пародонт. Область обезболивания минимальна. Отдельные зубы могут быть глубоко анестезированы вместе с их язычной и щечной слизистой оболочкой без какого-либо обезболивания языка или щеки.
Иногда более распространенная анестезия может развиваться от интралигаментарной анестезии на нижней челюсти, обеспечивающую анестезию для всех зубов на одной стороне или когда используется 4% раствор артикаина, что, как сообщается, обеспечивает более широкую область обезболивания (Quinn, 1998; Reitz et al., 1998a) (Рисунок 1
Доступ ко всем статьям по подписке
Доступ к 1524 статьям
Новые статьи почти каждый день
Без автоматического продления
Подробнее о подписке
Интралигаментарная анестезия что это
Обозначение «внутрисвязочная анестезия» некорректно, так как инъектор непосредственно в связку не вводится. Но все же большинство авторов используют этот термин. Особенностью интралигаментарной анестезии является тот факт, что обезболивающее средство инъецируется под более высоким давлением, чем при обычной анестезии. Если оно будет достаточным, то только незначительная часть раствора распределяется вдоль щелевидного периодонтального пространства, тогда как основная часть жидкости через отверстия Lamina cribriformis проникает во внутрикостнос пространство альвеолярной кости. Отсюда она распространяется до периаттикалъной области, что доказывает внутрикостный характер этой анестезии.
По многим свойствам интралигаментарная анестезия выделяется из группы инфильтрациоиных способов местной анестезии, а именно:
— латентный период минимальный: анестезия наступает немедленно (через 15-45 секунд), что экономит время врача и пациента;
— продолжительность интралигаментарного обезболивания достаточна для проведения основных амбулаторных стоматологических вмешательств (от 20 до 30 минут);
— техника анестезии достаточно проста и овладеть ею легко;
— проведение интралигаментарной анестезии практически безболезненно;
— отсутствие онемения мягких тканей во время и после инъекции.
— минимальное использование анестетика (0,12-0,54 мл на обезболивание одного зy6a) и вазоконстриктора, что особенно важно у лиц с сопутствующей патологией;
— анестезия лишена недостатков, присущих проводниковой анестезии, таких, как длительное нарушение проводимости нерва, длительный латентный период, возможная контрактура, гематома и т.д.
— возможность замены проводниковой анестезии при проведении вмешательств на фронтальных зубах нижней челюсти, не прибегая к проведению двусторонней проводниковой анестезии.
— лечение в одно посещение зубов в 4-х квадрантах челюстей, используя при этом минимальный объем обезболивающего раствора, не вызывая дискомфорта у пациента при проведении инъекции и после нее.
Интралигаментарную анестезию безопаснее и легче проводить специальными инъекторами. Предъявляемые к ним требования должны быть следующими: создавать и поддерживать достаточно высокое давление во время инъекции; иметь систему дозированного выведения раствора; иметь угловую насадку или поворотную головку для изменения угла наклона иглы по отношению к оси инъектора; они должны быть выполнены из материала, выдерживающего различные способы стерилизации; должны быть легкими и удобными в работе.
Применяемые инъекторы для анестезии используют мышечную силу руки врача, однако, за счет редуктора позволяют развивать сильное давление. При использовании данной методики анестезии лучше работать с надежной карпулой, т.е. карпула должна выдерживать высокое давление и не протекать. На карпуле должны быть нанесены мерные риски, по которым легко следить за расходом анестетика. Поэтому, желательно, чтобы плунжер имел не три, а четыре уплотнительных кольца.
Рекомендуемая для инъекций игла должна иметь наружный диаметр не более 0,3 мм, при этом внутренний диаметр канюли составляет 0,03 мм, а длина иглы может быть 10,12 или 16 мм. Ее особенностью является способность изгибаться, не ломаясь. Поскольку ширина периодонтальной щели составляет 0,05-0,36 мм в средней части корня, то иглу не вводят глубоко, а раствор проталкивается под давлением.
Интралигаментарная анестезия что это
ГБОУ ДПО «Российская медицинская академия последипломного образования»
Клинико-диагностический центр Первого Московского государственного медицинского университета им И.М. Сеченова Минздрава России, Москва, Россия
Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии Минздрава России; Клинико-диагностический центр Первого Московского государственного медицинского университета им И.М. Сеченова Минздрава России, Москва, Россия
Отделение заболеваний слизистой оболочки рта ЦНИИС и ЧЛХ, Москва
Особенности техники интралигаментарной и интрасептальной анестезии
Журнал: Стоматология. 2016;95(3): 56-60
Кузин А. В., Воронкова В. В., Стафеева М. В., Абрамова Е. С. Особенности техники интралигаментарной и интрасептальной анестезии. Стоматология. 2016;95(3):56-60.
Kuzin A V, Voronkova V V, Stafeeva M V, Abramova E S. Technical features of intraligamental intraseptal anesthesia. Stomatologiya. 2016;95(3):56-60.
https://doi.org/10.17116/stomat201695356-60
ГБОУ ДПО «Российская медицинская академия последипломного образования»
Основываясь на личном опыте, авторы статьи дают клинические рекомендации по проведению пародонтальных способов обезболивания. Представлен пошаговый протокол проведения интралигаментарной и интрасептальной анестезий. Рассмотрены основные ошибки в проведении методов и возможные осложнения. Даны рекомендации к выбору местного анестетика и дозировке при обезболивании отдельных групп зубов.
ГБОУ ДПО «Российская медицинская академия последипломного образования»
Клинико-диагностический центр Первого Московского государственного медицинского университета им И.М. Сеченова Минздрава России, Москва, Россия
Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии Минздрава России; Клинико-диагностический центр Первого Московского государственного медицинского университета им И.М. Сеченова Минздрава России, Москва, Россия
Отделение заболеваний слизистой оболочки рта ЦНИИС и ЧЛХ, Москва
В настоящее время пародонтальные способы обезболивания, а именно интралигаментарная и интрасептальная анестезии, являются общепринятыми методами анестезии зубов, схожими по механизму действия и технике проведения (табл. 1). Несмотря на их кажущуюся простоту, существуют некоторые технические аспекты, напрямую влияющие на эффективность обезболивания. Пародонтальные способы обезболивания были разработаны еще в начале XX века и по настоящее время претерпевают некоторые изменения и усовершенствования. Наибольший вклад в развитие пародонтальных способов обезболивания внесли А.Ж. Петрикас [6—9], С.А. Рабинович [10—12], Е.Н. Анисимова [1, 2]; за рубежом — S. Malamed [13, 14].

Интралигаментарная анестезия. Суть метода заключается в доставке анестетика к области апикального отверстия зуба через структуры маргинального пародонта. Ранее считалось, что при анестезии в области десневой борозды анестетик достигает верхушечного отверстия зуба через периодонтальную щель. Однако многочисленные исследования последних лет показали, что анестетик из области десневой борозды распространяется, большей частью, через межзубную кость (альвеолу) [5, 6]. Таким образом, интралигаментарную анестезию приравнивают к внутрикостному введениию анестетика [7].
4% артикаин с эпинефрином является «золотым стандартом» при пародонтальных способах обезболивания. Во многом эффективность интралигаментарной анестезии объясняется не только действием анестетика, но и ишемией сосудов периапикальных тканей под воздействием эпинефрина. Анестетики без вазоконстриктора (3% мепивакаин, 4% артикаин) малоэффективны при интралигаментарной анестезии. Предпочтительнее при интралигаментарной анестезии использовать анестетики с вазоконстриктором в разведении 1:200 000 (убистезин). Этот анестетик создает меньшую зону ишемии и более безопасен в использовании. Анестетики с вазоконстриктором 1:100 000 (убистезин форте) также безопасны при интралигаментарной анестезии, однако следует строго контролировать объем вводимого в ткани пародонта раствора.
Большое значение для эффективности пародонтальных способов обезболивания имеет качество карпулы анестетика. Поскольку подача анестетика проходит под большим давлением, важно, чтобы резиновый поршень карпулы плотно прилегал к ее стенке. В некоторых анестетиках отечественного и зарубежного производства при проведении интралигаментарной анестезии мы наблюдали микроподтекание анестетика через резиновый поршень карпулы во время интралигаментарной анестезии, что говорит о недостаточном их герметизме. В других анестетиках вышеописанных проблем с герметичностью выявлено не было, что связано с большой толщиной поршня и внутренним силиконовым покрытием стекла. Для проведения интралигаментарной анестезии необходим специальный инъектор (пародонтальный шприц, компьютерный шприц) [4]. Его использование существенно повышает эффективность и безопасность интралигаментарной анестезии. Пародонтальный шприц подает анестетик дозированно: за одно нажатие на рычаг подается от 0,06 до 0,2 мл раствора. При таком способе введения анестетика врач контролирует его объем количеством нажатий на рычаг, что трудно осуществить стандартным карпульным шприцем. Также пародонтальные шприцы отличаются углом наклона карпульной иглы к оси шприца, что облегчает анестезию в дистальных отделах зубного ряда. В.С. Бутузовым и И.А. Шугайловым был разработан инъектор (патент на изобретение RUS 2031664), где можно было регулировать положение иглы. Однако производство данного инъектора приостановлено.
Проведение интралигаментарной анестезии компьютерным шприцем имеет свои особенности. В частности, при анестезии системой Compudent STA аппарат сам определяет, что врач проводит интралигаментарную анестезию, по силе сопротивления тканей в момент подачи анестетика. Звуковым сигналом регулируется объем вводимого анестетика. В системе SleeperOne (дозатор шприцевой автоматический) для интралигаментарной анестезии анестетик вводят с минимальной скоростью (1 капля/с), объем вводимого анестетика контролируют визуально через прозрачный футляр инъектора (по передвижению резинового поршня карпулы); дополнительно звуковой сигнал оповещает об объеме вводимого раствора. Медленная подача анестетика компьютерным шприцем позволяет снизить болезненность инъекции.
Для интралигаментарной анестезии необходимо использовать короткие карпульные иглы. Дизайн скоса иглы не имеет принципиального значения. Используют иглы калибром 27G или 30G. Иглы 27G предпочтительнее, поскольку их жесткость позволяет тактильно контролировать продвижение иглы. Авторы настоящей статьи рекомендуют при проведении интралигаментарной анестезии многокорневых зубов (моляров нижней челюсти) проводить смену иглы при каждой инъекции, что позволяет снизить травму пародонта деформированным острием.
Расположение карпульной иглы при интралигаментарной анестезии имеет принципиальное значение. Иглу вкалывают в десневую борозду зуба, при этом скос иглы должен быть обязательно направлен в сторону корня зуба. Точка вкола должна располагаться в области межзубного сосочка, ближе к аппроксимальной поверхности зуба (рис. 1, 2). Далее иглу продвигают, скользя по поверхности корня зуба, до ее контакта с костной тканью. Параллельно с продвижением иглы врач нажимает на рычаг пародонтального шприца и непрерывно подает анестетик. Часть анестетика при продвижении иглы выходит из периодонтальной щели, однако затем, при подаче анестетика, врач ощущает более сильное сопротивление при нажатии на рычаг, что говорит о правильном положении иглы в структурах пародонта. Скорость введения одной дозы анестетика (0,06 мл) составляет 5—10 с, перерывы между дозами анестетика также должны составлять не менее 5 с для профилактики гидродинамической травмы.


Суммарный объем анестетика при интралигаментарной анестезии не должен превышать 0,12—0,2 мл с расчетом на один корень зуба. Указанный объем анестетика вводят дробно в три этапа: при продвижении иглы вводят раствор до появления ощутимого сопротивления; затем вводят вторую порцию анестетика 0,06 мл, после перерыва 5—10 с вводят третью порцию анестетика 0,06 мл. С учетом того, что при продвижении иглы и ее выведении часть анестетика изливается в полость рта, суммарный объем будет составлять около 0,12 мл. При обезболивании центрального, латерального резцов и премоляров нижней челюсти проводят интралигаментарную анестезию однократно с аппроксимальной стороны зуба, где вводят 0,12 мл раствора. При интралигаментарной анестезии моляров нижней челюсти проводят две инъекции (рис. 1, 2) раствора с медиальной и дистальной аппроксимальных сторон зубов по 0,12 мл (в сумме 0,24 мл). Стоит отметить низкую эффективность интралигаментарной анестезии в обезболивании клыков, что объясняется большой длиной корня. Интралигаментарная анестезия также малоэффективна при разрушении зуба ниже уровня десны. Авторы статьи считают нецелесообразным проведение интралигаментарной анестезии на верхней челюсти ввиду высокой эффективности инфильтрационной анестезии.
Длительность анестезии пульпы при интралигаментарной анестезии остается спорным вопросом. Дело в том, что эффективность интралигаментарной анестезии зависит от многих факторов. В первую очередь важна техника проведения анестезии, которую не всегда можно соблюсти при разрушении коронковой части зуба, тонком фенотипе десны, тесном положении зубов. Интралигаментарная анестезия, как самостоятельный метод обезболивания, малоэффективна при остром пульпите моляров нижней челюсти, поэтому ее проводят после мандибулярной анестезии или инфильтрационной (в области первого моляра). По мнению авторов, средняя длительность анестезии пульпы зубов нижней челюсти после проведения интралигаментарной анестезии составляет 20 мин при использовании анестетика 4% артикаин с эпинефрином 1:200 000; 30 мин при использовании анестетика 4% артикаин с эпинефрином 1:100 000.
Существует ряд противопоказаний к проведению интралигаментарной анестезии. В первую очередь нельзя проводить интралигаментарную анестезию при неудовлетворительной гигиене рта. Продвижение иглы с зубным налетом в пародонт может привести к локальному гингивиту. При остром воспалительном процессе (острый периодонтит, периапикальный абсцесс, периостит, пародонтит в стадии абсцедирования) интралигаментарная анестезия способствует контактному распространению инфекционного очага в структуры губчатой кости. Это может привести к более затяжному течению воспалительного процесса и удлиняет срок реабилитации пациента. Интралигаментарная анестезия у детей не совсем оправдана по ряду причин. Во-первых, гигиена рта большинства детей неудовлетворительна. Во-вторых, существует риск нарушения развития постоянных зубов из-за близости зачатков зубов к зоне анестезии. В-третьих, интралигаментарная анестезия болезненна. И, наконец, инфильтрационная анестезия эффективна в большинстве клинических случаев в детской практике.
Неэффективность интралигаментарной анестезии, как правило, связано с погрешностями в технике ее проведения. Наибольшую важность имеет расположение скоса иглы, который должен быть обращен к корню зуба (рис. 3). При ином расположении скоса карпульной иглы анестетик распространяется под надкостницей или игла не продвигается в ткани, упираясь в цемент корня зуба. За всю свою практику авторы статьи не встречали каких-либо осложнений, связанных с интралигаментарной анестезией, что, возможно, связано с соблюдением техники. Интралигаментарная анестезия наносит определенную травму тканям пародонта, поэтому столь важно учитывать объем анестетика, вводимого в область десневой борозды. После интралигаментарной анестезии и последующего лечения неосложненного кариеса пациент может ощущать чувство «выросшего зуба». Данные явления сохраняются от 3 до 5 дней и затем проходят бессимптомно. После интралигаментарной анестезии возможны местные локальные воспалительные явления: воспаление маргинальной десны, папиллит. В большинстве случаев это связано с продвижением иглы с зубным налетом в ткани. Чтобы снизить количество таких осложнений, перед интралигаментарной анестезией можно делать местную аппликацию раствора хлоргексидина. В литературе имеются данные о возможных рисках развития рецессии десны после интралигаментарной анестезии. В большинстве случаев развитие этого осложнения связано с грубым нарушением техники обезболивания: вкол иглы проводят в область маргинальной десны с вестибулярной стороны зуба, при этом анестетик гидродинамически оттесняет надкостницу, а последующее присоединение вторичной инфекции приводит к убыли мягких тканей пародонта.

Интрасептальная анестезия. Межзубные костные перегородки (альвеолы) являются одним из немногих областей нижней челюсти, где отсутствует наружный кортикальный слой. Эта область является одним из путей диффузии анестетика при интралигаментарной и интрасептальной анестезии.
В отличие от интралигаментарной анестезии, для интрасептальной анестезии не требуется специальный шприц, ее проводят стандартным карпульным шприцем. Вкол иглы проводят в основание межзубного сосочка перпендикулярно его поверхности (рис. 4). Иглу продвигают в область межзубной костной перегородки до контакта с костной тканью. Для интрасептальной анестезии предпочтительно использовать короткие иглы калибром 27G (0,4 мм) ввиду ее большей жесткости. Объем вводимого анестетика в область межзубной перегородки не должен превышать 0,2 мл. Контролировать объем вводимого анестетика можно визуально по появлению зоны ишемии десны. Е.Н. Анисимова и соавт. рекомендуют вводить анестетик в течение 20 с при постоянном давлении на кольцо карпульного инъектора [1, 2]. Для обезболивания моляров нижней челюсти проводят две интрасептальные анестезии с аппроксимальных сторон зуба.

Как правило, интрасептальную анестезию проводят в области моляров нижней челюсти, где межзубные перегородки наиболее выражены и имеется наибольшая площадь губчатого вещества. Также большой объем мягких тканей исключает неправильное положение иглы. Интрасептальную анестезию можно применять как самостоятельный метод обезболивания при лечении неосложненного кариеса зубов нижней челюсти. Длительность инвазивного лечения не должна превышать 20—25 мин. Интрасептальная анестезия, по нашему мнению, недостаточна для удаления зуба, однако метод можно применять при удалении корней минимально фиксированных в костной ткани. Данный метод обезболивания высокоэффективен как дополнение к мандибулярной анестезии при вмешательствах на молярах нижней челюсти. Эффективность такого комбинированного обезболивания доходит до 98%, в том числе и при лечении острого пульпита моляров.
В стоматологии детского возраста использование интрасептальной анестезии позволяет отказаться от использования проводниковой мандибулярной анестезии при лечении зубов нижней челюсти. В отличие от интралигаментарной анестезии, при интрасептальной вкол иглы проводят в стороне от десневой борозды, что исключает инфицирование тканей при продвижении иглы. У детей иглу продвигают до межзубной кости без сильного давления во избежание травмы подлежащих тканей. Также необходимо снижать объем вводимого анестетика: прекращать введение после появления первых признаков ишемии, вводить анестетик в течении 10 с (для сравнения для взрослых — 20 с). Мы проводили лечение и удаление временных зубов у детей под интрасептальной анестезией и не встречали постинъекционных осложнений.
Анестетики без вазоконстриктора малоэффективны при интрасептальной анестезии. Наиболее предпочтительно использовать анестетики на основе 4% артикаина с эпинефрином 1:200 000. Эти анестетики наиболее безопасны для тканей пародонта, так как не вызывают выраженную ишемию сосудов десны и костной ткани. Длительность интрасептальной анестезии как самостоятельного метода составляет в среднем 25—30 мин.
Заключение
В настоящей статье авторы резюмируют опыт проведения пародонтальных способов обезболивания при различных видах стоматологического лечения. Дано подробное описание техники анестезии с клинической точки зрения. Представлены выбор типа анестетика и карпульной иглы, анатомические ориентиры при проведении метода. Пародонтальные способы анестезии не являются «золотым стандартом» в обезболивании зубов и больше относятся к дополнительным методам. Тем не менее их высокая эффективность для коротких вмешательств доказана и клинически обоснована. За многолетний опыт применения в клинической практике интралигаментарной и интрасептальной анестезии анестетиками на основе 4% артикаина, нами не было выявлено существенных постинъекционных осложнений, что говорит о безопасности вышеописанной технологии местного обезболивания зубов. Интралигаментарная и интрасептальная анестезии, проводимые дополнительно после мандибулярной анестезии существенно повышают эффективность обезболивания зубов нижней челюсти.