Интубация пациента что такое
Интубация пациента что такое
а) Показания для интубации трахеи. Кратковременная интубация (менее 48 ч):
• Проведение ИВЛ у больных, которым введены миорелаксанты, например при эндотрахеальном наркозе.
• Острая обструктивная дыхательная недостаточность, причину которой можно быстро, в течение 24-48 ч, устранить с помощью хирургического вмешательства или противовоспалительной терапии (например, глюкокортикоидной или антибактериальной) либо непродолжительной вспомогательной вентиляции легких в качестве временной экстренной меры.
• Невозможность выполнения трахеотомии или противопоказания к ней.
Длительная интубация (в течение нескольких дней или недель). Длительную интубацию не следует выполнять у взрослых из-за высокого риска последующего рубцового стеноза трахеи или гортани. К тому же современные образцы трубок для интубации, включая и трубки с манжетой, не обеспечивают надежной профилактики развития стеноза, который может проявиться лишь спустя несколько месяцев после интубации.
Особенно высок риск у больных с инфекцией дыхательных путей, а также у получающих глюкокортикоидную терапию, страдающих артериальной гипотензией и подверженных влиянию токсических веществ. Однако у детей младшего возраста осложнения после длительной интубации при соблюдении правильной техники (трансназальная эндотрахеальная интубация) и использовании мягких трубок из инертного материала наблюдаются реже, чем после трахеотомии.
б) Техника интубации. Интубацию трахеи можно выполнить без анестезии, если больной находится в бессознательном состоянии с глубоким угнетением рефлексов. В остальных случаях необходима общая анестезия с введением мышечных релаксантов.
1. Больного следует уложить таким образом, чтобы обеспечить достаточную подвижность шеи и головы.
2. Клинок ларингоскопа вводят в глотку и обеспечивают видимость голосовой щели.
3. Интубационную (эндотрахеальную) трубку с проводником под контролем зрения вводят через голосовую щель в трахею.
4. Трубку фиксируют, и удаляют проводник. Правильность положения трубки проверяют по скорости дыхательного потока. Трубку соединяют с дыхательным аппаратом и фиксируют лейкопластырем.
P.S. Эндотрахеальную трубку, введенную для обеспечения вспомогательной ИВЛ, например в отделении интенсивной терапии или при травмах шеи, не следует оставлять в трахее более чем на 24-48 ч и тем более 72 ч, так как это приведет к развитию воспалительного процесса в стенке трахеи и вокруг нее, который может стать причиной стеноза трахеи. Если необходимо проведение длительной ИВЛ, то эндотрахеальную трубку следует удалить и выполнить трахеостомию.
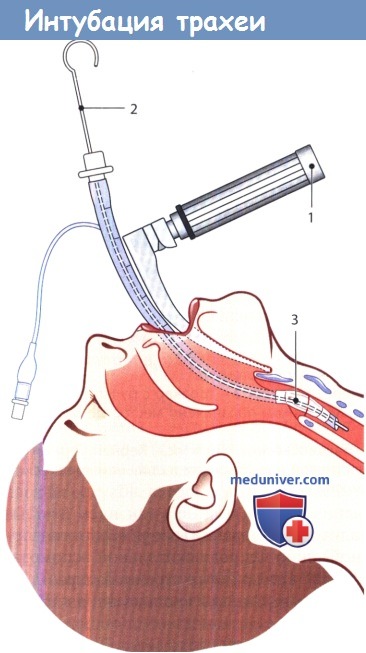
Эндотрахеальная трубка введена с помощью ларингоскопа Макинтоша (1) и находящегося в ней клинка.
После введения эндотрахеальной трубки (2), манжету (3) на ее конце раздувают.
Видео урок интубации трахеи
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Быстрая последовательная индукция и интубация
Быстрая последовательная индукция (БПИ, англ. «rapid sequential induction» — RSI) и интубация — анестезиологическая техника, которая применяется у пациентов с высоким риском аспирации желудочного содержимого. Цель данной техники — снижение риска аспирации путем максимального уменьшения времени манипуляции, когда дыхательные пути не защищены (от начала индукции до постановки эндотрахеальной трубки (ЭТТ)). Сама концепция БПИ родилась после введения в клиническую практику сукцинилхолина в 1951 году и приема Селлика в 1961 году. Первая публикация, включающая все основные приемы техники БПИ, появилась в 1970 году.
Традиционные компоненты БПИ:
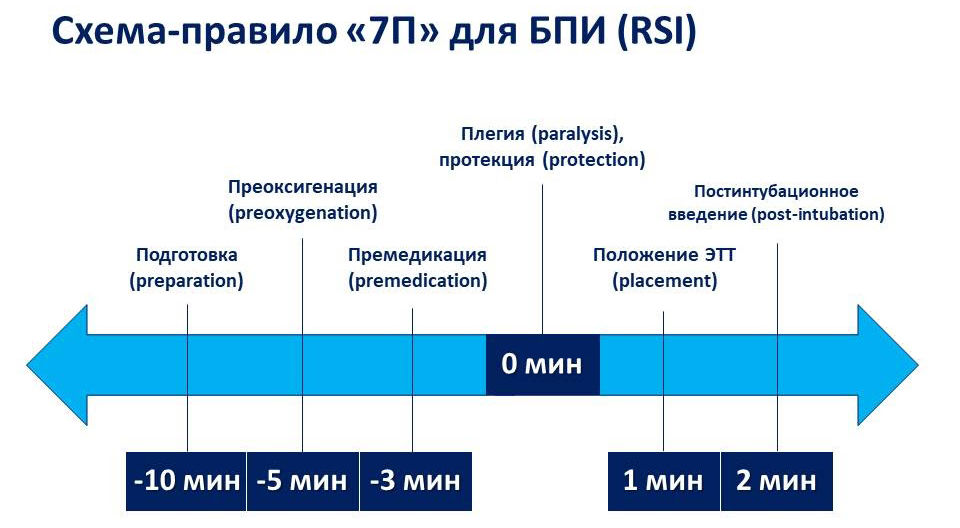
После появления новых лекарственных средств и улучшения технического обеспечения современная техника БПИ в анестезиологии претерпела некоторые изменения. Стоит отметить, что у новорожденных данная техника не применяется, т. к. для подготовки к оперативному вмешательству данного контингента пациентов используется совершенно иной подход (концепция мультимодальной анальгезии). Современная БПИ проводится по схеме-правилу «7П»: подготовка, преоксигенация, премедикация, плегия, протекция, положение трубки, постинтубационное ведение (рис. 1).
Рисунок 1 | Правило «7П»
Преоксигенация
Первым этапом БПИ является преоксигенация пациента. Целью данного этапа является удаление азота из функционально мертвого пространства и замещение его кислородом, что увеличивает кислородный резерв пациента на период апноэ. Беременные, тучные пациенты, дети, а также пациенты с заболеваниями, вызывающими растяжение кишечника, имеют меньший кислородный резерв, в результате чего снижение SpO2 протекает быстрее.
Варианты преоксигенации:
А. 3–5 минут дыхания 100 % кислородом;
Б. 4 максимально глубоких вдоха в течение 30 секунд;
В. 8 максимально глубоких вдоха в течение 60 секунд.
По возможности должен использоваться вариант А, но при необходимости сокращения времени до интубации возможно использование вариантов Б и В (данные режимы менее эффективны у пожилых пациентов).
Стоит отметить, что в последние годы появилось несколько новых способов преоксигенации, которые проводятся с помощью носовых или носоглоточных канюль, один из них — трансназальная быстрая инсуфляция увлажненным кислородом (THRIVE).
Давление на перстневидный хрящ
Барри Селлик в 1961 году предложил применять давление на перстневидный хрящ для уменьшения риска аспирации желудочного содержимого. Данная техника сразу же была принята, т. к. другой альтернативы на тот момент не было. Селлик предлагал использовать давление силой около 44 Ньютонов (Н), или 4,45 кг. Однако оказалось, что правильное анатомическое использование перстневидного давления выполнить намного сложнее, чем ожидалось. После проведения ряда исследований данные об эффективности и целесообразности данного маневра остаются противоречивыми.
На данный момент рекомендуется давление 10 Н/1 кг для пациентов в сознании и 30 Н/3 кг для пациентов без сознания. Но такое действие указано не как способ защиты от аспирации, а в качестве внешнего воздействия на гортань при трудной интубации трахеи для облегчения визуализации — «BURP»-прием (англ. «back, upward, right lateral, pressure» — назад, вверх, вправо, надавите).
В период апноэ желательно использование мягкой масочной вентиляции: данная манипуляция вряд ли повысит риск аспирации, именно поэтому она была рекомендована в недавних гайдлайнах Общества трудных дыхательных путей (DAS). При адекватном давлении на перстневидный хрящ и использовании низких значений положительного давления на вдохе (PIP) раздувания желудка не произойдет. По сравнению с описанной выше техникой, использование масочной вентиляции только после снижения сатурации увеличивает риск раздувания желудка и предикторов срыгивания. Некоторое количество исследований продемонстрировало успешное использование разных типов ларингеальных масок, таких как LMA Classic. Также по результатам исследований рекомендуется вентиляция маской с ограничением по давлению на вдохе Pmax 20 см вод. ст.; интубация должна проводится оротрахеально (ЭТТ № 7,0–8,0). Однако не упоминалось, что желательно использовать ларингеальные маски второго поколения, с портом для желудочного зонда.
Премедикация
Премедикация проводится с целью предотвращения рефлекторной симпатической реакции на ларингоскопию (RSRL), проявляющейся повышением внутричерепного давления (ВЧД), внутриглазного давления (ВГД), развитием кашля и ларингоспазма, тахикардии и артериальной гипертензии. Ларингоскопия и интубация трахеи вызывают рефлекторную симпатическую стимуляцию и связаны с повышенным уровнем катехоламинов.
Есть некоторые анатомо-физиологические особенности, о которых хотелось бы напомнить. Учитывая сложную иннервацию гортани, рефлекторная вегетативная реакция на интубацию у взрослых и детей может различаться. Подробно процесс интубации трахеи будет описан ниже. У взрослых интубация трахеи изогнутым клинком Макинтоша часто сопровождается активацией симпатической ВНС. Связано это с тем, что фарингеальная часть надгортанника, включая грушевидную ямку, иннервируется ветвями языкоглоточного нерва. У детей интубация трахеи прямым клинком Миллера чаще всего сопровождается активацией парасимпатического отдела ВНС, что связано с непосредственным соприкосновением клинка с надгортанником, иннервирующимся ветвями блуждающего нерва. Поэтому в педиатрической практике частым осложнением интубации трахеи является рефлекторная остановка сердца или бронхоспазм. Во избежание RSRL возможно применение следующих лекарственных средств (общепринятый акроним LOAD претерпел некоторые изменения, лидокаин уступил лидирующее место фентанилу):
У новорожденных детей премедикация может не выполняться, т. к. часто такие пациенты уже находятся на ИВЛ (возможно с рождения) и медикаментозно седатированы. В случае необходимости премедикация может включать в себя в/в введение опиоидов (1–5 мкг/кг), атропина (0,01 мг/кг) для снижения длительности и количества попыток интубации трахеи.
Внутривенные анестетики для БПИ
Следующим этапом является введение внутривенных анестетиков. После введения индукционного агента необходимо осуществлять непрерывное давление на перстневидный хрящ до постановки эндотрахеальной трубки.
На сегодняшний момент для БПИ применяются следующие внутривенные анестетики:
Индукция с помощью ингаляционных анестетиков
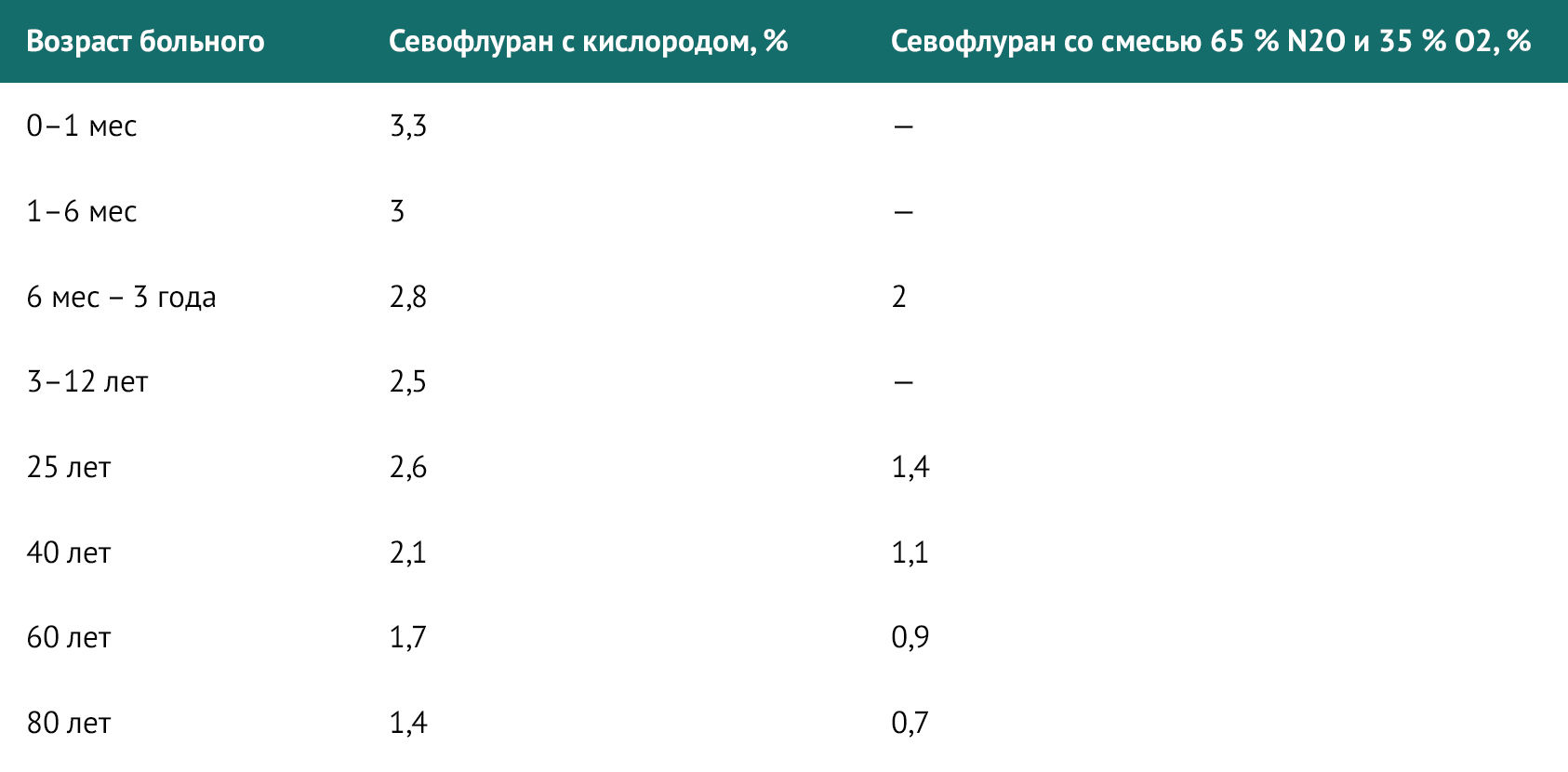
Индукция ингаляционными препаратами чаще всего проводится у детей. Одним из наилучших средств является севофлуран. Также существуют показания для проведения последовательной индукции ингаляционными анестетиками и во взрослой практике:
Одним из основных параметров при проведении индукции ингаляционными препаратами является минимальная альвеолярная концентрация (МАК) — концентрация анестетика, при которой 50 % пациентов не реагируют на разрез кожи.
У новорожденных для индукции, как правило, используется диазепам 0,5 мг/кг в/в; фентанил 5 мкг/кг; атракурия безилат 0,6 мг/кг.
Нейромышечная блокада
Наиболее часто для нейромышечной блокады используется деполяризующий миорелаксант короткого действия суксаметоний, однако при наличии противопоказаний к нему могут использоваться недеполяризующие миорелаксанты. В последнее время в качестве альтернативы рассматривается недеполяризующий миорелаксант — рокуроний, который в высоких дозах показал такое же время до начала действия и условия интубации, как и суксаметоний.
Суксаметония хлорид (Листенон®) или суксаметония йодид (Дитилин®)
Стандартная доза суксаметония для интубации — 1 мг/кг в/в, при проведении прекураризации доза суксаметония увеличивается до 1,5 мг/кг в/в.
Суксаметоний имеет ряд побочных эффектов, вот некоторые из них:
Ввиду вышеперечисленных побочных реакций суксаметоний противопоказан при:
Частота некоторых побочных эффектов может быть снижена проведением премедикации и прекураризации. У детей применение суксаметония ограничено ввиду быстрого развития гиперкалиемии, ацидоза, возможности наличия нераспознанного нейромышечного заболевания и, крайне редко, рабдомиолиза.
Проблемы, наиболее часто ассоциированные с применением лекарственных средств данной группы:
Рокурония бромид (Эсмерон®)
Доза для интубации — 0,6 мг/кг в/в, при применении для БПИ — 1,2 мг/кг в/в. Начало действия 60–90 секунд, длительность 30–40 минут.
Атракурия безилат (Тракриум®)
Доза для интубации — 0,5–0,6 мг/кг в/в. Начало действия 60–90 секунд, длительность 15–35 минут.
У новорожденных детей используются: пипекурония бромид 10–20 мкг/кг/час; атракурия безилат 0,3–0,6 мг/кг/час; рокурония бромид 0,3–0,6 мг/кг/час.
Интубация трахеи
Стандартной техникой, рекомендованной для интубации, является прямая ларингоскопия. Во взрослой практике для интубации чаще всего используется ларингоскопы с клинками Макинтоша (изогнутые), в неонатальной практике пользуются клинками Миллера (прямые), в педиатрической практике используют и те, и другие в зависимости от возраста и предпочтений врача. У взрослых и новорожденных практически всегда используется оротрахеальная интубация. В педиатрической практике предпочитают назотрахеальную интубацию, для которой дополнительно необходимо использование щипцов Мейнджила.
ЭТТ тоже различаются по своей форме и структуре. Существуют армированные ЭТТ (не изменяет внутреннего просвета при любом сгибании), с заранее сформированным полярным изгибом (так называемые «северные» и «южные»), двухпросветные интубационные трубки (Карленса для левого бронха, Уайта для правого бронха) и т. п. Взрослые и педиатрические ЭТТ имеют на дистальном конце манжету для раздувания, для новорожденных следует применять ЭТТ без манжеты (т. к. при раздувании манжеты чрезвычайно большой риск повреждения трахеи).
Размеры эндотрахеальной трубки для взрослых пациентов варьируют от 6,5 до 9,5; для детей рассчитывается по формуле:
Глубина постановки ЭТТ у мужчин — 22–24 см, у женщин — 20–22 см, для детей рассчитывается по формуле: глубина (см) = 12 + возраст (в годах)/2. Для назотрахеальной интубации глубина постановки ЭТТ (см) = 15 + возраст (в годах)/2.
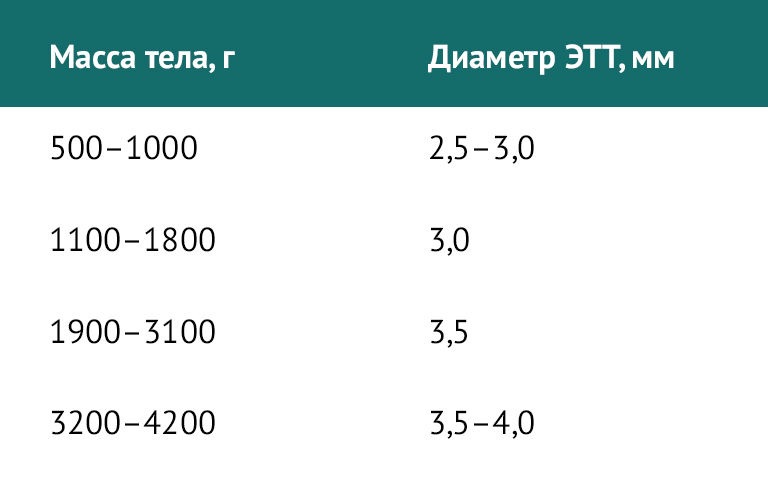
Для новорожденных детей существуют отдельные требования. Диаметр ЭТТ в зависимости от массы тела при рождении представлен в таблице 2.
Таблица 2 | Диаметр ЭТТ у новорожденных детей в зависимости от массы тела
Глубина постановки ЭТТ у новорожденных вычисляется по формуле: масса тела (кг) + 6 см.
Перед интубацией рекомендуется привести пациента в положение «принюхивания» (кроме того существуют классическое джексоновское положение, улучшенное положение Джексона и т. п. при отсутствии признаков повреждения шейного отдела позвоночника). Интубация должна быть проведена максимально быстро.
Верификация положения ЭТТ
Важно убедиться, что ЭТТ не находится в пищеводе и не опустилась в один из главных бронхов. С этой целью возможно использования правила DOPE:
Существует множество методов, которыми необходимо пользоваться для верификации положения ЭТТ.
Надежные:
Практически надежные:
Ненадежные:
Источники:
Интубация пациента что такое
Предварительная оксигенация является обязательной для пациентов с COVID-19 из-за риска быстрого снижения уровня насыщения гемоглобина артериальной крови кислородом. После оптимизации положения пациента и коррекции гемодинамических нарушений выполните предварительную оксигенацию с фракцией вдыхаемого кислорода 100% в течение не менее 3 минут при активном дыхании или восьми вдохах, каждый из которых равен жизненной емкости легких.
Быстрая последовательная интубация, показанная для всех случаев, чтобы свести к минимуму время апноэ, может привести к значительной аэрозолизации, если проводится вентиляция легких с применением дыхательной маски. Поэтому такая вентиляция легких должна проводиться с осторожностью и только в том случае, если происходит снижение насыщения гемоглобина артериальной крови кислородом до критической отметки.
Если нет других указаний, прием Селлика не должен использоваться. Таким образом, первичный успех вентиляции может быть максимизирован, и оптимальная вентиляция легких (при необходимости) не нарушается. Для предотвращения десатурации рекомендуется апнойная оксигенация с применением низкопоточной назальной оксигенации во время попыток интубации трахеи. Поскольку этот процесс сопровождается генерацией аэрозоля, следует избегать высокого потока кислорода, подаваемого через нос.
Рекомендуется осторожное введение гипнотических агентов, чтобы свести к минимуму гемодинамическую нестабильность. Также показано введение рокурония в количестве 1,2 мг/кг или суксаметония — 1 мг/кг, которые обеспечат быстрое начало нервно-мышечной блокады и предотвратят кашель и связанную с ним аэрозолизацию. Рекомендуется также проводить нейромышечный мониторинг.
Настоятельно рекомендуется использовать при интубации видеоларингоскоп, в идеале одноразовый, но с отдельным экраном, чтобы свести к минимуму контакт с пациентом. В случае неудачи интубации трахеи можно осторожно использовать ручную вентиляцию легких с последующей попыткой интубации трахеи (максимум дважды и с учетом изменения положения, устройства и техники между попытками). Если интубация трахеи не удалась дважды или если требуется искусственный дыхательный путь, настоятельно рекомендуется использовать надгортанные устройства (ларингеальные маски) второго поколения (предпочтительно то устройство, которое позволяет в последующем проводить интубацию через него посредством введения гибкого бронхоскопа).
При невозможности обеспечить проходимость дыхательных путей при помощи видеоларингоскопии и установки надгортанного воздуховода, может быть рассмотрена хирургическая или чрескожная коникотомия). Очень желательно, чтобы принятие решения о коникотомии не откладывалось до снижения насыщения гемоглобина артериальной крови кислородом ниже критической отметки. Если пациенту показано выполнение интубации в сознании, применение внутривенной седации может свести к минимуму кашель. Необходимо свести к минимуму использование аэрозольной местной анестезии и рассмотреть возможность использования для слизистых ингалятора, валиков и марлевых тампонов, а также (если позволяет состояние пациента) блокады нервов, иннервирующих верхние дыхательные пути.
Необходимо использовать одноразовые гибкие бронхоскопы, чтобы снизить риск перекрестного заражения. Настоятельно рекомендуется использовать бронхоскоп с отдельным экраном. Можно рассмотреть интубацию трахеи в сознании с использованием видеоларингоскопии, поскольку это быстрее, чем фиброоптическая интубация.
Несмотря на потенциальную возможность аэрозолизации, трахеостомия с местной анестезией должна быть рассмотрена в случае неудачного проведения интубации трахеи и последующего пробуждения пациента, а также в тех случаях, когда очевидна невозможность обеспечения проходимости дыхательных путей стандартными методами. В случае сценария “невозможно интубировать, невозможно оксигенировать” необходимо выполнить эксренную коникотомию.
Если пациенту с COVID-19 требуется экстренная интубация трахеи, то перед обеспечением проходимости дыхательных путей члены бригады должны надеть средства индивидуальной защиты (СИЗ). Гипоксическому пациенту может потребоваться щадящая вентиляция легких с применением дыхательной маски, чтобы дать больше времени пациенту и клиницистам.
Поместите вирусно-бактериальные фильтры твердых частиц воздуха между лицевой маской или эндотрахеальной трубкой и дыхательным контуром, как только пациент будет подключен к аппарату искусственной вентиляции легких. Следует избегать разгерметизации и отключения дыхательного контура, чтобы предотвратить распространение вируса.
Интубация трахеи
, MD, DESA, Emory University School of Medicine, Department of Anesthesiology, Division of Critical Care Medicine
Большинство пациентов, нуждающихся в искусственной вентиляции легких, проходят через интубацию трахеи, которая может быть
Оротрахеальная (трубка вводится через рот)
Назотрахеальная (трубка вводится через нос)
Оротрахеальная интубация в большинстве случаев предпочтительнее назотрахеальной интубации и выполняется путем прямой ларингоскопии или видеоларингоскопии (см. Проведение оротрахеальной интубации с использованием видеоларингоскопии [How To Do Orotracheal Intubation Using Video Laryngoscopy] Как проводить оротрахеальную интубацию при помощи видеоларингоскопии Эндотрахеальные трубки (ЭТ) представляют собой гибкие трубки со стандартным коннектором для крепления источника кислорода на проксимальном конце и скошенным кончиком и надувным баллоном манжеты. Прочитайте дополнительные сведения ). Оротрахеальная интубация является предпочтительной при апноэ у критически больных пациентов, как правило, осуществляется быстрее, чем назотрахеальная интубация, которая предназначена для активных, спонтанно дышащих пациентов или в ситуации, когда нельзя задействовать в дыхании ротовую полость пациента. Серьезным осложнением назофарингеальной интубации является носовое кровотечение. Кровь в дыхательных путях может скрыть ларингоскопическое изображение и осложнить интубацию.
Перед проведением интубации
вентиляция со 100%-ным кислородом;
подготовка необходимого оборудования (включая аспираторы);
Иногда лекарственные препараты
Вентиляция 100% кислородом способствует денитрогенизации у здоровых пациентов и значительно продлевает безопасное время апноэ (эффект меньше у пациентов с тяжелыми сердечно-легочными нарушениями).
Во время остановки сердца Остановка сердца Остановка сердца происходит вследствие прекращения его механической активности, что приводит к отсутствию циркуляции кровотока. После остановки сердца прекращается кровоснабжение жизненно важных. Прочитайте дополнительные сведения непрямой массаж сердца не должен прекращаться на время интубации. Если практикующий врач не может провести интубацию во время непрямого массажа сердца (или во время короткой паузы при смене лиц, проводящих массаж сердца), необходимо использовать альтернативный метод поддержания проходимости дыхательных путей.
Всасывающая аппаратура должна незамедлительно использоваться, чтобы очистить ротовую полость от выделений и другого содержимого.
Давление на перстневидный хрящ (прием Селлика) раньше рекомендовали проводить до и во время интубации, чтобы предотвратить пассивную регургитацию. Однако этот прием может быть менее эффективным чем считалось ранее и может нарушить визуализацию гортани во время ларингоскопии.
Выбор трубки и Подготовка к интубации
Большинству взрослых подходят трубки с внутренним диаметром ≥ 8 мм; эти трубки предпочтительнее чем трубки меньшего размера, потому что они
Имеют более низкое сопротивление воздушному потоку (уменьшая работу дыхания)
Облегчают аспирацию секрета
Позволяют провести бронхоскоп
Могут помочь при прекращении искусственной вентиляции легких
Техника введения при интубации
Визуализация более глубоких структур (в идеале, голосовые связки)
Дальнейшее продвижение только при уверенности нахождения трубки в трахее
Ларингоскоп держат в левой руке, и лезвие вставляется в рот и используется для смещения языка вверх и в сторону, открывая заднюю стенку глотки. Не касайтесь резцов, также важно отсутствие чрезмерного давления на структуры гортани.
Важность определения надгортанника не может быть преувеличена. Определение надгортанника позволяет оператору распознавать важные ориентиры дыхательных путей и правильно разместить лезвие ларингоскопа. Надгортанник может опираться на заднюю стенку глотки, где он сливается с другими слизистыми оболочками розового цвета или же его не видно в выделениях, которые неизменно присутствуют в дыхательных путях пациента с остановкой сердца.
После того, как надгортанник обнаружен, оперирующий хирург может применить один из 2 методов, чтобы поднять его:
Типичный подход с прямым лезвием: оператор подхватывает надгортанник кончиком клинка ларингоскопа
Типичный подход с изогнутым лезвием: оператор обходным путем поднимает надгортанник и передвигает его за линию размещения, продвигая лезвие в ямку надгортанника и прижимая к подъязычно-надгортанной связке
Успех подхода с изогнутым клинком зависит от правильного положения наконечника клинка в долинке надгортанника и направления подъема (см. рисунок Бимануальная ларингоскопия [Bimanual laryngoscopy] Бимануальная ларингоскопия Большинство пациентов, нуждающихся в искусственной вентиляции легких, проходят через интубацию трахеи, которая может быть Оротрахеальная (трубка вводится через рот) Назотрахеальная (трубка вводится. Прочитайте дополнительные сведения ). Подъем надгортанника показывает задние структуры гортани (черпаловидные хрящи и др.), голосовую щель и голосовые связки. Если кончик лезвия ввести слишком глубоко, ориентиры гортани могут быть оставлены позади, и темное, круглое отверстие пищевода может быть ошибочно принято за открытую голосовую щель.
Если определение структур затруднено, манипулируя гортанью правой рукой, размещенной на передней поверхности шеи, можно оптимизировать вид гортани (см. рисунок Бимануальная ларингоскопия [Bimanual laryngoscopy] Бимануальная ларингоскопия Большинство пациентов, нуждающихся в искусственной вентиляции легких, проходят через интубацию трахеи, которая может быть Оротрахеальная (трубка вводится через рот) Назотрахеальная (трубка вводится. Прочитайте дополнительные сведения ). Другой способ включает подъем головы выше (на уровень затылка, не вытягивая атланто-затылочную часть), что уводит в сторону челюсть и улучшает прямую видимость. Эти приемы нецелесообразны у пациентов с потенциальной травмой шейного отдела позвоночника, и затруднены при ожирении (такие пациенты должны быть заранее уложены под наклоном или в позиции с поднятой головой).
В оптимальном положении голосовые связки хорошо видны. Если голосовые связки не видны, как минимум, должны просматриваться ориентиры задней стенки глотки и гортани, а кончик трубки должен быть виден при прохождении позади хрящей. Специалист, выполняющий манипуляцию, должен четко определить ориентиры гортани, чтобы избежать потенциально смертельную интубацию пищевода. Если спасатель не уверен, что трубка устанавливается в трахее, трубка не должна быть вставлена.
После того, как оптимальная визуализация была достигнута, правая рука вставляет трубку через гортань в трахею (если спасатель применял давление на переднюю стенку гортани с правой стороны, помощник должен продолжать это давление). Если трубка не проходит легко, поворот трубки по часовой стрелке на 90 ° может помочь ей пройти более плавно через кольца трахеи. Перед снятием ларингоскопа операторы должны подтвердить, что трубка проходит между шнурами. Глубина трубки соответствует длине, как правило, от 21 до 23 см у взрослых и в 3 раза короче у детей (для 4,0 мм эндотрахеальной трубки, 12 см; для 5,5 мм эндотрахеальной трубки, 16,5 см). У взрослых трубка при непреднамеренном продвижении, как правило, попадает в правый главный бронх.
Бимануальная ларингоскопия
На шею нажимают в направлении, противоположном направлению подъема ларингоскопа. Стрелки показывают направление подъема ларингоскопа и места для нажима на переднем отделе шеи.
Альтернативные устройства интубации
Ряд устройств и методов все чаще используются для интубации после неудачной ларингоскопии или как основное средство интубации. Эти устройства включают в себя:
Ларингеальние маски с просветом, которий позволяет интубировать трахею
Оптоволоконные зонды и оптические стилеты
Проводники для трубок
Каждое устройство имеет свои тонкости; практикующим врачам, которые являются опытными в стандартных методах ларингоскопической интубации не следует предполагать, что они смогут использовать одно из этих устройств (особенно после использования миорелаксантов), не будучи полностью ознакомлены с ними.
Видео- и зеркальные ларингоскопы позволяют врачам видеть в области кривизны языка и, как правило, обеспечивают превосходный обзор гортани. Однако требуется больший угол изгиба трубки для того, чтобы пройти вдоль языка, и это может создать трудности при манипуляциях и введении.
Гибкие оптоволоконные эндоскопы и оптические стилеты очень маневренны и могут быть использованы у пациентов с нарушенной анатомией. Тем не менее, практика требует распознавания ориентиров гортани на оптоволоконном изображении. По сравнению с видео- и зеркальными ларингоскопами оптоволоконные эндоскопы труднее освоить, и они более восприимчивы к наличию крови и выделений; а также они не способны разобщать и разделять ткани, напротив, их необходимо проводят через открытые просветы.
Проводники для трубок (обычно это так называемые резинки или эластичные бужи) являются полужесткими стилетами, которые можно использовать, когда визуализация гортани не оптимальна (например, надгортанник видно, но открытия гортани нет). В таких случаях проводник проводят вдоль нижней поверхности надгортанника; с этой точки более вероятно попасть в трахею. Вход в трахею определяется по тактильной обратной связи как кончик, отскакивающий от колец трахеи. Затем эндотрахеальная трубка продвигается следом за проводником. Во время прохождения через проводник или бронхоскоп, кончик трубки иногда цепляется за правую черпаловидно-надгортанную складку. Поворот трубки на 90° против часовой стрелки часто освобождает конец эндотрахеальной трубки, и позволяет ему пройти гладко.
После установки
Стилет удаляют, а манжетку раздувают воздухом с помощью шприца на 10 мл; для того, чтобы убедиться, что давление составляет 30 см вод. ст. используется манометр. Эндотрахеальным трубкам правильного размера может понадобиться значительный объем, примерно 10 мл, воздуха, чтобы создать надлежащее давление.
После раздувания манжетки, размещение трубки должно быть проверено с использованием различных методов, включающих:
осмотр и аускультацию,
Определение двуокиси углерода
Устройства для определения наличия трубки в пищеводе
Иногда – рентгенография органов грудной клетки
Когда трубка установлена правильно, ручная вентиляция должна производить симметричную экскурсию грудной клетки, правильные дыхательные шумы обоих легких, и отсутствие бульканья в области верхней части живота.
Выдыхаемый воздух должен содержать углекислый газ в отличие от воздуха из желудка; определение наличия углекислого газа с помощью колориметрического устройства для выявления углекислого газа в конце выдоха или капнографии подтверждает размещение в трахее. Тем не менее, во время длительной остановки сердца Остановка сердца Остановка сердца происходит вследствие прекращения его механической активности, что приводит к отсутствию циркуляции кровотока. После остановки сердца прекращается кровоснабжение жизненно важных. Прочитайте дополнительные сведения (то есть с небольшой или отсутствующей метаболической активностью), CO2 может не обнаруживаться даже при правильном размещении трубки. В таких случаях может использоваться эзофагеальное устройство. Эти устройства используют надувной шарик или большой шприц, чтобы приложить к эндотрахеальной трубке отрицательное давление. Мягкий пищевод спадается, и воздух поступает в устройство в малом количестве или не поступает вовсе; а жесткая трахея не спадается, и возникший в результате этого поток воздуха подтверждает размещение трубки в трахее.
При отсутствии остановки сердца, расположение трубки может быть также подтверджено с помощью рентгенографии органов грудной клетки.
Назотрахеальная интубация
Назотрахеальная интубация может быть использован в определенных чрезвычайных ситуациях, например, когда пациенты имеют серьезные повреждения ротовой полости или шеи (например, травмы, отек, ограничение движения), которые делают ларингоскопию трудноосуществимой. Назотрахеальная интубация абсолютно противопоказана пациентам с переломами средней зоны лица или при имеющихся или подозреваемых переломах основания черепа. Исторически сложилось так, что при назотрахеальной интубации использование миорелаксантов было недоступным или запрещено, и пациенты с тахипноэ, гиперпноэ и в вертикальном положении (например, с сердечной недостаточностью Сердечная недостаточность (СН) Сердечная недостаточность (СН) – синдром дисфункции желудочков сердца. Левожелудочковая недостаточность приводит к развитию одышки и быстрой утомляемости, правожелудочковая недостаточность –. Прочитайте дополнительные сведения 
Для проведения назотрахеальной интубации необходимо применение сосудосуживающих препаратов (например, фенилэфрин) и анестетиков (например, бензокаин, лидокаин) на слизистую оболочку носа и гортани, чтобы предотвратить кровотечение и приглушить защитные рефлексы. Некоторым пациентам может также понадобиться внутривенное введение седативных средств, опиатов, или диссоциативных препаратов. После того, как слизистая оболочка носа подготовлена, следует установить мягкую носовую трубку для обеспечения проходимости носового хода и для применения местных препаратов в глотке и гортани. Назофарингеальная трубка можен быть введена с помощью простого лубриканта или лубриканта с анестетиком (напр., лидокаин). Носоглоточный воздуховод удаляют после орошения слизистой глотки.
Затем назотрахеальную трубку вставляют примерно до глубины 14 см (как раз над входом в гортань у большинства взрослых); в этой точке, должно прослушиваться движение воздуха. Когда пациент вдыхает, открывая голосовые связки, трубка быстро смещается в трахею. Неудачная первая попытка введения часто провоцирует кашель у пациента. Практикующие врачи должны предвидеть это явление, которое дает возможность провести трубку во второй раз через широко открытую голосовую щель. Более гибкие эндотрахеальные трубки с регулируемым наконечником увеличивают вероятность успеха процедуры. Некоторые практикующие врачи смягчают трубки, помещая их в теплую воду, чтобы уменьшить риск кровотечения и облегчить введение. Можно использовать небольшой свисток, который присоединяется к разъему проксимальной трубки, чтобы определять шум движения воздуха в то время, когда трубка находится в правильном положении над гортанью и в трахее.