Ишемия мозга что это у ребенка
Ишемия мозга что это у ребенка
Цереброваскулярная окклюзия может поражать как артерии, так и синусы черепа или мозговые вены. Это может быть связано с тромбозом или миграцией эмбола, чаще всего сердечного происхождения. В большинстве случаев окклюзия сосуда происходит внезапно или, по меньшей мере, вызывает быстро развивающиеся клинические проявления. Понятие «инсульт», который может быть геморрагическим или ишемическим, определяется как клинический синдром быстро развивающихся клинических симптомов очаговых или общих расстройств функции мозга, продолжительностью более 24 часов или приводящих к смерти без очевидных причин, несосудистого генеза. В этой статье на сайте будет рассматриваться только ишемический инсульт. Похожие случаи, длящиеся менее 24 часов, называются транзиторной ишемической атакой.
Ежегодная заболеваемость инсультами в детском возрасте составляет приблизительно 1,2-3:100000 человек. Schoenberg et al. (1978) сообщали о ежегодной заболеваемости на уровне 2,52 случая на 100000 детей в Рочестере, Миннесоте, что соразмерно примерно половине случаев опухолей мозга у детей в США. Геморрагические инсульты в этих исследованиях встречались несколько чаще (55%), чем ишемические. Сходная картина наблюдалась в Швеции (Eeg-Olofsson и Ringheim, 1983), тогда как Giroud et al. (1997) в обследовании 54 детей выявили, что ишемический инсульт более типичен (57% против 43% соответственно).
Blom et al. (2003) зарегистрировали уровень встречаемости 1,5-3,0:100000.
Неонатальный инсульт более распространен, чем считалось раньше, что будет обсуждаться ниже.
а) Механизм и патология ишемического инсульта у ребенка. Артериальная окклюзия может быть результатом церебральной эмболии или тромбоза. Независимо от причины возникает ишемический инсульт. Когда в процесс вовлекается одна из крупных мозговых артерий, инфаркт может затрагивать как кору, так и подлежащее белое вещество. При геморрагическом инфаркте пораженная область переполнена кровью и усеяна точечными кровоизлияниями. На границе инфаркта ткань выглядит бледной, обычно со значительным отеком. В центре области инфаркта определяется массивный некроз всех тканевых компонентов, в то время как по направлению к периферии инфаркта повреждение становится все менее тяжелым. На протяжении первых часов острой ишемии повреждение в периферической части (так называемая «пенумбра») является обратимым с восстановлением кровотока. Поэтому в этот момент требуется неотложная терапия. Область пенумбры не определяется на КТ или стандартном МРТ, но дает высокий сигнал при выполнении диффузионной МРТ.
Через несколько часов обнаруживается полиморфно-ядерная инфильтрация, сменяющаяся в течение 4-5 дней мононуклеарными фагоцитами. В конце концов, пролиферируют астроциты и развивается волокнистая сеть, что является причиной ретракции и склероза коркового вещества (улегирия). В область максимального повреждения может сформироваться киста, оставляя в мозге полость, нередко ошибочно именуемую «порэнцефалией».
Уязвимость мозга даже при кратковременной ишемии хорошо известна. Отек ткани мозга может увеличить объем поражения путем сдавления капилляров, предотвращая таким образом реваскуляризацию коллатеральными путями с «явлением отсутствия кровотока», в который вовлечены комплексные факторы. В отличие от ишемии, в области инфаркта отмечается повышенный кровоток вокруг повреждения, так называемая «излишняя перфузия», которая выявляется при нейровизуализации и сканировании мозга. Роль молочной кислоты и других патологических метаболитов в последовательности событий, которые приводят к ишемии и инфаркту, широко обсуждается (Plum, 1983).
Причины тромбоза или эмболии значительно варьируют, и во многих случаях они остаются неопределенными.
б) Клинические проявления. Клинические особенности в большинстве случаев не отличаются, независимо от развития инфаркта в результате тромбоза или эмболии. В целом у ишемического инсульта тромботического происхождения начало менее острое, чем у инсульта геморрагического типа, более продолжительное развитие и иногда упреждающее проявление сходных регрессирующих эпизодов. В некоторых случаях этиология или условия возникновения позволяют предположить конкретный механизм. К примеру, наличие бактериального эндокардита или порока клапанов сердца способствует эмболии, в то время как «прерывистое» начало клинических проявлений более напоминает тромбоз. Анамнез шейной травмы наводит на мысль о разрыве сонных или позвоночных артерий (Garg et al., 1993; Garg и DeMyer, 1995).
По сути окклюзия сосудов проявляется внезапным развитием неврологического дефицита в бассейне одного из крупных мозговых сосудов, наиболее часто в виде острого начала гемиплегии (Lanska et al., 1991). У некоторых пациентов — в 23% случаев в исследовании Abram et al. (1996) — ишемическим инсультам обычно примерно за неделю предшествуют эпизоды транзиторной гемиплегии, продолжающиеся от одного до нескольких часов, которые могут сопровождаться другими явлениями дефицита, такими как дефекты полей зрения, патологические движения или афазия. Симптомы и признаки внутричерепной гипертензии могут быть представлены большими приступами и могут потребоваться экстренные меры. Дисфазия присутствует при правосторонней гемиплегии, когда поражается кора (Cranberg et al., 1987), что также наблюдалось в некоторых случаях с инфарктами, ограниченными областью внутренней капсулы, скорлупы, хвостатого ядра (Ferro et al., 1982; Dusser et al, 1986).
Дисфазия наиболее выражена у детей в возрасте до 8-10 лет. Однако афазия не характерна для младших детей и а в случаях до двух лет часто проявляется как немота. Определение острая гемиплегия детского возраста иногда используется для обозначения только тех случаев, когда полное обследование не выявляет этиологии. Область переднего кровообращения на сегодняшний день является наиболее поражаемой, поэтому типична картина ишемического инсульта у детей в виде острой гемиплегии, но случаи гемиплегии сосудистого происхождения распространены среди всех возрастных групп детей и подростков, тогда как гемиплегия после судорог чаще встречается у детей первых трех лет жизни. Начало в любом возрасте, наиболее часто до шести лет.
В одном из крупных исследований приобретенных гемиплегий (Aicardi et al., 1969), в 27% случаев отсутствовали предшествующие судорожные припадки, а большинство из них предположительно было сосудистого происхождения. Напротив, лишь редкие случаи с признаками окклюзии сосудов предварялись эпистатусом, хотя изолированные приступы могут возникать в более четверти случаев инфарктов мозга в бассейне средней мозговой артерии при начале гемиплегии. Yang et al. (1995) обнаружили, что 36 из 56 пациентов с инсультом перенесли по меньшей мере один приступ с рецидивом в 21 случае. Однако судороги были редкими при отсутствии поражения коры мозга по данным нейровизуализации. Различия между многочисленными исследованиями, вероятно, являются результатом гетерогенности случаев, обследованных в разных центрах.
Сосудистой гемиплегии может предшествовать лихорадка, хотя она более характерна в случаях после-судорожной гемиплегии. Выявление таких продромальных симптомов как головная боль, боль в области шеи, ипсилатеральный синдром Горнера или транзиторные ишемические эпизоды в анамнезе, предшествующие гемиплегии, поможет яснее определить причины таких явлений как расслоение.
При всех приобретенных гемиплегиях слабость является максимальной сразу после начала заболевания и, как правило, сопровождается вялостью (Isler, 1984). Мышечная спастичность и симптомы пирамидального тракта возникают позже. Степень восстановления значительно варьирует. Существенное восстановление может ожидаться на протяжение первых двух или трех недель, а дальнейший медленный прогресс может длиться нескольких месяцев. Непроизвольные движения атетоидного типа или явные расстройства являются редкими.
Топография инфарктов, вызывающих приобретенную гемиплегию, является различной. В таблице ниже перечислены вовлекаемые артерии, соответствующие областям инфарктов, и основные клинические особенности. Тем не менее, топография и объем инфаркта зависят, помимо пораженных сосудов, от разных факторов, таких как качество коллатерального и системного кровообращения и индивидуальных анатомических особенностей. Локализация инфаркта может также различаться в зависимости от этиологии. Ишемические инсульты в базальных ядрах наиболее часто являются идиопатическими, чем поверхностные инсульты (Dusser et al, 1986; Kappelle et al., 1989). Инсульты могут возникнуть в любом артериальном бассейне. Вовлечение внутренней капсулы и чечевицеобразного ядра можно назвать редким, но фактически они участвуют приблизительно в половине случаев (Dusser et al., 1986). Результаты ангиографии иногда трудно интерпретировать, но они могут быть даже нормальными при инсультах в области капсулы и скорлупы.
Поражение задней мозговой артерии развивается намного реже, чем в сонных артериях и их ветвях. Echenne et al. (1983) наблюдали 36 случаев, и в дальнейшем добавилось лишь несколько случаев. Многие случаи вертебрально-базилярной недостаточности были связаны с травмой, вызвавшей разрыв (Garg et al., 1993), который также может возникнуть спонтанно (Sturzenegger, 1995; Khurana et al., 1996) при аномалиях шейного отдела позвоночника (Ross et al., 1987; Phillips et al., 1988) или сосудистых мальформациях. Все причины инсульта можно обнаружить, но достаточно часты «идиопатические» случаи. Более ограниченные окклюзии поражают только мозжечковую артерию (Chatkupt et al, 1987), приводя к мозжечковому инфаркту. Однако латеральный медуллярный синдром наблюдался при тромбозе позвоночной артерии (Klein et al., 1976). Таламический инфаркт может быть результатом проксимальной обструкции позвоночной артерии в области шеи (Garg et al., 1993; Garg и DeMyer, 1995; Garg и Edwards-Brown, 1995).
Клиническая картина вертебробазилярной окклюзии включает тошноту, атаксию, тремор, гемиплегию, головокружение, паралич глазодвигательных мышц, тетраплегию, дизартрию, нистагм и вовлечение нижних черепных нервов (Mehler, 1988). Имеются сообщения о нарушении сознания, кризах опистотонуса и дыхательной недостаточности (Echenne et al., 1983). Хотя в некоторых сообщениях упоминается о встречаемости клонико-тонических атак, они, вероятно, не являются истинными эпилептическими припадками (Ropper, 1988). Более ограниченные инфаркты могут привести к изолированной атаксии и патологической подвижности глаз или расстройствам сознания и речи. Двусторонний таламический инфаркт может быть связан с обструкцией одной таламоперфорирующей артерии (Garg и DeMyer, 1995). После инсульта может развиваться деменция в области среднего и промежуточного мозга. Окклюзионным повреждениям в задней мозговой артерии часто предшествуют повторные эпизоды вертебрально-базилярной недостаточности за дни, недели или даже месяцы до окончательной атаки.
Сдавление позвоночной артерии при повороте головы может вызывать транзиторные ишемические приступы (Garg и Edwards-Brown, 1995).
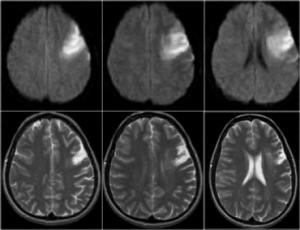
г) Особенности нейровизуализации. Нейровизуализационная картина артериальной окклюзии зависит как от размера инфаркта, так и от продолжительности периода между началом инсульта и обследованием (Raybaud et al., 1985). КТ и даже МРТ сканирование, выполненное в течение первых 10-24 часов, указывает на норму, но диффузионная тензорная визуализация при МРТ может продемонстрировать существенный патологический сигнал, регрессирируемый частично или полностью (Warach et al., 1995). Позднее появляется область со сниженным ослаблением с плохо различимыми границами, которые расширяются, становятся лучше видными и достигают максимума через следующие несколько дней. Этот участок низкой плотности сопровождается варьирующим масс-эффектом, с максимумом проявления на 2-3 день.
Большинство инфарктов не увеличивается при введении контраста в течение первой недели. Однако у детей раннее увеличение не является редкостью даже через 24-48 часов. При увеличении в большинстве случаев вовлекается кортикальное серое вещество, которое выглядит как волнистая лента под извилинами мозга. Позднее инфаркт проявляется в виде вдавленного треугольного рубца.
Малые лакунарные инфаркты часто не увеличиваются при введении контрастного вещества и могут оставаться необнаруженными на КТ, но обычно видны в Т2-режиме МРТ (Inagaki et al., 1992). Самые большие лакуны, поражающие область скорлупы или бледного шара, могут иногда накапливать контраст. Кровоизлияния в пределах участка инфаркта могут возникать на протяжении первой недели заболевания.
На МРТ выявляются даже небольшие ишемические очаги, которые дают сигнал низкой интенсивности на Т1-взвешенной последовательности и интенсивный сигнал вероятно отечного характера на Т2-взвешенной последовательности. Кровоизлияние лучше всего определяется на Т1-взвешенной МРТ по периферии инфаркта.
С появлением современных методов нейровизуализации традиционная ангиография в большинстве случаев для диагностики инфаркта не требуется. Действительно, лакунарные инфаркты, как правило, не сопровождаются видимыми сосудистыми патологиями, поскольку вовлеченные сосуды слишком небольшого размера и слишком разные по внешнему виду на ангиографии, чтобы определить окончательный диагноз (Kappelle et al., 1989). Для пациентов с необъяснимыми инсультами, ангиография, на мой взгляд, до сих пор показана для контроля внутренней сосудистой патологии, такой как фиброзно-мышечная дисплазия и разрыв, и для распознавания случаев с множественными сосудистыми повреждениями типа моямоя. Это важно для прогностических и терапевтических целей. МРА может быть неадекватным для этой цели, поскольку дает информацию скорее о кровотоке, чем о сосудистой структуре.
С другой стороны, она дает некоторую информацию об изменении тканевой перфузии. Реперфузия тромбированных сосудов может возникать уже через два дня после инсульта (Isler, 1984), что может объяснить частоту нормальных ангиограмм при детских инсультах. Недавние технические достижения в МРА были описаны Husson et al. (2002) и Husson и Lasjaunias (2004). Parker et al. (1998) рассмотрели результаты и специфические симптомы при различных методах визуализации. МРА позволяет больше оценить поток, чем сосудистые стенки. Это исследование не является достаточно точным, чтобы продемонстрировать тонкие сосудистые аномалии, такие как артериальный стеноз или неровность стенок сосудов. Новые методы КТ ангиографии (спиральная КТ) является перспективной. Цифровая субтракционная внутривенная ангиография может быть достаточной для определения относительно большой группы множественных повреждений, но точный анализ все же требует использования артериального доступа.
МРТ может точно показать разрыв шейных и внутричерепных артерий как причину инфаркта (Zuber et al., 1993). Водно-диффузионная МРТ и перфузионно-взвешенная МРТ в настоящее время обеспечивают раннюю диагностику инфаркта и оценку области инфаркта и пенумбры, таким образом позволяя уточнить диагноз и более точно определить прогноз (Sakoh et al., 2001). Для аналогичных целей также применялась спектроскопия, использующая 1H-MR (Imamura et al., 2004).
Транскраниальная доплерография является неинвазивным и ценным методом, позволяющим визуализировать артериальные аномалии и с помощью усовершенствованной методики оценить функциональные характеристики кровообращения в сосуде (Sturzenegger, 1995).
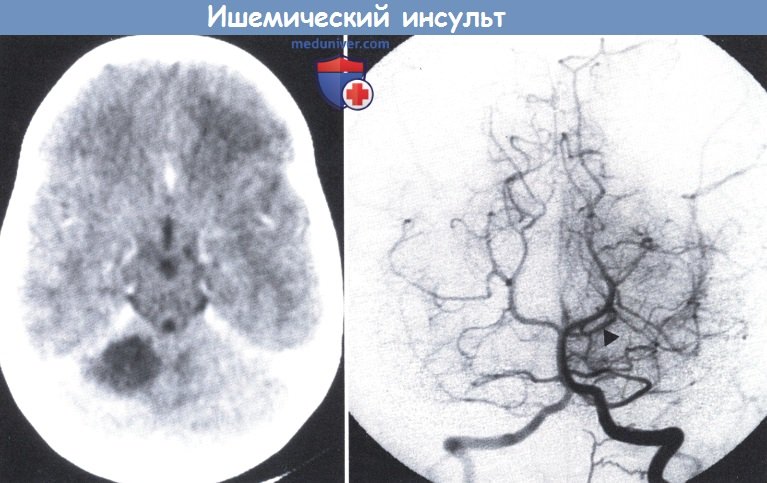
Ангиография позвоночника (справа): отсутствие контраста в правой верхней мозжечковой артерии.
Маркером указана противоположная верхняя артерия мозжечка (15-летний мальчик с внезапным развитием правостороннего мозжечкового синдрома, прогрессивно убывающего в последующие месяцы).
д) Дифференциальный диагноз. Приобретенную сосудистую гемиплегию необходимо отличать от других многочисленных причин острой гемиплегии. Дифференцировка от острой постсудорожной гемиплегии (ГГЭ синдром), которая редко возникает в связи с сосудистым тромбозом, обычно не составляет трудностей. На КТ и МРТ изображения совершенно разные, так как они показывают первоначальный отек и сниженную плотность целого полушария без преимущественного вовлечения любого сосудистого бассейна, с последующей позднее гемиатрофией мозга (Kataoka et al., 1988). Гемиплегическая мигрень бывает трудно отличимой от артериальной, в редких случаях становясь причиной инсульта. У пациентов с сердечно-сосудистыми заболеваниями, приобретенная гемиплегия может также быть результатом венозного тромбоза или мозгового абсцесса, последний только после возраста 2-3 лет.
В сомнительных случаях, разумнее всем таким детям назначить антибактериальную терапию, которая может быть отменена через неделю, если абсцесс исключен. Опухоли, особенно ствола мозга, могут привести к быстрому развитию приобретенной гемиплегии. В отличие от них, некоторые инфаркты развиваются постепенно и могут имитировать объемные поражения (Chatkupt et al., 1987). Эпилептические припадки и другие пароксизмальные состояния могут вызывать транзиторную гемиплегию, которую, как правило, нетрудно отличить от сосудистой гемиплегии, за исключением начальной стадии. Геморрагический инсульт обсуждался выше.
Транзиторные ишемические нарушения нехарактерны для детей, но могут встречаться у пациентов с артериальным стенозом любого генеза или как продромальное состояние в случае разрыва или тромбоза. Они характеризуются краткосрочной гемиплегией, гемианопией или гемисенсорным дефицитом. Острые, но преходящие приступы гемипареза, которые встречаются у детей с инсулинозависимым сахарным диабетом (глава 22), могут представлять диагностическую проблему. Нейровизуализация не демонстрирует инфаркт, и гемиплегия разрешается через 24-48 часов. Такие атаки отличаются от настоящих инсультов, которые могут развиваться у молодых пациентов с диабетом во время эпизодов кетоацидоза. Окклюзия задней мозговой артерии, возникшая у восьмилетней девочки, страдающей диабетом, с выраженным отеком мозга в результате неправильного лечения кетоацидоза, вероятно, была связана со сдавлением артерии краем намета мозжечка (личный случай).
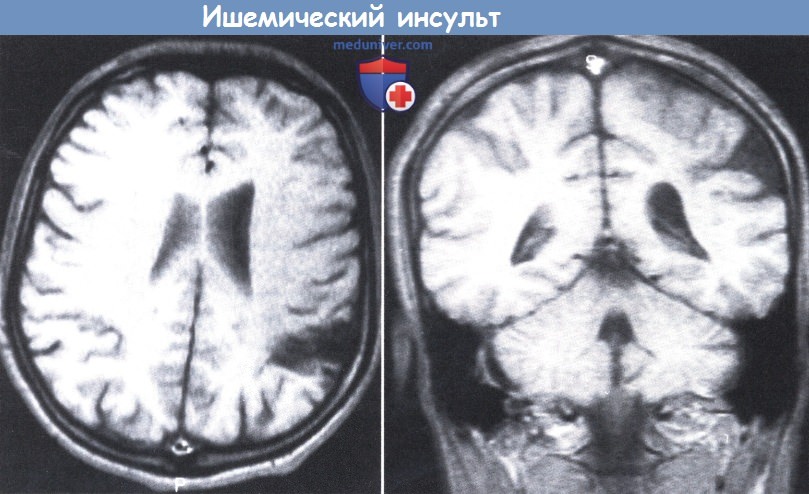
у которого внезапно развилась правосторонняя гемиплегия в возрасте 20 месяцев при заболевании с гипертермией (имелся минимальный остаточный гемипарез).
MPT, Т1-режим: дефект треугольной формы в теменной коре, проникающий в белое вещество. Обратите внимание на относительно небольшой дефект в полушарии. 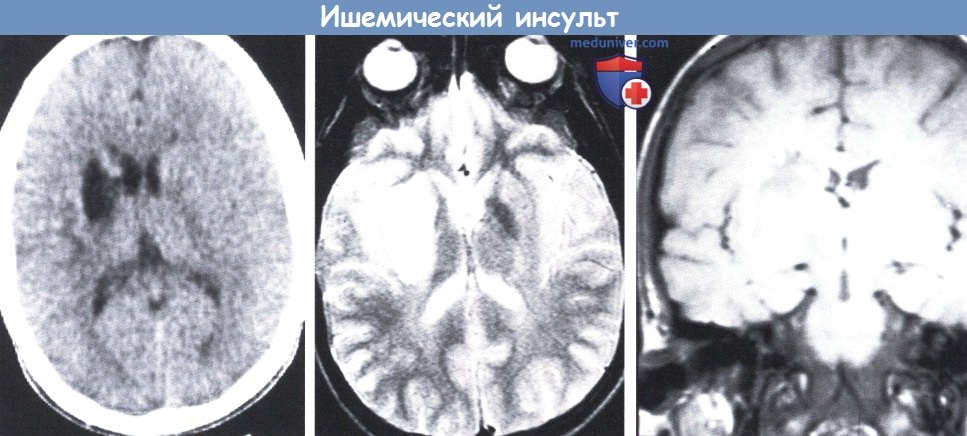
КТ (слева): лакуна в правом хвостатом ядре и внутренней капсуле.
MPT, Т1-режим (в центре): обширный участок интенсивного сигнала, вероятно связанный с отеком.
MPT, Т2-режим (справа): обширная область низкого сигнала в правом полушарии, четко отграниченная зоной интенсивного сигнала, вероятно, в связи с небольшим кровотечением.
е) Исход и прогноз. Исход приобретенной окклюзии зависит в большей степени от причины сосудистого расстройства. Прогноз должен быть осторожным, если обнаруживаются расстройства в крупных сосудах мозга, такие как болезнь моямоя или фиброзно-мышечная дисплазия. В Швейцарии 80 детей наблюдались в течение двух лет (Steinlin et al., 2005), четверо из них умерло в течение шести месяцев, но общий уровень смертности был относительно низким. Однако нейрофизиологические проблемы были выявлены при последующем наблюдении у 25 из 33 детей и 6 детей имели IQ
Редактор: Искандер Милевски. Дата публикации: 2.1.2019
Церебральная ишемия у новорожденных детей
Церебральная ишемия у новорожденных детей
Церебральная ишемия — диагноз, который могут поставить врачи новорожденным малышам в роддоме, при котором необходимо наблюдение невролога, остеопата, а так же может потребоваться курс лекарственных препаратов.
ЦЕРЕБРАЛЬНАЯ ИШЕМИЯ — диагноз, который могут поставить врачи новорожденным малышам в роддоме. Возникает она из-за недостаточного снабжения клеток головного мозга кислородом. Причина, способствующая этой нехватке, может появиться как во время беременности мамы, так и во время рождения ребенка.
Одним из первых тестов, которыми пользуются врачи сразу после рождения малыша — является всем известная оценка ребенка по шкале Апгар. По количеству баллов судят о состоянии малыша. Чем ниже балл, тем тяжелее состояние ребенка, тем больше вероятность данного диагноза. Диагноз церебральная ишемия новорожденных используют врачи в первый месяц жизни ребенка и делят патологию по тяжести на три степени. От степени тяжести зависит лечение ребенка.
Самая легкая – это 1 степень, как правило, отмечается легкая неврологическая симптоматика, например, в виде повышенной возбудимости ребенка и малыш не нуждается в стационарном лечении. А вот при второй, особенно третей степени решается вопрос о госпитализации малыша в специализированное отделение стационара. Первый месяц — это острое состояние. Со второго месяца жизни до достижения 1 года идет период восстановления пострадавшей от ишемии нервной системы, и невролог в диагнозе гипоксически-ишемическое поражение цнс выделяет ведущие синдромы и лечение подбирает в соответствии с этим. Одно из тяжелых последствие церебральной ишемии – это детский церебральный паралич, делающий ребенка инвалидом детства.
Что же требуется от родителей?
Какие изменения после лечения у остеопата наблюдают родители у ребенка? Чаще всего это улучшение сна, уменьшение немотивированного плача, срыгиваний, положительные сдвиги в предречевом и моторном развитии. Невролог наблюдает положительную динамику при неврологическом осмотре, у него появляется возможность уменьшить лекарственную нагрузку на ребенка.
Органическое поражение мозга
Понятие «органическое поражение мозга у детей» не имеет четкого и однозначного определения.
Но принято считать, что это – целый комплекс нарушений, связанных со структурными патологическими изменениями в тканях головного мозга.
Они могут быть как диффузными (например, появиться вследствие энцефалопатии) так и локализованными (возникнуть в результате опухоли или травмы головного мозга)
У таких детей нарушены функции многих тканей в мозгу и не только, нужно немало времени, чтобы они поменялись на другие или здоровые, которые будут выполнять свои функции правильно.
В современной педиатрии такое явление, к сожалению, это не редкость.
Головной мозг детей подвержен целому ряду негативных воздействий
Более того, невропатологи утверждают, что диагноз «органическое повреждение головного мозга» сегодня можно ставить 9 из 10 пациентов любого возраста.
Просто большая часть таких поражений не дает о себе знать.
Симптомы ОПМ ярко проявляются тогда, когда изменением подверглись от 20 до 50% органа.
Если же повреждение охватило больше половины мозга, тогда стоит говорить о серьезных признаках болезни, носящих стойкий патологический характер.
Но есть и другая сторона медали: часто не слишком квалифицированные специалисты просто злоупотребляют данным диагнозом, не желая глубоко анализировать характер неврологической патологии у ребенка.
В медицине существует классификация недугов, которые можно объединить под термином ОПМ (органическое поражение мозга).
Заболевания, относящиеся к органическим поражениям головного мозга:
Гидроцефалии
Врожденные аномалии развития головного мозга
Детский церебральный паралич ДЦП
Нарушения, вызванные внутриутробными инфекциями
Группа заболеваний, вызванных поражением центральной нервной системы (ЦНС)
Каждый недуг, входящий в эту группу, характеризуется множеством нюансов – имеет свою природу и развивается особым образом
От причины развития болезни во многом зависит и характер его лечения
Существует несколько основных причин возникновения органического поражения головного мозга у детей
Ишемия головного мозга
Симптомы ишемии головного мозга
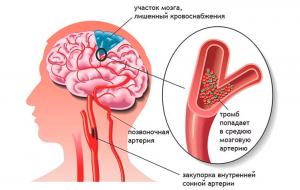
Самостоятельно диагностироватьзаболевание достаточно сложно, так как зачастую ее симптомы не вызывают серьезных опасений у человека. Признаки ишемии головного мозга на ранних этапах:
Далее могут появится такие симптомы, как:
В том случае, если на начальном этапе развития заболевания не предприняты экстренные лечебные меры, ишемия головного мозга быстро прогрессирует. У человека, длительное время страдающего данным недугом, наблюдаются:
Вышеперечисленные признаки свидетельствуют о высокой вероятности приближения инсульта.
Получить консультацию по МРТ диагностике
Консультация по услуге ни к чему Вас не обязывает
Степени ишемии головного мозга
В современной медицинской практике существуют три степени классификации данной патологии.
Первая степень
Первая степень недуга характерна незначительным расстройством умственной деятельности. Как правило, пациенты страдающие ишемией, испытывают определенные трудности с фокусировкой внимания и выполнением задач, требующих сосредоточенности. Явных симптомов, ограничивающих жизнедеятельность, у них не наблюдается, однако, некоторые признаки заболевания уже заметны:
Вторая степень
Третья степень
У пациентов с третьей степенью ишемии наблюдаются расстройства неврологического характера, включая нарушения координации движений, недержание мочи, трудности с ориентированием в пространстве. Нередко возникает дисфункция процессов мышления, речи и памяти. Несвоевременная госпитализация грозит распадом личности, инсультом и кровоизлиянием в мозг.
Диагностика ишемии головного мозга
Крайне важно диагностировать недуг на его ранних стадиях, что значительно сократит сроки лечения и реабилитации пациента. Стоит напомнить о том, что качественное медицинское обследование можно пройти исключительно в клинических условиях. Консультация специалиста и МРТ в Тушино позволят оперативно определить нарушения в системе кровоснабжения и принять эффективные меры для улучшения состояния больного.
Лечение ишемии головного мозга
В связи с тем, что лечение данного заболевания является довольно сложным и длительным процессом, специалисты рекомендуют внимательно отнестись к своему самочувствию и при возникновение каких-либо признаков недуга незамедлительно обращаться за медицинской помощью.
Как правило, лечение ишемии головного мозга сочетают с терапией других органов и систем организма. В процессе терапии не менее важна профессиональная консультация различных специалистов. Невролог в Тушино, обладающий многолетним стажем, поможет не только исключить посторонние симптомы, но и назначить грамотное сопутствующее лечение недуга.
Получить консультацию по приему невролога
Консультация по услуге ни к чему Вас не обязывает