Ишемия органов пищеварения что это
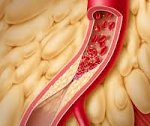
Брюшная жаба – хроническая ишемия кишечника, развивающаяся при нарушении его кровоснабжения вследствие обтурации или спазма брыжеечных сосудов. Проявляется приступами абдоминальных болей после еды, упорными поносами, похуданием. Диагностика включает обзорную рентгенографию брюшной полости, ангиографию мезентериальных сосудов, радиоизотопное исследование ЖКТ, по показаниям – гастродуоденоскопию, колоноскопию и др. Консервативное лечение хронической окклюзии направлено на улучшение микроциркуляции и снятие спазма сосудов; при субкомпенсации и декомпенсации проводятся реконструктивные вмешательства на мезентериальных сосудах.
МКБ-10
Общие сведения
Хроническая окклюзия мезентериальных сосудов (брюшная жаба, брюшная ангина, абдоминальная ишемия, субдиафрагмальная стенокардия) развивается при длительном расстройстве кровообращения в непарных висцеральных ветвях брюшной аорты (брыжеечной верхней или нижней, чревной артериях), приводящем к ишемии кишечника. В клинической гастроэнтерологии и абдоминальной хирургии при проведении целенаправленной ангиографии хроническая окклюзия мезентериальных сосудов в той или иной степени выявляется у 50-75% пожилых пациентов. При полном внезапном тромбозе или эмболии возникает острая окклюзия мезентериальных сосудов и ограниченный инфаркт кишечника.
Причины
Непосредственной причиной брюшной жабы служит спазм или частичная закупорка мезентериальных сосудов. Факторы, способствующие возникновению брюшной жабы, делятся на интравазальные и экстравазальные. Хроническая интравазальная окклюзия чаще развивается в верхней брыжеечной артерии. В большинстве случаев клиника брюшной жабы возникает на фоне атеросклероза брюшного отдела аорты и ее висцеральных ветвей, реже – при изменениях сосудистой стенки, обусловленных неспецифическим аортоартериитом или узелковым периартериитом, гипоплазией, аневризмой, артериовенозными свищами, фибромускулярной гиперплазией стенок висцеральных артерий.
Классификация
В зависимости от локализации окклюзии мезентериальных сосудов врачи-гастроэнтерологи и сосудистые хирурги различают чревную, верхнебрыжеечную, нижнебрыжеечную и смешанную формы брюшной жабы, которые различаются клиническими проявлениями. Чревная форма абдоминальной ишемии характеризуется преобладанием болевого синдрома. При хронической окклюзии верхнебрыжеечной артерии возникает тонкокишечная энтеропатия с преобладающими явлениями абсорбционной и секреторной дисфункции кишечника; в клинических проявлениях брюшной жабы превалируют диспепсические нарушения (отрыжка, изжога, рвота, неустойчивость стула, вздутие живота).
При поражении нижнебрыжеечной артерии развивается толстокишечная колонопатия, при которой преимущественно нарушается моторная функция толстой кишки, что влечет за собой запоры, ишемические колиты. Смешанная форма хронической окклюзии мезентериальных сосудов сочетает поражение нескольких артерий и проявляется соответствующей симптоматикой. По степени выраженности брюшной жабы различают следующие стадии:
Симптомы брюшной жабы
Патология протекает с постоянными болями в различных отделах живота. Возникновение болевого синдрома связано с приемом пищи: боль появляется четко через 20-40 мин после еды. Болевой спазм купируется после приема спазмолитиков, искусственной вызванной рвоты, прикладывания теплой грелки к животу, принятия вынужденного коленно-локтевого положения.
Дисфункция ЖКТ при брюшной жабе характеризуется тошнотой, рвотой, вздутием живота, неустойчивым стулом (при окклюзии верхнебрыжеечной артерии), запором (при поражении нижнебрыжеечной артерии). Прогрессирующая потеря массы тела наблюдается у больных с длительным декомпенсированным течением брюшной жабы. Похудение обусловлено нарушением процессов всасывания в кишечнике, постоянными поносами, воздержанием от еды ввиду выраженных абдоминальных болей. Астено-ипохондрический депрессивный синдром является следствием долгого и безуспешного лечения брюшной жабы.
Диагностика
Диагностика брюшной жабы носит комплексный подход, учитывающий клинические проявления, результаты функционального и рентгенологического обследования. При аускультации живота выслушиваются систолические шумы в точках проекций чревной и брыжеечных артерий. Висцеральный шум отличается от кардиального шума потерей своей интенсивности по мере приближения к сердцу; от аортального – тем, что не выслушивается со спины. Объективным методом функциональной диагностики служит фоноэнтерография – регистрация шумов кишечника.
При подозрении на брюшную жабу обязательно выполняется ангиография мезентериальных сосудов (мезентерикография) или чревного ствола (целиакография), которая позволяет выявить окклюзию, стеноз, постстенотическое расширение артерий, локализацию и степень нарушения проходимости сосудов. При обзорной рентгенографии брюшной полости в ряде случаев удается обнаружить кальциноз брюшной аорты.
Фиброгастродуоденоскопия и колоноскопия при брюшной жабе, как правило, выявляют отек и атрофию слизистой оболочки желудка, двенадцатиперстной и толстой кишки, иногда эрозии и язвы. При исследовании копрограммы обнаруживаются непереваренные мышечные волокна и слизь в большом количестве, что свидетельствует о нарушениях пищеварения и всасывания в кишечнике.
Дополнительно при брюшной жабе могут проводиться термография, сцинтиграфия ЖКТ, реогепатография, УЗИ брюшной полости, УЗДГ брюшной аорты, электромагнитная флоуметрия. В процессе обследования исключаются другие патологические процессы в брюшной полости: гастрит, панкреатит, язвенная болезнь желудка и язвенная болезнь 12-перстной кишки, холецистит.
Лечение брюшной жабы
В стадии относительной компенсации проводится лечение основного заболевания, назначаются спазмолитики, антикоагулянты, препараты, улучшающие кровообращение. При дисбактериозе кишечника уделяется внимание нормализации кишечной микрофлоры. В некоторых случаях эффективной оказывается иглорефлексотерапия. Пациентам рекомендуется дробное питание малыми порциями, исключение грубой и газообразующей пищи.
Оперативное лечение брюшной жабы показано при субкомпенсации и декомпенсации хронической ишемии. Операции при брюшной жабе могут носить условно-реконструктивный и реконструктивный характер. К первой группе вмешательств могут быть отнесены пересечение медиальной ножки или рассечение серповидной связки диафрагмы, высвобождение артерий из фиброзных тяжей, удаление ганглиев солнечного сплетения и др. В число реконструктивных операций на висцеральных ветвях аорты входят декомпрессия чревного ствола; эндартерэктомия, протезирование, дилатация и стентирование чревного ствола или брыжеечных артерий.
Прогноз и профилактика
Послеоперационная летальность при брюшной жабе достигает 1-5%. В 75-90% случаев отмечается постепенный регресс симптомов, нормализация пищеварения и самочувствия. При отсутствии лечения в условиях декомпенсации брюшной жабы может возникнуть ишемический энтерит, энтероколит, некроз кишечника, перитонит. Профилактика хронической окклюзии мезентериальных сосудов требует своевременного лечения сосудистых и экстравазальных заболеваний, приводящих к развитию брюшной жабы.

Подход к лечению в Инновационном сосудистом центре
Своевременная диагностика мезентериальной ишемии позволяет провести адекватное лечение и сохранить человеку жизнь. В нашей клинике при подозрении на мезентериальную ишемии экстренно выполняется ангиография и удаление тромба из артерий кишечника. Только такое лечение дает пациенту шанс остаться в живых. Если прошло достаточно много времени от начала заболевания, то выполняется восстановление кровообращения и лапароскопия, которая позволяет определить необходимость в удалении омертвевших участков кишки. Без лечения погибают все пациенты. С лечением удается спасти больше половины.
Причины острой ишемии кишечника
Клинические формы мезентериального тромбоза
Этот наиболее распространенный вариант ишемии кишечника возникает при уменьшении притока крови к толстой кишке. Чаще всего наблюдается у людей старше 60 лет, хотя может развиться в любом возрасте. Признаками и симптомами ишемии толстой кишки являются кровотечения из заднего прохода и внезапно появившиеся спастические боли в животе.
Этот тип ишемии кишечника, как правило связан с блокированием кровотока в верхней брыжеечной артерии. Он отличается резким началом. Беспокоят сильные боли в животе, тошнота, рвота. Состояние прогрессивно ухудшается и в ближайшие дни наступает гибель пациента.
Хроническая абдоминальная (мезентериальная) ишемия иногда называется кишечной стенокардией (брюшная жаба). Развивается в результате развития атеросклеротических бляшек в артериях кишечника. Процесс этот развивается медленно, жалобы носят характер расстройств пищеварения, спазмов в кишечнике. Потенциально опасным осложнением хронической мезентериальной ишемии является развитие тромбов в пораженных артериях, которые блокируют кровоток и вызывают острую абдоминальную ишемию.
Развивается при тромбозе брыжеечных вен на фоне различных заболеваний органов брюшной полости. При закупорке кишечных вен кровь застаивается в кишечнике, вызывая отеки кишки и кровоточивость слизистой оболочки. Полный блок венозного оттока приводит к гибели участков кишки с развитием перитонита.
Осложнения мезентериального тромбоза
Прогноз при мезентериальной ишемии
Большинство пациентов погибает в течение 2-5 суток с момента начала заболевания, если кровообращение в кишечнике не было восстановлено в ближайшие 6 часов.
При венозном мезентериальном тромбозе возможно постепенное выздоровление, с частичным рубцеванием кишки и развитием хронических энтериитов и колитов. Однако летальность так же высока.
При сегментарном (частичном) мезентериальном тромбозе пациент может выжить, если кишка припаяется к другим органам и не наступит ее перфорация с перитонитом, однако вероятность такого исхода очень небольшая. В последующем у больного может развиться кишечная непроходимость из-за рубцевания погибшей кишки.
При гибели участков кишки необходимо выполнить их удаление во время лапаротомии (открытая операция через живот). Иногда приходится удалять большие по протяженности участки кишки, но это необходимо, так как мертвые и сомнительно-жизнеспособные участки кишки могут распадаться с истечением кишечного содержимого в брюшную полость и развитием гнойного перитонита.
После резекции больших участков кишки может развиться синдром мальабсорбции (нарушения всасывания пищи), что приводит к значительному похуданию пациента, частым поносам и другим кишечным расстройствам. Поэтому наиболее важным в лечении мезентериального тромбоза является восстановление кровообращения в кишечнике, с целью уменьшить размеры его омертвения.
Преимущества лечения в клинике
Диагностика
 Жалобы
Жалобы
При возникновении острого нарушения кровотока по кишечнику у пациента развиваются сильнейшие боли в животе. Боли носят схваткообразный характер. и первые 2-3 часа остаются очень интенсивными. Живот в это время не вздут, перистальтика (кишечные шумы) резко ослаблена, при пальпации живот слегка болезненный, но не напряженный.
УЗИ брюшной аорты
Своевременная диагностика является залогом успеха в лечении абдоминальной ишемии, но она очень сложна. Учитывая, что возможность спасти жизнь при этой патологии имеется только в первые часы заболевания диагностика должна быть срочной и точной. Мезентриальный тромбоз можно спутать с любым острым заболеванием брюшной полости. Диагноз ставится методом исключения. В первую очередь необходимо исключить прободную язву, острый панкреатит, кишечную непроходимость. Наличие у пациента мерцательной аритмии, инфарктов в анамнезе, атеросклероза нижних конечностей позволяют предположить мезентериальный тромбоз. После исключения острых заболеваний брюшной полости проводятся специфические исследования для диагностики непроходимости сосудов брыжейки.
УЗИ брюшной аорты позволяет выявить тромбоз брыжеечной артерии или чревного ствола. Преимуществом метода является его быстрая доступность и отсутствие осложнений. Брюшная аорта осматривается в продольном и в поперечном срезе в режиме цветового картирования. Определяется скорость кровотока по аорте и ее ветвям. Метод обладает достаточно высокой чувствительностью, но его результаты зависят от опыта врача, проводящего исследование и правильной интерпретации полученных данных.
 Мультиспиральная компьютерная томография с ангиографией
Мультиспиральная компьютерная томография с ангиографией
Мультиспиральная компьютерная томография аорты и ее ветвей позволяет точно оценить состоянии брыжеечных сосудов и помочь правильной постановке диагноза. Признаками острой мезентериальной непроходимости является отсутствие контрастирования брыжеечных артерий со слабым развитием коллатеральных сетей кровообращения. При соответствующих жалобах и клинической картине компьютерная томография позволяет поставить точный диагноз в большинстве случаев мезентериального тромбоза. Требуется внутривенное введение контраста и детальный анализ полученных изображений.
 Рентгеновская ангиография
Рентгеновская ангиография
Хронические сосудистые болезни кишечника (K55.1)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Клинические понятия, включенные в данную подрубрику:
1. Хронический ишемический:
— колит;
— энтерит;
— энтероколит.
2. Ишемическое сужение кишечника.
3. Мезентериальный (ая):
— атеросклероз;
— сосудистая недостаточность.
Примечания
2. В последние годы было введено такое понятие, как «хроническая ишемическая болезнь органов пищеварения» (Звенигородская Л. А., 2001).
Хроническая ишемическая болезнь органов пищеварения – заболевание, возникающее при нарушении кровообращения по непарным висцеральным ветвям брюшной аорты (чревному стволу, верхней и нижней брыжеечной артериям), клинически проявляющееся болями в животе, обычно возникающими после приема пищи, нарушениями моторно-секреторной и абсорбционной функции кишечника и у части больных – прогрессирующим похуданием.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
II стадия – характеризуется выраженным нарушением функции кишечника и болью в животе после приема пищи.
III стадия – проявляется нарушением функции кишечника, постоянными болями в животе, прогрессирующим похудением.
Классификация развития хронической ишемической болезни органов пищеварения (ХИБОП)
I – стадия компенсации:
— IA – стадия бессимптомного течения; на УЗИ выявляются локальные изменения гемодинамики;
— IБ – стадия микросимптоматики; наблюдается возникновение ишемического синдрома вследствие функциональной перегрузки (развиваются локальные гемодинамические нарушения с тенденцией к снижению уровня функциональной и коллатеральной компенсации).
II – стадия субкомпенсации. Ишемия возникает вследствие функциональной нагрузки на органы пищеварения. С помощью УЗИ выявляют локальные гемодинамические сдвиги с различным поражением сосудов. При приеме пищи отсутствует гиперемическая реакция или она носит парадоксальный характер.
III – стадия декомпенсации. При УЗИ диагностируются различные поражения сосудов брюшной полости с развитием локальных и системных гемодинамических нарушений при выраженном снижении уровня функциональной и коллатеральной компенсации.
IV – стадия язвенно-некротических изменений органов пищеварения. При УЗИ диагностируются различные поражения сосудов брюшной полости с развитием локальных и системных гемодинамических нарушений и отсутствием функциональной и коллатеральной компенсации.
Клиническая классификация ишемического колита (считается наиболее приемлемой в настоящий момент):
— обратимая ишемическая колонопатия;
— преходящий язвенный ишемический колит;
— хронический язвенный ишемический колит;
— стриктура толстой кишки;
— гангрена толстой кишки.
Этиология и патогенез
Общее представление о хронической ишемии кишечника (Марстон А.)
Клиника ишемического энтероколита или колита возникает при поражении 2-3 мезентериальных артерий. Поскольку поражения тонкой кишки встречаются реже, в большей половине случаев речь идет о колите. Поражается, как правило, селезеночный угол толстой кишки и верхняя часть сигмовидной, что обусловлено анатомическими особенностями кровоснабжения толстой кишки.
Наиболее частые локализации:
— прямая и сигмовидная кишка (20%);
— нисходящая ободочная кишка (20%);
— селезеночный угол (11%);
— сочетание вышеперечисленных локализаций (14%);
— только прямая кишка (6%);
— восходящая ободочная кишка (8%).
Эпидемиология
Возраст: преимущественно пожилой
Соотношение полов(м/ж): 1
Примерно 1 из 2000 случаев госпитализации приходится на ишемический колит. Ишемический колит обнаруживается примерно в 1 из 100 эндоскопий. Мужчины и женщины страдают в равной степени. Более чем 90% случаев приходится на людей в возрасте старше 60 лет.
Частота возникновения абдоминального ишемического синдрома достаточно высока: выявляется в 75,5% случаев при аутопсии умерших от ишемической болезни сердца, вследствие атеросклероза церебральных артерий и/или сосудов нижних конечностей, также выявляют атеросклероз брюшной аорты и ее непарных висцеральных ветвей.
Частота стенозирующих поражений висцеральных ветвей брюшной аорты по данным аутопсии варьируется от 19,2% до 70%, по данным ангиографии – от 4,1% до 53,5%.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
— боли могут купироваться нитроглицерином и/или папаверином.
2. Дисфункция кишечника
Отмечается в 88% случаев и проявляется нарушением секреторной и абсорбционной функций тонкого кишечника (метеоризм, неустойчивый стул, частый жидкий стул), а также нарушением эвакуаторной функции толстой кишки с упорными запорами.
4. Кровотечение из нижних отделов кишечника
Встречается в 62% случаев, но более характерно для острой ишемии. Эпизоды скрытой кровопотери могут длиться от суток до нескольких месяцев, что усугубляет анемию, возникающую вследствие недостаточности питания. Кровотечение в 85% случаев бывает незначительным и в 90% купируется самостоятельно.
При физикальном обследовании обнаруживаются:
— признаки недостаточности питания;
— боль, непропорциональная усилиям при пальпации;
— легкая, диффузная болезненность в той или иной области живота;
— отсутствие симптомов раздражения брюшины (защитных, охранительных симптомов);
— наличие систолического шума в эпигастральной области;
— признаки атеросклеротического поражения периферических сосудов (шумы над сонной артерией, изменения пульса, признаки ишемии сосудов ног, признаки церебральной ишемии, ишемической болезни сердца).
Диагностика
5. УЗИ (чувствительность 50-75%). На начальной стадии, ишемии кишечника может показать усиление перистальтики, которое затем нормализуется. Стенки кишки становятся утолщенными и узловатыми. Очаги кровоизлияния и отеки приводят к выявлению области (-ей) пониженной эхогенности в стенках кишечника.
6. УЗДГ (чувствительность 80%). Метод особенно эффективен при подозрении на стеноз нескольких сосудов.
УЗДГ не рекомендуется проводить при острой ишемии, ожирении, кишечной непроходимости, когда нарушение кровотока можно выявить только в проксимальных отделах.
Высокую прогностическую ценность имеют отклонения от нормы пиковой систолической скорости кровотока (S), которая ориентировочно составляет более 275 см/с для ВБА или 200 см/с для НБА (по некоторым данным > 300 см/с).
Нормальная скорость после приема пищи должна увеличиться примерно на 20% и более.
Ненормальный постпрандиальный ответ интерпретируется как увеличение пиковой систолической скорости менее чем на 20%.
Тяжелым считает стеноз артерий, составляющий более чем 60-70%, который выявляется при триплексном сканировании. При этом на допплерограмме ниже места поражения ламинарный поток исчезает и появляется турбулентный поток.
11. Алиментарные провокационные пробы основаны на тесной взаимосвязи болевого синдрома или дисфункции кишечника с приемом пищи.
Проба Миккельсена – пациенту выпивает литр молока в течение часа, появление болей при этом свидетельствует об ишемическом генезе заболевания.
Проба регулярного приема пищи обычной калорийности с исключением острых блюд (4-разовое питание).
Некоторые авторы предлагают проводить физические пробы – поднятие тяжестей, длительный физический труд в наклонном положении (стирка белья, мытье полов), быстрая ходьба, бег, подпрыгивание на месте, велоэргометрическую пробу для выявления экстравазальной компрессии чревного ствола.
Существуют также лекарственные пробы, провоцирующие проявления ИК (вазоспастические средства) и ликвидирующие его (вазодилататоры).
Диагноз брыжеечной ишемии часто является вызовом для клиницистов и рентгенологов. Пациенты с воспалительными заболеваниями кишечника и инфекционными колитами могут иметь сходные признаки и симптомы, в том числе спазмы, боли в животе, диарею, примесь крови в стуле. Утолщение стенки кишки является общей находкой для всех трех видов заболеваний, однако, структура сосудистого распределения кровотока иногда может сузить круг дифференцируемых заболеваний.
Проблема ишемической болезни органов пищеварения в детском возрасте
Ишемическое поражение органов желудочно-кишечного тракта развивается в результате снижения объемной скорости кровотока в аорте или в непарных висцеральных артериях. Рассмотрены подходы к диагностике и лечению ишемической болезни органов пищеварения. Приве
Ischemic affection of gastrointestinal apparatus occurs as a result of reduction of volume blood flow velocity in aorta, or in unpaired visceral arteries. Approaches to diagnostics and treatment of digestive apparatus ischemic disease were considered. Clinical examples were given.
.jpg)
Понятие об ишемической болезни органов пищеварения как о хроническом заболевании сформировалось сравнительно недавно. Если говорить об истории медицины, первые анатомические описания окклюзии сосудов брюшной полости относятся к середине ХIХ века; в 1843 г. F. Tiedemann выявил закупорку верхней брыжеечной артерии, приведшей к инфаркту кишечника, в 1869 г. G. Ghiene дал описание окклюзий всех непарных висцеральных артерий, далее в 1883 г. С. Thane на аутопсии выявил изолированную облитерацию чревного ствола. Первое клиническое описание болезни J. Schnitzler относится к 1901 г., а в 1903 г. G. Bacelli вводит в клиническую практику термин «angina abdominalis». С начала широкого применения ангиографии в 1960-х гг. появляются множественные описания случаев ишемических поражений органов желудочно-кишечного тракта. Чаще всего в литературе употребляются термины «ишемическая болезнь органов пищеварения», «хронический абдоминальный ишемический синдром», «хроническая ишемия кишечника» и несколько устаревшие «брюшная жаба», «брюшная ангина».
Истинная распространенность заболевания до сих пор неизвестна, однако считается, что у пациентов в возрасте от 0 до 59 лет она составляет 2% всех случаев заболеваний желудочно-кишечного тракта, а у больных старше 60 лет — 14% от всех неопухолевых поражений пищеварительной системы. Подобный рост ишемических поражений в старшем возрастном периоде связан с атеросклеротическим поражением сосудов.
Причиной снижения объемной скорости кровотока в артериях могут быть врожденные пороки развития сосудов; аплазия или гипоплазия артерий/аорты, врожденный стеноз артерий/аорты. Кроме того, сужение просвета сосуда может быть обусловлено сдавлением извне; медиальной ножкой диафрагмы, серповидной связкой диафрагмы, увеличенными чревными лимфатическими узлами, структурами чревного нервного сплетения, рубцовыми изменениями окружающих сосуды тканей, а также вследствие узелкового периартериита, облитерирующего эндартериита, атеросклероза или за счет спастического состояния неизмененных артерий при никотиновой интоксикации и/или переедании.
Тяжесть клинических проявлений зависит не от степени стеноза или количества пораженных артерий, а от адекватности коллатерального кровотока (именно поэтому при поражении парных сосудов ишемические поражения не развиваются) и степени выраженности циркуляторных нарушений в данном артериальном бассейне. Клинические проявления всегда определяются регионом нарушенного кровообращения.
Верхняя мезентериальная артерия обеспечивает кровоток в поджелудочной железе и части двенадцатиперстной кишки, тощей и подвздошной кишке, слепой кишке и червеобразном отростке, восходящей толстой и большей части поперечно-ободочной кишки. Хроническая ишемия в регионе верхней мезентериальной артерии сопровождается клиникой дуоденита, панкреатита, энтерита, возможно даже развитие синдрома мальабсорбции, проявление терминального илеита, колита.
Нижняя мезентериальная артерия кровоснабжает часть поперечно-ободочной кишки, нисходящую ободочную кишку, сигмовидную кишку, часть прямой кишки. Поражение в данном регионе характеризуется клиникой ишемического колита.
Помимо типичных органных масок, вне зависимости от уровня снижения объемной скорости кровотока, для ишемической болезни органов пищеварения существуют общая клиническая симптоматика. Так, в начальной стадии на фоне привычных симптомов хронических заболеваний желудочно-кишечного тракта, у больных после обильной еды начинает появляться вздутие живота с неопределенными болями, кратковременно возникают парезы кишечника. Состояние в этих случаях улучшается после приема спазмолитиков (Но-шпа, папаверин и т. п.), тепловых процедур. При прогрессировании заболевания боли возникают уже при умеренном объеме принятой пищи, через 1–2 часа после еды, резкие, иногда кинжальные, неопределенной локализации, сопровождаются метеоризмом, диареей. На этой стадии формируется классический синдром «angina abdominalis» — спастические боли в эпигастрии через 20–60 минут после еды, особенно обильной, иррадиация в спину и/или по всему животу. Больные в этот момент беспокойны, пытаются занять вынужденное положение, бесконечно его меняют, не находя облегчения ни в одном из них. При осмотре пациента отмечается расхождение между выраженностью жалоб и практически отсутствием болевой симптоматики при пальпации живота. Подобные эпизоды зачастую расценивают как симуляцию или приравнивают к психосоматическим расстройствам. При дальнейшем прогрессировании заболевания больные отказываются от еды из-за страха возникновения болей и при этом теряют в весе. На органном уровне типично в эту стадию образование одиночных или множественных торпидных язвенных дефектов на слизистой оболочке желудка, двенадцатиперстной кишки, тонкой или толстой кишки, возможно развитие гемоколита, синдрома мальабсорбции.
Диагностика
Ишемическую болезнь органов пищеварения необходимо исключать при рефрактерном течении «основного заболевания» на фоне традиционной или проградиентной терапии, при постоянных выраженных болях в эпигастрии, усиливающихся после еды и/или физической нагрузки, наличии приступов «angina abdominalis», несоответствии самооценки (пациент чувствует себя тяжелобольным) объективным данным (при пальпации живота болезненность мало выражена). В анамнезе возможны оперативные вмешательства, которые не принесли облегчения. При пальпации живота, как правило, специфических особенностей не отмечается; определяется разлитая болезненность в эпигастрии, по ходу кишечника. Иногда удается выявить пульсацию сосудов. К сожалению, аускультация практически не используется при осмотре живота, а именно она позволяет получить убедительные данные за сужение сосудистого русла магистральных артерий — систолический шум между мечевидным отростком и пупком.
Инструментальная диагностика: признаки стеноза (при стенозе аорты или стенозе магистральных сосудов близко от аорты) можно заподозрить при скрининговом ультразвуковом исследовании (УЗИ) органов брюшной полости в обычном режиме при локации абдоминальных сосудов (рис. 2), диагноз подтверждается при допплерографии сосудов брюшной полости, по возможности, проводится дуплексное или триплексное сканирование сосудов. До сих пор самым надежным и информативным методом диагностики, но, увы, и самым нагрузочным для пациента является ангиография.
Лечение
Проводится терапия основного заболевания — «органной маски». При длительно существующей ишемии неизбежно развивается хронический процесс в ишемизированном органе, однако необходимо учитывать, что в основе его развития лежат преимущественно дистрофические изменения. Кроме того, вне зависимости от уровня поражения больным рекомендуется регулярный и частый прием пищи небольшими порциями, исключаются продукты, вызывающие метеоризм. После еды показан отдых в положении лежа и с теплой грелкой на животе. Рекомендуется ограничение физической нагрузки. Из медикаментозных препаратов в начальной стадии заболевания назначаются спазмолитики и средства, нормализующие кровообращение; Но-шпа, Эуфиллин, Курантил, Трентал и т. п. в возрастных дозировках, короткими курсами. При прогрессировании заболевания назначаются сосудорасширяющие препараты в возрастных дозировках; Сустак, Нитронг — 2 раза/день, Нитросорбид или Кордарон — 3 раза/день, можно назначать препараты продленного действия типа Моночинкве ретард 1 раз/день. Лечение курсовое — 2–3 недели, в среднем 4–5 курсов/год. При обильном приеме пищи — ферментные препараты. При ухудшении состояния сосудорасширяющие препараты применяются постоянно и решается вопрос о хирургическом лечении.
Клинические примеры
Пример № 1
Ирина М., 16 лет. Девочка находилась под наблюдением гастроэнтеролога с 13 лет, когда впервые поступила в детскую больницу с жалобами на интенсивные боли в эпигастрии, отдающие в правое подреберье и спину, иногда опоясывающие, ночные боли. Боли не купировались приемом спазмолитиков, антацидных препаратов. Диспепсические расстройства были выражены умеренно, стул нормальный.
Согласно анамнезу болезни, больной себя считает в течение 2 недель, когда на фоне ОРВИ (ларинготрахеит), протекавшего с приступами мучительного кашля, появились боли в животе. Амбулаторно наблюдалась педиатром, назначены Но-шпа, Алмагель, Анальгин, улучшения не получено. Осмотрена хирургом — данных за острую хирургическую патологию со стороны органов брюшной полости не выявлено. По результатам ультразвукового исследования (УЗИ) получены признаки дискенезии желчевыводящих путей. Для углубленного обследования девочка направлена в стационар.
Анамнез жизни: девочка из семьи с отягощенной наследственностью по заболеваниям органов пищеварения; у отца — язвенная болезнь двенадцатиперстной кишки, Н. рylori (+), у сестры — хронический гастродуоденит Н. рylori (-). Девочка от второй беременности с токсикозом второй половины. Роды вторые срочные, вес 3500 г, рост 51 см. На первом году жизни наблюдалась невропатологом по поводу перинатальной энцефалопатии. Росла и развивалась соответственно возрасту, до 7 лет практически не болела. В 7 лет перенесла сотрясение головного мозга, после которого стала жаловаться на головные боли и боли в области сердца. В 13 лет, за 5 месяцев до госпитализации, наблюдалась хирургом по поводу вдавленного перелома грудины вследствие падения с высоты. После травмы боли в сердце участились.
Согласно объективным данным, девочка правильного телосложения, пониженного питания. Кожа, слизистые без особенностей. Множественные стигмы дизэмбриогенеза. Функциональный систолический шум. Живот мягкий, положительный симптом Менделя, умеренная болезненность в эпигастрии, положительные пузырные симптомы. Стул, диурез нормальный.
Результаты обследования показали, что общеклинические данные в пределах нормы. Обследование методом эхокардиографии показало наличие в полости левого желудочка добавочной хорды и умеренно выраженную дисфункцию папиллярных мышц.
Осмотр невропатолога: астеноневротический синдром. Осмотр кардиолога: вегетососудистая дистония. УЗИ брюшной полости: отмечены мелкие гиперэхогенные включения в ткани поджелудочной железы. Реогастрография: кислотообразующая функция желудка повышена. Фиброгастродуоденоскопия (ФГДС): эрозивный антральный гастрит Н. рylori (+).
Пациентка получала следующее лечение: режим, диета 1в, эрадикационная терапия, Алмагель, физиотерапия, симптоматическое лечение. На фоне проводимого лечения самочувствие несколько улучшилось. Однако за время госпитализации, в течение 3 недель, девочка неоднократно жаловалась на приступы сильных болей в животе, при объективном осмотре болевые симптомы в это время практически не определялись. Девочка осмотрена заведующим отделением, состояние расценено как симуляция по причине нежелания посещать школу. Пациентка выписана под наблюдение гастроэнтеролога.
Чревный ствол: устье отчетливо сужено до 0,15–0,2 см, с постстенотическим расширением до 0,8 см, кровоток резко ускорен, турбулентный до 3 м/с.
Пример № 2
Елена С., 14 лет, обратилась к врачу по поводу сильных рецидивирующих болей в животе с преимущественной локализацией в верхнем отделе. При осмотре пациентки была отмечена пульсация в эпигастральной области, при пальпации эпигастрия пульсация брюшной аорты расценена как выраженная. Аускультативно — систолический шум в эпигастрии. На скрининговом УЗИ брюшной полости (рис. 4) было выявлено изменение строения брюшного сегмента аорты — выраженное расширение верхних отделов и аномальное отхождение артерий. Для сравнения ниже приведена эхограмма нормального отхождения сосудов брюшной полости (рис. 5). В связи с выявленной сосудистой патологией больная была направлена на углубленное обследование, по итогам которого выявлен сочетанный порок развития сосудов брюшной полости — стеноз аорты и стеноз чревного ствола и было рекомендовано хирургическое лечение.
Литература
С. В. Рычкова*, доктор медицинских наук, профессор
В. П. Новикова**, доктор медицинских наук, профессор
* ГБОУ ВПО СЗГМУ им. И. И. Мечникова МЗ РФ,
** ГБОУ ВПО СПбГМПУ МЗ РФ, Санкт-Петербург
 Жалобы
Жалобы Мультиспиральная компьютерная томография с ангиографией
Мультиспиральная компьютерная томография с ангиографией Рентгеновская ангиография
Рентгеновская ангиография

.gif)
.gif)
.jpg)
.jpg)
.jpg)