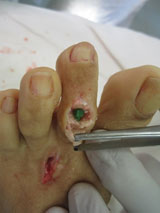
Искривляются пальцы на ногах что делать
Другие деформации 2, 3 и 4-го пальцев стопы
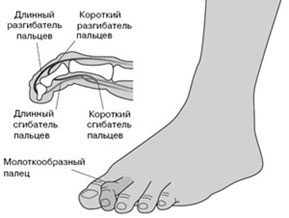
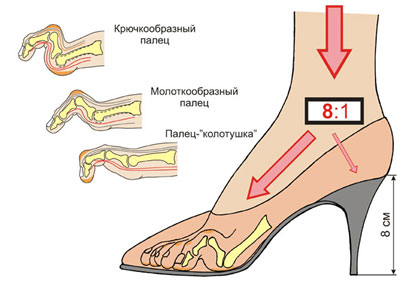
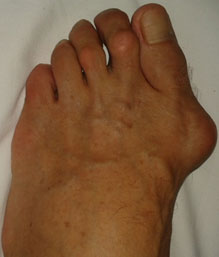
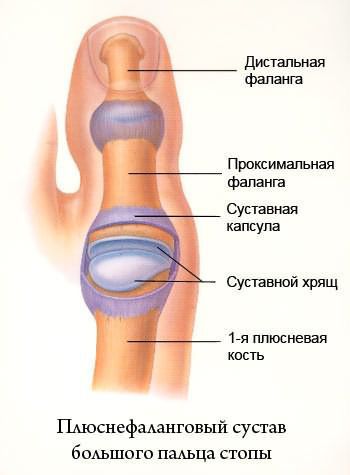
Молоткообразная деформация 2, 3, 4-го пальцев стопы – деформация (чаще 2, 3-го), при которой пальцы искривляются в виде молотка. При этой патологии проксимальная фаланга разогнута в плюснефаланговом суставе, средняя согнута в межфаланговом суставе.
Изолированно молоткообразная деформация встречается редко. Чаще сочетается вальгусным отклонением первого пальца стопы и поперечным плоскостопием.
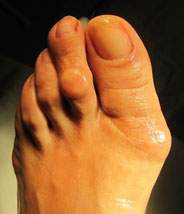
Когтеобразная (крючкообразная) деформация – палец искривляется в виде крючка. Проксимальная фаланга разогнута в плюснефаланговом суставе, остальные 2 согнуты в межфаланговых.
Палец-«колотушка» — искривление в виде молоточка. Ногтевая фаланга согнута в дистальном межфаланговом суставе.
Все вышеперечисленные виды искривлений могут быть мягкими (нефиксированными) и фиксированными (ригидными).
Причины деформаций
Клиническая картина
Диагностика
Клинический осмотр пациента ортопедом, жалобы, рентгенография ступни.
Консервативное лечение
Применяется при начальной стадии патологии, когда деформация еще нефиксированная, мягкая. Применяются ортопедические стельки, разные другие ортопедические приспособления, мази и таблетки НПВС, назначается лечебная гимнастика.
Все эти методы не выпрямляют пальцы, только приостанавливают прогресс патологии.
Когда деформация ригидная, консервативные методы неэффективны и возникает необходимость применения хирургических методов лечения.
Хирургическое лечение
Хирургическое лечение включает операции на мягких тканях и костных структурах.
Когда деформация пассивно вручную устраняется, тенотомия или удлинение сухожилия могут быть достаточными для коррекции деформации. Их можно сочетать с релизом капсулы и связочного аппарата на уровне плюснефалангового сустава.
При ригидной деформации возникает необходимость костных операций:
Не теряйте время и деньги! Не рискуйте своим здоровьем!
Обращайтесь к квалифицированному ортопеду при первых же симптомах заболевания. В нашей клинике мы поможем Вам быстро избавиться от вашего недуга.
Видеоотзыв
Что такое вальгусное отклонение 1 пальца? Причины возникновения, диагностику и методы лечения разберем в статье доктора Валеева М. М., травматолога со стажем в 37 лет.
Определение болезни. Причины заболевания
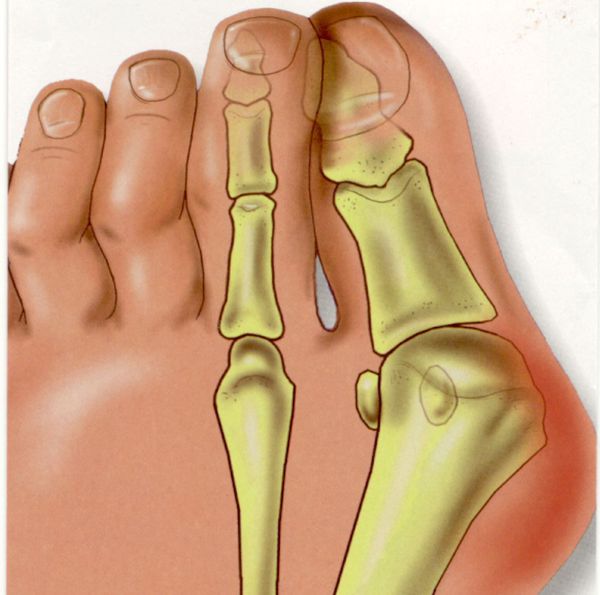
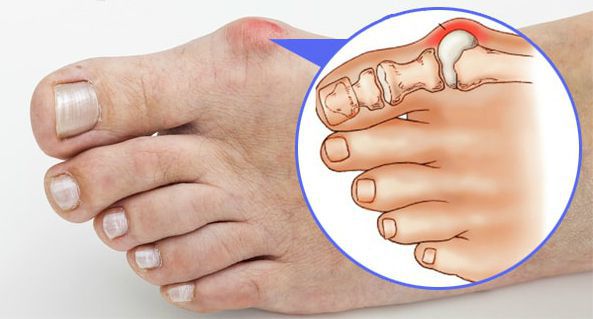
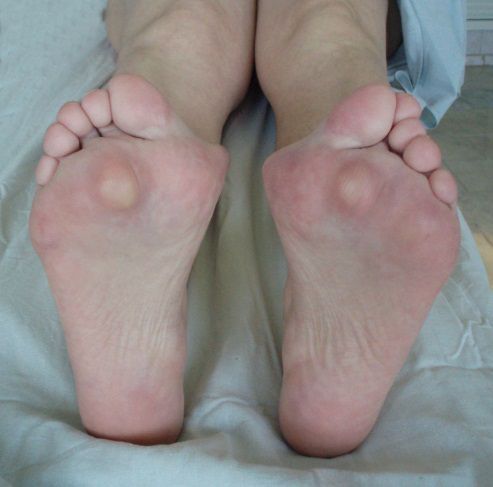
Вальгусное отклонение первого пальца — прогрессирующее дистрофическое заболевание стопы, при котором большой палец отклоняется наружу, а в области его сустава образуется экзостоз или «шишка». Помимо косметического дефекта, деформация приводит к нарушению ходьбы, вызывает боль и часто требует хирургического вмешательства. Пациенты с патологией не могут носить обычную обувь, а на тяжёлых стадиях — и ортопедическую. Это приводит к снижению подвижности и нарушению психологического равновесия больного.
Симптомы вальгусного отклонения 1 пальца
На начальной стадии заболевание протекает без симптомов. Позже па циенты замечают, что обувь начала давить, натирать и быстрее изнашиваться. Затем в области большого пальца формируется «шишка», которая вызывает дискомфорт при продолжительной ходьбе. Увидеть искривление большого пальца в этот период можно, только если тщательно разглядывать стопу. В дальнейшем угол отклонения увеличивается, что приводит к нарастанию симптомов:
Патогенез вальгусного отклонения 1 пальца
Ношение неудобной обуви ведёт к неравномерному распределению нагрузки на стопу. Кроме того, давление усиливается из-за разрушения соединительной ткани и слабости капсульно-связочного аппарата. В результате развивается распластанность переднего отдела стопы и поперечное плоскостопие.
Изменение формы стопы запускает механизм развития вальгусной деформации большого пальца.
В патологический процесс вовлекаются мышечные, костные и капсульно-сухожильные образования стопы. В результате мышечного дисбаланса смещаются сесамовидные кости (мелкие кости, которые принимают на себя нагрузку при ходьбе) и первая плюсневая кость с последующим отклонением большого пальца.
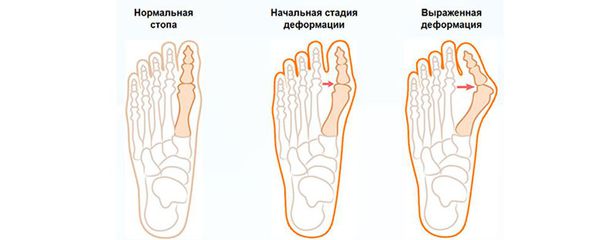
Классификация и стадии развития вальгусного отклонения 1 пальца
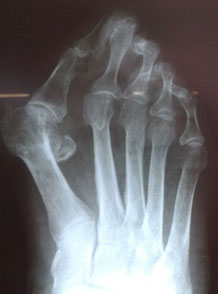
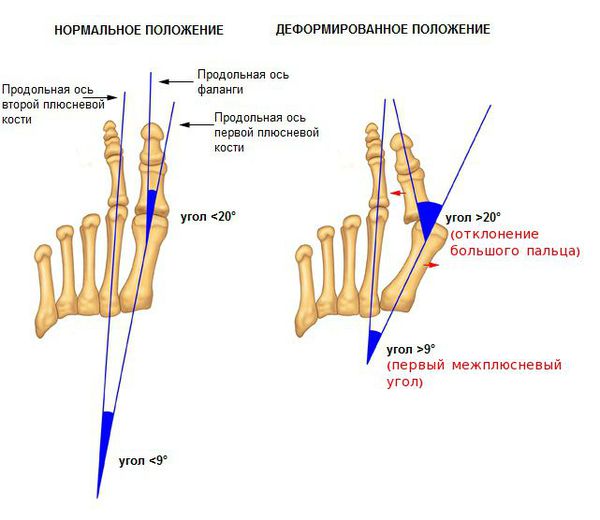
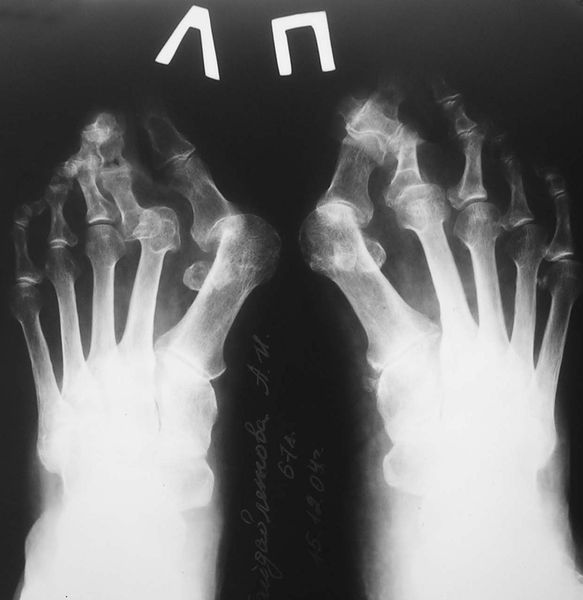
На основе данных рентгенографии выделяют три стадии заболевания. Степень деформации определяют на основании величины углов между первой и второй плюсневыми костями (межплюсневый угол) и отклонением большого пальца стопы.
Осложнения вальгусного отклонения 1 пальца
Постоянное давление на капсулу первого плюснефалангового сустава приводит к воспалению синовиальных сумок (синовиту). Патология проявляется гиперемией кожи, отёчностью, болями в области сустава. Иногда синовит усугубляется образованием синовиального свища (канала, соединяющий полости тела), который приводит к инфицированию сустава.
Диагностика вальгусного отклонения 1 пальца
Появление первых симптомов заболевания требует незамедлительного обращения к врачу-ортопеду. Диагностика при вальгусном отклонении большого пальца включает:
1. Уточнение симптомов и сбор анамнеза. Распространённая жалоба пациентов — появление «шишек», иногда болезненных. На поздней стадии заболевания к ним добавляется омозоленность, также причиняющая боль.
3. Рентгенография. Обследование, выполненное в положении стоя и в двух проекциях, позволяет детализировать степень деформации и выбрать дальнейшую тактику лечения. Основное значение при анализе данных рентгенограмм играют следующие показатели:
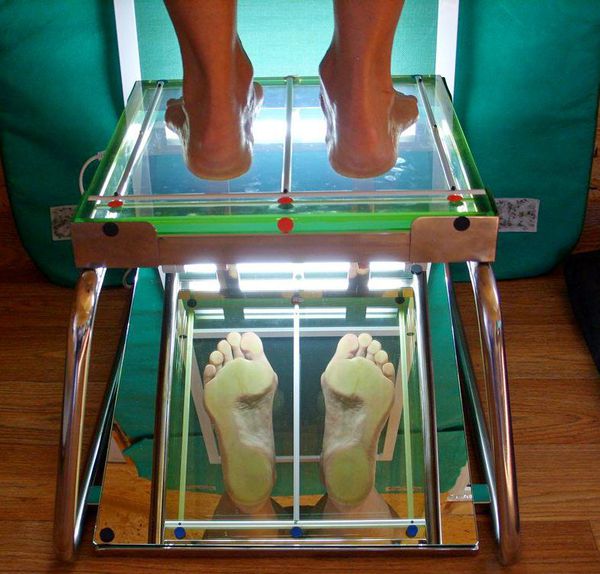
4. Плантография — снимок отпечатка подошвы стопы, выполненный с помощью сканирования на специальном устройстве (плантографе). Исследование включает получение отпечатков обоих стоп как в норме, так и с нагрузочной пробой, и дальнейший анализ этих снимков.
Лечение вальгусного отклонения 1 пальца
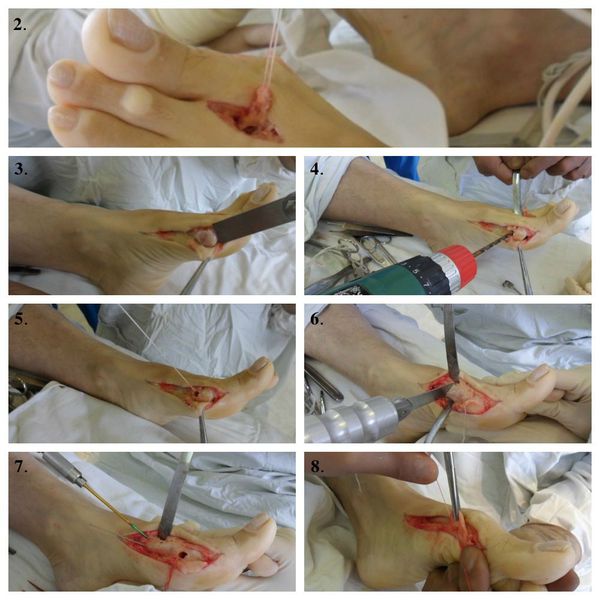
Этапы операции по реконструкции переднего отдела стопы при помощи миотенопластики:
1. Стопы до операции.
2. Выделение сухожилия мышцы, отводящей первый палец.
3. Удаление головки первой плюсневой кости (операция Шаде).
4. Создание канала для проведения сухожилия мышцы, отводящей первый палец.
5. Проведения в канал сухожилия мышцы, отводящей первый палец.
6. Проксимальная клиновидная остеотомия.
7. Остеосинтез (соединение) костных фрагментов первой плюсневой кости.
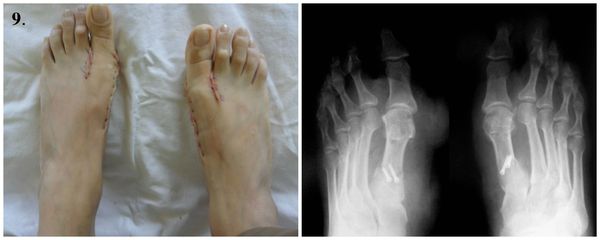
9. Стопы сразу после операции.
Из стационара пациента выписывают, как правило, менее, чем через неделю после операции. Ш вы снимают на 12-14 сутки. После операции пациент в течение месяца использует ортопедическую обувь Барука с подошвой клиновидной формы для разгрузки переднего отдела стопы. Её носят от двух до восьми недель в зависимости от сложности проведённой операции.
В среднем через два месяца пациент может носить обычную обувь и возвращается к привычному образу жизни. Однако д о полугода с момента операции нежелательно носить обувь на каблуках более трёх сантиметров. Для профилактики рецидивов следует носить стельки. Выводы об успешности операции можно делать через три-четыре месяца (в тяжелых случаях — через полгода) на основании контрольных рентгенологических снимков.
Прогноз. Профилактика
Как правило, данное заболевание носит наследственный характер. Если у ближайших родственников выявлена деформация переднего отдела стопы, то профилактика должна включать:
Действенным способом профилактики также является регулярная гимнастика для стоп, которая поможет укрепить мышцы и связки. Для упражнений потребуется 5-10 минут ежедневно:
Деформация пальцев стоп
Деформация стоп является достаточно распространенным заболеванием, с которым пациенты обращаются за медицинской помощью. Она может затрагивать как отдельно взятый, так и сразу все пальцы. Особенно к деформации склонен большой палец. Это происходит из-за неравномерной нагрузки мышц, приводящей к постепенной, но неуклонной деформации сустава. Причинами подобного недуга наиболее часто становятся:
Деформированные косточки пальцев стоп выглядят не эстетично, а кроме того, являются болезненными, сопровождаются неприятными натоптышами, мозолями, трофическими нарушениями мягких тканей. Помимо внешних изменений появляются проблемы со связками, сухожилиями, суставами, костями. Это чревато куда более серьезными недугами, нежели легкий дискомфорт. Развиваются:
Виды деформации пальцев стоп
Существует искривление пальцев в разных ипостасях. Отклонения бывают:
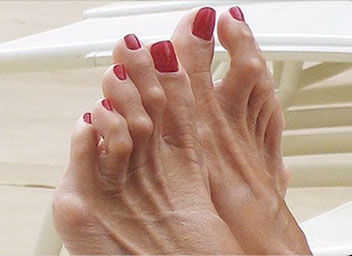
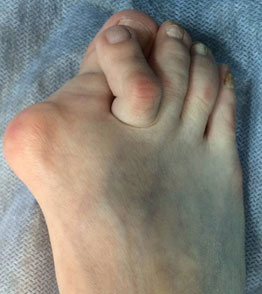
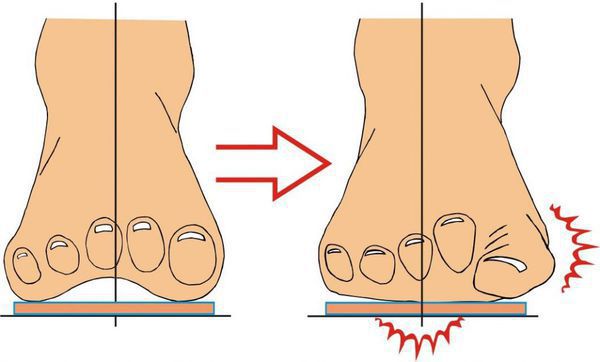
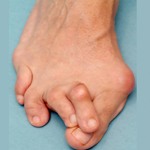
1. Вальгусное отклонение первого пальца. При вальгусной деформации большой палец будто отделяется от стопы, а внутри у его основания появляется неприятный нарост. Стопа становится широкой с уплощенным сводом.
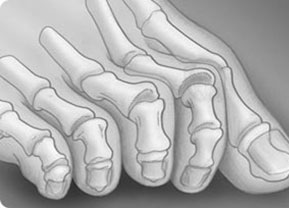
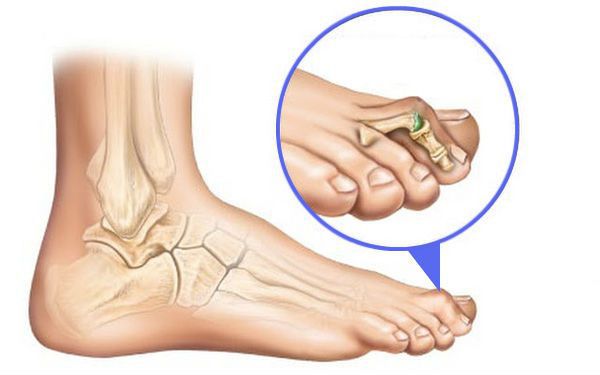
2. Молоткообразные деформации пальцев стоп. Характерны для II – IV пальцев, проявляется нетипично согнутым положением пальцев в плюсне-фаланговых суставах с формированием болезненных мозолей на тыльной поверхности плюсне-фаланговых суставов.
3. «Стопа портного». Загиб мизинца вовнутрь, а плюсневой пятой кости наружу. Искривление доставляет массу неудобств новой формой.
4. Когтеобразные. Характерны для всей стопы, кроме большого пальца. Пальцы невольно закрепляются в загнутом к низу положении, подобно когтям животных.
Прогрессирование патологий перечисленных видов способно причинить ощутимый дискомфорт как при надевании обуви, так и в свободном состоянии. Деформация стопы и «шишки» на пальцах с годами только усиливаются, если вовремя не принять терапевтических мер.
Как лечить искривления ножных пальцев
Терапия предполагает коррекцию стопы путем правильного подбора обуви и ортопедических вспомогательных аксессуаров – стелек, супинаторов, корректоров, межпальцевых вставок, валиков. Для снятия болезненных ощущений на фоне возрастающего воспаления используются обезболивающие, противовоспалительные лекарственные препараты, а также процедуры физиотерапии – качественный полноценный массаж и составленный курс гимнастики для стоп, ванночки, рациональный режим нагрузки на стопу.
Если деформация стопы препятствуют полноценной жизнедеятельности человека, причиняя боль, изматывающий дискомфорт показано хирургическое лечение. Цель операции – устранить деформацию стопы и тем самым избавить пациента от боли.
После того как проведено комплексное лечение деформации пальцев стоп, во избежание возвращения дефекта обязательно показано ношение удобной ортопедической обуви, стелек. Это залог дальнейшей жизни без боли, дефектов, патологического дискомфорта.
Клинические примеры
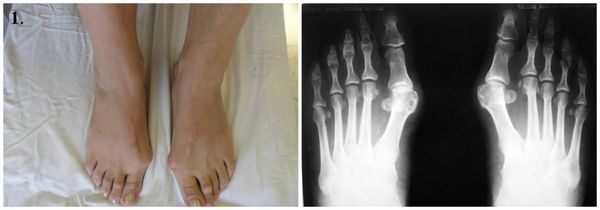
Плоско-вальгусная деформация обеих стоп с вальгусным отклонением первого пальца
Рис.1 А – внешний вид плоско-вальгусной деформации обеих стоп с вальгусным отклонением первого пальца; Б – внешний вид стоп после хирургического лечения.
Ревматоидная стопа
А – внешний вид ревматоидных стоп при поступлении в клинику, до оперативного лечения; Б – внешний вид ревматоидных стоп того же больного через 2 месяца после хирургического лечения.
Мы поможем пациентам справиться с недугом и вернуться к адекватной жизни. Если Вас волнуют «шишки» на пальцах стоп, деформация стопы – лечение обязательно даст положительный эффект.
Почему деформируются пальцы?
Стопа взрослого человека – это сложная система, состоящая из 26 взаимосвязанных между собой костей. Иногда некоторые из них могут деформироваться и становиться причиной сильной боли, тем самым превращая каждый шаг в настоящую пытку. Фаланги на ногах искривляются по разным причинам: начиная от врожденных нарушений и заканчивая заболеваниями, которые, прогрессируя, вызывают повреждение костной ткани.
Чаще всего встречаются искривления (деформации) большого и второго пальцев ног, которые возникают на фоне биомеханических нарушений. Довольно часто искривление фаланг диагностируют у людей с аномально длинными пальцами, очень высоким сводом или плоскостопием. Искривленные суставы на стопах, в частности, на фалангах – один из симптомов прогрессирующего артрита. Также привести к нарушению может и неправильная обувь – слишком узкая или неподходящего размера. Кроме того, форма стопы может меняться из-за травмы.
Вне зависимости от того, что вызвало искривление, во многих случаях устранить проблему и вернуть ноге анатомически правильную форму можно только хирургическим путем.
Виды деформации пальцев ног
Виды аномалий, которые диагностируют чаще всего:
Деформация 1 пальца стопы, она же Hallux valgus, – самый распространенный тип нарушения. За этим сложным латинским названием прячется всем известная «косточка». Чем дольше прогрессирует болезнь, тем сильнее первый палец отклоняется внутрь ступни, а в области сустава формируется шишка. Ношение тесной обуви при такой аномалии еще больше искривляет ноги и вызывает воспаление в суставах.
Молоткообразная аномалия обычно поражает второй палец (он принимает Z-образную форму). Причиной данного нарушения служит чрезмерное удлинение второй плюсневой кости. У женщин такого типа деформация встречается в 5 раз чаще, чем у мужчин, а все потому, что, как правило, ее вызывает чрезмерно узкая обувь и высокие каблуки.
«Стопа портного» в медицине известна как деформация Тейлора. Нарушение проявляется образованием косточки на мизинце, а сама фаланга при этом изгибается к середине ступни. Как и в предыдущих случаях, по мере прогрессирования, аномалия сопровождается болезненными ощущениями в области сустава.
При когтеобразной аномалии меняется анатомия пальцев – они скручиваются внутрь, как когти у птиц. Часто аномалия проявляется одновременно на всех фалангах на обеих ступнях. На ранней стадии болезни фаланги еще сохраняют свою подвижность, но затем искривление становится фиксированным. Если недуг не лечить, возможны осложнения в виде нарушения походки, образования мозолей, воспаления суставов, при особо запущенной форме – потеря мобильности.
Лечение искривлений пальцев
Деформацию сустава большого (первого), второго или 5 пальца стопы нельзя игнорировать, данная проблема требует лечения у врача-ортопеда. И чем раньше начать терапию, тем больше шансов устранить аномалию. В детском возрасте многие виды искривлений ступней можно вылечить с помощью специальной ортопедической обуви и физиотерапии. У взрослых достичь положительных результатов путем консервативного лечения практически невозможно. Дело в том, что в раннем детстве кости стоп более мягкие и податливые, поэтому легче восстановить их анатомически правильное положение. Во взрослом возрасте поможет только хирургия.
Несмотря на то, что многие воспринимают искривления ступней исключительно как косметическую проблему, это вполне серьезное ортопедическое нарушение. Для устранения деформации стопы при Hallux valgus, так же, как и для лечения других видов искривления, требуется хирургическая операция. Если же болезнь не лечить, она будет прогрессировать, сопровождаясь все более сильной болью в суставах. Финальная стадия искривлений – инвалидность.
Деформация пальцев ног
Деформация пальцев ног наблюдается при плоскостопии, аномалиях развития, некоторых воспалительных, дегенеративных, эндокринных, наследственных заболеваниях. Обусловлена отеком, изменением формы, длины, расположения фаланг, перестройкой или разрастанием костей в области сустава. Может быть одно- или двухсторонней, локальной либо распространенной. Часто сочетается с деформациями стопы. Причина патологии устанавливается по данным осмотра, результатам рентгенографии, плантографии, КТ, МРТ, других методик. Тактика лечения зависит от характера выявленного заболевания.
Почему возникает деформация пальцев ног
Травматические повреждения
Деформациями сопровождаются следующие травмы:
Артриты
У больных артритами на ранних стадиях деформация вызывается отеком, затем – изменениями костно-суставных структур пальцев ног. Симптом выявляется при следующих видах артрита:
При неспецифическом инфекционном полиартрите кратковременная деформация на фоне отека выявляется после острых инфекционных заболеваний. Посттравматические артриты развиваются после вывихов и переломов, протекают хронически, поражают один сустав. Хроническое течение также характерно для артритов, обусловленных перегрузкой стоп вследствие лишнего веса, но в подобных случаях наблюдаются не моно-, а полиартриты. Особой разновидностью деформации на фоне перегрузки являются «пальцы балерин».
Врожденные аномалии
Деформации, связанные с изменением количества, формы и размера пальцев ног, нередко сочетаются с аналогичными аномалиями верхних конечностей, включают следующие пороки развития:
Наследственные заболевания
Перечисленные выше врожденные аномалии развития ног могут формироваться изолированно, сочетаться с другими стигмами эмбриогенеза, наблюдаться при следующих наследственных заболеваниях:
В отличие от перечисленных выше патологий, при болезни Олье деформации появляются не внутриутробно, а в первое десятилетие жизни. Из-за неравномерного роста, образования очагов хрящевой ткани пальцы укорачиваются либо искривляются, покрываются шаровидными «вздутиями».
Деформации стоп
Из-за перераспределения нагрузки форма пальцев ног изменяется при всех деформациях ступни, в том числе – косолапости, полой, конской и пяточной стопе. Наиболее распространенной деформацией является поперечное плоскостопие, поэтому с данной патологией сопряжены самые известные приобретенные нарушения:
Артрозы
Остеоартроз чаще развивается в пожилом возрасте. Может возникать после травм. Сопровождает другие деформации. Внешний вид пораженных суставов изменяется в течение нескольких лет вследствие костных разрастаний, в период обострений усугубляется отеком из-за воспаления мягких тканей. На фоне артроза I плюснефалангового сустава иногда формируется ригидный большой палец стопы. В этом случае внешние изменения сочетаются с существенным ограничением движений, препятствующим ходьбе.
Нейроостеоартропатия
Развивается на фоне поражения периферических нервов. Наиболее распространенной нейроостеоартропатией является разновидность диабетической стопы – диабетическая артропатия. На начальном этапе деформации провоцируются отеком. В последующем из-за изменения структуры костей и суставов пальцы становятся когтеобразными. В число других патологий, при которых может возникать нейроостеоартропатия, входят:
Локальные инфекции
Панариций поражает ноги реже, чем руки. В остром периоде деформация наблюдается при всех формах патологии, вызывается отеком, скоплением гноя. При глубоких формах панариция (суставном, костном, сухожильном) причиной изменения внешнего вида ноги становится расплавление сухожилий и твердых структур. В исходе нередко формируются обширные рубцы, контрактуры, анкилозы, обуславливающие постоянные грубые деформации.
Диагностика
Установлением причины деформаций дистальных отделов ног чаще занимаются ортопеды-травматологи. По показаниям пациентов направляют к подологам, ревматологам, другим специалистам. В программу обследования могут входить следующие диагностические процедуры:
Лечение
Помощь на догоспитальном этапе
Пациентам с травматическими повреждениями, воспалительными заболеваниями показан покой, возвышенное положение конечности. При травмах к месту повреждения прикладывают холод. При переломах и вывихах осуществляют временную иммобилизацию с использованием шины или специальной повязки.
При отморожениях накладывают многослойную сухую повязку для естественного согревания пораженных участков. Греть ноги в горячей воде или с помощью грелки категорически запрещается, поскольку это может усугубить повреждение тканей. При некоторых патологиях возможно нанесение местных противовоспалительных и обезболивающих и обезболивающих средств.
Консервативная терапия
При травмах осуществляют вправление вывиха или репозицию перелома, накладывают на ногу гипсовую повязку либо фиксируют больной палец к здоровому. В зависимости от особенностей патологического процесса в ходе лечения больных с деформациями пальцев применяются следующие консервативные методики:
Хирургическое лечение
При патологиях, сопровождающихся деформациями пальцев, выполняют следующие операции:
При неправильно сросшихся переломах, остеоартрозе, выраженных контрактурах и анкилозе различного генеза для восстановления функций ступни осуществляют артропластику пальцев.