Ивл инвазивный и неинвазивный в чем разница
Ивл инвазивный и неинвазивный в чем разница
Пациент А., 49-ти лет, поступил в ФГБУ «НМИЦ Кардиологии» МЗ РФ Центр COVID-19 с жалобами на кашель с трудноотделяемой мокротой, одышку, нехватку воздуха, боль в груди, головную боль и повышение температуры до 39,4 о С, SpO2 93-94% на атмосферном воздухе. У пациента был положительный назофаренгеальный мазок на SARS-CoV-2.
В течение нескольких дней у пациента нарастала симптоматика дыхательной недостаточности, по данным компьютерной томографии увеличился процент поражения легких до 90% (КТ-4).
Пациент находился на антибактериальной терапии, антикоагулянтной терапии, специфической терапии: гидроксихлорохином, азитромицином, лопинавир-ритонавиром. В последующем, в связи с развитием цитокинового «шторма» больному вводился тоцилизумаб.
Пациент пробыл в блоке интенсивной терапии 6 дней и в дальнейшем учитывая стабилизацию клинического состояния – отсутствие необходимости в проведении респираторной поддержки с применением СРАР – терапии, пациент был переведен в отделение.
При контрольном КТ исследовании: выраженная положительная динамика в виде частичного разрешения вирусной пневмонии, новых участков инфильтрации в паренхиме легких не определяется. Средне-тяжелая степень, процент поражения легочной ткани – 50-60% (КТ2).
Учитывая стабилизацию состояния, отсутствие признаков дыхательной недостаточности и хорошее самочувствие, пациент был выписан из стационара.
Во время проведения СРАР – терапии врачами и медицинским персоналом применялись следующие защитные средства: респиратор FFP3, очки, щиток, костюм индивидуальной защиты влагонепроницаемый, перчатки (2-3 пары). За время использования пациентом СРАР – терапии и в течение 14 дней после ни один сотрудник не заболел, положительных назофаренгиальных мазков на SARS-CoV-2 так же зафиксировано не было.
После выписки пациент выразил благородность всему коллективу ФГБУ «НМИЦ кардиологии».
Полностью клинический пример планируется к публикации в журнале «Анестезиология и реаниматология», ссылка на номер будет размещена на сайте.
Случай предоставлен Литвиным Александром Юрьевичем и Елфимовой Евгенией Михайловной.
Инвазивная вентиляция легких при БАС
Для некоторых пациентов с БАС использование НИВЛ невозможно. В таком случае необходимо рассмотреть вариант установки трахеостомы и использования ИВЛ.
Что такое ИВЛ?
Важно понимать, что ИВЛ имеет ряд отличий от неинвазивной вентиляции легких (НИВЛ).
Второе отличие — в возможностях. НИВЛ помогает уменьшить одышку днем и во сне, позволяя больному спокойно спать, меньше утомляться и лучше себя чувствовать на определенной стадии заболевания.
Полностью взять на себя функцию дыхания НИВЛ не может: в любом случае через некоторое время за счет прогрессирования болезни человек с БАС снова начнет испытывать прежние симптомы — одышку, слабость, утомляемость. ИВЛ может целиком заменить собой собственное дыхание болеющего вне зависимости от выраженности слабости дыхательных мышц и стадии заболевания.
Третье важное отличие — в невозможности прекращения такого типа вентиляции. Если при НИВЛ больной может прекратить пользоваться аппаратом по собственному желанию, используя другие способы уменьшения одышки, например, лекарственные, то ИВЛ по существующему законодательству прекратить невозможно.
Показания для инвазивной вентиляции легких
Согласно мировой практике, инвазивную вентиляцию легких имеет смысл обсуждать только в тех ситуациях, когда:
В целом инвазивная вентиляция легких является одним из возможных методов дыхательной поддержки, который в большинстве случаев используется после НИВЛ.
После начала использования инвазивной вентиляции легких, как правило, отлучить человека от аппарата ИВЛ уже не представляется возможным.
В любом случае специалисты разных профессий, работающие с людьми с БАС — неврологи, пульмонологи, реаниматологи, врачи паллиативной медицины — согласны в одном: наложение трахеостомы у больного БАС и длительное применение ИВЛ следует проводить в плановом порядке на основании осознанного решения пациента и его семьи.
На момент принятия решения больной БАС
и — обязательно — его семья должны быть хорошо информированы обо всех рисках, осложнениях и возможных последствиях данного действия.
Они должны понимать, на что соглашаются.
Плюсы ИВЛ
Минусы ИВЛ
Поэтому, помимо самого больного БАС, согласие на ИВЛ также должны дать близкие люди, так как от качества их работы по уходу и их терпения будет зависеть качество жизни близкого человека. Уход за человеком на ИВЛ — это работа, причем непростая.
Трахеостомия и ИВЛ — это действительно сложное и непростое решение, которое должно быть принято семейным советом в полном составе и, желательно, заранее, пока человек с БАС может и должен решать свою судьбу сам.
Выживаемость при трахеостомии
По данным ряда исследований медиана выживаемости после трахеостомии варьируется от восьми месяцев до четырех лет [Atsuta N. et al, Chiò A. et al, Oliveira AS et al., Vianello A. et al].
Ниже приведены результаты нескольких довольно крупных исследований:
Выживаемость напрямую зависела от проведения адекватного энтерального питания, семейного положения больного и внимания специалистов [Sancho J. et al.].
В любом случае результаты однолетней выживаемости при трахеостомии при БАС составляют 79%.
Сравнение ИВЛ и НИВЛ
Подводя итог выше сказанному, ИВЛ при сравнении с НИВЛ:
Кроме того, проведение ИВЛ сопряжено с существенными финансовыми затратами в течение длительного времени. Помимо затрат, связанных с покупкой ИВЛ и проведением всех необходимых процедур, дома всегда в необходимом количестве должны быть дополнительные части — увлажнители, запасные трубки, мешок Амбу, отсосы, откашливатель и, желательно, источник автономного питания, так как не все люди согласны жить рядом с электрической розеткой.
Влияние на прогрессирование заболевания
Больной человек станет полностью зависимым от тех, кто за ним ухаживает, и целиком отрезанным от мира. Общение и взаимодействие с окружающими на определенной стадии болезни будет возможно лишь при помощи движений глаз и специального дорогостоящего оборудования (см. статью «Проблемы с речью при БАС»).
В таких условиях человек на ИВЛ при правильном медицинском наблюдении и уходе может находиться более 10−15 лет. В среднем же срок жизни на ИВЛ составляет несколько лет.
Ивл инвазивный и неинвазивный в чем разница
Неинвазивная вентиляция легких при COVID-19
Во время пандемии COVID-19 у примерно 5–6% пациентов отмечается тяжелая гипоксемия с необходимостью интенсивной терапии, а некоторым из этих пациентов требуется инвазивная или неинвазивная вентиляция легких. Причиной гипоксемической дыхательной недостаточности является или тяжелая пневмония, или развившееся вследствие этой пневмонии состояние, сходное с ОРДС. Тяжелая пневмония характеризуется лихорадкой или подозрением на инфекцию дыхательных путей и частотой дыхания более 30 в минуту, тяжелым диспноэ или сатурацией (SpO2) менее 90% при дыхании атмосферным воздухом. Диагноз ОРДС ставится на основании действующих в текущий момент клинических руководств или рекомендации с соответствующей градацией по степени тяжести: ОРДС легкой, умеренной и тяжелой степени в зависимости от отношения парциального давления кислорода в артериальной крови к фракции кислорода вдыхаемого воздуха. В данной статье мы рассмотрим возможности и ограничения неинвазивной вентиляции легких (НИВЛ) при острой дыхательной недостаточности.
Причиной тяжелой дыхательной недостаточности при ОРДС традиционно принято считать нарушение вентиляционно-перфузионных отношений или внутрилегочный шунт. Более новые данные в отношении ОРДС, вызванного COVID-19, говорят о том, что патофизиологические изменения, лежащие в основе ОРДС, могут быть весьма разнообразными. В частности, у этих пациентов может наблюдаться не классический ОРДС, а так называемый атипичный ОРДС. Атипичный ОРДС характеризуется нарушением механизмов перфузии и снижением гипоксической вазоконстрикции на фоне сохраненной легочной механики.
У пациентов с COVID-19 динамика развития заболевания от возникновения первых респираторных симптомов до ОРДС и до интубации может быть очень быстрой и занимать всего несколько дней, поэтому может потребоваться принять быстрое решение в отношении проведения вентиляции легких. При наличии у пациента гипоксемии или дыхательной недостаточности первоначально на первый план выходят такие возможности терапии, как подача кислорода через носовые канюли, или маску Вентури и высокопоточная назальная оксигенотерапия. При ухудшении газообмена и повышении кислородозависимости в динамике следует рассмотреть наличие показаний для CPAP-терапии или ИВЛ. Наряду с определением показаний следует определить не только форму ИВЛ (будь то инвазивная или неинвазивная вентиляция легких), но и момент времени перевода на ИВЛ.
НИВЛ может способствовать благоприятному исходу при ее применении у пациентов с классическим ОРДС только в том случае, если с ее помощью удается обеспечить протективную вентиляцию легких с соответствующим высоким уровнем PEEP. У пациентов с гипоксемической дыхательной недостаточностью и недостаточной эффективностью применения чистого кислорода или же при легкой форме ОРДС, а также при гиперкапнической дыхательной недостаточности (например, при сопутствующем заболевании сердца, ХОБЛ, гипервентиляции, вызванной ожирением, нейромышечном заболевании) следует предпринять попытку лечения с применением НИВЛ или же с применением CPAP-терапии на первом этапе и затем переходом на НИВЛ. При этом порог интубации должен быть низким, и при ухудшении состояния (повышение кислородозависимости, резко или постоянно снижающийся показатель сатурации артериальной крови и/или частоты дыхания и усиление работы дыхания), следует незамедлительно выполнить интубацию и начать механическую ИВЛ. Таким образом, НИВЛ может применяться у отдельных пациентов на ранних этапах и с легкой формой острой гипоксемической дыхательной недостаточности. В то же время накапливается все больше данных, что у пациентов, у которых не наступило улучшение на раннем этапе, НИВЛ лишь откладывает проведение интубации, а не помогает ее избежать.
Как НИВЛ, так и высокопоточная назальная оксигенотерапия, которая проводится с интервалами (в зависимости от применяемых настроек и при увеличении показателей потока) сопровождается повышенным образованием аэрозоля, что в случае COVID-19 приводит к потенциальному риску контаминации вирусом. Поэтому обеспечению защиты персонала от инфекции следует уделить особое внимание. По этой же причине следует своевременно определять неэффективность неинвазивной ИВЛ, а затем правильно готовить и выполнять интубацию пациента. Это позволяет избежать экстренной интубации, которая не только сопряжена с менее благоприятным исходом для пациента, но и вследствие увеличения времени реакции и недостаточных мер предосторожности ведет к повышенному опасности для бригады за счет увеличения вирусной нагрузки. Ввиду тех же причин, при проведении инвазивной ИВЛ утечки воздуха следует свести к минимуму. Следует применять рото-носовые и полнолицевые кислородные маски, а также шлемы для кислородотерапии и отдавать предпочтение аппаратам с реверсивным контуром. При применении аппаратов ИВЛ с нереверсивным контуром между маской и клапаном сброса (или клапаном выдоха) следует установить вирусный фильтр.
Ивл инвазивный и неинвазивный в чем разница
Неинвазивная вентиляция лёгких — метод респираторной поддержки, который подразумевает отказ от интубации трахеи и трахеостомии и проведение вентиляции лёгких при помощи специальных лицевых масок. Метод позволяет снизить число осложнений интубации, трахеостомии, а также снизить необходимость в седации пациентов.
Исторически именно неинвазивная вентиляция лёгких появилась первой — достаточно вспомнить первые модели респираторов наподобие «железных лёгких» (Iron Lung). Собственно интубация трахеи была введена в практику респираторной поддержки несколько позже. В последующие годы отмечался спад интереса в области неинвазивной вентиляции и преобладание инвазивных методик. Однако появление в последнее время современных респираторов с работой по принципу активного клапана и развитием электронно-вычислительной составляющей аппаратуры, интерес к неинвазивной вентиляции снова возрос. Дальнейшее развитие метода НИВЛ связано именно с внедрением в практику удобных герметичных либо частично герметичных масок, начиная с 1981 года.
В начале 90-х годов на медицинском рынке обозначились портативные, удобные и недорогие респираторы, специально разработанные для НИВЛ. Это позволило провести новые исследования, посвященные НИВЛ с помощью лицевых масок при ОДН различной природы, в которых были доказаны преимущества этого метода респираторной поддержки.
Как известно, основной целью терапии больных с дыхательной недостаточностью является достижение адекватной оксигенации. В большинстве исследований, посвященных НИВЛ, было показано значительное улучшение параметров оксигенации. В основе улучшения газообмена при гипоксемии во время проведения НИВЛ лежит вовлечение в процесс вентиляции невентилируемых или плохо вентилируемых ранее альвеолярных единиц, что приводит к улучшению вентиляционно-перфузионных отношений и снижению шунта.
По сравнению с традиционной искусственной вентиляцией лёгких, НИВЛ имеет ряд существенных особенностей. Во-первых, при неинвазивной вентиляции всегда присутствует та или иная утечка дыхательной смеси. Если утечка высокая, то это может привести к значительному падению минутной вентиляции. Профилактикой этого является тщательный подбор маски для пациента и ее надёжная фиксация. В отличие от традиционной искусственной вентиляции лёгких, установку параметров при НИВЛ всегда производят с учётом утечки. Второй особенностью НИВЛ является необходимость учёта меняющегося сопротивления верхних дыхательных путей.
Если говорить о режимах вентиляции, которые могут быть использованы при НИВЛ, то теоретически могут использоваться практически все режимы, однако предпочтение обычно отдается некоторым из них: CPAP (постоянное положительное давление в дыхательных путях), PSV (поддержка давлением на вдохе), BiPAP (режим с двумя уровнями положительного давления на вдохе) и PAV (пропорциональная вспомогательная вентиляция).
Для проведения неинвазивной вентиляции лёгких могут использоваться два типа респираторов: традиционные респираторы для интенсивной терапии и специализированные портативные аппараты для НИВЛ. Первый тип респираторов имеет некоторые недостатки, которые связаны с невозможностью компенсации утечки, так как такой аппарат предназначен для проведения вентиляции а герметичной системе. Портативные аппараты имеют более низкую стоимость, могут компенсировать даже высокую утечку, но они не имеют всех возможностей по дыхательному мониторингу.
Если говорить о масках для НИВЛ, то могут использоваться носовые или лицевые маски. Первые более легко переносятся пациентами, но не дают возможности обеспечить должную герметичность при открытии пациентом рта. Лицевые маски позволяют избежать большой утечки, но хуже переносятся пациентами. Следует также иметь в виду, что позиция рта имеет большое значение при НИВЛ. В частности, во время сна у пациента открытый рот может привести к значительным утечкам и снижению эффективности вентиляции. Ещё одним видом интерфейса является специальный шлем, который полностью закрывает лицо пациента.
НИВЛ может применяться у пациентов с гиперкапнической и гипоксемической ОДН различного генеза. Основными кандидатами для НИВЛ являются пациенты, у которых традиционная инвазивная ИВЛ может оказаться опасной процедурой вследствие высокого риска возможных осложнений. НИВЛ противопоказана при нестабильности гемодинамики, остановке дыхания, проблемах с обеспечением защиты дыхательных путей, нарушениях сознания, анатомических и прочих нарушениях, препятствующих корректному размещению маски.
К недостатками НИВЛ относятся возможность развития специфических осложнений, например, конъюнктивитов, некрозы кожи лица, аэрофагия и так далее. Этот вид вентиляции требует хорошего контакта с пациентом, его мотивации и настройки на положительный результат лечения.
Все о масках для неинвазивной вентиляции легких (НИВЛ)
Виды масок
Так как же выбрать маску для НИВЛ? Будем разбираться.
Итак, поговорим сначала о видах масок.
Они бывают: по типу прилегания к лицу
по наличию отверстия для выдоха:
по наличию лобного упора маски:
По наличию порта для подачи кислорода:
Размер: как подобрать?
Чтобы подобрать маску, нужно знать ее размер. Обычно производители предоставляют лекало, приложив которое к лицу, можно определить, какой размер вам подойдет. Но если лекала нет, можно ориентироваться на усредненные значения.
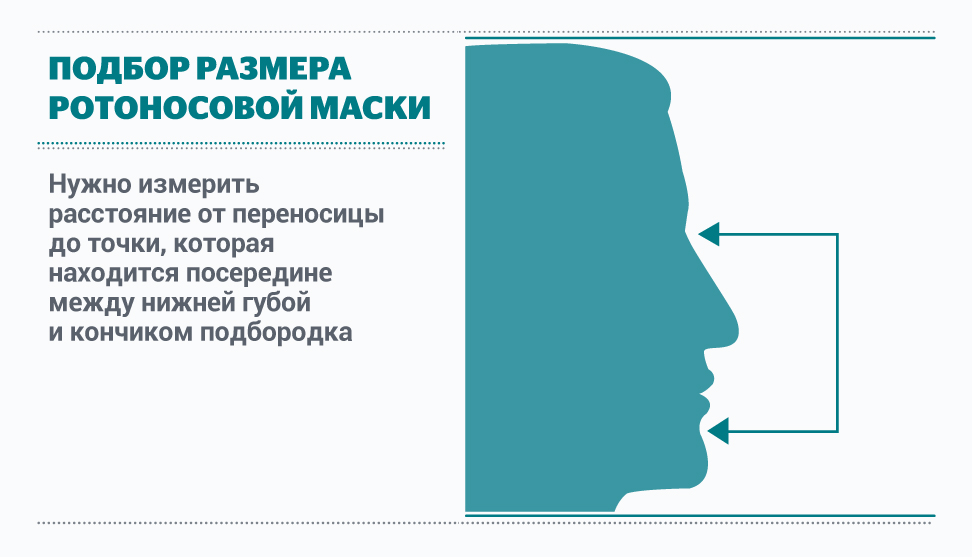
Измерения для подбора ротоносовой маски
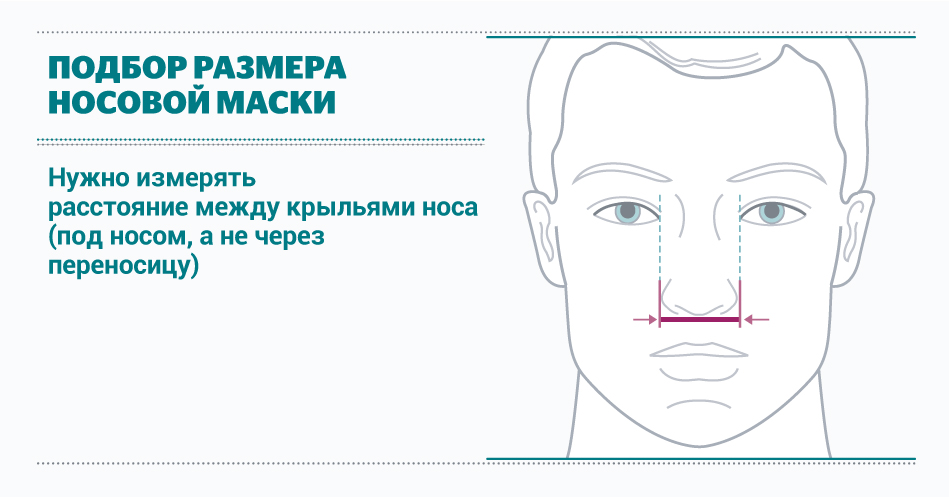
Измерения для подбора носовой маски
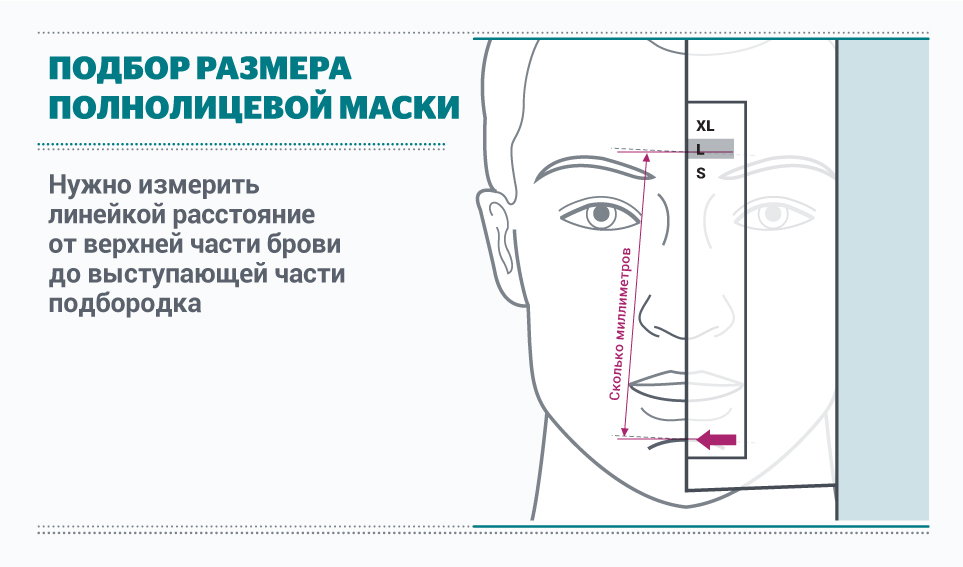
Измерения для подбора полнолицевой маски
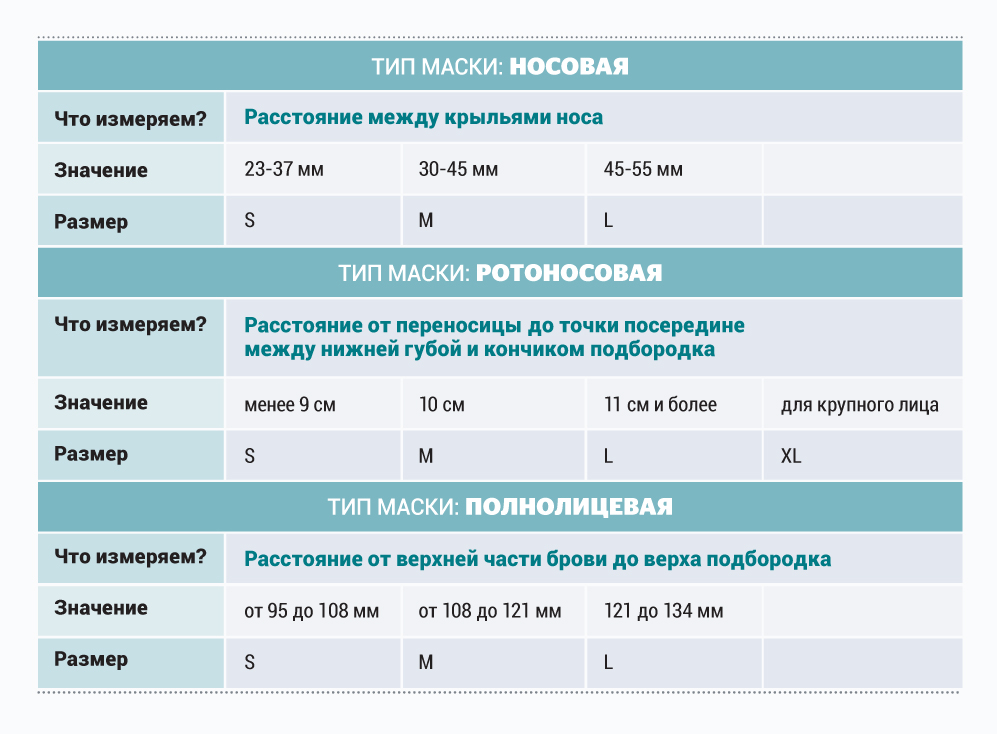
Таблица для правильного подбора размера масок для НИВЛ
Типы масок: подробнее
Носовая маска, как можно догадаться из названия, надевается на нос. Выполнена она обычно в виде чаши округлой формы или пиалы и прилегает к коже вокруг носа. Выбор размера мы обсудили выше. Среди носовых масок тоже есть универсальные, не имеющие размера: «подушечка» такой маски, облегая нос пациента при первом надевании, как бы подстраивается под любую форму и размер носа пациента. Это достигается нанесением жидкого силиконового каучука на поверхность «подушечки».
В чем же преимущество носовой маски? Многим пациентам, которые дышат именно носом, она пришлась по душе. Они отмечают, что привыкание к ней проходит быстрее, чем к ротоносовоей маске, и что подача воздуха ощущается как более плавная. Одна из наших пациенток с ХОБЛ перепробовала разные виды масок, но остановилась именно на носовой: «Как будто я дышу сама, но чуть более интенсивно». К тому же в такой маске можно разговаривать. Да и риск формирования пролежней меньше.
Носовая маска подойдет при синдроме обструктивного апноэ сна, о котором я упоминала в статье про НИВЛ. И когда у пациента уже есть ротоносовая маска и он находится на НИВЛ более 12 часов подряд, носовая маска может служить временной заменой ротоносовой.
Пациент в такой маске должен дышать носом, а не ртом. Иначе воздух, подаваемый аппаратом под давлением, просто будет выходить через открытый рот, не поступая в дыхательные пути. Конечно, существуют ремни для подбородка, которые удерживают рот и челюсть закрытыми, но их использование часто причиняет дискомфорт пациенту.
Что такое канюльная маска? Канюли для СИПАП, также называемые назальные кушионы, являются самыми маленькими по размеру СИПАП-масками. Канюли вставляются в ноздри (а не надеваются на нос) и лежат над верхней губой. Два валика (или подушечки) маски плотно прилегают к вашему носу, поставляя давление более направленным способом, в отличии от носовых СИПАП-масок. Они удобны в использовании для пациентов, которые носят очки, читают. Так же, как и носовые маски, канюли функционируют только при дыхании через нос.
Пример канюльной маски. Фото: Sharon McCutcheon / Unsplash
Ввиду плотного прилегания к ноздрям и фиксации они позволяют пациенту, например, спать на животе. Кроме того, у пациентов-мужчин с бородой такая маска обеспечивает лучшую герметичность.
С психологической точки зрения использование канюльной маски может даваться человеку легче. У нас был один пациент с БАС, у которого даже использование носовой маски вызывало тревогу. Была ли это клаустрофобия или нет, не совсем понятно, однако именно назальные канюли решили эту проблему.
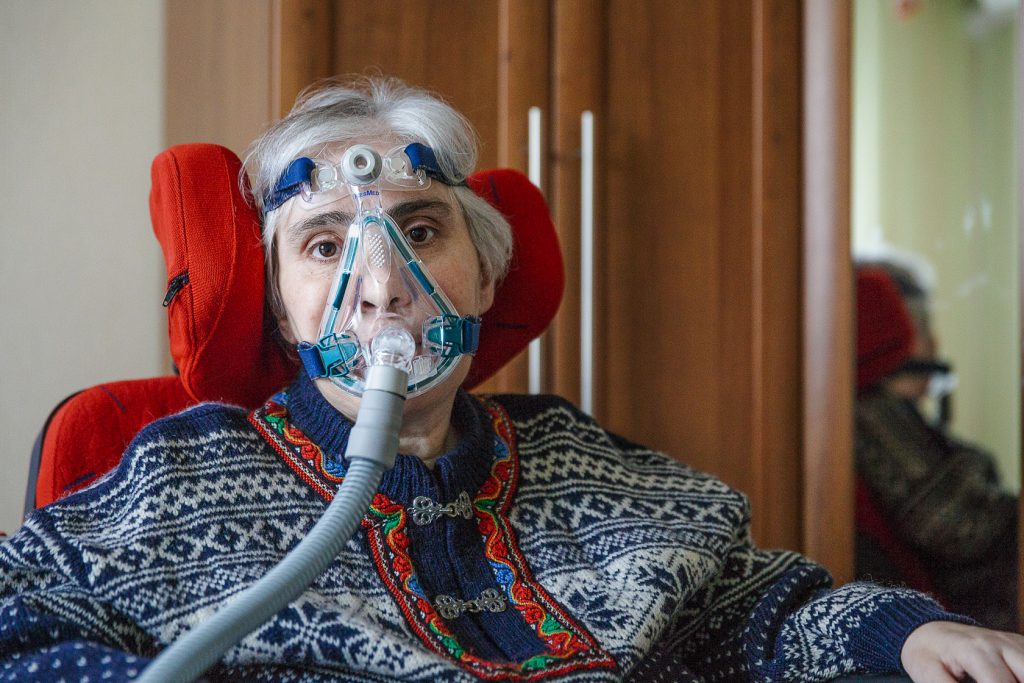
Ротоносовая маска на пациентке с БАС. Фото: Анна Гальперина / Фонд «Живи сейчас», http://als-info.ru/
Для пациентов, страдающих из-за сухости во рту, такие маски будут наилучшим вариантом, потому что увлажненный воздух будет поступать и через рот, и через нос. Кроме того, частые риниты или анатомические изменения носовой полости, искривления носовой перегородки не являются противопоказанием для использования ротоносовой маски в отличие, например, от маски носовой.
Если пациент привык дышать через рот, такая маска также будет хорошим вариантом. Ротоносовые маски хорошо подходят людям с клаустрофобией, так как они прилегают к лицу только снаружи, в отличие от назальных кушионов или назальных СИПАП-масок, которые касаются верхней губы и переносицы или вставляются непосредственно в ноздри.
Однако при использовании ротоносовых масок труднее добиться герметизации, потому что из-за большой поверхности соприкосновения с лицом может возникать утечка воздуха. А утечка воздуха из верхней части маски вызывает сухость и раздражение глаз у некоторых людей.
Еще одним недостатком ротоносовых масок является то, что они затрудняют сон на боку или на животе, затрудняют чтение, просмотр телевизора и ношение очков.
Полнолицевая маска для НИВЛ / Mediflex Homecare. mfhc.ru
Однако к полнолицевой маске труднее привыкнуть, поскольку при ее использовании все лицо находится как бы в замкнутом пространстве. Но у нее много преимуществ.
Иногда пациенты сталкиваются с запотеванием внутренней поверхности маски. В таком случае можно протереть внутреннюю поверхность специальным раствором от запотевания очков.
Большая площадь поверхности выравнивает давление в маске и минимизирует раздражение глаз.
Вентилируемая и невентилируемая маска
Продолжим разбор типов масок согласно классификации. Что такое вентилируемая и невентилируемая маска?
Под вентилируемую и невентилируемую маску подбираются и разные контуры. Все зависит от того, какую именно маску вам посоветует лечащий врач.
Маски с дополнительным портом
Маски с дополнительным портом (дополнительным отверстием) нужны, например, для подсоединения кислорода, Например, при ХОБЛ тяжелой степени зачастую требуется подача дополнительного кислорода, а значит, нужна именно такая маска.
Маски с лобным упором
Проблемы и осложнения при использовании маски
Рассмотрим самые частые проблемы, связанные с использовании маски, с которыми сталкиваются пациенты на НИВЛ.
Во-первых, это вероятность появления красных пятен на коже в области прилегания маски к лицу. В этом случае вначале нужно проверить, а не туго ли она затянута. Если не удалось решить проблему, ослабив ремешки маски, то можно использовать дополнительные гелевые накладки на силиконовую часть маски, мягкие пластыри на кожу в области прилегания маски или лобного упора к лицу. На лице под маской может быть раздражение кожи, воспалительные элементы из-за пренебрежения правилами гигиены.
Во-вторых, при длительном использовании носовых канюль, как мы уже и говорили выше, могут образовываться ранки в носу в месте прилегания силиконовых канюль к носовой полости. В некоторых случаях нужно время для того, чтобы кожа уплотнилась в ответ на воздействие чужеродного объекта, создающего давление на нее — как, например, бывает у людей, которые часто занимаются с гантелями: кожа у основания пальцев у них становится более жесткой, утолщается. Но если спустя время ранки в носу все равно образуются, нужно заменить канюльную маску на носовую или ротоносовую и использовать их попеременно. Причем в то время, пока ноздри отдыхают от канюльной маски, можно смазывать ранки ранозаживляющими, противовоспалительными мазями.
В-третьих, сжатый воздух, даже увлажненный, может сушить слизистые оболочки. Даже если аппарат оснащен увлажнителем, люди с чувствительной слизистой носа (например, с аллергическими ринитами, с хроническими заболеваниями носовых пазух) могут чувствовать сухость. В аппаратах НИВЛ, как правило, есть возможность настроить силу увлажнения воздушной смеси, и эта опция доступна в меню пациента. Кроме того, можно применять дополнительное орошение слизистой носа солевыми растворами для промывания носа, которые можно найти в аптеке.
Если вы просыпаетесь с головной болью после использования маски для CPAP-терапии, причин может быть две: либо чрезмерно высокое давление воздуха, либо проблемы с пазухами носа, такие как, например, хронический воспалительный процесс в них.
Необходимо обратиться к вашему лечащему врачу. Проблемы с пазухами носа также могут проявляться головной болью, отдающей в область за ушами, за скулами или в области лба или глаз. Иногда головные боли бывают вызваны инфекцией носовой полости наподобие синусита. Боль может также быть вызвана заложенностью носа или перепадом давления, который проявляется как боль, или сухостью пазух от воздуха, проходящего под давлением.
Кстати, в тексте «Домой на инвазивной вентиляции легких: не страшно ли это?» Варвара Брусницына рассказывает, какие переживания возникают у людей, когда появляется альтернатива находиться дома на аппарате НИВЛ. Врач подробно объясняет, как происходит перевод пациента домой, как к нему подготовиться и что предусмотреть. Читайте по ссылке.
Уход за маской
За масками любых видов и типов необходимо ежедневно ухаживать.
Резюме: как выбрать идеальную маску?
Так как же выбрать идеальную для вас маску для НИВЛ? Во-первых, нужно правильно подобрать размер. Во-вторых, вы не должны испытывать сильный дискомфорт при первом надевании маски. К сожалению, многих осложнений, которые возникают при использовании масок, не избежать, но их можно и нужно профилактировать.
Сейчас выбор масок очень широк, производители улучшают их свойства. Но какая маска подойдет именно вам, знаете только вы и, возможно, для того чтобы остановиться на идеальной маске, нужно попробовать несколько вариантов. У меня был пациент, который попробовал 10 (!) разных видов масок, а остановился на одиннадцатом. Он говорил: «Да, черт возьми, они дорогие, но то улучшение, которое я ощущаю после использования аппарата, для меня важнее, поэтому я и искал удобную для меня маску».
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.