какие кости в стопе человека
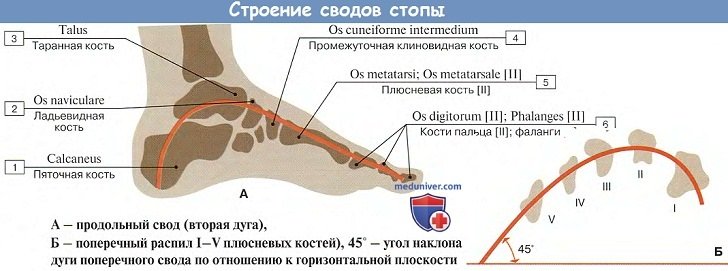
Стопа как целое и ее своды
Стопа устроена и функционирует как упругий подвижный свод. Сводчатое строение стопы отсутствует у всех животных, включая антропоидов, и является характерным признаком для человека, обусловленным прямохождением.
Такое строение возникло в связи с новыми функциональными требованиями, предъявленными к человеческой стопе: увеличение нагрузки на стопу при вертикальном положении тела, уменьшение площади опоры в сочетании с экономией строительного материала и крепостью всей постройки.
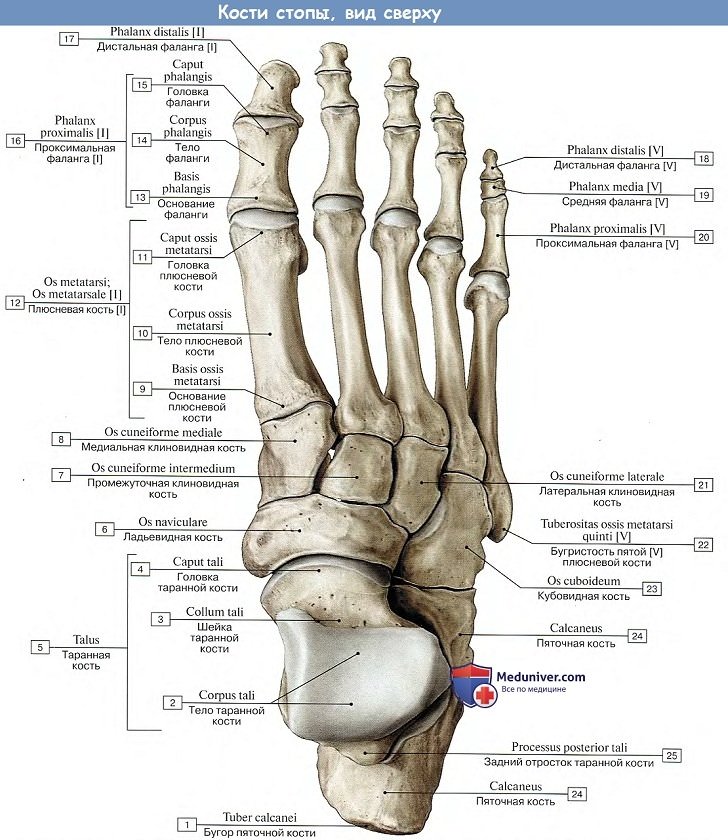
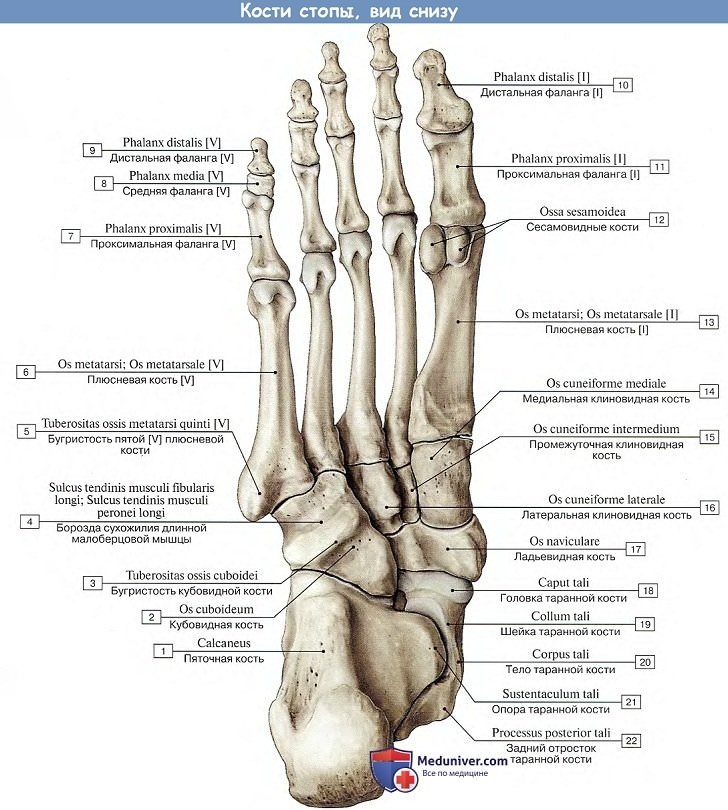
Комплекс костей стопы, соединенных почти неподвижно при помощи тугих суставов, образует так называемую твердую основу стопы, в состав которой входит 10 костей: os naviculare, ossa cuneiformia mediale, intermedium, laterale, os cuboideum, ossa metatarsalia I, II, III, IV, V.
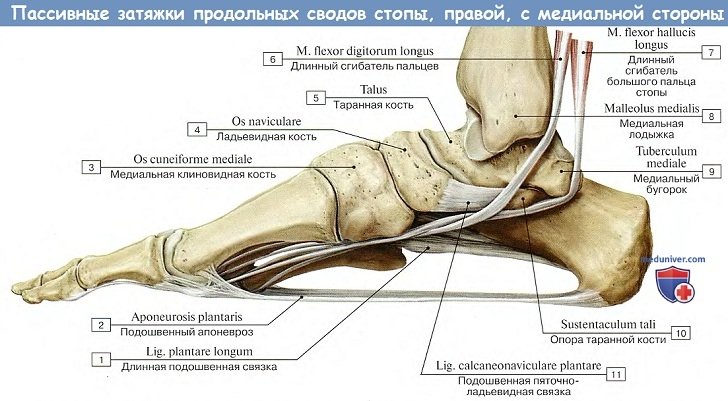
Из связок в укреплении свода стопы решающую роль играет lig. plantare longum — длинная подошвенная связка. Она начинается от нижней поверхности пяточной кости, тянется вперед и прикрепляется глубокими волокнами к tuberositas ossis cuboidei и поверхностными — к основанию плюсневых костей.
Перекидываясь через sulcus ossis cuboidei, длинная подошвенная связка превращает эту борозду в костно-фиброзный канал, через который проходит сухожилие m. peronei longi.
В общем сводчатом строении стопы выделяют 5 продольных сводов и I поперечный. Продольные своды начинаются из одного пункта пяточной кости и расходятся вперед по выпуклым кверху радиусам, соответствующим 5 лучам стопы.
Важную роль в образовании 1-го (медиального) свода играет sustentaculum tali. Самым длинным и самым высоким из продольных сводов является второй. Продольные своды, в передней части соединенные в виде параболы, образуют поперечный свод стопы. Костные своды держатся формой образующих их костей, мышцами и фасциями, причем мышцы являются активными «затяжками», удерживающими своды.
В частности, поперечный свод стопы поддерживается поперечными связками подошвы и косо расположенными сухожилиями m. peroneus longus, m. tibialis posterior и поперечной головкой m. adductor hallucis.
Продольно расположенные мышцы укорачивают стопу, а косые и поперечные суживают. Такое двусторонее действие мышц-затяжек сохраняет сводчатую форму стопы, которая пружинит и обусловливает эластичность походки. При ослаблении описанного аппарата свод опускается, стопа уплощается и может приобрести неправильное строение, называемое плоской стопой.
Однако пассивные факторы (кости и связки) играют в поддержании свода не меньшую, если не большую роль, чем активные (мышцы).
Плюсна. Кости пальцев стопы.
Плюсна
Плюсна, metatarsus, состоит из пяти плюсневых костей, ossa metatarsdlia, относящихся к коротким (моноэпифизиарным) трубчатым костям и напоминающих пястные кости на руке. Подобно последним в них различают проксимальный конец, или основание, basis, среднюю часть, или тело, corpus, и дистальный конец, головку, caput.
Основание V плюсневой кости имеет суставную фасетку только на медиальной стороне для IV плюсневой кости. С латеральной же стороны оно образует выступ, tuberositas ossis metatarsalis V. Основание I плюсневой кости также имеет отходящий в сторону подошвы бугорок, tuberositas osis metatarsalis I. Головки сплющены с боков и, так же как головки пястных костей, имеют по сторонам ямки для прикрепления связок. I плюсневая кость самая короткая и толстая, II плюсневая кость самая длинная.
Кости пальцев стопы
Кости пальцев стопы, фаланги, phalanges digitorum pedis (короткие трубчатые моноэпифизарные кости), отличаются от аналогичных костей кисти своими малыми размерами. Пальцы стопы, так же как и кисти, состоят из трех фаланг, за исключением I пальца, имеющего только две фаланги. Дистальные фаланги имеют на своем конце утолщение, tuberositas phalangis distalis, которое является их главным отличием.
Сесамовидные кости встречаются в области плюснефаланговых сочленений (в области I пальца постоянно) и межфалангового сустава I пальца.
Необходимо помнить о возможности появления добавочных, сверхкомплектных, или, вернее, непостоянных, костей стопы. Истинными сверхкомплектными костями могут считаться те, которые отражают особенности фило- и онтогенетического развития. Таких костей в стопе имеется 9. Они лежат между медиальной и промежуточной клиновидными костями (os intercuneiorme), между I и II плюсневыми (os intermetatarseum), над ладьевидной костью (os suprana-viculare), над таранной костью (os supratalus) и у перегиба m. peroneus через кубовидную кость (os sesamoideum peroneum).
Остальные 3 кости представляют неслившиеся точки окостенения tuberositas osis navicularis (os tibiale externum), processus posterior tali (os trigonum) и медиальной лодыжки (os subtibiale).
Знание этих костей способствует правильному разграничению между нормой и патологией
Видео нормальной анатомии костей стопы
Редактор: Искандер Милевски. Дата обновления публикации: 21.07.2021
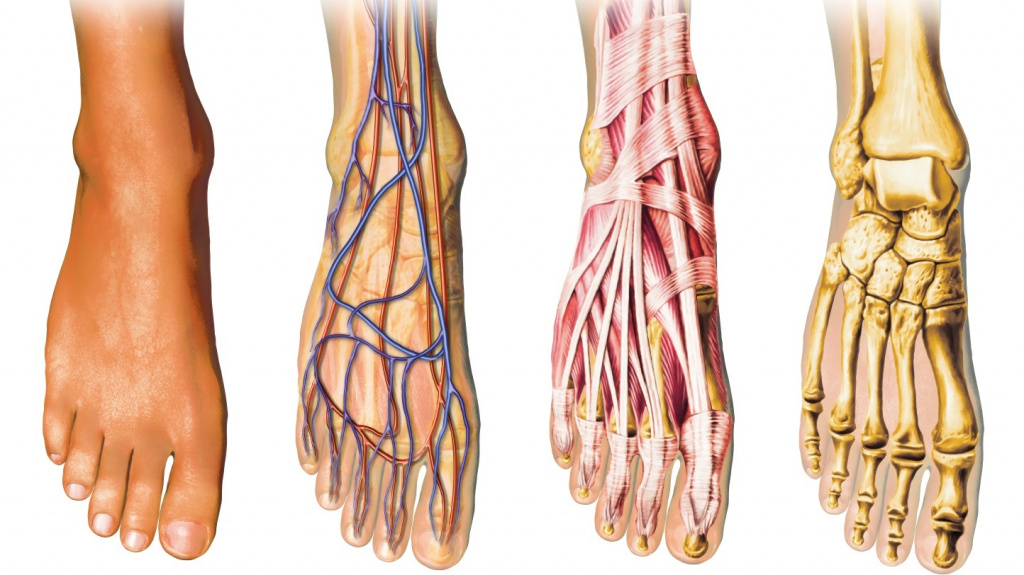
Анатомия стопы человека: основные отделы, кости, суставы, мышцы
Стопа представляет собой отдел нижней конечности, который состоит из нескольких костей, связок и мышц. Главные отделы – это плюсна, собственно пальцы, а также предплюсна. Связочный аппарат представлен голеностопным, таранным и другими суставами. Также неотъемлемым элементом являются мышцы и фасции стопы, обеспечивающие всевозможные движения пальцами.
Кости стопы: предплюсна
Предплюсна является одним из неотъемлемых элементов стопы. Она состоит из 2 отделов – заднего и переднего. Задний представлен пяточной костью, а также таранной. Передний состоит из 3 клиновидных костей. Также в его состав входят кубовидная кость и ладьевидная.
Если рассматривать анатомию заднего отдела, необходимо упомянуть о таких костях, как пяточная и таранная. Составным элементами последней являются тело и головка, причем между этими отделами идет шейка (узкая часть). Сверху идет суставная поверхность, которая выполняет функции сочленения с соседним отделом конечности – голенью.
Форма пяточной кости удлиненная, причем она сплюснута с боков. Это самая крупная кость стопы. Состоит из тела и бугра, который легко прощупывается руками. На внутренней части имеется выступ, который выполняет функцию опоры соседней таранной кости.
В переднем отделе идут связанные друг с другом клиновидные кости. Также есть кубовидная и еще ладьевидная. Последняя находится рядом с внутренним краем. Изнутри ее поверхность бугристая, что при прощупывании позволяет определить высоту свода стопы. Имеет несколько суставных поверхностей, с помощью которых сочленяется с соседними костями.
Кубовидная кость идет вдоль наружного края и соединяется с клиновидной костью. Также она непосредственно контактирует с такими костями, как ладьевидная и пяточная и еще с плюсневым отделом. Также есть 3 клиновидных кости – латеральная (сзади), медиальная и еще промежуточная.
Анатомия стопы: плюсна
Следующий отдел стопы – плюсна. Ее форма трубчатая. Кость предсталена основанием, а также головкой и телом. Последнее по форме представляет собой условную призму с 3 гранями. Поверх оснований плюсны идут суставные поверхности, соединяющиеся с соседним отделом – предплюсной.
Также они соединяются с суставными поверхностями фалангов пальцев. Все кости плюсны хорошо прощупываются пальцами, Поскольку слой мягких тканей небольшой. При этом ее составляющие части располагаются в разных плоскостях. Образуемый ими свод идет поперек.
Строение пальцев стопы человека
Пальцы стопы, как и руки, представлены несколькими фалангами. Все пальцы имеют по 3 фаланги, кроме первого (состоит из 2). Анатомы выделяют 3 вида фаланги – дистальная, средняя и проксимальная. В отличие от руки, фаланги пальцев ног намного короче, что особенно справедливо для дистальных.
На стопе также есть кости сесамовидного типа, причем они развиты больше, чем на руке. Основная функция – увеличение поперечной сводчатости плюсны в переднем отделе.
Связочный аппарат
Этот аппарат представлен рядом суставов – голеностопным, таранным, межфаланговыми и другими:
Голеностопный включает в себя таранную кость и кости голени. Он имеет форму блока. Обеспечивает сгибание, разгибание стопы, причем в довольно подвижной форме до прямого угла (90 градусов). Голеностоп надежно укрепляется связками, которые находятся с обеих сторон – сверху и снизу. Также на внутренней поверхности идет дельтовидная связка, имеющая форму условного треугольника. На наружной поверхности располагаются другие связки, которые идут по направлению к пяточной и таранной костям.
Подтаранный обеспечивает сочленение пяточной и таранной костей, его можно найти в заднем отделе. Имеет форму условного цилиндра, отчасти напоминает спираль. Вокруг сустава идет тонкая капсула – в ней присутствуют небольшие связки.
Таранно-пяточно-ладьевидный находится между пяточной и таранными костями. Этот сустав имеет форму шара. Причем он движется одновременно с подтаранным суставом, поскольку вместе с ним образует функциональное сочленение. Как тот, так и другой сустав укреплены с помощью межкостной связки (так называемый синдесмоз).
Предплюсне-плюсневые – несколько мелких суставов, которые располагаются между костями основных отделов (предплюсна и плюсна). В основном они имеют плоскую форму, подвижность функционально ограничена.
Плюсне-фаланговые – суставы шаровидной формы со сравнительно невысокой подвижностью. Состоят из головок плюсны, обеспечивают сгибание, разгибание всех пальцев ног.
Межфаланговые – мелкие суставы между отдельными фалангами. Обеспечивают полную подвижность пальцев.
Мышцы стопы человека
Мышцы стопы обеспечивают подвижность всех суставов, сгибательные и разгибательные движения. С тыльной стороны стопы идут 2 мышцы – одна обеспечивает подвижность только большого пальца, вторая – всех остальных пальцев (со второго по пятый включительно).
На поверхности подошвы до этого единые мышцы делятся на 3 группы – внутренняя, наружная и средняя:
Внутренняя группа представлена мышцами, которые обеспечивают подвижность большого пальца.
Наружная – мышцы, которые воздействуют на пятый палец (его можно сгибать либо отводить в сторону).
Средняя – самая важная. Здесь присутствуют сгибатели фалангов от второго до пятого пальца включительно.
Также в состав мышечного аппарата входят фасции. Это связки, которые укрепляют мышцы. Фасции стопы намного толще на подошвенной части, чем на тыльной. Именно здесь находится утолщение, которое называют подошвенным апоневрозом (толщина до 2 мм). Фасции обеспечивают подвижность и нормальную работу всех суставов стопы человека.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
АНАТОМИЯ
Анатомия стопы
Прежде чем говорить о строении различных отделов стопы, следует упомянуть, что в этом отделе ноги органично взаимодействуют кости, связочные структуры и мышечные элементы.
В свою очередь, костный скелет стопы разделен на предплюсну, плюсну и фаланги пальцев. Кости предплюсны сочленяются с элементами голени в голеностопном суставе.
Голеностопный сустав
Одной из самых крупных костей предплюсны является таранная кость. На верхней поверхности имеется выступ, называемый блоком. Этот элемент с каждой стороны соединяется с малоберцовой и большеберцовой костями.
В боковых отделах сочленения имеются костные выросты – лодыжки. Внутренняя является отделом большеберцовой кости, а наружная – малоберцовой. Каждая суставная поверхность костей выстлана гиалиновым хрящом, который выполняет питательную и амортизирующую функции. Сочленение является:
Связки
Удержание костных структур между собой, защита, ограничение движений в суставе возможны благодаря наличию связок голеностопного сустава. Описание этих структур стоит начать с того, что они делятся в анатомии на 3 группы. К первой категории относятся волокна, соединяющие кости голени человека между собой:
Кроме перечисленных функций волокон, они обеспечивают надежное прикрепление хрупкой малоберцовой кости к мощной большеберцовой. Второй группой связок являются наружные боковые волокна:
Эти связки начинаются на наружной лодыжке малоберцовой кости и расходятся в разные стороны по направлению к элементам предплюсны, поэтому они объединяются термином «дельтовидная связка». Функция этих структур заключается в укреплении наружного края этой области.
Наконец, третьей группой волокон являются внутренние боковые связки:
Аналогично анатомии предыдущей категории волокон, эти связки начинаются на внутренней лодыжке и удерживают от смещения кости предплюсны.
Мышцы
Движения в сочленении, дополнительная фиксация элементов достигаются посредством мышечных элементов, окружающих голеностоп. Каждая мышца имеет определенную точку крепления на стопе и собственное назначение, однако объединить структуры в группы можно по преобладающей функции.
К мышцам, участвующим в сгибании, относятся задняя большеберцовая, подошвенная, трехглавая, длинные сгибатели большого пальца и других пальцев стопы. За разгибание отвечают передняя большеберцовая, длинный разгибатель большого пальца, длинный разгибатель других пальцев.
Третьей группой мышц являются пронаторы – эти волокна вращают голеностоп внутрь к средней линии. Ими являются короткая и длинная малоберцовые мышцы. Их антагонисты (супинаторы): длинный разгибатель большого пальца, передняя малоберцовая мышца.
Ахиллово сухожилие
Голеностопный сустав в заднем отделе укрепляется самым крупным в организме человека ахилловым сухожилием. Образование формируется при слиянии икроножной и камбаловидной мышц в нижнем отделе голени.
Натянутое между мышечными брюшками и пяточным бугром мощное сухожилие играет важнейшую роль при движениях.
Важным клиническим моментом является возможность разрывов и растяжений этой структуры. В этом случае врач травматолог должен проводить комплексное лечение для восстановления функции.
Кровоснабжение
Работа мышц, восстановление элементов после нагрузки и травмы, обмен веществ в суставе возможен благодаря особенной анатомии кровеносной сети, окружающей соединение. Устройство артерий голеностопа подобно схеме кровоснабжения коленного сочленения.
Передние и задние большеберцовые и малоберцовые артерии разветвляются в области наружной и внутренней лодыжек и охватывают сустав со всех сторон. Благодаря такому устройству артериальной сети возможно полноценное функционирование анатомической области.
Венозная кровь оттекает от этой области по внутренней и наружной сетям, которые формируют важные образования: подкожные и большеберцовые внутренние вены.
Другие суставы стопы
Голеностопный сустав объединяет кости стопы с голенью, но между собой небольшие фрагменты нижнего отдела конечности также соединены небольшими сочленениями:
Эта непростая анатомия стопы человека позволяет ей сохранять баланс между подвижностью и функцией опоры, что очень важно для прямохождения человека.
Функции
Строение голеностопного сустава прежде всего направлено на достижение нужной для ходьбы подвижности. Благодаря слаженной работе мышц в суставе возможны движения в двух плоскостях. Во фронтальной оси голеностоп человека совершает сгибание и разгибание. В вертикальной плоскости возможно вращение: внутрь и в небольшом объеме наружу.
Кроме двигательной функции голеностопный сустав имеет опорное значение.
Кроме того, благодаря мягким тканям этой области осуществляется амортизация движений, сохраняющая костные структуры в целости.
Диагностика
В таком сложном элементе опорно-двигательного аппарата, как голеностоп могут происходить различные патологические процессы. Чтобы обнаружить дефект, визуализировать его, правильно поставить достоверный диагноз, существуют различные методы диагностики:
Инструментальные методы дополняются результатами врачебного осмотра и лабораторных анализов, на основании совокупности данных специалист выносит диагноз.
Таранно-ладьевидный артроз: что за зверь?
Артроз часто развивается после травм. Это особенно актуально для голеностопа. Среди молодых людей в возрасте от 20 лет иногда встречается коварное и неприятное заболевание – таранно-ладьевидный артроз. Вылечить его полностью невозможно, и оставить без внимания не удастся: симптомы будут усугубляться. Как действовать в таких случаях?
Основная группа риска по артрозу таранно-ладьевидного сустава – молодые люди от 20 лет
В чем причина
Причин артроза голеностопа и артроза таранно-ладьевидного сустава несколько:
Основные симптомы артроза таранно-ладьевидного сустава
Назовем самые яркие признаки, которые появляются на 2 стадии болезни:
Особенно остро боль ощущается при ходьбе по неровной поверхности
Как диагностируют заболевание
Для постановки диагноза осмотра и опроса пациента недостаточно. Необходимы специальные исследования:
Чаще все артроз таранно-ладьевидного сустава диагностируют с помощью МРТ
Что входит в схему лечения
Если схема лечения остеоартроза составлена правильно, удается полностью восстановить подвижность сустава. В консервативное лечение включают такие методы и мероприятия:
При выраженной тугоподвижности физиотерапия может навредить
Инъекционная терапия
При деформациях хрящевой ткани в суставе всегда наблюдается дефицит синовиальной жидкости. В ее составе есть гиалуроновая кислота, выполняющая функцию смазки и амортизацию во время движений. Если жидкости не хватает, хрящевые поверхности истираются с удвоенной силой и быстрее повреждаются.
Поэтому при артрозе пациентам в первую очередь рекомендуют инъекции протеза синовиальной жидкости. Препарат вводят с анестезией под контролем УЗИ. Он раздвигает трущиеся поверхности и возвращает суставу подвижность.
Уколы в сустав при артрозе избавляют от боли на несколько месяцев, после чего их нужно повторять. Почему так происходит – комментарий эксперта:
Когда нужна операция
Если консервативное лечение не помогло, боль усиливается, подвижность ограничена, пациенту рекомендуют операцию. Один из вариантов – таранно-ладьевидный артродез. Хирург удаляет поврежденные части сустава и «замыкает» сустав, после чего к нему возвращается подвижность. После операции возможно осложнение – формирование ложного сустава, когда кости не срастаются (5-10 %), и необходима повторная операция.
Если помимо таранно-ладьевидного, повреждены и другие близлежащие суставы (подтаранный и пяточно-кубовидный), выполняют артродез их всех.
Методик эндопротезирования таранно-ладьевидного сустава не существует
Стоит ли лечить таранно-ладьевидный артроз
Заболевание достаточно коварное. Оно может прогрессировать годами, а потом привести к серьезным осложнениям. Сустав никогда не станет таким, каким был раньше. Боль существенно повлияет на качество жизни и трудоспособность, она будет усиливаться сначала в ночное время, а затем и в состоянии покоя. Со временем стопа деформируется и помешает вести привычный образ жизни. Дегенеративные процессы перейдут и на соседние суставы.
Если вы заметили у себя малейшие проявления боли и дискомфорта в стопе, не списывайте их на усталость. Посетите ортопеда и убедитесь, что артроз колена или голеностопа вам не угрожает.