какие лекарства принимать чтобы не было тромбов при коронавирусе
Какие лекарства принимать чтобы не было тромбов при коронавирусе
Данные о частоте тромботических осложнений после выписки из COVID- стационаров, специфичных для COVID-19 подходах к стратификации риска тромбозов, а также об эффективности и безопасности профилактической антикоагулянтной терапии ограничены. Мнение экспертов на этот счет основывается, прежде всего, на доказательной базе, полученной для пациентов, госпитализированных с иными тяжелыми терапевтическими заболеваниями (включая сепсис и пневмонию). Известно, что у таких пациентов увеличен риск тромбоэмболических осложнений, а профилактическая антикоагулянтная терапия снижает этот риск на треть.
В журнале Blood опубликованы результаты хорошо спланированного крупного многоцентрового проспективного регистра CORE-19. В регистр было включено 4906 пациентов, выписанных после подтвержденного COVID-19, для которых были доступны данные наблюдения за 3 последующих месяца. Средний возраст пациентов составил 61,7 лет, наиболее распространенной сопутствующей патологией была АГ (38.6%), диабет (25.1%), ожирение (18.9%), анамнез онкологического заболевания (13.1%). Профилактическая терапия антикоагулянтами (эноксапарин 40 мг 1 раз в сутки или ривароксабан 10 мг 1 раз в сутки на 30 дней) была назначена у 13,2% пациентов. Терапия назначалась пациентам с предположительно повышенным риском ВТЭО: в случае повышения Д-димера в 2 и более раз от верхней границы референсного интервала или при числе баллов по шкале IMPROVE–DD VTE 4 и более.
За 3 месяца после выписки частота венозных тромбоэмболических осложнений составила 1,55%, артериальных тромботических осложнений – 1,71%, смерти от всех причин – 4,83%, больших кровотечений – 1,73%. Среди перенесших большое кровотечение пациентов лишь 17% получали антикоагулянты после выписки. Согласно данным многофакторного анализа, независимыми предикторами комбинированной конечной точки ВТЭО/артериальные тромбозы/смерть от всех причин оказались такие параметры, как возраст старше 75 лет, анамнез ВТЭО, пребывание в ПИТ, хроническая болезнь почек, атеросклеротическая болезнь периферических артерий, ИБС, число баллов по шкале IMPROVE–DD VTE ≥4. Прием антикоагулянтов снижал риск первичной конечной точки вдвое: ОШ 0.54, 95% ДИ 0.47-0.81).
Мы с нетерпением ожидаем результатов рандомизированных исследований, оценивающих эффективность и безопасность антикоагулянтов после выписки пациентов с COVID-19, которые бы позволили оптимизировать показания к такому лечению.
Giannis D, Allen S, Tsang J, et al. Post-Discharge Thromboembolic Outcomes and Mortality of Hospitalized COVID-19 Patients: The CORE-19 Registry. Blood. 2021 Apr 6:blood.2020010529. doi: 10.1182/blood.2020010529. Epub ahead of print. PMID: 33824972; PMCID: PMC8032474.
phlebolog.pro
флеболог Дробязго С.В.
г. Москва, Большой Головин переулок, 4. Клиника КСТ
запись на прием: +7 495 607 0557
Тромбозы и коронавирус. Тревожные симптомы, лечение и профилактика.
запись на прием: +7 495 607 0557
г. Москва, клиника КСТ
Коронавирусная инфекция или Ковид-19 является мощным фактором провоцирующим тромбозы, причем как венозные так и артериальные. Последние проявляются такими острыми заболеваниям как инфаркт, инсульт, острая ишемия верхних или нижних конечностей. Механизмы нарушения свертываемости при коронавирусе хорошо известны и не являются чем-то новым для медиков:
Есть и особенности тромбозов при КОВИД-19. Вирусная коагулопатия возникает несмотря на профилактические меры, повышает смертность, более вероятна у пациентов в тяжелом состоянии, находящихся в интенсивной терапии, но встречается и при легких формах, а также у выздоравливающих и уже выздоровевших лиц.
Частота венозных тромбозов составляет
ТЭЛА при коронавирусе имеет свои особенности. При обычной ТЭЛА тромбы образуются сначала в глубоких венах нижних конечностей, а затем нарастают или отрываются, попадая уже в легкие. При коронавирусе тромбы могут сразу образовываться в легких ( тромбоз легочных вен ), закупоривая мелкие и средние сосуды, что приводит к отмиранию ( некрозу ) тканей легких. Такой тип поражения микрососудов очень характерен для коронавирусной инфекции, что влечет за собой массивное поражение альвеол легких.
Помимо венозных тромбозов, COVID-19 вызывает также тромбозы артерий сердца (коронарные артерии) и головного мозга что приводит к инфаркту и инсульту.
— 4 или больше баллов по шкале IMPROVE
— 2 или 3 балла по шкале IMPROVE плюс повышение D-димера >500 ng/ml
В этом случае прием 10 мг Ксарелто в течение 35 дней уменьшает риск тромбозов в том числе и внезапной кардиальной смерти на 50%.
Онлайн калькулятор IMPROVE, подсчитать ваши баллы по шкале оценки риска тромбозов можно >>здесь
В плане диагностики и прогноза очень важно определение биомаркеров воспаления, нарушения свертываемости, активации тромбоцитов. Среди них ключевым биомаркером является D-димер.
В настоящее время появились обновленные рекомендации по профилактике и лечению тромбозов, адаптированные под пациентов с КОВИД-19. В этой статье речь пойдет именно об этих нововведениях.
Венозный тромбоз, тромбоэмболия легочной артерии
Тромбоэмболические осложнения при COVID-19 имеют свою специфику. Для обычной тромбоэмболии характерно первичное образование тромбов в глубоких венах нижних конечностей, которые затем могут отрываться и с током крови попадать легочную артерию.
При коронавирусной инфекции, правильнее говорить о тромбозе легочной артерии. То есть тромбы образуются сразу в мелких сосудах легких, то есть in-situ, с последующим перекрытием более крупных артерий, инфарктом (отмиранием) ткани легких.
Данные вскрытий подтверждают гораздо большее повреждение микрокапилляров альвеол (по крайней мере в 9 раз) чем при вирусе гриппа.
При таком поражении в организме гораздо быстрее развивается кислородное голодание (гипоксия), в условиях которого стандартные профилактические дозировки антикоагулянтов оказываются малоэффективны.
Другие системные тромбозы.
Это еще одна особенность коронавирусной инфекции. Несмотря на лечебные дозировки антикоагулянтов,
Патологоанатомические данные демонстрируют, что тромбозы возникают и во многих других органах, порой, несмотря на полную антикоагулянтную терапию и независимо от времени сколько времени прошло от начала заболевания. В легких, сердце и почки
находят тромбы, богатые мегакариоцитами и тромбоцитами.
В недавнем обзоре 16 исследований (43) было в очередной раз показано что D-димер является важнейшим диагностическим и прогностическим критерием. Его значительное повышение говорит о повышенном риске осложнений. Поэтому рекомендуется определение D-димера и его последующий мониторинг. Лечение антикоагулянтами позволяет снизить смертность от коронавируса.
Тромбоэмболия или микротромбозы?
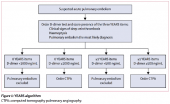
Клинические критерии играют первостепенную роль при постановке диагноза венозного тромбоза, уровень D-димера также является важным диагностическим маркером. Предпочтительными визуализационными методами обследования является мультиспиральная компьютерная томография с контрастированием (МСКТ) и дуплексное сканирование (ДС) вен нижних конечностей с компрессионными пробами. Важно использовать алгоритм YEARS, который позволяет исключить ТЭЛА или подтвердить этот диагноз данными МСКТ.
Другие маркеры также позволяют судить о степени активации тромбоцитов и системном воспалении в организме, что позволяет составить более верный прогноз, D-димер, однако, остается наиболее значимым критерием.
Маркеры тромбоза при COVID-19
D-димер (наиболее значимый маркер)
Средний объем тромбоцитов
По данным одного исследования уровень D-димера меньше 6494 ng/mL позволяет исключить венозный тромбоз, делая ненужным проведение дуплексного сканирования вен [43].
Однако в другом исследовании D-димер более 2500 нг/мл в начале заболевания ассоциировался с повышенным риском коагулопатий (OR для тромбозов 6.79, для кровотечений 3.56), критического состояния и смерти.
Спонтанное повышение Протромбинового времени > 3 с или АЧТВ > 5 с является независимым предиктором тромбоза.
Международные рекомендации по профилактике и лечению тромбозов у пациентов с КОВИД-19 (Global COVID-19 Thrombosis Collaborative Group) .
Схожие рекомендации приняты в США, лечение рекомендуется начинать в парентеральных антикоагулянтов с последующим переходом на ПОАК, в частности, апиксабан или ривароксабан/дабигатран. При подтвержденном проксимальной венозном тромбозе или ТЭЛА антикоагулянты назначают минимум на 3 месяца.
Согласно немецким рекомендациям, всем госпитализированным пациентам проводится тромбопрофилактика и выполняется МСКТ легких. Основываясь на уровне D-димера применяют алгоритм YEARS и проводят МСКТ с контрастированием по показаниям. При уровне D-димера 1000-2000 нг/мл проводят тромбопрофилактику, если D-димер возрастает до 2000-4000 нг/мл выполняют УЗДС вен и МСКТ с контрастированием.
При лечении тромбоза регулярно контролируется D-димер, фибриноген, количество тромбоцитов, ЛДГ, креатинин и АЛТ (ежедневно или как минимум 2-3 раза в неделю).
Как избежать тромбозов, вернуть в кровь кислород и каких правил еще придерживаться при реабилитации после ковида?
Синдромы проиграют системе

Одно из самых распространенных последствий коронавируса — тромбозы, которые встречаются в 20—30 процентах случаев, а также могут привести к инсультам и инфарктам даже в течение месяца после выздоровления. Чтобы этого избежать, пациентам назначают разжижающие кровь препараты. Переболевшему рекомендуется сдать анализы, оценивающие свертываемость крови. В некоторых случаях их необходимо сдать повторно через две недели.
— Кардиологи советуют принимать разжижающие кровь медикаменты каждому человеку после 40 лет для профилактики инсультов и инфарктов, независимо от того, переболел он коронавирусной инфекцией или нет. Речь о кардиомагниле, аспикарде и других лекарствах подобного спектра действия, — конкретизирует Олег Шатило. — Пожалуй, один из главных показателей, по которым мы определяем интенсивность необходимой реабилитации, это сатурация — насыщенность крови кислородом. Измеряем ее в острый период инфекции, также на 15-й, 20-й день… Причем у каждого пациента уровень сатурации, согласно возрасту и наличию хронических заболеваний, будет разным. Одни из лучших ее показателей — 98—99 процентов. Пульсоксиметр всегда прыгает, но все, что выше 95, считается нормой.
Отчего норма кислорода в крови бывает низкой? Это могут спровоцировать разные причины, к примеру, заболевания крови или дыхательной системы. Последнее как раз характерно при коронавирусе. После пневмонии нередко возникает фиброз легких, когда из-за болезни «дышащая» легочная ткань заменяется соединительной, рубцовой. Простыми словами, речь словно о закрытой форточке, когда свежий воздух не проходит в организм через плотно закрытые окна. К слову, понятие фиброза появилось давным-давно, а сейчас более широкое распространение получило лишь из-за массовой коронавирусной инфекции. Все же, если такая рубцовая ткань образовалась, нужно спасаться дыхательными упражнениями, которые улучшат функцию легких, увеличат их жизненную емкость, помогут выходу отделяемого из альвеол легких и дыхательных путей. Доктор отмечает, что делать упражнения можно и во время болезни, но аккуратно. Все должно быть направлено на глубокое дыхание и, по возможности, диафрагмой (так называемое дыхание животом). Старайтесь заполнять воздухом грудную клетку.
— Помогают восстановиться витамины D и С, которые, собственно, назначаются и во время заболевания. Но лучше всего воспользоваться витаминными комплексами. Благо в цивилизованном обществе все предусмотрено: можно подобрать препараты конкретно по возрасту, полу и другим параметрам. Обязательно перед применением советую ознакомиться с инструкцией. К примеру, если в ней указано о содержании в препарате определенного полезного вещества, не стоит его употреблять дополнительно. Витамины во многом способны поддержать организм. И надо об этом помнить, а также о том, что специфического лечения от гриппа и коронавируса нет. Значит, спасаемся полезными микроэлементами. Но прежде на эту тему желательно проконсультироваться с врачом, потому что только он сможет индивидуально подобрать комплекс, — советует Олег Шатило.
Многие пациенты, которые перенесли пневмонию, интересуются, когда можно вернуться к обычной физической активности? Если прежние нагрузки и тренировки начать сразу, то эффект выздоровления может быть обратным. Организм перенес стресс и не готов в одну секунду схватиться за все, что выполнял раньше. Поэтому доктор советует в плане физических нагрузок идти от простого к сложному. Наиболее безопасна для всех возрастов ходьба, прогулки на свежем воздухе, которые повышают жизненный тонус, уменьшают слабость, одышку, нормализуют ночной сон. Время и расстояние нужно дозировать в зависимости от самочувствия, начиная с малого. К примеру, пациенты, находящиеся на реабилитации в специализированной больнице, приступают к прогулкам с первого дня, сначала по 500—700 метров, постепенно увеличивая расстояние до 1,5—2 километра. Изначально темп ходьбы примерно 60 шагов в минуту, при необходимости с остановками.
Астенический синдром — еще одно не самое приятное последствие, при котором человек, хотя и выздоровел, излишне переутомляется, работоспособность снижается, организм истощается, и вести полноценный образ жизни становится невозможно. В этом случае опять же спасение в простом: соблюдение режима сна и отдыха, физические упражнения, сбалансированное питание, витаминотерапия и, конечно же, назначение ноотропных препаратов.
Вопрос в тему — Почему назначают такой дорогой препарат «Ксарелто»?

— Сегодня медикам приходится сталкиваться с тяжелыми случаями COVID-19 у беременных. Это особенность вируса «Дельта». В самом начале такого не было. Сама проблема заболевания беременных — всегда серьезная. Она и физически очень тяжела для женщины. Она тяжела для близких, медперсонала. Вот отсюда исходит факт, что беременных необходимо вакцинировать. И количество тяжелых таких пациенток выросло, в том числе в европейских странах.
Необходимо знать, как часто из-за COVID-19 в сосудах формируются плотные сгустки крови. Точный риск тромбоза при коронавирусе определить сложно. Многое зависит от состояния человека. У 16-30% госпитализированных врачи диагностируют тромбы в артериях или венах.
Тромбоз как осложнение коронавируса встречается ещё чаще у людей с тяжёлой формой патологии. Например, человек попадает в отделение интенсивной терапии с COVID-19. С вероятностью в 50% у него выявят тромбоз.
Плотные сгустки крови в сосудах помимо тромбоэмболии порой провоцируют инфаркт или инсульт.
Так что во время пандемии врачи рекомендуют не только следить за признаками коронавируса, но и отмечать любые симптомы тромбоза сосудов. Это поможет предотвратить опасные осложнения.
Кроме того, тромбы влияют на кровообращение. Поэтому у людей с варикозом и другими болезнями вен часто ухудшается самочувствие при образовании сгустков крови.
Что такое тромбоз и почему он возникает при коронавирусе
Тромбы представляют собой кровяные сгустки, которые прикрепляются к стенкам сосудов, постепенно вызывая их полную закупорку. Часто они располагаются в венах нижних конечностей, таза. Выделяют несколько разновидностей данной патологии, но все они представляют опасность не только для здоровья, но и жизни. Во время резких движений или травм тромб способен оторваться, затем переместиться в легочную артерию и спровоцировать частичное или полное нарушение кровотока.
Почему при коронавирусе образуется тромбоз
Учёные определили сразу три потенциальные причины этой проблемы:
1. Повреждение внутренней стенки сосудов
Даже при небольших травмах кровь становится более густой, чтобы предотвратить сильные кровопотери. То есть этот механизм должен приносить пользу. Однако при большом количестве тромбов нарушается кровообращение, и могут развиться опасные осложнения.
2. Застой крови при госпитализации
Кровообращение в венах во многом зависит от сокращения мышц. Когда люди идут или бегут, мышцы сжимают сосуды и помогают проталкивать кровь к сердцу.
В больнице пациенты мало двигаются. Из-за этого кровь чаще скапливается в венах и в ней нередко формируются тромбы.
3. Повышение свёртываемости крови
При заражении коронавирусом в организме активируется специальный белок, который влияет на работу иммунной системы. В результате кровь становится более густой, а риск тромбоза увеличивается.
Среди причин тромбоза при коронавирусе наиболее важным врачи считают третий фактор — реакцию организма на вирусную атаку. Так что рассмотрим её подробнее.
В крови циркулирует целая система из белков. Они выявляют и обезвреживают вирусы, бактерии и повреждённые клетки. В обычных условиях эти белки очищают тело от опасных элементов без вреда для самого организма.
Однако при коронавирусе защитная система действует слишком активно и повреждает ткани, отчего вероятность тромбоза возрастает.
Врачи ещё не разработали препараты против этой проблемы. Поэтому важно уменьшить частоту образования тромбов. В первую очередь это касается людей, которые входят в группу риска по тромбозу нижних конечностей.
На них влияют следующие факторы:
Чтобы уменьшить угрозу со стороны тромбов, необходимо заниматься профилактикой тромбоза глубоких вен после коронавируса. Об этом мы поговорим чуть позже.
Сначала важно разобраться, что такое тромбоз, и какие сосуды он поражает.
Тромбоз нижних конечностей после коронавируса
Так называется заболевание венозной системы ног, при котором в сосудах образуются плотные сгустки крови.
Эта патология развивается по следующим причинам:
Болезнь поражает поверхностные или глубокие вены. При коронавирусе наиболее опасным считается тромбоз глубоких вен нижних конечностей, поскольку его осложнения иногда приводят к смерти.
Сгусток крови формируется на стенках сосудов. Из-за этого в них нарушается кровообращение, отчего иногда возникает боль, отёки и другие симптомы. Впрочем, патология часто протекает без видимых признаков.
Порой тромбы отрываются от вен. Эти плотные сгустки крови попадают в кровоток и нередко доплывают до сердца, лёгких или мозга. Если они застревают в сосудах лёгких, то у человека может остановиться дыхание. Такое явление называется тромбоэмболией.
После тромбоза ног при коронавирусе у некоторых развивается посттромботическая болезнь. Тромб повреждает сосуды, из-за чего в них нарушается кровообращение. Это провоцирует отёки и боль. Без своевременного лечения кожа над поражённым участком темнеет, а потом на ней образуются язвы. Это снижает качество жизни и облегчает проникновение бактерий в организм. В редких случаях трофические язвы вызывают гангрену.
Симптомы тромбоза лёгких после коронавируса
Эмболия лёгочных артерий в основном связана с тромбозом глубоких вен ног. Однако возможны и исключения. Например, в редких случаях тромбоз лёгких при коронавирусе возникает из-за сгустков крови, которые сформировались в венах рук или грудной полости.
Тяжесть патологии зависит от следующих факторов:
Маленькие сгустки крови не опасны. Они быстро растворяются и порой существуют не дольше двух часов.
Если крупные тромбы перекрывают большие лёгочные артерии или мелкие сгустки закупоривают более половины дистальных сосудов, то давление в правом желудочке возрастает. Это может привести к внезапной смерти. Риск гибели зависит от состояния здоровья пациента. Молодые люди с крепким здоровьем нередко переживают эмболию лёгочных артерий, даже при закупорке свыше 50% сосудов.
Признаки тромбоза лёгких при коронавирусе:
При этих симптомах важно обратиться к врачу, который назначит анализ крови на Д-димер. Этот белок вырабатывается тромбами. Высокий уровень Д-димера не укажет местоположение сгустков крови, но зато низкий уровень позволит сразу исключить лёгочную эмболию.
Чтобы обнаружить тромбы в верхних или нижних конечностях, нередко проводится ультразвуковое сканирование. Доктор проводит специальным прибором вдоль сосудов. Звуковая волна проникает в тело и отражается, а на экране монитора появляется изображение вен. На нём видны тромбы.
Признаки тромбоза при коронавирусе
Повторимся — признаки этой болезни возникают не у всех пациентов. Поэтому отсутствие симптомов тромбоза после коронавируса не гарантирует защиту от эмболии лёгких.
В обычных условиях это осложнение встречается редко. Однако при тяжёлой форме COVID-19 вероятность образования сгустков крови увеличивается более чем в десять раз. Так что тромбы чаще попадают в лёгкие.
Как проявляется тромбоз глубоких вен после коронавируса?
У пациентов с этим заболеванием нередко диагностируют следующие симптомы:
В большинстве случаев застой лимфатической жидкости происходит лишь в одной конечности. Иногда отёки поражают обе ноги.
Неприятные ощущения часто возникают в икрах, а потом распространяются по конечности. Ещё боль проявляется во время судорог.
На поражённом участке нарушается кровообращение. Кожные покровы не получают достаточно кислорода и постепенно приобретают болезненный внешний вид.
Покраснение и чувство тепла в ноге
Эти признаки обычно указывают на воспаление венозных стенок.
Если тромбы формируются в поверхностных сосудах, то патология проявляется более ярко и сильнее влияет на качество жизни пациента.
Для неё характерны следующие симптомы:
Хотя сгустки крови в поверхностных венах не вызывают лёгочную эмболию, они порой провоцируют тяжёлые последствия. Например, тромб разрушает клапаны в сосуде. Из-за этого может развиться варикоз и застой крови.
Людям из группы риска по тромбозу важно использовать все доступные способы для предотвращения этой болезни. Особенно, если их поразил COVID-19.
Что делают в больницах при подозрении на тромбоз
Для своевременного диагностирования осложнений, связанных с закупоркой сосудов, могут назначить проведение:
Как лечить тромбоз после перенесенного COVID-19
Лечение проводят преимущественно консервативными методами, но не исключается в редких случаях проведение оперативного вмешательства (устанавливаются специальные фильтры для задержки тромбов или выполняется их механическое извлечение).
По результатам анализов, а также с учетом клинической картины, врач может принять решение о назначении антикоагулянтов. Крайне важной в такой ситуации оказывается объективная оценка соотношения пользы и вреда от разжижающих лекарств, а также особенностей их взаимодействия с остальными медикаментами. Если этого не сделать, есть риск развития нежелательных реакций.
Противопоказано их применение в ряде случаев:
Риск появления тромбов сохраняется не только во время болезни, но и после ее завершения. Причин тому достаточно много, среди которых обезвоживание организма и слишком высокое содержание тромбоцитов. Поэтому лечение тромбоза после коронавируса должно продолжаться минимум в течение 3 месяцев. Чаще такая необходимость возникает в отношении людей, входящих в группу риска (страдающие ожирением, ведущие малоподвижный образ жизни и те, кому ранее приходилось сталкиваться с тромбообразованием).
Препараты для борьбы с тромбозами после ковида
Используют несколько видов медикаментов с различными механизмами, к числу которых относится аспирин — антитромбоцитарное средство. Действуя непосредственно на тромбоциты, оно предотвращает их склеивание.
Также могут использоваться антикоагулянты:
При легком и среднем течении заболевания пациентам, входящим в группу риска, обычно назначают таблетированные препараты. Принимать их можно дома при условии, что лечение контролируется врачом.
Больным на стационаре назначают антикоагулянты в виде инъекций, представленные преимущественно низкомолекулярными или низкофракционными гепаринами. Вводят эти средства подкожно в живот на протяжении всего курса стационарного лечения. Характерным последствием гепариновых инъекций становится появление синяков, которые самостоятельно рассасываются после отмены лекарства.
Важные нюансы антикоагулянтной терапии
Люди, лечившиеся такими препаратами до заражения COVID-19, должны продолжать лечение. В зависимости от индивидуальных особенностей организма, лечащий врач может заменить их более мощными средствами. Также доктору необходимо сообщить о:
Препараты для разжижения крови следует принимать в рамках врачебных назначений, не прерывая курс — их резкая отмена приводит к развитию нежелательных реакций (касается некоторых лекарственных средств).
Медики отмечают, что не во всех случаях антикоагулянтная терапия оказывается эффективной. Отчасти это связано с повышенной свертываемостью крови, частично — со сложностями по определению оптимальной дозы в конкретном случае. Согласно некоторым исследованиям, более высокую эффективность показывает лечебная доза, а не профилактическая. Однако в таком случае значительно повышается вероятность открытия серьезных кровотечений.
Как защититься от развития тромбоза при ковиде
Пациентам, поступившим в больницу, врачи рекомендуют ношение компрессионной одежды. Ее необходимо использовать не только во время заболевания, но также на протяжении нескольких месяцев после выписки.
Среди других рекомендаций, в зависимости от тяжести и стадии заболевания, выделяют:
Пить больше жидкости. В крови содержится около 98% воды. Поэтому даже небольшое обезвоживание негативно отражается на ее функциональных характеристиках. При недостатке жидкости кровь становится более густой, повышается риск склеивания тромбоцитов, что чревато образованием тромбоза. В зависимости от веса, в день рекомендуется выпивать не меньше 1,7 литров жидкости (при массе тела 50 кг). Около 20% воды поступает в организм с пищей, остальное — с напитками (чай, сок, морсы и др.) К обезвоживанию приводит употребление алкоголя.
Обеспечить регулярную подвижность. Чтобы венозное кровообращение не нарушалось, не рекомендуется долго (более часа) сидеть, стоять. Если этого не учитывать, повышается вероятность развития застойных явлений в сосудах. Позвольте себе совершать 10-15-ти минутную прогулку по двору или непродолжительную разминку.
Отказ от курения. Табак оказывает спазмирующее воздействие на кровеносные сосуды, повышает риск загущения крови. Такое состояние опасно абсолютно для каждого человека, особенно при заражении COVID-19.
Для людей с лишней массой тела, переболевших коронавирусом, становится важной борьба с лишним весом. Снижение массы тела позволит значительно сократить нагрузку на стенки и клапаны вен.
Рекомендуется уделить внимание диете, в рамках которой исключить жирные, сладкие продукты, сократить количество соли и картофеля в рационе. По рекомендации врача можно воспользоваться витаминно-минеральными комплексами на основе аскорбиновой кислоты, рутина, токоферола, рибофлавина. Стоит также закреплять диету регулярной физической нагрузкой, желательно под наблюдением специалиста.
После консультации с доктором можно воспользоваться натуральными средствами, обладающими антикоагулянтными свойствами. В эту категорию входят отвары и настои из клевера, белой ивы, полыни обыкновенной, подмаренника настоящего, ромашки. Также выделяют ряд продуктов, оказывающих кроворазжижающее действие: вишня, инжир, красная смородина, эстрагон, черника и др.
В заключении
Одним из распространенных осложнений COVID-19 является тромбообразование. Для борьбы с этим состоянием в стационарных условиях врачи часто используют антикоагулянты — препараты, разжижающие кровь по различным механизмам. Эти медикаменты характеризуются повышенным риском развития кровотечений, а также имеют противопоказания.
Решение о необходимости профилактики тромбоза после коронавируса путем применения антикоагулянтов должен принимать только лечащий врач. Лечение данными препаратами среди больных со средней и легкой формой коронавируса, не входящих в группы риска, не рекомендуется.