какие лекарства принимать при ибс и стенокардии
Комбинированная терапия ишемической болезни сердца и артериальной гипертонии
«Мне все больше и больше представляется очевидным, что сочетание гипертонической болезни с атеросклерозом и связанной с ним коронарной недостаточностью настолько часто встречается в практике и так преобладает над «чистыми» формами
«Мне все больше и больше представляется очевидным, что сочетание гипертонической болезни с атеросклерозом и связанной с ним коронарной недостаточностью настолько часто встречается в практике и так преобладает над «чистыми» формами, что возникает задача рассматривать эти патологические состояния не только в их типичном изолированном виде, но и в часто встречающемся комплексе»
А. Л. Мясников. Гипертоническая болезнь и атеросклероз. 1965
Артериальная гипертония (АГ) является одним из важнейших факторов риска атеросклероза, главным образом ишемической болезни сердца (ИБС) и поражения сосудов головного мозга, поэтому эти заболевания часто сопутствуют друг другу. Особенно часто встречается сочетание ИБС (ее различных форм — стенокардии, инфаркта миокарда, аритмии) и АГ. Эти больные имеют самый высокий риск развития сердечно-сосудистых осложнений и смертности.
Известно, что в возникновении ИБС важную роль играют структурные, морфологические и функциональные процессы, приводящие к стенозированию коронарных сосудов и вызывающие нарушения гемодинамики. Повышение артериального давления (АД) через механизм дисфункции эндотелия, ремоделирования резистивных артерий, гипертрофию левого желудочка может привести к ИБС, нарастанию стенокардии. При этом функциональные и структурные изменения внутримозговых артерий, возникающие у больных АГ при длительном течении заболевания, могут быть причиной разнообразных неврологических и психических расстройств, а также предрасполагать к развитию инсульта или преходящего нарушения мозгового кровообращения.
Изменения со стороны сердца в ответ на избыточную нагрузку вследствие высокого системного давления заключаются прежде всего в развитии гипертрофии миокарда левого желудочка, характеризующейся увеличением толщины его стенки. В конечном итоге функция левого желудочка сердца ухудшается, полость его расширяется, появляются признаки сердечной недостаточности. Кроме того, может развиться и стенокардия — как следствие быстро прогрессирующей коронарной болезни сердца и повышения потребности миокарда в кислороде, обусловленной увеличением массы миокарда.
Лечение пациентов с АГ в сочетании с ИБС
При лечении АГ у больных ИБС следует учитывать не только преобладание тех или иных механизмов формирования ишемической (коронарной) болезни, но и причины гипертензии. Таким образом, наличие АГ у пациента с ИБС свидетельствует о высоком риске сердечно-сосудистых осложнений, который пропорционален степени повышения АД (при этом большее значение имеет величина диастолического давления).
В настоящее время существует большое число препаратов, применяющихся у больных ИБС с АГ, поэтому перед практическим врачом часто встает вопрос, какому препарату отдать предпочтение.
Главной задачей при лечении таких пациентов является максимальное снижение общего риска осложнений (предупреждение инфаркта миокарда, инсульта, поражения органов-мишеней) и смертности от этих заболеваний. Это предполагает не только адекватное снижение АД, но и коррекцию других модифицируемых факторов риска, таких как курение, гиперхолестеринемия, сахарный диабет, влияние на гипертрофию левого желудочка, а также лечение сопутствующих сердечно-сосудистых заболеваний.
При лечении ИБС и АГ в каждом конкретном случае необходимо учитывать сопутствующие заболевания, возраст, метаболические нарушения (наличие сахарного диабета, гиперхолестеринемии и др.). При этом необходимо придерживаться общепринятых в настоящее время принципов медикаментозного лечения АГ:
До недавнего времени при оценке роли снижения систолического АД полагали, что избыточное его снижение повышает риск возникновения сердечно-сосудистых заболеваний; сейчас же, напротив, большие опасения вызывает чрезмерное снижение диастолического АД, поскольку это может привести к развитию инфаркта миокарда за счет снижения его перфузии.
При лечении АГ необходимо также учитывать ряд характеристик выбранного лекарственного средства: механизм его действия, выраженность гипотензивного эффекта, взаимодействие с другими препаратами, доказанность снижения числа осложнений и улучшения прогноза при длительных контролируемых наблюдениях, число приемов в день, приемлемую цену и доступность препарата, возможность нормализации АД (систолическое АД должно поддерживаться ниже 140 и диастолическое АД ниже 90 мм рт. ст.), особенно в предутренние и утренние часы.
Для достоверной оценки эффективности гипотензивной терапии целесообразно использовать суточное мониторирование АД.
β-адреноблокаторы. В отсутствие противопоказаний β-адреноблокаторы предпочтительней в качестве начальной терапии. В первую очередь их рекомендуют назначать при наличии стенокардии, перенесенного инфаркта миокарда, тахиаритмии, сердечной недостаточности. У пациентов с хронической стабильной стенокардией напряжения β-адреноблокаторы уменьшают частоту сердечных сокращений (ЧСС) и АД во время нагрузки, повышая тем самым порог ишемии и позволяя задержать или предупредить ангинозный приступ. Кроме того, β-адреноблокаторы уменьшают постнагрузку и сократимость миокарда, что ведет к снижению потребности миокарда в кислороде, повышают доставку кислорода к миокарду, благодаря снижению ЧСС и увеличению времени диастолической перфузии миокарда.
При стенокардии после инфаркта миокарда при наличии АГ следует начинать лечение с β-адреноблокаторов — эффективных, безопасных, относительно недорогих препаратов, характеризующихся постоянным гипотензивным эффектом при длительном применении.
Первый практический вопрос, возникающий в ходе терапии: какой из препаратов этой группы следует предпочесть? Известно, что они различаются по таким фармакологическим особенностям, как кардиоселективность, наличие симпатомиметической активности, влияние на сократительную способность миокарда, продолжительность эффекта. Уменьшение сердечного выброса и активности ренина, снижение периферического сосудистого сопротивления лежат в основе их гипотензивного эффекта.
При лечении больных ИБС в сочетании с АГ рекомендуется отдавать предпочтение селективным β-адреноблокаторам, таким как атенолол, метопролол (беталок), бисопролол (конкор), а также обладающим вазодилатирующим эффектом — карведилолу (дилатренд), небивололу (небилет). Пролонгированные формы кардиоселективных β-адреноблокаторов (бисопролол) позволяют контролировать предутренний подъем и среднесуточные колебания АД, не изменяя его суточный ритм у больных АГ.
В таблице 1 приводятся основные β-адреноблокаторы, их суточные дозы и кратность приема.
Дозы препаратов и кратность назначения всегда следует подбирать индивидуально, ориентируясь на клинический эффект, ЧСС и уровень АД.
Установлено, что β-адреноблокаторы, применяющиеся у пациентов, перенесших инфаркт миокарда, приблизительно на 25% уменьшают риск повторного инфаркта и внезапной сердечной смерти [4, 5]. У больных, перенесших инфаркт миокарда, лучше использовать липофильные β-адреноблокаторы: бетаксолол, метопролол, пропранолол, тимолол.
Многие больные ИБС с АГ имеют безболевую ишемию миокарда, а ретардные формы β-адреноблокаторов уменьшают количество эпизодов и общую длительность безболевой ишемии. Эти препараты у указанных больных более эффективны (снижают риск фатальных и нефатальных коронарных событий), чем антагонисты кальция пролонгированного действия. Особенно важно, что β-адреноблокаторы подавляют бессимптомную ишемию в утренние часы. При недостаточном эффекте монотерапии для больных АГ и ИБС их следует использовать в комбинации с диуретиками, дигидропиридиновыми антагонистами кальция.
В рекомендациях Европейского общества кардиологов по лечению стабильной стенокардии [6] при недостаточной эффективности β-адреноблокаторов у больных ИБС в первую очередь предлагается добавлять длительно действующие дигидропиридиновые антагонисты кальция (амлодипин и др.).
Из β-адреноблокаторов заслуживает внимания карведилол, который обладает β- и α1-адреноблокирующими, а также антиоксидантными свойствами. Благодаря артериальной дилатации, он снижает постнагрузку на сердце и тормозит нейрогуморальную вазоконстрикторную активацию сосудов и сердца. Препарат обладает выраженным антиангинальным и пролонгированным антигипертензивным эффектом, поэтому с успехом применяется при сочетании ИБС и АГ.
У карведилола, принадлежащего к β-адреноблокаторам с вазодилатирующими свойствами, обнаружено кардиопротекторное действие при хронической сердечной недостаточности. Препарат безопасен у больных с систолической дисфункцией левого желудочка (фракция выброса менее 30–40%). Соталол (соталекс) из этой группы является препаратом выбора для лечения ИБС и АГ у больных с серьезными нарушениями ритма сердца.
Недавно появилось сообщение (L. H. Lindholm и соавт., 2005), что применение β-адреноблокаторов по сравнению с гипотензивными препаратами других классов сопровождается более высокой частотой развития инсульта. По мнению авторов, результаты метаанализа рандомизированных клинических исcледований могут свидетельствовать о нецелесообразности использования β-адреноблокаторов как препаратов первого ряда для лечения АГ, а также в качестве препаратов сравнения (контроля) в рандомизированных испытаниях гипотензивных средств [7]. К этому факту надо относиться с должным вниманием и пытаться подходить дифференцированно к комбинированному лечению больных АГ и ИБС.
Противопоказаниями к использованию β-адреноблокаторов являются: предсердно-желудочковая блокада II, III степени, выраженная синусовая брадикардия (ЧСС менее 45 уд./мин). С осторожностью следует назначать данные препараты пациентам с бронхиальной астмой, сахарным диабетом, синдромом Рейно и другими заболеваниями периферических сосудов.
Антагонисты кальция. Блокаторы медленных кальциевых каналов относятся к числу препаратов первого выбора при лечении АГ и стенокардии. Препараты эффективны и хорошо переносятся больными. Антагонисты кальция особенно показаны больным АГ со стабильной стенокардией и пожилым пациентам с сопутствующими поражениями периферических артерий, атеросклеротическим поражением каротидных артерий, а также с суправентрикулярной тахикардией (верапамил, дилтиазем). Вазодилатирующий эффект препаратов осуществляется посредством прямого действия на гладкую мускулатуру сосудистой стенки, а также через потенцирование высвобождения оксида азота из эндотелия сосудов. Другими благоприятными эффектами этих препаратов у больных ИБС в сочетании с АГ являются: антиатерогенный, антипролиферативный, антиагрегационный.
В таблице 2 представлены основные антагонисты кальция, их средние терапевтические дозы и кратность приема.
Для регулярного лечения стенокардии и АГ предпочтение следует отдавать длительно действующим антагонистам кальция, таким как амлодипин (норваск), фелодипин (плендил), дилтиазем ретард (кардил), исрадипин (ломир), верапамил ретард. АК с замедленным высвобождением лекарственного вещества обеспечивают постоянство терапевтической концентрации препарата.
У больных стенокардией в сочетании с АГ не рекомендуется широкое использование короткодействующих дигидропиридинов (нифедипина и др.), так как они могут вызывать ишемические осложнения. В этих случаях неблагоприятные эффекты могут быть связаны с уменьшением коронарной перфузии вследствие быстрого падения АД и увеличением ЧСС (рефлекторная тахикардия), а также с увеличением симпатической активности и сократимости миокарда, что, соответственно, приводит к увеличению потребности миокарда в кислороде. Имеются сообщения о том, что при использовании нифедипина короткого действия в больших дозах повышается смертность больных, перенесших инфаркт миокарда. Назначение больным с нестабильной стенокардией или острым инфарктом миокарда короткодействующих дигидропиридинов противопоказано.
Однако у больных с АГ нет оснований для отказа от применения антагонистов кальция, в том числе и нифедипина короткого действия в небольших дозах (до 60 мг) как для длительного регулярного лечения, так и особенно для купирования нетяжелых гипертонических кризов. Обязательными условиями при этом являются: индивидуальный выбор лечения с учетом показаний и противопоказаний, риска побочных эффектов, а также неблагоприятного взаимодействия с другими препаратами.
При сочетании ИБС с АГ особенно важно постепенное снижение АД без симпатической активации и рефлекторной тахикардии. Поэтому если необходимо назначение препаратов вазодилатирующего действия, приводящих к развитию тахикардии, обязательно следует присоединить β-адреноблокаторы.
В. П. Лупанов, доктор медицинских наук, профессор
НИИ клинической кардиологии им. А. Л. Мясникова РКНПК Росздрава, Москва
Что такое стенокардия?
Что провоцирует приступ стенокардии?
Приступы сначала могут быть неинтенсивными, кратковременными, по 1-2 мин., при очень тяжелой или интенсивной физической нагрузке, беге, подъеме по лестнице, выходе на холод, ходьбе против ветра. Приступ могут спровоцировать эмоциональные расстройства, курение, пребывание в душном пространстве, переедание, прием энерготоников или чрезмерных доз алкоголя.
Стабильная и нестабильная стенокардия
При стабильной стенокардии у пациентов с ИБС боли возникают при определенной физической нагрузке и хорошо устраняется с помощью лекарственных средств.
Нестабильной стенокардией называют впервые появившийся приступ или состояние, когда на фоне стабильного течения ИБС приступы стенокардии учащаются и удлиняются.
Чем опасна нестабильная стенокардия?
Если стенокардия возникает при непредсказуемом уровне физической нагрузки, необходимо ограничить на несколько дней нагрузку до минимальной и проконсультироваться с лечащим врачом: потребуется более активное лечение и, возможно, госпитализация. Состояние эпизода нестабильной стенокардии может закончиться инфарктом миокарда. Когда сохраняется боль в груди и трудно поставить диагноз, используется термин «острый коронарный синдром».
Как отличить стенокардию от инфаркта миокарда?
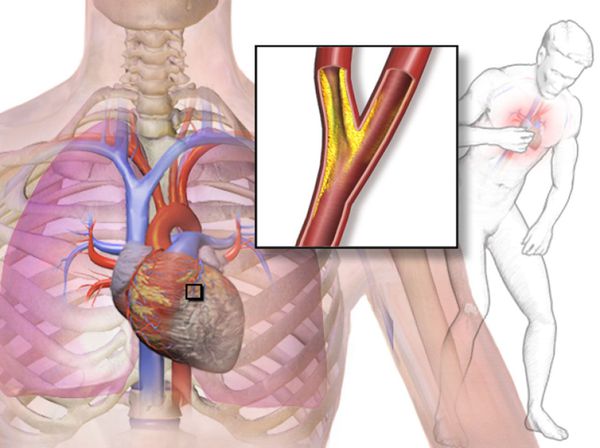
Боли в центре грудной клетки, в области средней трети грудины, могут распространяться в левую руку, лопатку, нижнюю челюсть, верхнюю часть живота.
Боли как при стенокардии, но чаще ощущаются как более интенсивные, нестерпимые, раздирающие и захватывают всю левую половину грудной клетки.
Дискомфорт слабо или умеренно выраженный.
Выраженный дискомфорт, усиленное потоотделение, головокружение, тошнота, нарастающее чувство нехватки воздуха, страх смерти.
Приступ стенокардии чаще связан с предшествующей физической активностью или эмоциональным возбуждением.
Инфаркт миокарда может возникнуть в любое время, и в том числе, в состоянии покоя.
Время болевого приступа занимает около 3 – 15 минут.
Болевой приступ с дискомфортом и удушьем продолжается не менее 15 – 30 минут и более, имеется тенденция к нарастанию симптомов.
В покое боли, как правило, проходят.
В состоянии физического покоя боли не проходят полностью, усиливаются при разговоре и глубоком дыхании.
Применение нитроглицерина под язык или в виде аэрозоля от 1 до 3 доз прерывает приступ стенокардии.
Симптомы не проходят полностью после применения 3 доз нитроглицерина.
Первая помощь при приступе стенокардии
При возникновении приступа стенокардии необходимо следовать инструкции полученной от лечащего врача или (если такой инструкции не было) действовать по алгоритму:

6. Принять 0,5 мг нитроглицерина. Если в виде таблетки – положить под язык и рассосать, если в виде капсулы – раскусить, не глотать, если в виде спрея – ингалировать (впрыснуть) одну дозу под язык, не вдыхая.
Если после приема нитроглицерина появилась резкая слабость, потливость, одышка, или сильная головная боль, то необходимо лечь, поднять ноги (на валик, подушку и т.п.), выпить один стакан воды и далее нитроглицерин не принимать.
Нельзя принимать нитроглицерин при низком артериальном давлении крови, резкой слабости, потливости, выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
7. Если боли полностью исчезли и состояние улучшилось после приема аспирина и 1 дозы нитроглицерина через 5 минут, ограничьте физические нагрузки, дальнейшее лечение согласуйте с лечащим врачом.
8. При сохранении боли свыше 10-15 минут необходимо второй раз принять нитроглицерин и срочно вызвать скорую помощь!
ВНИМАНИЕ! Если аспирин или нитроглицерин недоступны, а боли сохраняются более 5 минут – сразу вызывайте скорую помощь!
9. Если боли сохраняются и после приема второй дозы нитроглицерина через 10 минут, необходимо принять нитроглицерин в третий раз. Ждите скорую помощь.
Телефоны для вызова скорой медицинской помощи:
03 – на всей территории России
103 – мобильная сотовая связь
112 – единая служба экстренной помощи на территории России
Дополнительные телефонные номера по месту своего пребывания уточняйте заранее.
Запишитесь на прием к кардиологу
Пройдите скрининг-диагностику сердечно-сосудистой системы в ЦЭИМ
БЕСПЛАТНО
Ишемическая болезнь сердца: терапия инфаркта и стенокардии
обзор ЛС, использующихся при лечении стенокардии, инфаркта миокарда
1.Предынфарктный — учащение и усиление приступов стенокардии (от нескольких часов до нескольких недель);
2.Острейший — от момента появления ишемии до развития миокарда (от 30 минут до 2 часов);
3.Острый — от образования некроза до ферментативного расплавления некротизированной мышечной ткани (от 2 часов до 10 суток);
4.Подострый — начальные процессы организации рубца, развитие грануляционной ткани на месте некротической (до 5 недель);
5.Постинфарктный — адаптация миокарда к новым условиям функционирования (до 6 месяцев).
ОИМ имеет различные варианты течения (см.таблицу 1).
Общая летальность при ОИМ составляет 30–35 %. Большая часть смертей приходится на первые двое суток, поэтому основные лечебные мероприятия проводят именно в этот период в специализированных отделениях интенсивной терапии.
В последние несколько лет достаточно широко в клиническую практику вошел новый термин — острый коронарный синдром (ОКС), промежуточный диагноз между нестабильной стенокардией и ОИМ. ОКС — предварительный диагноз, позволяющий врачу определить неотложные лечебные и организационные мероприятия. Выделяют ОКС с подъемом и без подъема сегмента ST при ЭКГ исследовании.
Что такое стенокардия (грудная жаба)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Петрова А. А., терапевта со стажем в 5 лет.
Определение болезни. Причины заболевания
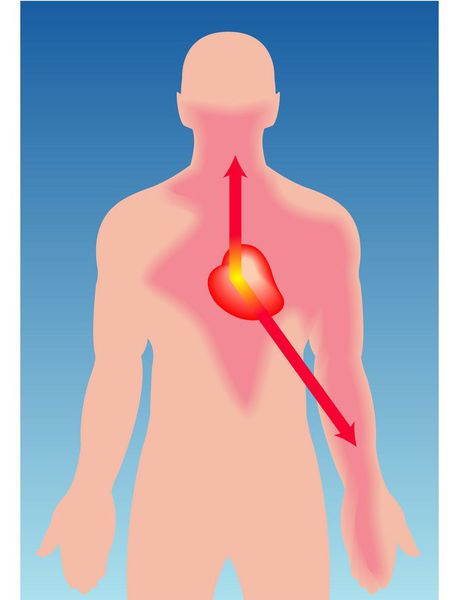
Стенокардия — это клинический синдром, сопровождающийся чувством дискомфорта или сжимающей, давящей болью в грудной клетке, которая может иррадиировать (отдавать) в левую руку, шею, нижнюю челюсть и эпигастральную область. [1]
Данный синдром относится к ишемической болезни сердца и возникает из-за нарушения баланса потребности кислорода и его поступления в сердечную мышцу — миокард.
Существуют три основные причины стенокардии:
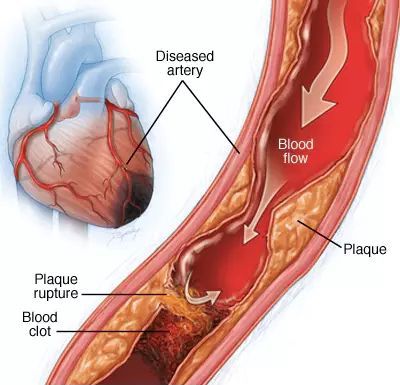
В 95% случаях стенокардия возникает из-за атеросклеротической бляшки, которая образуется в стенке сосуда и сужает его просвет. Данный процесс происходит обычно генерализованно, то есть во всех сосудах нашего организма. Поэтому обнаружение бляшки в одной области не исключает образование таких же бляшек в сосудах, питающих сердце (коронарных артериях). В конечном итоге образовавшаяся бляшка может разорваться, и на этом месте тут же возникает тромб.
В менее 5% случаев стенокардия возникает по причине других нарушений:
Для того чтобы понять, почему одни болеют стенокардией, а другие нет, необходимо знать, какие факторы повышают риск развития атеросклероза.
К контролируемым факторам риска, которые можно избежать, относятся:
К неконтролируемым факторам риска, на которые невозможно повлиять, врачи относят:
Симптомы стенокардии
Каждый человек в своей жизни испытывал неприятные ощущения в области сердца. У кого-то они носили колющий характер, у кого-то давящий. Данные жалобы могут беспокоить пациентов разного возраста. Молодые люди часто обращаются к врачу при подозрительных неприятных чувствах в области сердца, но в большинстве случаев со стороны сердечно-сосудистой системы патологии не обнаруживается. Некоторые пациенты терпят и считают, что в их возрасте неприятные ощущения в области грудины уже ничего опасного не представляет, но позже они поступают с необратимыми изменениями в сердце.
В каких случаях нужно обращаться к врачу?
Если собрать всех пациентов с болью в сердце, то их можно разделить на три группы. В первую будут входить пациенты, у которых возникла типичная (несомненная) стенокардия с тремя отличительными признаками:
Ко второй группе будут относиться пациенты с атипичной (вероятной) стенокардией, у которых будут наблюдаться только два признака из вышеперечисленных.
К третьей группе будут относиться пациенты с болями, не связанными с ишемией миокарда. У этих людей все вышеперечисленные симптомы отсутствуют, или же отмечается только один признак из вышеперечисленных.
Что можно отнести к характерным болям при стенокардии?
Чаще всего симптомы напоминают давящие боли за грудиной жгучего характера, иногда отдающие в левую руку, нижнюю челюсть, в левую лопатку. В некоторых случаях боли сопровождаются одышкой. Некоторые пациенты описывают подобные ощущения, как будто на их грудь положили горячий утюг. В литературе встречается термин «грудная жаба».
Данная боль появляется обычно во время физической или эмоциональной нагрузки и также быстро исчезает после прекращения той нагрузки, которая вызвала приступ.
Например, если возникает жгучая боль за грудиной, которая не даёт подняться на один этаж, поэтому при подъёме приходится отдохнуть и подождать, пока пройдёт боль, то это сигналы типичной (несомненной) стенокардии. По этому поводу нужно срочно обратиться к врачу.
Если при ходьбе возникает неприятное ощущение возле левой лопатки или в левой челюсти, в связи с чем не удаётся быстро идти и приходится останавливаться для исчезновения данного ощущения, то этот случай является проявлением атипичной (вероятной) стенокардии.
К сожалению, некоторые пациенты не могут оценить характер болей и часто путают стенокардию с другими заболеваниями, чем могут ввести в заблуждение и себя, и лечащего врача. Например, некоторые пациенты принимают её за обыкновенную изжогу. Были случаи, когда человек жаловался только на боль в левой половине челюсти, путая её с зубной болью. Поэтому важно помнить, что характерным отличием стенокардических болей является их связь с физической или эмоциональной нагрузкой. В некоторых случаях повышение артериального давления может приравниваться к физической нагрузке.
Для стенокардии НЕ свойственны:
Патогенез стенокардии
Чтобы разобрать в патогенезе стенокардии, надо обратить внимание на патогенез его основной причины — атеросклероза.
Существуют две основные теории роста атеросклеротической бляшки в стенке сосуда, которые дополняют друг друга. Одну из них знают даже те люди, которые не имеют медицинского образования, — это избыточное образование холестерина в крови.
В наше время каждый знает о свойствах холестерине, поэтому многие обращают внимание на продукты питания, где есть надпись «без холестерина». Некоторые даже пользуются таблицами продуктов с низким содержанием холестерина, чтобы правильно подойти к составлению своего рациона. Это действительно важно. Еще патоморфолог Н.Н. Аничков в 1913 году в экспериментах на кроликах показал, что добавление холестерина к обычному корму вызывает изменения в аорте, похожие на нарушения, которые наблюдаются у человека при атеросклерозе.
Но, не смотря на это, холестерин является значимым химическим элементом, участвующим в обмене веществ. Без него человек не может существовать. И даже если бы люди постоянно ели продукты с высоким содержанием холестерина, атеросклеротический процесс с возрастом всё равно протекал бы не так быстро, как у людей с наличием факторов риска развития атеросклероза.
Вторая теория развития атеросклероза появилась позже. Она заключается в ответе, возникающем на повреждение эндотелия сосуда — тоненькой внутренней оболочки артерий, толщиной в одну клетку. Её может повредить те же факторы риска:
В итоге повышения концентрации холестерина в крови и повреждения эндотелия начинают образовываться атеросклеротические бляшки, вызывая различные заболевания, в том числе и стенокардию. [6]
Классификация и стадии развития стенокардии
Стенокардию подразделяют на три основные группы:
Чаще всего встречаются первые два типа.
Стабильная стенокардия характеризуется регулярным возникновением стенокардических симптомов, причём их выраженность с течением времени не меняется. Это связано со структурой бляшки, которая сохраняет свою форму или медленно увеличивается.
Нестабильная стенокардия связана с разрывом атеросклеротической бляшки и возникновением тромба. Исходя из этого существуют три подгруппы такой стенокардии:
Нестабильная стенокардия требует безотлагательных мер.
Вазоспастическая стенокардия встречается очень редко. Она характеризуется отсутствием бляшек и возникновением спазма коронарных артерий, вызванного стрессом, нагрузкой или лекарственными препаратами.
Помимо этого существует классификация стабильной стенокардии, которая разработана Канадским сердечно-сосудистым обществом. Она включает четыре функциональных класса (ФК) по мере выраженности синдрома и сохранившегося просвета коронарного сосуда:
Осложнения стенокардии
При отсутствии лечения и несвоевременном обращении к врачу могут возникнуть серьёзные осложнения.
Чаще всего встречается переход из стабильной стенокардии в нестабильную, а далее в инфаркт — состояние, когда клетки сердца отмирают из-за прекращения поступления кислорода и питательных веществ. В большинстве случаев этот процесс развивается вследствие разрыва атеросклеротической бляшки такими повреждающими факторами, как высокое артериальное давление, воздействие угарного газа, образующегося в результате курения, токсическое действие высокой концентрации глюкозы в крови и т.д. Впоследствии на месте инфаркта формируется рубец — постинфарктный кардиосклероз. В худших случаях всё заканчивается летальным исходом.
К другим осложнениям стенокардии можно отнести различные виды аритмии и хроническую сердечную недостаточность.
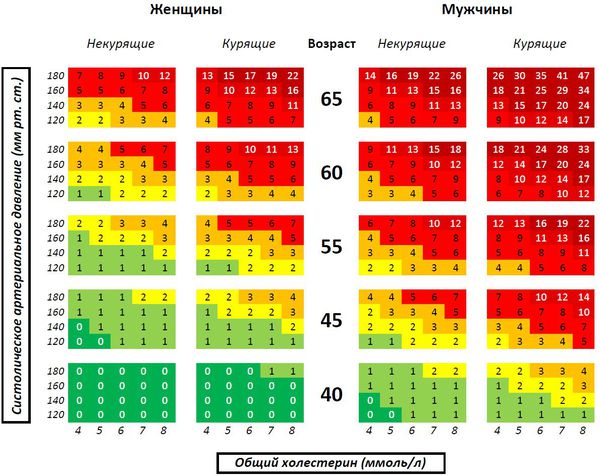
Сразу стоит отметить, что эта шкала не относится к пациентам, которые страдают атеросклерозом, сахарным диабетом (любого типа), хронической болезнью почек (СКФ 2 ), и к лицам с очень высоким уровнем факторов риска. У данных людей суммарный риск автоматически считается высоким и очень высоким — более 15%.
Шкала SCORE очень хорошо показывает не только вероятность смерти в следующие 10 лет, но и те факторы риска, на которые нужно обратить внимание, чтобы не произошёл печальный исход.
Оценка суммарного риска производится исходя из таких факторов, как возраст, пол, курение, артериальное давление и уровень общего холестерина, но не учитывает хронический стресс, избыточную массу тела, ЛПВП и новые факторы риска (С-реактивный белок и гомоцистеин). Поэтому данная шкала всё же не заменит знания и клинический опыт врача.
Диагностика стенокардии
После сбора жалоб, анамнеза жизни и заболевания и осмотра назначаются дополнительные лабораторные и инструментальные обследования.
Лабораторные исследования в основном направлены на диагностику дислипидемии, которая способствует формированию атеросклеротических бляшек. Для этого назначается анализ липидного спектра крови, в который входит общий холестерин и его фракции.
К инструментальными методам в первую очередь относят электрокардиограмму (ЭКГ). Многие пациенты идут к кардиологу с вопросом «всё ли нормально у меня с сердцем» только с одной плёнкой ЭКГ. Но, к сожалению, эти показатели имеют информативную значимость только во время приступа. В большинстве случаев по одной плёнке ЭКГ, снятой в покое, определить стенокардию невозможно, т. к. она может показать только нарушения ритма, гипертрофию (увеличение) различных отделов сердца, нарушение проведения или наличие перенесённого инфаркта миокарда.
Также существует ультразвуковое исследование сердца, которое показывает его структуру и может выявить возможные отклонения. Эхокардиография предназначена для определения размеров сердца и его камер, наличия пороков (стенозов и недостаточности) клапанов, новообразования и перенесённого инфаркта. Но данной исследование, как и ЭКГ, недостаточно информативно, если оно проводилось вне приступа стенокардии, в состоянии покоя.
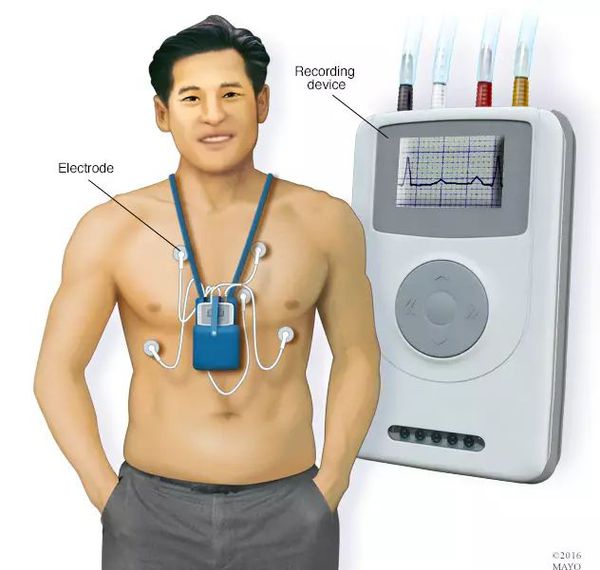
Холтеровское мониторирование ЭКГ (амбулаторное мониторирование) гораздо информативнее вышеуказанных исследований. Его целесообразно проводить для того, чтобы выявить признаки ишемии миокарда во время повседневной активности. Для этого пациент примерно сутки ходит, ест и спит с прикреплённым к нему апаратом, т. е. выполняет обычную повседневную физическую нагрузку. При возникновении приступа обследуемый фиксирует случай в дневнике и затем информирует врача о том, когда и каких условиях возникли симптомы. Чувствительность данного метода в диагностике ишемической болезни сердца составляет 44-81%.
Так как в покое приступы стенокардии практически не возникают, существуют методы обследования с использованием физической нагрузки. По аналогии с электрокардиограммой проводят велоэргометрию и тредмил-тест: снятие ЭКГ проводится в то время, когда пациент выполняет физическую нагрузку на велосипеде или беговой дорожке. Чувствительность данного метода составляет примерно 68%.
Более чувствительным методом является стресс-ЭхоКГ — это то же ультразвуковое исследование сердца, только выполненное после физической нагрузки. С увеличении пульса во время бега миокард потребляет больше кислорода и питательных веществ. При сужении сосуда в мышцу не поступает достаточное количество, в результате чего возникает приступ загрудинных болей, и появляются нарушения в сокращении. В итоге развивается гипокинезия, которую можно рассмотреть при ультразвуковом исследовании. Такое исследование обладает большей чувствительностью (80-85%) и специфичностью (84-86%)
При невозможности выполнить ЭКГ и ЭхоКГ во время физической нагрузки можно воспользоваться чреспищеводной эклектрокардиостимуляцией (ЧПЭС) или фармакологическими пробами. Эти методы основаны на повышении потребности миокарда в кислороде путём увеличения пульса без существенного изменения артериального давления.
Существует также два менее распространённых метода исследования: перфузионная сцинтиграфия миокарда с нагрузкой и мультиспиральная компьютерная томография сердца.
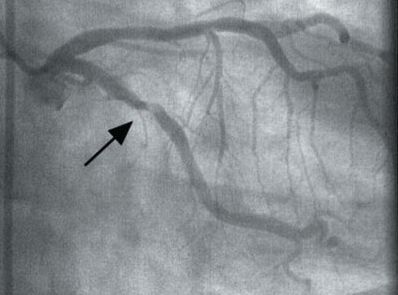
Основным методом оценки состояния артерий, при котором визуально можно распознать сужение сосуда, является коронарная ангиография (КАГ) — рентгеноконтрастный метод обследования, достоверно определяющий место и степень сужения артерий, а также тип кровоснабжения, признаки тромбоза, изъязвления, кальциноза и спазма коронарной артерии.
По срокам выполнения данное обследование разделяют на экстренную (в течение 6 часов), неотложную (в течение 6-12 часов) и плановую.
Экстренная КАГ выполняется при нестабильной стенокардии или наступившем инфаркте миокарда, когда важна каждая минута.
К показаниям к плановой КАГ относят:
Абсолютных противопоказаний для назначения КАГ в настоящее время не существует.
Промежуточное место занимает неотложная КАГ. Она проводится в случае ухудшения состояния пациента, который находится на лечении в стационаре по поводу прогрессирования стенокардии, при присоединении приступов стенокардии покоя, отсутствии эффекта от максимальной терапии, а также при ухудшении состояния после эндоваскулярной операции или аортокоронарного шунтирования. [1] [10]
Лечение стенокардии
Изменение образа жизни
Как заболевание, возникающее преимущественно из-за образа жизни, лечение стенокардии следует начинать с его изменения. Без этого невозможно добиться 100% результата в лечении стенокардии.
В первую очередь нужно обратить внимание на питание. Продукты, включённые в рацион, должны содержать больше растительной клетчатки и меньше холестерина: следует исключить жирные виды мяса, такие как свинина и говядина, и увеличить количество потребляемых овощей и фруктов.
Дополнительно следует изменить отношение к физическим нагрузкам. Ежедневно рекомендуется тратить 40 минут на физическую активность, которая должна заключаться не в поднятии тяжести или работе в саду/огороде, а в ходьбе, прогулках, катании на лыжах, коньках и танцах. Данные виды физической активности не должны изнурять, а приносить только удовольствие.
После изменения привычек питания и физической активности исчезнут такие факторы, как стрессы и избыточный вес. Помимо прочего следует отказаться от курения и злоупотребления алкоголем.
Медикаментозное лечение
Что касается лекарственной терапии, то она предусматривает решение трёх основных задач:
В первую очередь назначаются статины — препараты, снижающие уровень холестерина. Эти лекарства влияют на основную причину сужения сосудов — атеросклероз.
Приём статинов нужно осуществлять постоянно и подбирать дозу до достижения целевых уровней липопротеидов низкой плотности (часть общего холестерина, влияющая на атеросклероз сосудов). Целевой уровень при очень высоком суммарном риске — менее 1,8 ммоль/л или больше 50% снижения от исходного уровня. При высоком риске — менее 2,5 ммоль/л, при умеренном — менее 3 ммоль/л. [9] [11]
Статины являются основным классом препаратов в лечении стенокардии. И хотя они не приносят заметного улучшения, как препараты, снижающие артериальное давление, зато значительно улучшают прогноз заболевания.
Благоприятное кардиопротективное действие оказывают ингибиторы АПФ и сартаны. Хотя их применяют в качестве снижения артериального давления, в данном случае они играют роль кардиопротекторов (защитников сердца). [4]
Каждый пациент со стенокардией должен понимать, что у него высокий риск возникновения инфаркта миокарда, поэтому в его домашней аптечке всегда должны быть нитраты быстрого действия (нитроглицерин, нитроспрей) и таблетка ацетилсалициловой кислоты (аспирин). Нитроглицерин может приниматься в виде пролонгированных таблеток или в случае приступов стенокардии.
Помимо консервативного (терапевтического) лечения существуют хирургические методы. Они могут выполняться как планово, так и экстренно. К ним относятся:
Прогноз. Профилактика
К сожалению, в практике врачей встречаются пациенты, которые не воспринимают всерьёз перенесённый инфаркт миокарда. Они не запоминают название препаратов, которые принимают, предоставляют контроль приёма этих лекарств своему супругу или супруге и обращаются за помощью не в плановом порядке, а лишь при появлении боли в сердце. Такое отношение к своему здоровью крайне опасно.
Однако чаще всего встречаются люди со стенокардией, которые контролируют свой пульс и уровень ЛПНП, знают все препараты наизусть, разбираются в качестве лекарственного средства и каждый год планово посещают терапевта и кардиолога. У таких пациентов прогноз заболевания, безусловно, благоприятный.
Эти две группы пациентов хорошо демонстрируют, что прогноз зависит от факторов риска, приверженности к лечению и своевременной терапии.
Что делать в случае приступа стенокардии или инфаркта миокарда
Что нужно делать, чтобы стенокардия не появилась
Самое главное — вести активный образ жизни. Если нравится кататься на лыжах, ходить на танцы или по вечерам прогуливаться с друзьями, то не стоит от этого отказываться, ведь тогда настроение будет хорошим, тело стройным, а сосуды здоровыми.