какие мази можно беременным при болях в пояснице
Боли в пояснице и беременность
Боли в пояснице и беременность
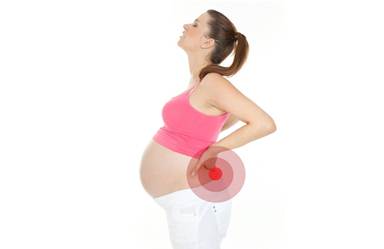
Эксперты описывают два наиболее частых паттерна болей в пояснице во время беременности: боли в пояснице возникают в области поясничных позвонков в нижней части спины, и задняя тазовая боль, которая ощущается в задней части таза. У некоторых женщин имеются симптомы обоих типов боли в пояснице.
Боли в пояснице похожи на боли, которые женщина испытывала до беременности. Боль чувствуется в пояснице и вокруг позвоночника, примерно на уровне талии. Также женщины могут испытывать боль с иррадиацией в ноги. Длительное нахождение в положение, сидя или стоя могут усиливать боли и, как правило, боли имеют тенденцию к усилению к концу дня. Гораздо больше женщин испытывает заднюю тазовую боль, которая ощущается меньше, чем боль в пояснице. Боль может локализоваться глубоко внутри ягодиц, на одной или обеих ягодицах или в задней части бедер. Боль может провоцироваться такими видами деятельности, как ходьба, подъем по лестнице, вход и выход из ванной на низкую тумбу, поворачивание в постели или скручивание и подъем тяжести.
Позиции, при которых есть наклон туловища, такие как сидение, в кресле и работа за столом, наклонившись вперед – может усилить заднюю тазовую боль. Женщины с задней тазовой боли, также более вероятно, могут испытывать боль над лобковой костью.
Когда боль в пояснице иррадиирует в ягодицы и бедра, нередко предполагают наличие пояснично-крестцового радикулита – хотя радикулит у беременных встречается не очень часто. Истинный радикулит, который может быть вызван грыжей межпозвоночного диска или наличием протрузии диска в поясничном отделе позвоночника, встречается лишь у 1 процента беременных женщин.
Если же есть компрессия и воспаление седалищного нерва (грыжей диска), то боли в ногах более серьезные, чем при обычной боли в пояснице. Боль может ощущаться не только в бедре, но и ниже колена или даже иррадиировать в стопу. Не исключено также наличие нарушений чувствительности, таких как онемение или ощущения покалывания.
При тяжелом пояснично-крестцовом радикулите может быть онемение в паховой области, а также в области половых органов. Также могут появиться проблемы с мочеиспусканием или дефекацией. Если у беременной женщины появляются подозрения на радикулит, то ей необходимо обязательно обратиться к лечащему врачу. Если же появляются такие симптомы, как нарушение чувствительности в ногах и слабость в одной или обеих ногах или потеря чувствительности в паховой области и нарушение мочеиспускания или дефекации, то к врачу необходимо обратиться срочно! Такая симптоматика может быть свидетельством развития синдрома «конского хвоста» при наличии грыжи диска у беременной, и в таких случаях необходимо экстренная операция.
Факторы риска болей в пояснице
Диагностика болей в пояснице.
Такие обследования, как КТ (МСКТ), практически не применяются для диагностики причин болей в пояснице у беременных из-за возможного тератогенного воздействия на плод. МРТ также не рекомендуется, особенно в первом триместре беременности. Но, если есть клинические показания, то МРТ можно проводить. Поэтому, как правило, диагностика болей в пояснице у беременных в основном базируется на данных физикального обследования, симптоматике и истории болезни (например, наличие грыжи диска до беременности).
Лечение

Плавание является отличным выбором физических упражнений для беременных женщин, потому что это укрепляет мышцы брюшной полости и нижние мышцы спины, и нахождение в воде снимает напряжение с суставов и связок.
Необходимо поддержание правильной биомеханики во время беременности:
При сильных болях и слабом мышечном корсете можно носить пояс.
Особое внимание должно быть уделено беременным с грыжами дисков, так как в определенном проценте случаев возможно развитие во время беременности синдрома «конского хвоста» – очень серьезного неврологического состояния.
При появлении следующих симптомов необходимо срочно обратиться к врачу:
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.
Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Обезболивающие препараты в период беременности
Пожалуй, большинство мамочек сойдутся во мнении, что беременность — это такой период, когда стоит с большой осторожностью подходить к приёму каких-либо лекарственных препаратов. Определённо, оптимальным выбором будет отказ от любых медикаментов в период вынашивания малыша, но, к сожалению, такие побуждения далеко не всегда могут принести пользу.
Одна из основных причин, которые заставляют нас искать помощи в аптечке — это боль, а она бывает разной: головная, мышечная, зубная и т.п. Будущие мамочки в такие моменты находятся в растерянности, так как список анальгетиков, разрешённых в этот период, довольно краток и некоторые из него не всегда доступны. Хорошо, когда боли терпимы и проходят без осложнений. Однако, что делать, если болезненные ощущения сильные, нарастающие, и долго не проходят? В таких ситуациях без лекарств не обойтись.
Большинство будущих мам, волнуясь о своём малыше, прилагают все усилия, чтобы не прибегать к помощи лекарств по-прежнему страдая от боли. Конечно же, забота о себе и младенце — это очень важно и правильно, тем не менее в этот период всё же, не стоит так рисковать: боль, не утихающая продолжительное время — сильный стресс для обоих как для мамочки, так и для малыша.
Важно знать: Приём обезболивающих препаратов в период беременности разрешён, и даже нужен, ведь это лучше, чем мучиться от боли.
Запомните: боль — это «сигнал тревоги» вашего организма, что в нём что-то не так. В первую очередь стоить обратиться доктору, и по его назначению отправиться на обследование для заключения о сущности болезни и состояния. Например, частые головные боли обычно служат свидетельством о повышенном артериальном давлении или, наоборот, его резком снижении. Тогда самолечение может принести ещё больший вред, а простые анальгетические препараты не помогут, за помощью следует обратиться к врачу, он сможет выписать необходимые вам препараты для поддержания кровяного давления в норме.
Препараты
Также важно помнить, что к тем или иным обезболивающим в период беременности стоит прибегать лишь после консультирования с вашим лечащим врачом, даже когда инструкция гласит, что использование этого препарата разрешается беременным.
Анальгетики, позволенные беременным:
ВОЗ рекомендовала и признала парацетамол как наименее опасный обезболивающий препарат для будущих мам, так как полностью доказано отсутствие негативного влияния этого лекарства на ребёнка. Парацетамол помогает, устранить любые болезненные ощущения, обеспечить снижение температуры, и к тому же имеет противовоспалительное действие, потому парацетамол рекомендовано использовать от боли в зубах, головной боли и жаре.
Нурофен позволено принимать только в первых двух триместрах беременности, это средство уменьшает объём околоплодных вод и может быть причиной маловодья, из-за чего после 30-й недели беременности принимать его запрещено. И помните, что этот препарат — сильный анальгетик и применять его следует лишь в крайних случаях.
Папаверин, Но-шпа и Риабал — спазмолитики, они действенно снижают боли, устраняя спазмы сосудов. Эти средства также помогают от боли, причинённой повышенным тонусом матки, но запомните: гипертонус очень опасен в плане прерывания беременности, и такое лечение должно проводиться строго под присмотром акушера-гинеколога.
Местное обезболивание
К лекарствам поверхностного применения (местного обезболивания) относится множество различных гелей, мазей, кремов. Применение таких средств распространено, и среди будущих мам.
Важно знать: Женщины, вынашивающие детей зачастую думают, что мази гораздо безвреднее, чем таблетки. И это мнение является ошибочным и очень опасным. Во время вынашивания ребёнка категорически запрещено довольно большое количество разных мазей: обезболивающие на основе димексида или ядах мира флоры и фауны, мази на растительной основе. Также запрещено использование «Звездочки», мази «Траумель» обязательно следует согласовать с лечащим врачом большинство согревающих мазей.
Прежде чем использовать любые крема с обезболивающим действием необходимо в обязательном порядке пройти консультацию у врача-специалиста.
Зубная боль
Устранять боль в зубах в период беременности, конечно же, можно, но стоит понимать, она является одним из признаков инфекции, а любое инфицирование ротовой полости требует неотложного вмешательства стоматолога. Какие-либо воспалительные процессы в ротовой полости несут опасность во время вынашивания малыша и способны плохо сказаться на здоровье мамы и самого малыша. Это именно та причина, по которой прибегать к помощи анальгетиков для устранения болезненных ощущений можно лишь тогда, когда вы не имеете возможности в тот же миг обратиться к врачу.
В дырку или в надлом на зубе кладут небольшой ватный шарик, смоченный зубными каплями, гвоздичным или мятным маслом. При использовании обезболивающих таблеток с целью унять зубную боль, беременная обязательно должна соблюдать дозировку, которая указана в инструкции. Если дозировка лекарства будет превышена, это может негативно сказаться на здоровье и матери, и ребёнка.
Боли в пояснице при беременности: что делать?
Часто во время беременности у будущей мамы возникают боли в поясничном отделе позвоночника. Это связано в первую очередь с растущим животиком и увеличивающейся нагрузкой на позвоночник, но есть и другие причины, при которых могут возникать боли в пояснице.
Об этом и поговорим подробнее.
Во время беременности боль в пояснице может быть, как физиологической, так и патологической.
Прежде всего, это могут быть нормальные процессы приспособления опорно-двигательного аппарата к предстоящим родам, но могут быть и обострения хронических заболеваний мамы, таких как пиелонефрит (воспаление почек), остеохондроз, сколиоз и т.д. И здесь (ВНИМАНИЕ!) разобраться с причинами болей поможет только врач, а не подружки «у которых было точно также».
Физиологически во время беременности происходит подготовка всего связочного аппарата к родам. В яичниках и плаценте вырабатывается гормон РЕЛАКСИН, под действием которого соединительная ткань становится более растяжимой и рыхлой. Это необходимо для того, чтобы во время родов кости таза стали более подвижными, и дали возможность рождения ребенка через плотное тазовое кольцо. Вот эти изменения и могут вызывать боли в пояснице.
Обычно такие боли появляются с 20 недель беременности (5 месяцев) и уменьшаются или проходят только после родов. Справиться с ними отчасти помогает ДИЕТА, богатая кальцием. Обязательно включите в свой рацион молочные продукты, орехи, рыбу, мясо, зелень.
Кроме того есть некоторые практические советы, рекомендованные для всех беременных.
Итак, ИЗБЕГАЙТЕ:
При болезнях позвоночника (остеохондроз, сколиоз, грыжа межпозвоночных дисков) может помочь так же СПЕЦИАЛЬНАЯ ГИМНАСТИКА, направленная на укрепление мышцы спины, живота, бедер и ягодиц. Рекомендуется аэробика, аква-аэробика, плавание. Также поможет ПРАВИЛЬНО ПОДОБРАННЫЙ БАНДАЖ и немедикаментозные методы лечения, например МАССАЖ, так как препараты, которыми обычно лечат эти заболевания, противопоказаны во время беременности.
При болях, связанных с заболеваниями позвоночника НЕОБХОДИМА КОНСУЛЬТАЦИЯ НЕВРОЛОГА.
Лечение необходимо проводить в условиях стационара под наблюдением врача, т.к. эти заболевания влияют на состояние плода, течение беременности и здоровье женщины.
Кроме всего выше перечисленного, боль в поясничном отделе позвоночника может быть одним из признаков угрозы прерывания беременности. Чаще такие боли сопровождаются еще и болями внизу живота. В такой ситуации необходимо срочно ОБРАТИТСЯ К АКУШЕРУ-ГИНЕКОЛОГУ для осмотра и принятия решения о тактике дальнейших действий, которое должно быть направлено на снятие тонуса гладкой мускулатуры матки.
Если вы отмечаете у себя такие признаки ранее 37 недель беременности и при этом есть выделения из половых путей, если боль ощущается внизу живота, а интервалы между этими болями сокращаются, то необходимо срочно обратиться за медицинской помощью, это может свидетельствовать об угрозе прерывания беременности.
На более поздних сроках боль в области крестца может быть первым признаком начавшихся родов.
Будьте здоровы, берегите себя и будущего малыша!
Диклофенак для наружного применения: показания, инструкция по применению, где купить
Диклофенак – это эффективный негормональный противовоспалительный препарат, который активно используется в неврологии, ревматологии и травматологии.
Имеет большой выбор лекарственных форм. Для чего применяют гель и мазь Диклофенак будем разбираться далее.
Состав и особенности
Диклофенак выпускается в нескольких лекарственных формах. Наружно применяют мазь или гель.
В основе вещество диклофенак натрия, его концентрация в мази – 10 или 20 мг в 1 г, в геле – 10 или 50 мг в 1 г. Соответственно гель может 1 или 5-процентный, а мазь 1 или 2-процентная.
Вспомогательными компонентами в геле являются спирт, пропиленгликоль, масло лаванды, очищенная вода и гиэтеллоза. В мази дополнительно присутствуют пропиленгликоль, диметилсульфоксид и макрогол.
Гель представляет собой однородную прозрачную субстанцию с незначительным желтым оттенком или без цвета, присутствует специфический запах, основа – вода.
Базовым компонентом мази является жир, она имеет более густую консистенцию. Поэтому для суставов и глубоких слоев эпидермиса лучше использовать гель. Он легче распределяется и быстрее высыхает, не оставляет пятен на одежде и создает защитную пленку на коже.
Если в месте нанесения кожа раздражена и склонна к шелушению, то лучше применять мазь, так как она дополнительно смягчает и увлажняет кожу в месте нанесения.
Фармакологическое действие
Диклофенак – представитель группы нестероидных противовоспалительных препаратов.
Снижает выработку арахидоновой кислоты и нарушает синтез простагландинов, поэтому оказывает тройное действие:
снижает высокую температуру.
При использовании наружно уменьшает болевые ощущения в суставных соединениях как в покое, так и при движении, облегчает припухлость и скованность по утрам, позволяет увеличивать двигательную активность.
Показания к использованию
Мазь и гель Диклофенак назначают при следующих патологиях костей и мышц:
воспалительных и дегенеративных заболеваниях суставных соединений (остеохондрозе, радикулите, артрозе, артрите, в том числе при болезни Бехтерева);
ушибах в результате травм;
ревматической лихорадке и воспалительных отеках мягких тканей (тендовагините, бурсите);
растяжениях сухожилий, мышц и связок, сопровождающихся воспалительным ответом;
миалгиях и артралгиях, спровоцированных тяжелыми физическими нагрузками.
Средство предназначено для устранения негативных симптомов, но на прогрессирование болезни не влияет.
Как применять мазь Диклофенак
Согласно инструкции по применению мази Диклофенак, средство в объеме 2-4 г распределяют по коже в месте ощущения боли, немного втирающими движениями. Разрешено использовать мазь 2-3 раза в сутки, но максимальная доза должна не превышать 8 г.
Детям 6-12 лет допускается применение мази не более двух раз в сутки. При ее определении учитывайте факт одновременного приема препаратов диклофенака в иных лекарственных формах (например, таблетках или суппозиториях).
Длительность терапии – до 14 дней.
Как применять гель Диклофенак
Инструкция по применению геля Диклофенак содержит подробную информацию о дозах и способах применения лекарства.
Гель используют только наружно у взрослых и детей с 12 лет по показаниям. Наносят на место воспаления легкими втирающими движениями 2 или 3 раза в сутки. Для одного нанесения достаточно 2 г препарата, что соответствует полоске 4 см.
Предельно допустимая доза в сутки – не более 6 г. Продолжительность терапии – не более двух недель, более длинные сроки возможны по согласованию с лечащим врачом. Обязательно мойте руки после использования Диклофенака.
Можно ли применять средство беременным и детям
Беременность, особенно III триместр, выступает противопоказанием к использованию Диклофенака. При необходимости лечения препаратом в первой половине беременности врач обязан оценить все негативные последствия для плода и ожидаемую пользу для женщины.
Возможность препарата проникать в грудное молоко не изучалась, поэтому при грудном вскармливании лечение нежелательно. При серьезных основаниях воспользоваться гелем или мазью во время лактации, не наносите вещество на большие участки кожи и не лечитесь им длительно.
В педиатрической практике используется в лечении детей только с 12 лет.
Противопоказания и побочные эффекты
По инструкции на мазь Диклофенак лечение средством противопоказано при:
высокой чувствительности к входящим в состав веществам, аспирину или иным нестероидным противовоспалительным препаратам;
полном или неполном сочетании бронхиальной астмы с рецидивирующим полипозом носа и околоносовых пазух, ангионевротическим отеком или крапивницей;
беременности на поздних сроках и лактации;
лечении детей до 6 лет;
открытых раневых поверхностях на коже в месте нанесения.
Противопоказания распространяются и на применение геля, который запрещен в лечении детей до 12 лет.
Осторожно средство назначают на начальных сроках беременности, при эрозиях и язвах желудка и кишечника, при хронической дисфункции сердца и бронхиальной астме, тяжелых дисфункциях печени и почек, при склонности к кровотечениям, в лечении пожилых пациентов.
При местном нанесении могут возникнуть нежелательные реакции:
сыпь, жжение и покраснение в месте нанесения;
крапивница и ангионевротический отек при гиперчувствительности к компонентам препарата;
при длительном использовании в редких случаях возможно развитие бронхиальной астмы.
Условия хранения
По инструкции мазь и гель Диклофенак хранят при 15-25°C на протяжении трех лет в местах, подальше от детей.
Особые указания
Средство в виде геля или мази наносят строго на кожные покровы без повреждений, плотную повязку практиковать не следует.
Избегайте попадания вещества на слизистые оболочки, в глаза и на открытые раневые поверхности.
Цена и где купить
Купить Диклофенак можно без рецепта, цена зависит от производителя, концентрации основного действующего вещества и объема тюбика.
Стоимость 30г мази 1% начинается от 77 руб., а 100г геля 5% начинается от 310 руб.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.




