какие микроорганизмы являются абсолютными внутриклеточными паразитами
Лечение пациента с инфекцией внутриклеточной этиологии
Инфекции хламидийной и микоплазменной этиологии широко распространены среди взрослых и детей. Интерес к этим заболеваниям возрос в конце 1980-х гг., когда впервые была установлена этиология хламидийной инфекции у новорожденных, матери которых были инфицированы Chlamydia trachomatis. В то время приоритетным считалось изучение именно Ch. trachomatis. В связи с этим на протяжении ряда лет бытовало мнение, что Ch. trachomatis передается исключительно половым путем, инфицирует беременных и вызывает внутриутробное и интранатальное поражение плода и новорожденного.
Первые исследования хламидийной инфекции начались в 1989 г. в Морозовской больнице. Тогда диагностические возможности были крайне ограниченны. Фактически использовались два метода – иммунофлуоресцентный и иммуноферментный. Причем они предназначались только для исследования патогена в мазках. Основным объектом подобного обследования были женщины (область гинекологии) и новорожденные (по контакту с матерями).
Позднее, благодаря многочисленным исследованиям и появлению новых методов диагностики, например метода полимеразной цепной реакции, в России и за рубежом были доказаны и описаны иные пути передачи инфекции: воздушно-капельный, контактный, гематогенный. Кроме того, были открыты другие виды хламидий – Ch. pneumoniae, Сh. psittaci. Появились новые знания о микоплазменной инфекции, в частности Mycoplasma pneumoniae, M. hominis. В 1990-е гг., когда стало возможным обследование детей разного возраста, представления о клинических формах хламидийной и микоплазменной инфекций расширились. В детской популяции были выделены клинические формы, такие как острый стенозирующий ларингит (синдром крупа), бронхит, пневмония, бронхиальная астма, реактивный артрит, уретрит, вульвит, конъюнктивит, лимфаденит.
Как показывает многолетний опыт наблюдения за детьми с хламидийной и микоплазменной инфекциями, в случае коротких курсов антибактериального лечения, недолеченной инфекции высок риск развития рецидивов, осложнений, вторичной дисфункции иммунитета, внутрисемейного распространения инфекции.
Основными антибиотиками, используемыми в лечении пациентов с внутриклеточными инфекциями, являются макролиды (рисунок). Механизм их действия связан с каталитическим пептидил-трансферазным центром 50s-cубъединицы рибосом. Эффект обусловлен нарушением транслокации и транскрипции, подавлением синтеза белка в рибосомах микробных клеток. Макролиды действуют бактериостатически. В высоких концентрациях макролиды второго поколения способны оказывать бактерицидное действие [1]. В целом спектр действия всех макролидов одинаков. Они эффективны в отношении грамположительных микроорганизмов, грамотрицательных кокков, а именно стрептококка, пневмококка, менингококка, гонококка, трепонем, клостридий, листерий, коринебактерий дифтерии и эритразмы, бациллы сибирской язвы, пенициллинобразующего стафилококка (за исключением метициллин-резистентного), частично энтерококка, а также ряда грамотрицательных бактерий – Haemophilus influenzae, Moraxella (Branchamella), а также Bordetella, Helicobacter, Borrelia, внутриклеточных патогенов (хламидий, микоплазм, уреаплазм), Gardnerella, Coxiella, Rickettsia. Однако большинство грамотрицательных микроорганизмов устойчивы к макролидам. Умеренно чувствительны анаэробы: клостридии, бактероиды, актиномицеты, пропионобактерии, анаэробные кокки. Атипичные микобактерии (Mycobacterium avium, M. leprae) чувствительны к азитромицину, кларитромицину, рокситромицину [1].
Мидекамицин и кларитромицин превосходят прочие макролиды в отношении влияния на грамположительные микроорганизмы. Мидекамицин наиболее чувствителен к M. hominis. Кларитромицин превосходит азитромицин и рокситромицин по действию на внутриклеточные возбудители. Спирамицин воздействует на токсоплазмы. 16-членные макролиды могут быть активны в отношении штаммов пневмококка и Streptococcus pyogenes, устойчивого к 14- и 15-членным макролидам [2].
Описан также постантибиотический и иммуномодулирующий эффект макролидов.
Резистентность MLS-типа (способность к модификации рибосомальной 50s-субъединицы) не вырабатывается к 16-членным макролидам (мидекамицину). Согласно результатам исследования ПеГАС [1–3], резистентность к макролидам невысока – от 2 до 6%.
Как показал анализ лечения макролидами, на практике, в частности в Морозовской больнице, чаще применяли мидекамицин, азитромицин и кларитромицин.
Показания к назначению макролидов
Основные показания к назначению макролидов рассмотрим на примере Макропена (мидекамицина):
Макропен (мидекамицин) в отличие от других макролидов разрешен к применению у детей с рождения. Взрослым и детям с массой тела более 30 кг препарат назначают по одной таблетке 400 мг три раза в день. Детям с массой тела до 30 кг суточную дозу 40 мг/кг массы делят на три приема. При тяжелых инфекциях суточная доза составляет 50 мг/кг массы, разделенной на три приема. При двукратном приеме суточная доза – 50 мг/кг.
Согласно новой инструкции по применению, схема назначения суспензии Макропена детям следующая:
2 месяца) – 3,75 мл (131,25 мг) два раза в сутки.
Продолжительность лечения – 7–14 дней. Профилактика дифтерии – 7 дней (50 мг/кг/сут), два приема (7 дней). Профилактика коклюша – 50 мг/кг/сут в течение 7–14 дней в первые 14 дней после контакта.
Эффективность лечения миокамицином в Аргентине была доказана у 2322 больных и составила 90,8% при инфекциях дыхательных путей, 100% – при заболеваниях кожи, 92,8% – скарлатине, 100% – кампилобактере.
Как правильно выбрать препарат стартовой терапии
Установлено, что последние годы свыше 65% пациентов с тонзиллофарингитами получали лечение антибиотиками необоснованно. Нередко стартовыми препаратами при стрептококковых инфекциях являются представители группы феноксиметилпенициллина, амоксициллина. Однако на фоне их применения высока вероятность развития аллергической сыпи [3]. Аналогичная ситуация наблюдается при стартовом лечении данными препаратами больных инфекционным мононуклеозом, поэтому рекомендуется назначать макролиды или цефалоспорины.
Макролиды характеризуются хорошей переносимостью. В отличие от эритромицина при использовании Макропена нежелательные явления возникают в 2–15 раз реже.
Как не ошибиться при постановке диагноза в случае выявленной инфекции внутриклеточной этиологии? Рассмотрим это на конкретном примере.
Девочка Р., 14 лет, находилась в инфекционном отделении Морозовской больницы с 10 октября 2013 г.
Из анамнеза известно, что 26 сентября 2013 г. отмечалось переохлаждение, затем появился озноб. 27 сентября на фоне непродуктивного кашля наблюдалось повышение температуры тела до 39,6 °С. По результатам осмотра педиатр установил диагноз острого респираторного заболевания. 30 сентября после постановки диагноза «ангина» назначены Флемоксин Солютаб и полоскание. Температура сохранялась. На рентгенограмме грудной клетки от 2 октября выявлена правосторонняя пневмония (обширные участки инфильтрации легочной ткани). Назначен Цефабол внутримышечно. Однако температура тела не снижалась. 4 октября вызванный из платной клиники врач заподозрил двустороннюю пневмонию. В схему терапии был включен второй антибиотик. 5 октября добавлены ингаляции с Лазолваном. Кашель и субфебрильная температура сохранялись. 10 октября (16-й день болезни) больная «самотеком» поступила в Морозовскую детскую городскую клиническую больницу.
При поступлении состояние средней тяжести, лихорадка отсутствовала. Зев гиперемирован, налетов нет. Лимфоузлы не увеличены. Носовое дыхание затруднено из-за слизистого отделяемого. В легких дыхание жесткое, в нижних отделах справа ослабленное, в подмышечной области и по задней поверхности отмечалось укорочение перкуторного звука, выслушивались единичные крепитирующие и влажные хрипы. Тоны сердца ритмичные. Со стороны паренхиматозных органов – без патологии.
Обследование. Общий анализ крови: лейкоциты – 12,9 × 10 9 /л, лейкоцитарная формула со сдвигом влево (ядерный сдвиг) – 90%. К моменту выписки из стационара (22 октября) количество ядерных элементов уменьшилось – 67%. Показатели биохимического анализа крови, включая антистрептолизин-О, не изменены. Уровни общих иммуноглобулинов классов G и M увеличены по сравнению с референсными значениями. На рентгенограмме органов грудной клетки от 10 октября (по сравнению с амбулаторным исследованием от 2 октября) отмечалось нарастание инфильтрации легочной ткани. Диагноз: правосторонняя нижнедолевая пневмония.
Результаты серологического исследования крови (иммуноферментного анализа) приведены в таблице.
Бактериологическое исследование мазков из зева и носа – отрицательное.
На компьютерной томограмме грудной клетки от 16 октября – картина правосторонней нижнесреднедолевой пневмонии. В S8 нижней доли правого легкого регистрировалась крупная зона консолидации с просветами бронхов до уровня субсегментов. В других сегментах правой нижней доли, в большей степени в S8–S10, выявлялась распространенная мелкоочагово-сливная инфильтрация легочной паренхимы. Единичные очаги размером 0,8 × 0,6 и 0,4 × 0,3 см регистрировались в S4 средней доли правого легкого. Гидроперикард в незначительном объеме.
Ультразвуковое исследование плевральных полостей – справа в плевральном синусе незначительное количество анэхогенной жидкости высотой 8,7 мм.
Электрокардиограмма от 14 октября: ритм синусовый, регулярный. Вертикальное положение электрической оси сердца.
Эхокардиография от 17 октября: локальная сепарация листков перикарда за верхушкой правого желудочка.
Повторная эхокардиография от 22 октября: сепарация до 6 мм.
Консультация кардиолога 18 октября: реактивный экссудативный перикардит, малый выпот. В схему лечения был введен Вольтарен 50 мг два раза в сутки.
Консультация оториноларинголога 16 октября: обострение хронического тонзиллита. Миндалины с казеозными массами в лакунах.
При выписке состояние удовлетворительное. В легких дыхание везикулярное, без хрипов. Со стороны сердца тоны ритмичные, шума нет. Пациентка выписана с рекомендациями по наблюдению у участкового педиатра и кардиолога.
Основной клинический диагноз (при выписке из стационара): внебольничная правосторонняя нижнедолевая пневмония. Сопутствующий диагноз: реактивный экссудативный перикардит.
Прежде всего необходимо обратить внимание на анамнез заболевания: сначала отмечались симптомы острого респираторного заболевания, впоследствии появились осложнения, гипертермия сохранялась на фоне антибактериального лечения. В такой ситуации врачей, наблюдавших ребенка на амбулаторном этапе, должно было насторожить следующее. Как известно, в 2013 г. в Москве наблюдалась эпидемия микоплазменной инфекции. И даже при назначении антибиотика из группы аминопенициллинов следовало в схему терапии включать не цефалоспорин, а макролид либо их комбинацию. Обратите внимание: при использовании аминопенициллинов пациентами с текущей хламидийной инфекцией высока вероятность формирования L-формы возбудителя, что впоследствии снизит эффективность макролидов.
Ребенок поступил в стационар поздно – на 16-й день болезни, причем «самотеком». Очевидно, что на амбулаторном этапе тяжесть заболевания недооценили.
В стационаре диагноз внутриклеточной инфекции был быстро подтвержден. Причиной пневмонии стала выявленная смешанная инфекция (острая хламидийная и обострение микоплазменной). К сожалению, полученные результаты не отражены в выписке из стационара, хотя это следовало сделать в целях дальнейшего наблюдения за ребенком в условиях поликлиники.
Врачам хорошо известно, что внутриклеточные инфекции даже в остром периоде пневмонии обычно протекают без выраженных сдвигов в лейкоцитарной формуле (то есть количество лейкоцитов и нейтрофилов не увеличивается, а лимфоциты, реже моноциты, преобладают). В данном случае уже результаты первого анализа крови показали содержание лейкоцитов около верхней границы нормы. Нейтрофилы преобладали – 90%. Дело в том, что в случае смешанной инфекции (хламидийной и микоплазменной) (например, со стрептококком или другими бактериями) в общем анализе крови может наблюдаться нейтрофилез.
Почему в таком случае в мазках из зева другие возбудители не выделены? Отрицательный результат вполне закономерен: ребенок к моменту поступления в стационар несколько дней получал аминопенициллины и цефалоспорины.
При поступлении пациентки в стационар в схему лечения добавили Макропен, что обеспечило положительную динамику.
Ранее, исходя из собственного опыта, мы предлагали алгоритм лечения пневмонии при микоплазменной инфекции. Как показали результаты исследования, в случае развития пневмонии, особенно двусторонней, в группе детей, применявших одновременно два антибиотика (аминопенициллины или цефалоспорины + макролиды, например: внутривенно кларитромицин или перорально Макропен, кларитромицин, Сумамед), положительная динамика наблюдалась раньше и регресс инфильтратов легких был намного лучше, чем в группе детей, получавших данные препараты последовательно [4].
Поражение сердца при внутриклеточных инфекциях – явление не частое. Однако, как показывает 30-летний опыт наблюдения за детьми с данными инфекциями в Морозовской больнице, функциональные нарушения со стороны сердца (нарушение ритма, артериальная гипотензия, при тяжелой патологии – миокардиты) имеют место. Нередко, по результатам эхокардиографии, приходилось наблюдать сепарацию листков перикарда и небольшой выпот (2–4 мм) у больных респираторными инфекциями разной степени тяжести. Кроме того, выявлялись эхо-плотные включения и миксоматоз клапанов. Что касается рассматриваемого случая, сепарация за верхушкой правого желудочка до 7 мм, согласно классификации, относится к экссудативному перикардиту.
В данном случае пациентка должна наблюдаться у кардиолога и инфекциониста. Обязателен серологический контроль крови на внутриклеточные инфекции через 2,5–3 месяца для решения вопроса о необходимости дальнейшего лечения хламидийной и микоплазменной инфекций. Девочка находится в пубертатном возрасте, поэтому целесообразны мероприятия по иммунокоррекции.
Актуальные вопросы лечения внутриклеточных инфекций у детей
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
В обзоре рассмотрены вопросы фармакодинамики, клинической эффективности и безопасности антибиотиков из группы макролидов. Обсуждаются вопросы развития резистентности микроорганизмов к макролидам. В ряде исследований in vivo и in vitro на клеточных и животных моделях установлено, что макролиды обладают противовоспалительным и иммуномодулирующим эффектами. Наличие у макролидов данных эффектов может быть особенно актуально в период подъема заболеваемости гриппом и новой коронавирусной инфекцией COVID-19. Известно, что тяжесть течения вирусных инфекций связана с усиленным высвобождением провоспалительных цитокинов. Макролиды, ослабляя избыточную продукцию цитокинов, изменяют весь каскад воспалительной реакции. Кроме того, макролиды могут влиять на активность фагоцитов, изменяя их функцию (включая хемотаксис, фагоцитоз), уничтожая бактерии и вирусы. Ранее сообщалось, что макролиды, в частности кларитромицин, могут вмешиваться в цикл репликации вируса гриппа, ингибируя его продукцию путем внутриклеточного протеолиза гемагглютинина. Одним из часто назначаемых препаратов данной группы является кларитромицин. В обзоре обобщены литературные данные, а также представлены материалы собственных клинических наблюдений лечения детей с внутриклеточными инфекциями, возбудителями которых являются Mycoplasma pneumoniae и Chlamydia pneumoniae, с применением кларитромицина.
Ключевые слова: макролиды, кларитромицин, внутриклеточные инфекции, дети, антибактериальная терапия.
Для цитирования: Савенкова М.С., Савенков М.П. Актуальные вопросы лечения внутриклеточных инфекций у детей. РМЖ. Мать и дитя. 2020;3(4):326-335. DOI: 10.32364/2618-8430-2020-3-4-326-335.
1 Pirogov Russian National Research Medical University, Moscow, Russian Federation
2 Morozov Children’s City Clinical Hospital, Moscow, Russian Federation
The article considers the issues of pharmacodynamics, clinical efficacy and safety of macrolide antibiotics. It also discusses the development of microorganisms resistance to macrolides. A number of studies in vivo and in vitro on various cellular and animal models have shown that macrolides have anti-inflammatory and immunomodulatory effects. The presence of these effects in macrolides may be especially relevant during the period of increasing incidence of influenza and the new COVID-19 coronavirus infection. It is known that the severity of viral infections is associated with the release of proinflammatory cytokines. Macrolides change the entire inflammatory response cascade by weakening the excess production of cytokines. Besides, macrolides can affect the activity of phagocytes, changing their function, including chemotaxis, phagocytosis, destroying bacteria and viruses. Earlier it was reported that macrolides (in particular, clarithromycin) can interfere with the replication cycle of the influenza virus, thus leading to its production inhibition by intracellular proteolysis of hemagglutinin. One of the commonly prescribed drugs in this group is clarithromycin. The article summarizes the literature data and presents the materials of our own clinical observations on the clarithromycin treatment of children with intracellular bacterial pathogens, the causative agents of which are Mycoplasma pneumoniae and Chlamydia pneumoniae.
Keywords: macrolides, clarithromycin, intracellular bacterial pathogens, children, antibacterial therapy.
For citation: Savenkova M.S., Savenkov M.P. Topical issues concerning treatment of intracellular bacterial pathogens in children. Russian Journal of Woman and Child Health. 2020;3(4):326–335. DOI: 10.32364/2618-8430-2020-3-4-326-335.
Введение
В 2020 г. здравоохранение столкнулось с проблемой новой коронавирусной инфекции COVID-19, вызванной коронавирусом SARS-COV-2. У пациентов с COVID-19 были обнаружены и другие сопутствующие респираторные инфекции [1, 2]. Согласно данным Управления Роспотребнадзора по г. Москве («Динамика инфекционной и паразитарной заболеваемости населения Москвы за январь — июнь 2020 года», документ № 02–03/01–00369–02 от 08.07.2020) наблюдается рост заболеваемости вирусными пневмониями в 1400 раз: в 2020 г. зарегистрировано 91 455 случаев, тогда как за такой же период в 2019 г. — лишь 65 случаев. Одновременно за этот же период увеличилось количество микоплазменных пневмоний (951 случай в 2020 г. против 210 случаев в 2019 г.) и хламидийных пневмоний (294 случая в 2020 г. против 48 случаев в 2019 г.).
В период подъема заболеваемости гриппом и новой коронавирусной инфекцией COVID-19 остро встал вопрос о выборе антибактериальных препаратов. Одной из рассматриваемых групп антибиотиков стали макролиды.
Характеристика антибиотиков группы макролидов
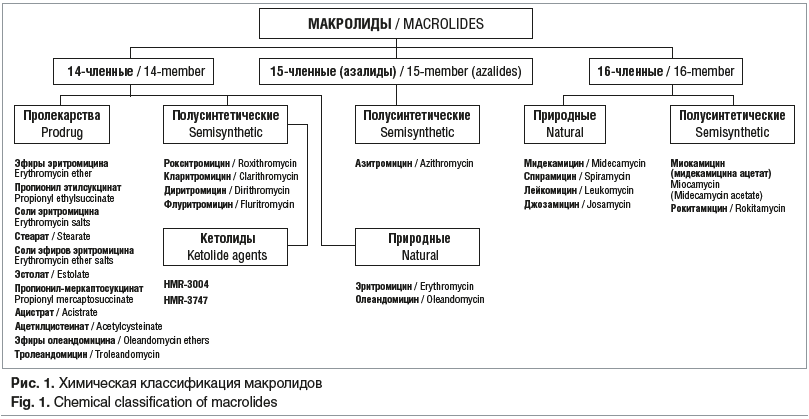
Важная веха в изучении макролидов начиная с 1980-х гг. была связана с диагностикой внутриклеточных возбудителей и активным выбором антибиотиков этой группы как основных препаратов в борьбе с внутриклеточными инфекциями. Высокую чувствительность к макролидам проявляют стрептококки, пневмококки, стафилококки, гонококки, хламидии, микоплазмы, легионеллы. Умеренной активностью обладают макролиды в отношении Helicobacter pylori, боррелий, некоторых видов микобактерий, токсоплазм, анаэробов, Haemophilus influenzae. Устойчивы к макролидам метициллин-резистентные штаммы стафилококков, Enterococcus faecium, грамотрицательные микроорганизмы семейства Enterobacteriaceae, Pseudomonas aeruginosa, Acinetobacter, Mycobacteria tuberculosis. Активность макролидов связана с наличием макроциклического лактонного кольца, к которому присоединены один или несколько дезоксисахаров, обычно кладиноза и дезозамин. Химическая классификация предполагает разделение макролидов на 3 группы в зависимости от числа атомов углерода в лактонном кольце — 14-, 15- и 16-членные, причем 15-членные правильнее называть азалидами, так как в кольцо азитромицина включен атом азота (рис. 1).
Макролиды обладают хорошей антимикробной активностью и способностью проникать в ткани, что обусловливает особенности их назначения. Макролиды обладают бактериостатическим действием. Однако в высоких концентрациях, превышающих минимальную подавляющую концентрацию (МПК) в 2–4 раза, макролиды могут оказывать бактерицидное действие, особенно в стадии роста микроорганизма. В случае сочетанных вирусных и бактериальных инфекций на практике макролиды комбинируют с противовирусными препаратами и другими антибиотиками. При некоторых хронических заболеваниях, обусловленных синегнойными возбудителями, добавление макролида одновременно с антипсевдомонадными антибиотиками может быть более эффективным, чем использование одного антибиотика [3].
Механизм действия макролидов состоит в связывании 50S-субъединицей рибосом бактериальной клетки, в результате чего нарушаются процессы транслокации/транспептидации, преждевременно отщепляется растущая тРНК-полипептидная цепочка, и таким образом прекращается сборка белковой молекулы [4].
Помимо типичного антибактериального эффекта макролиды обладают противовоспалительным и иммуномодулирующим действием.
Противовоспалительные и иммуномодулирующие свойства макролидов
В 2012 г. J.-Y. Min et al. провели поиск публикаций в базе данных PubMed, используя комбинации ключевых слов, включающие «макролиды» и «инфекция дыхательных путей» [5]. Авторы установили, что, по данным доклинических исследований in vitro и in vivo и клинических исследований, макролиды могут быть эффективны при различных респираторных вирусных инфекциях, в т. ч. обусловленных респираторно-синтициальным вирусом (РСВ), риновирусом, аденовирусом, метапневмовирусом, вирусами гриппа и парагриппа. Макролиды подавляют пролонгированную воспалительную реакцию, уменьшают секрецию слизи в дыхательных путях, ингибируют бактериальную адгезию и формирование биопленок [6–8]. Вирусы являются мощными индукторами цитокинов и хемокинов, таких как фактор некроза опухолей-α (tumor necrosis factor α, TNF-α), интерфероны (interferon, IFN) IFN-α, IFN-β, IFN-γ, интерлейкины (interleukin, IL) IL-6, IL-1, IL-8, макрофагальный воспалительный белок-1, монокин, индуцируемый IFN-γ, интерферон-γ-индуцируемый белок-10, моноцитарный хемоаттрактантный белок-1, хемокин, экспрессируемый и секретируемый T-клетками при их активации [5, 9–11].
Известно, что тяжесть течения вирусных инфекций связана с интенсивностью высвобождения провоспалительных цитокинов и развитием клинических синдромов, в т. ч. фатальных, таких как острый респираторный дистресс-синдром, сопровождающийся кровоизлияниями в альвеолярную ткань, реактивным гемофагоцитозом и отеком легких. Макролиды, ослабляя избыточную продукцию цитокинов, изменяют весь каскад воспалительной реакции. Кроме того, они могут влиять на активность фагоцитов, изменяя их функцию (хемотаксис, фагоцитоз), уничтожая бактерии и вирусы. Ранее сообщалось, что макролиды, в частности кларитромицин, могут вмешиваться в цикл репликации вируса гриппа, ингибируя его размножение путем внутриклеточного протеолиза гемагглютинина [12, 13].
На сегодняшний день кларитромицин и азитромицин — два антибиотика, которые были предложены не только в России, но и в разных странах мира для лечения пневмонии, обусловленной SARS-CoV-2. В России во время эпидемии COVID-19 на основании результатов лечения больных было опубликовано семь версий «Временных методических рекомендаций: Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)» у взрослых и две версии у детей, вторая: «Методические рекомендации: Особенности клинических проявлений и лечения заболевания, вызванного новой коронавирусной инфекцией (COVID-19) у детей. Версия 2 от 03.07.2020». Согласно данным рекомендациям наряду с обследованием ребенка на SARS-CoV и MERS-CoV следует исключить ряд вирусных инфекций, таких как грипп, парагрипп, аденовирусная инфекция, РСВ-инфекция, риновирусная инфекция, метапневмовирусная инфекция, а также вызванные Mycoplasma pneumoniae и Chlamydia pneumoniae и другими бактериальными агентами, которые могут вызывать пневмонии [14]. В частности, относительно детей в методических рекомендациях сказано, что «для решения вопроса о необходимости назначения противомикробных средств следует ориентироваться на динамику клинических симптомов в сочетании с маркерами воспаления, отдавая предпочтение (там, где это возможно) пероральным формам препаратов. Пероральные формы амоксициллина (в т. ч. защищенного) являются препаратами выбора при типичных (пневмококковых) пневмониях, а макролиды — при атипичных (микоплазменных)» [14]. В последней, 7-й версии рекомендаций для взрослых речь идет о комбинированном назначении антибиотиков: «Пациентам в тяжелом состоянии (в ОРИТ) рекомендована комбинированная терапия: защищенные аминопенициллины, цефалоспорины III поколения (ЦС III) в комбинации с азитромицином или кларитромицином в/в» [15].
Кларитромицин: фармакология, клиническая эффективность и безопасность
Кларитромицин представляет собой метилированное основание эритромицина. Благодаря своей химической структуре кларитромицин — наиболее устойчивый к гидролизу в кислой среде макролид. Особенности химической структуры кларитромицина позволяют снизить осложнения со стороны желудочно-кишечного тракта [16]. Кларитромицин и его основной метаболит 14-гидроксикларитромицин быстро проникают в ткани и жидкости организма, при этом их концентрация в тканях обычно в несколько раз выше, чем в сыворотке крови. Кларитромицин метаболизируется в системе цитохрома P450 3A (CYP3A) [17].
Кларитромицин проявляет высокую активность в отношении широкого ряда аэробных и анаэробных, грамположительных и грамотрицательных микроорганизмов. МПК кларитромицина для большинства возбудителей меньше, чем МПК эритромицина.
Как in vitro, так и в клинической практике доказана активность кларитромицина в отношении большинства штаммов следующих микроорганизмов: Staphylococcus aureus, Streptococcus pneumoniae, Streptococcus pyogenes, H. influenzae, H. parainfluenzae, Moraxella catarrhalis, Legionella pneumophila, M. pneumoniae, C. pneumoniae, микобактерии avium-комплекса. Кларитромицин in vitro проявляет активность в отношении большинства штаммов следующих микроорганизмов: Streptococcus agalactiae, Streptococcus spp. группы C, F и G, Streptococcus viridans, Listeria monocytogenes, Bordetella pertussis, Pasteurella multocida, Neisseria gonorrhoeae, Clostridium perfringens, Peptococcus niger, Propionibacterium acnes, Bacteroides melaninogenicus, Borrelia burgdorferi, Treponema pallidum, Mycobacterium leprae, M. kansasii, M. chelonae, M. fortuitum, Campylobacter jejuni. В то же время Enterobacteriaceae, Рseudomonas spp. и другие не ферментирующие лактозу грамотрицательные микроорганизмы невосприимчивы к действию кларитромицина [18]. Противовоспалительное действие кларитромицина при вентилятор-ассоциированной пневмонии изучалось на мышах. Известно, что искусственная вентиляция легких (ИВЛ) с использованием повышенного давления связана с повреждением легких. Однако у мышей, получавших кларитромицин, после проведения ИВЛ развилось только незначительное повреждение легких, тогда как у мышей, получавших левофлоксацин, зарегистрировали более выраженные структурные изменения [19].
Показаниями к применению кларитромицина являются инфекционно-воспалительные заболевания, вызванные чувствительными к препарату микроорганизмами: инфекции верхних и нижних дыхательных путей и ЛОР-органов, инфекции кожи и мягких тканей. Кларитромицин рекомендован в качестве препарата первого выбора при лечении острого отита, синусита, бронхита, внебольничной пневмонии, поскольку хорошо проникает в очаг воспаления [20]. Особо следует подчеркнуть способность кларитромицина разрушать микробные биопленки, которые наряду с тканями хозяина способны колонизировать различные медицинские устройства небиологической природы, например, катетеры, протезы, кохлеарные имплантаты [21].
Применение кларитромицина при заболеваниях, обусловленных хламидиями и микоплазмами
Хламидии имеют уникальный, отличный от остальных бактерий цикл развития. Эти облигатные внутриклеточные паразиты существуют за счет энергии клеток хозяина. По современным представлениям хламидии имеют сходный химический состав, общий родоспецифический антиген. Хламидии имеют две формы существования: внеклеточную — элементарные тельца (ЭТ), морфологически зрелые клетки размером 0,2–0,6 мкм, и внутриклеточную — ретикулярные тельца (РТ). Существование хламидий в двух формах объясняет развитие как острых форм инфекции, так и протекающих латентно. Попадая в организм хозяина, ЭТ начинают размножаться, появляются множественные РТ. После проникновения ЭТ в клетку и выхода из нее клетка разрушается, и в таком случае развивается местная воспалительная реакция. Хламидии могут покидать клетку и без повреждения клеточной стенки — путем экзоцитоза, при этом возможно бессимптомное течение инфекции. Полный цикл развития хламидий занимает 48–72 ч.
Микоплазмы — факультативные мембранные паразиты, чрезвычайно требовательные к условиям культивирования. Они обладают разнообразными факторами патогенности. Наиболее изучена M. pneumoniae, обладающая токсическим действием [22].
Хламидиоз — системное инфекционное заболевание, проявляющееся морфологическими, клиническими и функциональными нарушениями со стороны дыхательной системы и других органов-мишеней, сопровождающееся развитием специфической иммунной реакции. Хламидийная инфекция может протекать в двух формах: респираторной и внелегочной (лимфадениты, артриты, миокардиты и т. д.).
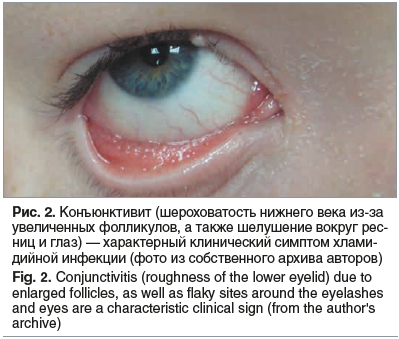
Нами накоплен 30-летний опыт лечения детей с различными формами хламидийной и микоплазменной инфекций. Одним из характерных симптомов при хламидийной инфекции является конъюнктивит (рис. 2).
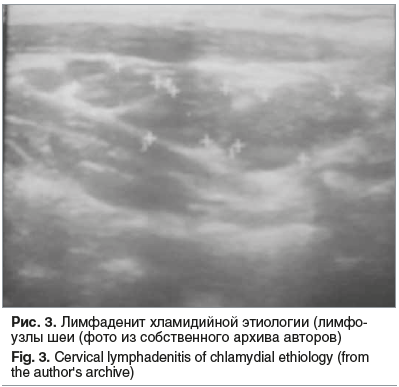
Еще одним характерным симптомом внутриклеточных инфекций является лимфаденопатия (рис. 3).
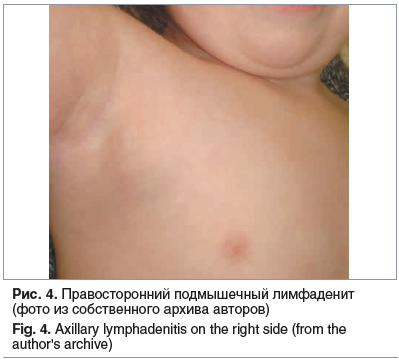
При ультразвуковом обследовании у детей наиболее часто проявляет себя шейная группа лимфоузлов. Увеличение лимфоузлов подмышечной группы может быть как односторонним, так и двусторонним (рис. 4).
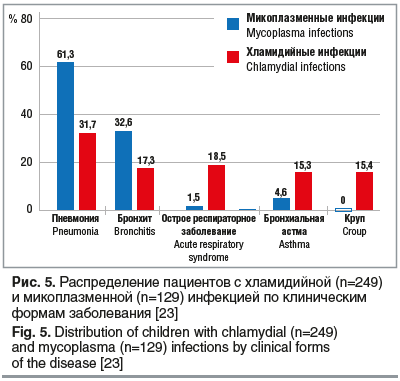
Наиболее часто хламидийная и микоплазменная инфекции поражают различные участки респираторного тракта и проявляются в виде назофарингита, ларингита, обструктивного ларинготрахеита (синдром крупа), бронхита (с обструкцией и без обструкции), трахеита, пневмонии, бронхиальной астмы (БА) (рис. 5) [22, 23].
Для микоплазменной инфекции более характерны пневмония (61,3%) и бронхит (32,6%), тогда как хламидийная инфекция протекает в различных формах: от крупа (обструктивного ларингита, 15,4%) до пневмонии (31,7%).
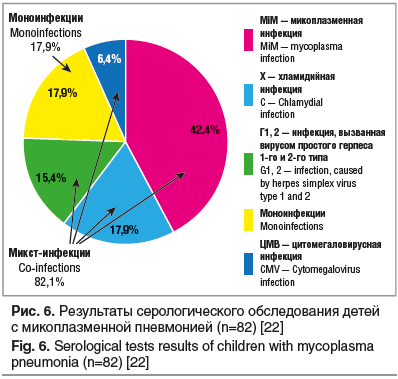
Нередко вызванные внутриклеточными возбудителями заболевания протекают в смешанной форме (например, пневмония и артрит одновременно). Кроме того, возможно развитие микст-инфекций, вызванных хламидиями или микоплазмами и другими возбудителями, например герпесвирусами. На рисунке 6 представлены результаты комплексного серологического обследования пациентов с микоплазменной пневмонией, у которых наиболее часто встречались инфекции, вызванные сочетанием микоплазм с хламидиями и микоплазм с вирусом простого герпеса 1-го и 2-го типа.
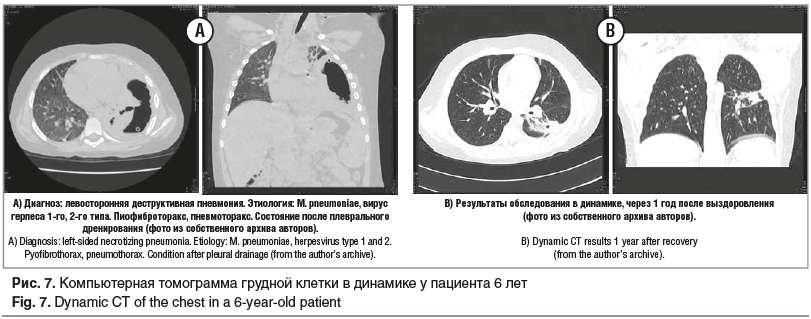
Нами был описан клинический случай тяжелой левосторонней деструктивной пневмонии у мальчика 6 лет. В течение 5 дней ребенок получал лечение амбулаторно, однако состояние ухудшалось, сохранялась лихорадка. Пациент был госпитализирован, на 8-й день от начала заболевания была выполнена плевральная пункция, проведена торакоскопия в 5-м межреберье. В плевральной полости был выявлен выраженный воспалительный процесс с наложением фибрина. На основании результатов комплексного лабораторно-инструментального обследования был поставлен диагноз: «Левосторонняя деструктивная пневмония. Этиология: M. pneumoniae, вирус герпеса 1-го, 2-го типа. Пиофиброторакс, пневмоторакс» (рис. 7). Было выполнено дренирование левой плевральной полости, назначен ацикловир внутривенно и кларитромицин (длительность терапии составила 14 дней). На фоне проводимой терапии пациент выздоровел [24, 25].
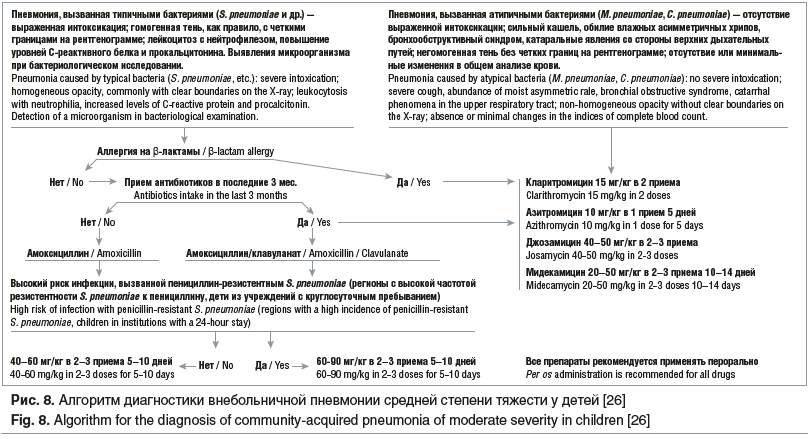
Алгоритм диагностики пневмоний и схема лечения внебольничной пневмонии представлены в работе А.Б. Малахова и соавт. (2019) (рис. 8) [26].
В случае внутриклеточных инфекций, а также пневмоний обязательно назначение макролидов (азитромицина, джозамицина, кларитромицина, мидекамицина). Однако во временных методических рекомендациях (в период эпидемии), о которых речь шла выше, упоминаются лишь два макролида — азитромицин и кларитромицин.
Известно, что в разных странах эпидемии микоплазменной инфекции происходят с периодичностью 1 раз в 5–8 лет. В период эпидемического подъема микоплазменной инфекции в Москве в 2012–2013 гг. нами было проведено исследование, в рамках которого выполнено 3553 анализа на микоплазмоз у детей, при этом зарегистрировано 177 (20%) позитивных результатов. В данном исследовании мы сравнили эффективность двух схем лечения микоплазменной пневмонии: 1-я схема включала стартовое назначение ЦС III, а затем после получения анализа на микоплазму — макролида (кларитромицина или азитромицина). При 2-й схеме с момента поступления больного назначалась комбинация ЦС III с макролидом одновременно. Результаты лечения оценивались по продолжительности и выраженности клинических симптомов и рентгенологическим данным и были лучше при 2-й схеме лечения [25].
Изучение влияния кларитромицина на выработку цитокинов у детей с острой обструкцией дыхательных путей было проведено в двойном слепом рандомизированном плацебо-контролируемом исследовании в ходе лечения инфекций, вызванных M. pneumoniae и C. pneumoniae. Кларитромицин снижал концентрацию TNF-α, IL-1, IL-10 в слизистой оболочке дыхательных путей [27].
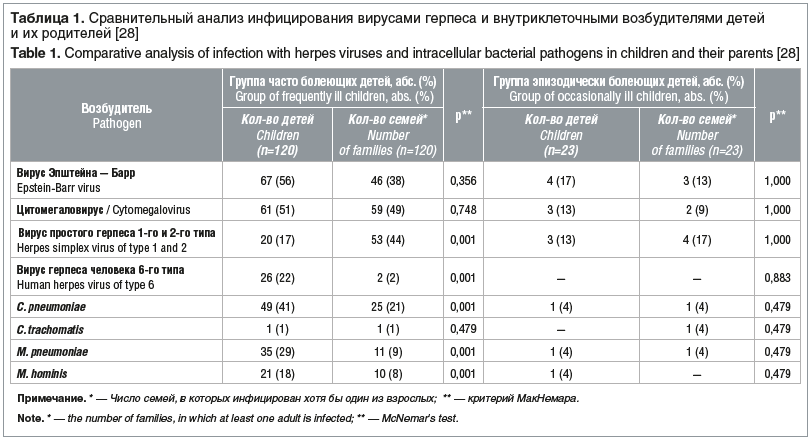
Особую группу составляют часто болеющие дети (ЧБД), в которую входят и дети с аллергической предрасположенностью. Лечение ЧБД связано с трудностями, в частности, представляет трудность выбор антибиотика. В нашем исследовании участвовали 143 ребенка в возрасте от 1 до 17 лет и члены их семей. Результаты у детей из основной группы (ЧБД, n=120) сравнивали с результатами у эпизодически болеющих детей (ЭБД) из контрольной группы (n=23). Обследование детей проводилось с целью выявления аллергопатологии, а также выделения возбудителей из группы вирусов герпеса и внутриклеточных патогенов. В группе ЧБД и их семьях были выявлены повышенная сенсибилизация и инфицирование внутриклеточными возбудителями и вирусами герпеса (табл. 1) [28].
Результаты исследования свидетельствуют о внутрисемейной циркуляции выявленных возбудителей, поэтому для ее прекращения целесообразно лечить не только детей, но и их родителей.
Довольно долго спорным был вопрос о значении внутриклеточных инфекций при БА и хронической обструктивной болезни легких (ХОБЛ). В результате изучения этого вопроса на протяжении более чем 10 лет доказано, что хламидии и микоплазмы не только являются триггерами, но без своевременного лечения могут сформировать хроническое заболевание. Кларитромицин и азитромицин при этих инфекциях наиболее приемлемы у пациентов с бронхиальной астмой и хронической обструктивной болезнью легких [29]. Лечение кларитромицином в дозе 10–15/кг в сутки, разделенной на 2 приема, в течение 4–21 сут у младенцев с заболеваниями нижних дыхательных путей, обусловленными C. pneumoniae, привело к улучшению клинических, рентгенологических и лабораторных показателей [30]. M. pneumoniae может быть этиологическим фактором поражения не только дыхательной системы, но и других органов и систем, приводя к развитию менингоэнцефалитов [31], гемолитико-геморрагического синдрома [32], эндокардита [33], которые также являются показаниями к назначению макролидов.
Н.О. Кувардина и соавт. (2019) изучали поражения кожи и слизистых оболочек при микоплазмозе, нередко сочетающиеся с поражением других органов и систем, которые патогенетически являются результатом иммуновоспалительных реакций, развивающихся в сосудистом русле. Эти кожные симптомы или синдромы чаще представлены картиной необычных высыпаний и поражений слизистых, подобных таковым при ветряной оспе и псориазе. При сочетании микоплазмоза с инфекциями, вызванными вирусом простого герпеса, цитомегаловирусом, вирусом Эпштейна — Барр, врачу приходится проводить дифференциальный диагноз с синдромом Фукса, токсикодермией и др. В группе детей с сочетанной микоплазменной и герпесвирусной инфекциями антитела к антигенам гладкой мускулатуры в титре от 1:80 до 1:160 (при норме 1:40) обнаруживались у всех 18 детей, антитела к антигенам эндотелия сосудов в титре от 1:80 до 1:320 (при норме 1:40) регистрировались у 16 из 18 детей [34].
Кларитромицин выпускается в различных лекарственных формах: в таблетках, покрытых пленочной оболочкой, таблетках с пролонгированным высвобождением, покрытых пленочной оболочкой (Клацид ® СР) [35], гранулах для приготовления суспензии для приема внутрь [36].
Кларитромицин и азитромицин: в чем отличия?
R.J. Davidson et al. (2019) на основании сравнения данных об антибактериальной активности in vitro и фармакодинамических/фармакокинетических параметров кларитромицина и азитромицина пришли к выводу о том, что при использовании азитромицина создается больше предпосылок для развития устойчивости микроорганизмов вследствие более длительного периода полувыведения и меньшей антибактериальной активности данного антибиотика. В отношении оценки свойств данных антибиотиков in vivo было показано, что кларитромицин обладает наибольшей активностью в отношении чувствительного S. pneumoniae. Значения МПК кларитромицина и азитромицина для 90% штаммов составили 0,06 мкг/мл. Азитромицин, кларитромицин и эритромицин имели очень высокую активность в отношении M. pneumoniae, C. pneumoniae, L. pneumophila [37].
Проблема резистентности M. pneumoniae к макролидам
M. pneumoniae не имеют клеточной стенки и, следовательно, устойчивы к β-лактамам и всем антимикробным препаратам, воздействующим на клеточную стенку. M. pneumoniae изначально чувствительны к макролидам, которые являются препаратами первой линии для подавления данного инфекционного агента.
До 2000 г. инфекции, вызванные M. pneumoniae, хорошо излечивались с помощью макролидов, но начиная с этого времени уровень резистентности к макролидам, особенно в Азии (в частности, в Японии, Китае и Южной Корее), увеличился до 90–100% [38]. Однако нередко приходится сталкиваться и с ошибочными рассуждениями относительно резистентности к макролидам, когда данные показатели экстраполируются на другие страны, в т. ч. на Россию. В Европе и США уровень устойчивости M. pneumoniae к макролидам умеренный: во Франции — 8,3% (2011), Германии — 1,2% (2003–2008), Италии — 26% (2010), Швейцарии — 2% (2011–2013), Израиле — 30% (2010), Австралии — 3,3% (2008–2012), Англии — 0–9,3% (2010–2015), США — 3,5–13,2% (2006–2014) [38]. Антибиотики с потенциальной активностью против M. pneumoniae включают макролиды, линкозамиды, комбинацию стрептограмина и кетолиды (устойчивость к макролидам, линкозамидам и стрептограмину В, MLSB-устойчивость), а также тетрациклины и фторхинолоны. Эти антибиотики способны накапливаться в клетках и таким образом воздействовать на микоплазмы. Однако доксициклин и хинолоны во многих странах мира не разрешены к применению у детей младше 8 лет [38]. Макролиды остаются препаратами выбора для лечения детей даже в случае выявленной резистентности. Причем в одной и той же стране, как показали исследования, проведенные в Японии, имеются региональные различия по резистентности M. pneumoniae (от 0% до 100%) [39].
Антибиотикорезистентность M. pneumoniae связана с приобретенными мутациями в результате генетической трансформации 23S pРНК и рибосомных белков L4 и L22 [40, 41]. Сравнение результатов секвенирования с тестом на чувствительность к противомикробным препаратам подтвердило, что мутации A2058G и A2059G привели к высокому уровню устойчивости M. pneumoniae к 14- и 15-членным макролидам [42, 43], в то время как на 16-членные макролиды влияние оказала замена на A2059G. В различных регионах России под руководством Р.С. Козлова (НИИ антимикробной химиотерапии Смоленской государственной медицинской академии) проводились многоцентровые проспективные микробиологические исследования «ПеГАС» по изучению резистентности к различным группам антимикробных препаратов. Устойчивость к 14-, 15- и 16-членным макролидам в течение указанного периода была относительно стабильной и составляла не более 8,2, 8,2 и 6,3% соответственно [44, 45].
Безопасность применения кларитромицина
Наиболее распространенными побочными реакциями у взрослых и детей при лечении кларитромицином являются боль в животе, диарея, тошнота, рвота и искажение вкуса. Эти побочные реакции обычно незначительно выражены. Макролиды обладают низкой токсичностью, поэтому предпочтительны для применения у детей раннего возраста. Кларитромицин противопоказан при гиперчувствительности к макролидам или вспомогательным веществам, при удлинении интервала QT в анамнезе, желудочковой аритмии, гипокалиемии (существует риск увеличения интервала QT), тяжелой печеночной недостаточности. Назначение макролидов может приводить к развитию желудочковой тахикардии типа «пируэт», которая связана со способностью макролидов влиять на калиевые каналы [46, 47]. К факторам риска кардиотоксических эффектов относятся прежде всего пожилой возраст, высокие дозы, сопутствующие сердечно-сосудистые заболевания, а также прием препаратов, при совместном использовании которых с макролидами можно ожидать увеличения интервала QT [48]. Одним из таких препаратов, как было выявлено во время эпидемии новой коронавирусной инфекции COVID-19, является противомалярийный препарат гидроксихлорохин. В конце мая 2020 г. появилась работа, основанная на данных анализа мультинационального регистра, в который были включены 96 032 пациента с лабораторно подтвержденной инфекцией и с тяжелым течением COVID-19. По результатам этого исследования установлено, что применение гидроксихлорохина ассоциировано с повышением риска внутригоспитальной смертности. Также была выявлена ассоциация применения гидроксихлорохина, в т. ч. в комбинации с макролидом (азитромицином), с развитием желудочковых аритмий во время госпитализации. Основываясь на полученных данных, 26 мая 2020 г. ВОЗ приняла решение приостановить клинические испытания гидроксихлорохина в рамках программы Solidarity для дополнительной оценки его безопасности [15].
Заключение
Таким образом, макролиды на сегодняшний день сохраняют свою актуальность и активность. В настоящем обзоре представлены данные литературы и результаты собственных исследований, касающиеся представителей макролидов — препаратов линейки Клацид ® — при лечении различных форм внутриклеточных хламидийной и микоплазменной инфекций. Препараты Клацид ® — это оригинальные препараты кларитромицина со стабильным содержанием действующего вещества и стабильными показателями растворимости [48]. Грамотное назначение кларитромицина как при моноинфекции, так и при смешанных, обусловленных другими бактериальными, герпесвирусными агентами, а также при острых респираторных заболеваниях поможет сохранить данный антибиотик для дальнейшей эффективной клинической практики. При лечении внутриклеточных инфекций следует учитывать фактор внутрисемейного инфицирования, при котором требуется лечение всей семьи.
Авторы и редакция благодарят компанию «Эбботт» за предоставление полных текстов иностранных статей, требовавшихся для подготовки данной публикации.
The authors and Editorial Board are grateful to «Abbott» for providing full-text foreign articles required to write.
Сведения об авторах:
Савенкова Марина Сергеевна — д.м.н., профессор кафедры клинической функциональной диагностики факультета дополнительного профессионального образования, ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России, Россия, 117997, г. Москва, ул. Островитянова, д. 1; главный внештатный инфекционист ТИНАО, ГБУЗ «Морозовская ДГКБ ДЗМ», Россия, 119049, г. Москва, пер. 4-й Добрынинский, д. 1/9, ORCID iD 0000-0002-1648-8683.
Савенков Михаил Петрович — д.м.н., профессор, заведующий кафедрой клинической функциональной диагностики факультета дополнительного профессионального образования, ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России, Россия, 117997, г. Москва, ул. Островитянова, д. 1, ORCID iD 0000-0002-0000-0000.
Marina S. Savenkova — Dr. of Sci. (Med.), Professor of the Department of Clinical Functional Diagnostics, Faculty of Additional Professional Education, Pirogov Russian National Research Medical University, 1, Ostrovityanova str., Moscow, 117997, Russian Federation, Chief External Infectious Disease Specialist at TINAO, Morozov Children’s City Clinical Hospital, 1/9, Dobryninskii 4 th lane, Moscow, 119049, Russian Federation; ORCID iD 0000-0002-1648-8683.
Mikhail P. Savenkov — Dr. of Sci. (Med.), Professor, Head of the Department of Clinical Functional Diagnostics, Faculty of Additional Professional Education, Pirogov Russian National Research Medical University, 1, Ostrovityanova str., Moscow, 117997, Russian Federation; ORCID iD 0000-0002-0000-0000.
Только для зарегистрированных пользователей