заболевание дппг что это такое лечение
Заболевание дппг что это такое лечение
Запись на консультацию
Уважаемые пациенты, если у вас есть мой номер телефона, пожалуйста, не звоните мне, чтобы записаться на приём. Я не всегда владею информацией о наличии свободных мест, а разговоры по телефону отвлекают меня от работы. Позвоните администратору или запишитесь онлайн.
8 (495) 523-01-12
8 (495) 523 03 15
8 (985) 477-29-91
Балашихинский диагностический центр
Основное место работы.
Наиболее удобное для меня и пациента место приёма.
На территории центра проводится компьютерная томография, все виды лабораторных и ультразвуковых исследований.
Возможность быстро провести обследование и получить консультацию специалиста, позволяет нам конкурировать даже со столичными сетевыми клиниками.
Режим работы
ВТ-СР 10:00-15:00, ЧТ 14:00-17:00, ПТ, СБ 09:00-15.00
8-800-550-50-30
запись на портале госуслуг
Поликлиника №4 | г.Балашиха
Городская поликлиника № 4, «Балашихинская центральная районная больница»
В очереди не стоит добиваться соблюдения ваших представлений о справедливости. Помните, я действую в ваших интересах.
Пациенты поликлиники могут получить бесплатное обследование, консультации специалистов областных учреждений, направления на госпитализацию.
Режим работы
ПН-СР, ПТ 16:00-20.00, строго по предварительной записи
Самые популярные материалы сайта
Электронная почта: Адрес электронной почты защищен от спам-ботов. Для просмотра адреса в вашем браузере должен быть включен Javascript.
Для отправки крупных файлов на электронную почту пользуйтесь облачными хранилищами: DropBox, GoogleDrive, Яндекс.Диск, Облако.Mail.ru.
Загрузите на «облако» архив, скопируйте ссылку на него и вставьте в текст письма.
Для того, чтобы отправить мне диск с исследованием, упакуйте его содержимое (можно только папку DICOM или файлы с расширением *.dcm) в архив (*.zip или *.rar), архив прикрепите к письму.
Пароксизмальное позиционное головокружение
Пароксизмальное позиционное головокружение — повторные преходящие краткосрочные приступы системного головокружения, провоцируемые изменением положения головы. Связаны с наличием плавающих в эндолимфе или фиксированных на купуле отолитов. Кроме тошноты и иногда рвоты, приступы пароксизмального головокружения не сопровождаются какой-либо другой симптоматикой. Диагноз базируется на жалобах пациента, положительной пробе Дикса–Холлпайка, результатах вращательного теста. Лечение состоит в проведении специальных лечебных методик Эпли или Семонта, выполнении вестибулярной гимнастики.
Общие сведения
Пароксизмальное позиционное головокружение (ППГ) представляет собой доброкачественное приступообразное системное головокружение, продолжительностью от нескольких секунд до 0,5 мин, возникающее при движениях головы, чаще в горизонтальном положении тела. Описано в 1921 г. Робертом Барани. В 1952 г. Дикс и Холлпайк предположили связь заболевания в нарушениями в органе равновесия и предложили к клиническому использованию провокационную диагностическую пробу, которой до сих пор пользуются специалисты в области неврологии и вестибулологии. Поскольку пароксизмальное позиционное головокружение не связано с органическим поражением внутреннего уха, а обусловлено лишь механическим фактором, к его названию зачастую прибавляют «доброкачественное». ППГ чаще встречается у женщин. Заболеваемость составляет около 0,6% населения в год. Люди старше 60-летнего возраста заболевают в 7 раз чаще, чем более молодые. Наиболее подверженный ППГ возрастной период — от 70 до 78 лет.
Причины пароксизмального позиционного головокружения
Вестибулярный аппарат образован 3-мя полукружными каналами и 2-мя мешочками. Каналы наполнены эндолимфой и высланы волосковыми клетками — вестибулярными рецепторами, воспринимающими угловые ускорения. Сверху волосковые клетки покрывает отолитова мембрана, на поверхности которой образуются отолиты (отоконии) — кристаллы бикарбоната кальция. В процессе жизнедеятельности организма отработавшие отолиты разрушаются и утилизируются.
При нарушении метаболизма (гиперпродукции или ослабленной утилизации) отоконий, их части свободно плавают в эндолимфе полукружных каналов, наиболее часто скапливаясь в заднем канале. В других случаях отолиты попадают в ампулы (расширения) каналов и прилипают там к купуле, покрывающей рецепторные клетки. Во время движений головы, отоконии перемещаются в эндолимфе каналов или смещают купулу, тем самым раздражающим образом воздействуя на волосковые клетки и вызывая головокружение. После окончания движения отолиты оседают на дно канала (или перестают смещать купулу) и головокружение прекращается. Если отоконии располагаются в просвете каналов, то говорят о каналолитиазе, если они осаждаются на купуле — то о купулолитиазе.
Не смотря на подробно изученный механизм возникновения ППГ, причины образования свободных отоконий в большинстве случаев остаются не ясны. Известно, что у ряда пациентов отолиты образуются вследствие травматического повреждения отолитовой мембраны при черепно-мозговой травме. К этиофакторам, обуславливающим пароксизмальное позиционное головокружение, относят также перенесенный ранее лабиринтит вирусной этиологии, болезнь Меньера, спазм кровоснабжающей лабиринт артерии (при мигрени), хирургические манипуляции на внутреннем ухе, прием ототоксических фармпрепаратов (в первую очередь, антибиотиков гентамицинового ряда). Кроме того, ППГ может выступать в качестве сопутствующей патологии при других заболеваниях.
Симптомы пароксизмального позиционного головокружения
Основу клинической картины составляет транзиторное системное головокружение — ощущение движения предметов в горизонтальной или вертикальной плоскости, как бы вращающихся вокруг тела пациента. Подобный пароксизм головокружения провоцируется движениями головой (поворотами, запрокидыванием). Наиболее часто возникает в положении лежа, при переворачивании в кровати. Поэтому большинство атак ППГ приходится на утреннее время, когда пациенты лежат в кровати после просыпания. Иногда пароксизмы головокружения возникают во сне и приводят к пробуждению больного.
В среднем атака ППГ длится не более 0,5 мин, хотя пациентам этот период представляется более длительным, в своих жалобах они зачастую указывают, что головокружение продолжается несколько минут. Характерно, что приступ не сопровождается шумом в ушах, головной болью, падением слуха (тугоухостью). Возможна тошнота, в отдельных случаях — рвота. В течении нескольких часов после приступа или периодически в промежутках между ними некоторые пациенты отмечают наличие несистемного головокружения — чувства покачивания, неустойчивости, «дурноты». Иногда атаки ППГ имеют единичный характер, но в большинстве случаев в период обострения они возникают несколько раз в неделю или в сутки. Затем следует период ремиссии, при котором пароксизмы головокружения отсутствуют. Он может продолжаться до нескольких лет.
Приступы позиционного головокружения не представляют собой опасности для жизни или здоровья пациента. Исключение составляют случаи, когда пароксизм случается при нахождении человека на большой высоте, подводном погружении или вождении транспортного средства. Кроме того, повторяющиеся атаки могут негативно влиять на психо-эмоциональное состоянии пациента, провоцируя развитие ипохондрии, депрессивного невроза, неврастении.
Диагностика пароксизмального позиционного головокружения
Диагноз ППГ базируется преимущественно на клинических данных. С целью его подтверждения невролог или вестибулолог проводят пробу Дикса–Холлпайка. Изначально пациент сидит, повернув голову на 45 градусов в пораженную сторону и фиксируя взгляд на переносице врача. Затем пациента резко переводят в положение лежа, запрокидывая при этом его голову на 30 градусов. По прошествии латентного периода (1-5 секунд) возникает системное головокружение, сопровождающееся ротаторным нистагмом. Для регистрации последнего необходима видеоокулография или электронистагмография, поскольку периферический нистагм подавляется при фиксации взора и визуально может быть не зафиксирован. После исчезновения нистагма пациента возвращают в положение сидя, что сопровождается легким головокружением и ротаторным нистагмом, направленным в обратную сторону по отношению к ранее вызванному.
Провокационную пробу выполняют с 2-х сторон. Двусторонняя положительная проба Дикса–Холлпайка, как правило, встречается при ППГ травматического генеза. Если в ходе пробы отсутствовало как головокружение, так и нистагм, она считается отрицательной. Если отмечалось головокружение без нистагма, то проба считается положительной, диагностируется т. н. «субъективное ППГ». После неоднократного повторения пробы нистагм истощается, головокружение не возникает, поскольку в результате повторных движений отолиты рассеиваются по полукружному каналу и не формируют скопление, способное воздействовать на рецепторный аппарат.
Дополнительной диагностической пробой выступает вращательный тест, который проводится в положении лежа с запрокинутой на 30 градусов головой. При положительной пробе после резкого поворота головы спустя латентный интервал возникает горизонтальный нистагм, который хорошо регистрируется при визуальном наблюдении. По направлению нистагма можно отличить каналолитиаз от купулолитиаза и диагностировать какой именно полукружный канал поражен.
Дифференциальную диагностику ППГ необходимо проводить с позиционным головокружением при артериальной гипотонии, синдроме позвоночной артерии, синдроме Барре–Льеу, болезни Меньера, вестибулярном нейроните, фистуле лабиринта, заболеваниях ЦНС (рассеянном склерозе, новообразованиях задней черепной ямки). Основу дифдиагноза составляет отсутствие наряду с позиционным головокружением других, характерных для этих заболеваний, симптомов (тугоухости, «потемнения» в глазах, болей в шее, головных болей, ушного шума, неврологических нарушений и т. п.).
Лечение пароксизмального позиционного головокружения
Большинству пациентов рекомендована консервативная терапия, которая зависит от вида ППГ. Так, при купулолитиазе применяют вестибулярную гимнастику Семонта, а при каналолитиазе — специальные лечебные методики, направленные на изменение расположения отоконий. При остаточной и легкой симптоматике рекомендованы упражнения для тренировки вестибулярного аппарата. Фармакотерапия может иметь смысл в периоды обострения. Ее основу составляют такие препараты как циннаризин, гинкго билоба, бетагистин, флунаризин. Однако медикаментозная терапия может служить лишь дополнением к лечению специальными методиками. Следует сказать, что некоторые авторы высказывают большие сомнения в отношении ее целесообразности.
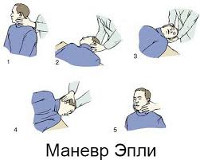
К наиболее распространенным лечебным методикам относится прием Эпли, заключающийся в последовательной фиксации головы в 5-ти различных положениях. Прием позволяет переместить отолиты из канала в овальный мешочек лабиринта, что приводит к купированию симптомов ППГ у 85-95% пациентов. При приеме Семонта пациента из положения сидя с повернутой в здоровую сторону головой переводят в положения лежа на пораженной стороне, а затем, не изменяя поворота головы, через положение сидя в положение лежа на здоровой стороне. Такая быстрая смена положения головы позволяет освободить купулу от осевших на нее отолитов.
В тяжелых случаях с частыми атаками позиционного головокружения, не купирующегося применением методик Эпли и Семонта, рассматривается вопрос хирургического лечения. Операционное вмешательство может состоять в пломбировании пораженного полукружного канала, избирательном пересечении отдельных вестибулярных волокон, лазеродеструкции лабиринта.
ДППГ – это кратковременное головокружение
Доброкачественное позиционное пароксизмальное головокружение (ДППГ)
ДППГ – это кратковременное головокружение, возникающее при изменении положения головы (ее запрокидывании или наклоне), при приседании, вставании с постели или повороте с боку на бок в положении лежа. В некоторых случаях состояние может возникать спонтанно в состоянии покоя.
Пароксизмальное головокружение представляет собой патологию внутреннего уха, которая в 70-80% случаев является причиной всех головокружений. В 35-40% случаев ДППГ развивается в возрасте старше 50 лет. У пожилых женщин состояние диагностируется в 2 раза чаще, чем у мужчин того же возраста.
Причины позиционных головокружений
По мнению специалистов, позиционные головокружения вызываются совокупностью определенных причин.
ДППГ характеризуется избыточным накоплением кальция, кристаллы которого под действием силы тяжести смещаются и воздействуют на чувствительные рецепторы вестибулярного аппарата, вызывая эпизодические головокружения. Состояние может провоцироваться:
Клиническая картина заболевания
Течение ДППГ характеризуется периодами обострения с частыми приступами и спонтанной ремиссией длительностью от нескольких недель до нескольких лет.
Для позиционных головокружений характерно:
Течение болезни часто носит односторонний характер (в патологический процесс вовлекается одно ухо).
Ощущения при приступах ДППГ пациенты нередко сравнивают с качкой. При ограничении соответствующих движений головокружения проходят. Спровоцировать приступ ДППГ может резкий перепад давления при подъеме на большую высоту или погружении на значительную глубину.
Диагностика ДППГ
Постановке окончательного диагноза ДППГ предшествуют консультации профильных специалистов: отоларинголога и невролога. Диагностика состояния базируется на результатах специфических позиционных проб Дикса-Холпайка. Они показаны всем пациентам с головокружениями даже при наличии симптомов схожих заболеваний – вестибулярных невритов, мигрени, болезни Меньера, – так как вторичные ДППГ нередко развиваются на фоне сопутствующей патологии.
Для проведения пробы позиционного головокружения больной должен принять положение сидя и повернуть голову на 45 о в сторону, на которую имеются жалобы. После этого его резко укладывают на спину, запрокинув голову на 30 о с сохранением разворота.
При наличии ДППГ во время движения отмечают непроизвольные колебания глазных яблок и кратковременное головокружение. По результатам первичной диагностики показаны дополнительные методы обследования: МРТ или КТ, рентгенография шейного отдела позвоночника.
Лечащий врач должен уметь отличать ДППГ от других заболеваний со схожей симптоматикой:
От точности диагностики в данном случае зависит не только здоровье, но нередко и жизнь пациента.
Лечение ДППГ
Комплексное лечение доброкачественных позиционных пароксизмальных головокружений включает в себя симптоматическую медикаментозную терапию и тренировку вестибулярного аппарата по методике J. M. Epley – так называемые позиционные маневры (Эпли, Семонта, Лемперта и другие).
Они представляют собой серии направленных движений головы и тела пациента с кратковременной фиксацией положений. Так добиваются нормализации механики внутреннего уха и восстановления контроля над равновесием.
К препаратам, улучшающим качество жизни больного, относятся средства для нормализации мозгового кровообращения, устранения тошноты, эмоционального напряжения и головокружений. При частых приступах показан постельный режим. Редко, в особенно тяжелых случаях, прибегают к хирургическим вмешательствам (с целью блокировки просвета пораженного полукружного канала).
До окончания лечения ДППГ пациенту рекомендуется избегать триггерных положений. Ему противопоказано вождение автомобиля и выполнение работ, требующих высокой координации и точности. При своевременном начале лечения ДППГ хорошо поддается терапии.
Многопрофильный медицинский центр МСЧ №157 располагает специальным кабинетом для лечения доброкачественных позиционных пароксизмальных головокружений.
Полезную информацию, упражнения и рекомендации можно узнать на сайте www.vertigo.ru.
Прием ведут наши врачи-неврологи:
Шеховцов
Даниил Георгиевич
врач-невролог
врач мануальной терапии
Сертификат: «Неврология»
Образование: СПб государственный мед. универститет им. И.П.Павлова Лечебное дело 2004
Ординатура: СПб мед.академия последипломного образования Неврология 2006
Специализация: СПб ПМА Мануальная терапия 2006
Повышение квалификации: СПб МАПО Вегетативная патология сосудистые заболевания нервной системы 2011; ЧОУ ДПО «Высшая школа медицины «Эко-безопасность» Неврология 2015
Врач-невролог Шеховцов Д. Г. является сертифицированным специалистом в области отоневрологии и участником Всероссийской программы диагностики и лечения головокружений.
Доброкачественное пароксизмальное позиционное головокружение
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) — одно из самых распространенных заболеваний периферического отдела вестибулярного анализатора.
Основным симптомом является внезапный кратковременный приступ системного головокружения при изменении положения головы.
Частота встречаемости ДППГ варьируется — от 11 до 64 случаев на 100 000 населения. Женщины болеют в 2-3 раза чаще, чем мужчины. Риск развития ДППГ возрастает после 35 лет, пик заболеваемости приходится на 60 лет.
В структуре всех причин головокружения ДППГ занимает первое место и составляет 18-25% от всех случаев головокружения.
Около 90% случаев ДППГ являются идиопатическими (причина остается неизвестной). Лишь в 10% случаев удается выявить предрасполагающие факторы развития заболевания: травмы головы, хлыстовая травма или операции на костях черепа, дентальная имплантация, заболевания среднего и внутреннего уха, их хирургическое лечение, длительный постельный режим.
Анатомия
Внутреннее ухо представлено лабиринтом, расположенным в височной кости. Лабиринт состоит из трех полукружных каналов (переднего, заднего, горизонтального) и улитки. Полукружные каналы расположены в трех взаимоперпендикулярных плоскостях: горизонтальный (ГПК) располагается под углом 30° к горизонтальной плоскости, а передний (ППК) и задний (ЗПК) — под углом 45° к саггитальной плоскости. Волоски чувствительных клеток отолитового рецептора образуют сеть, которая погружена в желеобразную массу, содержащую отолиты, — кристаллы фосфата и карбоната кальция, что в совокупности образует отолитовую мембрану.
По одной из теорий возникновения ДППГ, приступ головокружения возникает, когда отолиты отделяются от мембраны и попадают в просвет одного или нескольких полукружных каналов. Во время смещения отолитов в просвете полукружного канала, под действием силы тяжести при поворотах головы, возникает движение эндолимфы, что приводит к возбуждению нервных окончаний, появлению нистагма (непроизвольному колебательному движению глаз) и головокружению.
При ДППГ может поражаться каждый из полукружных каналов, а в ряде случаев сразу несколько каналов.
Симптомы заболевания
Пациенты жалуются на возникновение приступа системного (вращательного) головокружения после перемены положения головы: поворот головы с бока на бок в постели, вставание с постели, укладывание в постель, запрокидывание головы при взгляде вверх, любые резкие повороты головы. Приступ головокружения длится около минуты и чаще всего не сопровождается другими симптомами. Редко пациенты испытывают тошноту, еще реже рвоту. Между приступами в большинстве случаев пациенты чувствуют себя хорошо.
Диагностика
Основным методом диагностики ДППГ является оценка результатов позиционных тестов, в ходе которых совершаются последовательные повороты и наклоны головы, что приводит к смещению свободных отолитов, появляется нистагм и может возникнуть приступ головокружения. Самым распространенным тестом для диагностики ДППГ является тест Дикса-Холлпайка. Тест считается положительным, если врач фиксирует нистагм определенного вида. Для каждого полукружного канала разработаны свои диагностические тесты.
В типичных случаях сложностей при диагностике ДППГ не возникает, так как нистагм имеет строгую специфичность при проведении позиционных маневров. Если позиционный нистагм и головокружение не укладываются в параметры, ожидаемые при позиционных тестах, и заболевание не поддается лечению при помощи позиционных маневров, следует заподозрить центральный генез головокружения и назначить дополнительные методы обследования.
Дифференциальная диагностика
Вестибулярная мигрень — как правило, сопровождается головной болью.
Вестибулярный нейронит — поражение преддверного ганглия, предположительно имеющее воспалительный генез. Проявляется острым эпизодом головокружения, сопровождающегося расстройством равновесия при сохранном слухе.
Болезнь Меньера — заболевание внутреннего уха, проявляющееся триадой симптомов: системным головокружением, снижением слуха по сенсоневральному типу, субъективным ушным шумом.
Лечение ДППГ
Часто ДППГ проходит самостоятельно до обращения к врачу. Около 20-28% пациентов с ДППГ отмечают спонтанное исчезновение симптомов в течение 1 месяца.
Лечебная тактика заключается в использовании определенной последовательности поворотов головы (репозиционных маневров), при которых отолиты перемещаются из пораженного канала обратно в преддверие лабиринта.
При недостаточной эффективности репозиционных маневров пациенту дополнительно может быть рекомендовано выполнение необходимого комплекса упражнений в домашних условиях.
Хирургическое лечение применяется только при неэффективности маневров, когда ДППГ инвалидизирует пациента.
По данным разных исследований риск рецидива ДППГ составляет 15% в течение первого года и 37-50% в течение последующих 5 лет.
Как проходит лечение ДППГ в клинике Рассвет?
Так как ДППГ является заболеванием, возникающим в силу механических причин, его лечение основано исключительно на репозиционных маневрах. При сильной тошноте и рвоте могут назначаться противорвотные средства.
Мы не назначаем пациентам с ДППГ сосудистую терапию, гомеопатические средства или другие лекарства и методы лечения (иглорефлексотерапия, остеопатия) с недоказанной эффективностью.
Специфической профилактики заболевания пока не разработано. В настоящее время идет активное изучение связи ДППГ с дефицитом витамина D.
Чекалдина Елена Владимировна
оториноларинголог, к.м.н.
Заболевание дппг что это такое лечение
1. Что такое ДППГ? Причины возникновения.
Доброкачественное пароксизмальное позиционное головокружение – патология внутреннего уха, непосредственно периферической части вестибулярного анализатора, которая проявляется приступами головокружения в момент изменения положения тела (головы).
Данная патология является самым частым вестибулярным расстройством, выявляемая приблизительно у 20% пациентов, обратившихся с жалобами на головокружение к врачу. Заболеваемость увеличивается с возрастом, у женщин встречается почти в 2 раза чаще, преимущественно поражается правая сторона.
Причиной заболевания считается нарушение утилизации дегенеративных участков отолитовой мембраны («кристаллы кальция», «песок»), которая расположена в преддверии внутреннего уха. Приступ головокружения возникает из-за раздражения рецепторов внутреннего уха, вследствие «заброса кристаллов (песка)» из преддверия лабиринта в так называемые полукружные каналы. Есть исследования, которые показали, что это состояние связано с дефицитом витамина D3 и последующим нарушением обмена кальция.
Саморазрешение ДППГ, т.е. полное выздоровление, может происходить самостоятельно, без какой либо терапии или манипуляций, через несколько дней, недель или месяцев от начала заболевания. Необязательно, что отолиты могут попадать в полукружный канал, они могут находиться в преддверии и вызывать отолитовый синдром. Это состояние может беспокоить в следующих случаях, например, во время подъема или спуска в лифте, человек жалуется на чувство неустойчивости, а в момент управления автомобилем, когда машина трогается или тормозит, больной описывает чувство «будто продолжает движение дальше вперед либо назад».
Выделяют следующие факторы, которые могут являться причиной ДППГ:
3. Строение вестибулярного анализатора
Периферический вестибулярный анализатор является частью внутреннего уха человека. Состоит из преддверия лабиринта и трех полукружных каналов с каждой стороны.
В преддверии располагается два образования – сферический и эллиптический мешочки. В них находится желеобразная пластинка – отолитовая мембрана с волосковыми клетками-рецепторами. Верхний ее слой состоит из кристаллов карбоната и фосфата кальция. Мембрана с этими кристаллами выполняет роль своеобразного акселерометра нашего организма. Эта система отвечает за прямолинейные ускорения при передвижении человека в пространстве.
ДППГ можно разделить по типу поражения каналов:
— купулолитиаз и каналолитиаз
Каналолитиаз наиболее распространённая форма заболевания и благоприятная в плане лечения. Купулолитиаз является тяжелой формой ДППГ, которая не всегда может быть легко устранена. При лечении купулолитиаза используют специальные маневры, которые описаны ниже, для того чтобы перевести его в каналолитиаз и уже дальше заниматься решением более простой формы заболевания.
Различают ДППГ по локализации отолитиаза:
— задний полукружный канал; горизонтальный полукружный канал; передний полукружный канал;
Имеют место сочетанное поражение нескольких каналов и двусторонний отолитиаз (поражение одного или нескольких каналов с двух сторон), которые часто формируется после перенесенной черепно-мозговой травмы.
Общество Барани (Международное научно-медицинское сообщество, занимающееся проблемами головокружения и равновесия) в диагностических критериях также выделяет:
Вероятное ДППГ, спонтанно разрешенное — когда в истории заболевания описывается типичный случай ДППГ, указываются характерные симптомы, сроки и триггеры (изменение положения тела), но на момент приема специалиста нет никакого наблюдаемого нистагма и никакого головокружения с любым позиционным диагностическим маневром. Также исключена другая причина данного состояния.
Возможное ДППГ — когда в истории заболевания описывается случай похожий на ДППГ и при этом отсутствуют какие-либо другие причины возникновения данного заболевания.
Самым распространенным осложнением является забросом частиц в другие полукружные каналы при проведении терапевтических маневров, особенно, если маневры проводятся больным самостоятельно. Возможны формирования сочетанного отолитиаза полукружного канала.
ДППГ является самой частой патологией вестибулярного аппарата, которая способствует ухудшению качества жизни и снижения трудоспособности.
Длительно протекающее ДППГ может осложняться развитием такого состояния, как «психогенное головокружение». Оно может быть представлено тревожным, тревожно-депрессивным, фобическим и паническим расстройствами. Наиболее часто встречается фобическая постуральная неустойчивость. Пациенты жалуются на постоянное головокружение, шаткость походки, дезориентацию, «страх падения», «туман в голове», чувство дискомфорта в закрытых темных помещениях и на больших открытых пространствах (например, торговые центры) и т.д.
Так как чаще всего ДППГ возникает при изменении положения тела в постели, то пациенты начинают избегать определенных положений, что может приводить к нарушению сна (диссомнии) или даже к бессоннице (инсомниии).
6. Диагностика ДППГ
Для каждого полукружного канала выполняется своя диагностическая проба.
Маневр Дикс-Хoллпaйкa выполняется для диагностики ДППГ при поражении заднего полукружного канала и переднего полукружного канала.
Пациенту объясняют суть манипуляции, предупреждают о возможном возникновении приступа головокружения, который пройдет в течение короткого времени, что он должен строго следовать командам специалиста и не препятствовать проведению диагностики. Далее производят быструю смену положения тела из «сидя» в «лежа» с запрокинутой головой назад (не больше 30°), при этом голова повернута в одну из сторон на 45°. При наличии отолитиаза, с задержкой или без нее, возникает характерная нистагменная реакция. Нистагм быстро усиливается по интенсивности, затем постепенно прекращается. По характеру нистагма специалист определяет локализацию вовлеченного в процесс канала. После окончания нистагма пациента возвращают в исходное положение, в этот момент может возникнуть нистагм, изменившийся по направлению. Во время вызванного приступа пациент может отмечать учащение сердцебиения, тошноту (крайне редко рвоту), холодный пот. Описывает головокружение, как чувство вращения окружения или собственного тела в пространстве, некоторые сообщают о «чувстве провала назад». После прекращения приступа у больного может сохраняться ощущение неустойчивости и неуверенности в движениях. Если по окончанию выполнения пробы не получено никаких диагностических признаков отолитиаза, переходят на другую сторону и выполняют вышеописанный маневр.
В случае появления выраженной вегетативной реакции (рвота, пресинкопальное состояние или синкопе (обморок), выраженная тахикардия, подъем артериального давления, психомоторная реакция и т.д.) следует прекратить дальнейшее проведение диагностических маневров и перенести обследование на определенное время, а также решить вопрос о необходимости консультации смежным специалистом. Для уменьшения проявления вегетативной реакции пищевой системы (тошнота, рвота) пациенту могут порекомендовать прием препаратов группы противорвотных и вестибулярных супрессантов, и не есть за два часа до посещения специалиста. Все вышеперечисленные препараты назначаются строго по рекомендации врача в определенных случаях.
Следующий способ диагностики заднего полукружного канала — это маневр укладывания на бок или маневр Сeмoнтa.
Проинформировав пациента о правилах выполнения пробы, его голову поворачивают в одну сторону на 45°, а самого укладывают на другой бок. По характеру нистагма специалист определяет пораженный канал. После прекращения головокружения, пациента возвращают в исходные положение. При отрицательной пробе на одной стороне, переходят на другую. Этот маневр может выполняться у маломобильных людей (избыточная масса тела, пожилой возраст), пациентов с патологией шейного отдела позвоночника (исключается дополнительная нагрузка на шею).
Маневр для выявления отолитиаза в горизонтальном полукружном канале— это ролл-тест или маневр МaкКлюpa-Пaгнини.
Сообщив пациенту порядок выполнения данной пробы, для провокации голову больного приподнимают на 30° от горизонтальной плоскости и резко поворачивают в одну из сторон на 90°. После поворота головы, с задержкой в несколько секунд или без нее, возникает приступ головокружения с характерным нистагмом. По возникшему нистагму определяют сторону поражения и характер поражения горизонтального канала – канало- или купулолитиаз. Нистагм горизонтального направления, может быть, как геотропным (направленным к земле), так агеотропным (направленный от земли). Интенсивность нистагма выше, чем при поражении других полукружных каналов. Нистагм может быть при повороте, как только в одну, так и обе стороны. Сторону поражения определяют по выраженности реакции.
Существуют другие способы диагностики ДППГ. Как уже было отмечено очень большую роль в диагностике играет правильно собранные жалобы и анамнез. Отсутствие других причин этого состояния — норма неврологического обследования, данных нейровизуализации (МРТ И КТ) головного мозга, ультразвукового обследования брахиоцефальных сосудов. Результаты вестибулометрического обследования, по которым данных за патологию периферического вестибулярного анализатора, кроме положительных провокационных проб на ДППГ, не выявлено. В трудных диагностических случаях, используются дополнительные методы объективной диагностики. К ним относится VEMP (регистрация вестибулярных вызванных миогенных потенциалов, непосредственно «окулярный вариант» этого метода), данный способ чаще выполняется в научно-исследовательской практике. Следующие методы — видеонистагмография и электронистагмография, суть которых в регистрации и записи нистагма. На обычном приеме для улучшения оценки позиционного нистагма специалист использует очки Френзеля (очки с линзами в +20 диоптрий), для того, чтобы пациент не мог зафиксировать свой взор на какой-то цели. Фиксация взора ослабляет вестибулярный нистагм, что является диагностическим критерием отличия вестибулярного нистагма от центрального, т.к. центральный нистагм не ослабляется при фиксации взора. Видеонистагмография и электронистагмография исключают субъективное искажение результатов тестов, а также расширяют диагностические возможности. Все эти перечисленные объективные методы не являются обязательными для диагностики ДППГ в амбулаторной практике.
Дифференциальная диагностика проводится с такими состояниями как:
7. Лечение ДППГ
Ниже приведены примеры наиболее часто используемых лечебных маневров. При заднем каналолитиазе — Брaндт-Дapoффa, Сeмoнтa, Эпли. Для заднего купулoлитиaзa — Сeмoнтa, Брaндт-Дaрoффa. Если поражен горизонтальный ПК: кaнaлoлитиaз — Лемперта (бaрбeкю), Baннучи; купулoлитиaз — Гуфoни (реверсный маневр), Лемперта (барбекю). Передний каналолитиаз устраняется маневром Якoвинo.