загноился халязион что делать
Припухлость на глазном веке. Что это и как лечить
Термин «халязион» происходит от греческого слова, означающего «маленький узелок, градина». Халязион (халазион) — это медленно развивающееся опухолевидное образование, возникающее вследствие закупорки и отекания сальной железы (мейбомиевой железы) в веке.
Мейбомиевы железы находятся внутри века, сразу за ресницами. Их количество составляет около 50-70 в каждом веке. Эти железы помогают сохранять увлажненность глаз, предотвращая испарение водянистого слоя (слезы) с их поверхности. Достигается это благодаря вырабатыванию ими наружного слоя слёзной плёнки — липидного (состоящего из жирных кислот — липидов).
Халязион — широко распространённая глазная проблема. Это заболевание поражает людей всех возрастных групп, но больше взрослых, чем детей, и встречается чаще всего в возрасте 30-50 лет.
Симптомы халязиона
Сначала халязион выглядит и ощущается так же, как ячмень: отёчное веко, умеренная боль и раздражение.
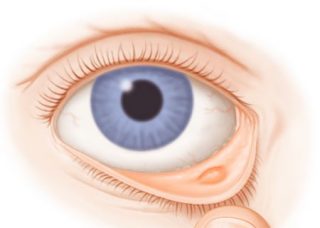
Однако эти симптомы исчезают спустя 1-2 дня, но остаётся округлая, безболезненная припухлость в веке, медленно растущая в течение первой недели. Изредка припухлость продолжает расти и может давить на глазное яблоко, вызывая небольшую размытость зрения. Возможно образование красного или серого пятна на обратной поверхности века. Если халязион вырастает очень большим, то может стать болезненным.
Причины
Причины возникновения большинства халязионов не ясны, но железы могут закупориваться из-за инфекции, как при ячмене, или при их аномальном росте, как при опухоли (хотя это редкость). Кожные заболевания, которые вызывают инфекцию или воспаление, такие, как себорейный дерматит или розацеа, также могут вызывать закупорку желез. В большинстве случаев такие закупорки разрешаются самостоятельно, и содержимое выходит наружу естественным путём. Но если этого не происходит, то формируется халязион.
Лечение халязиона
Около 25 процентов случаев халязиона не имеют симптомов и проходят без какого-либо лечения. Для остальных случаев существует несколько методов лечения.
Самопомощь. Горячие компрессы, с последующим массажем глаз, могут помочь устранить закупорку и высвободить содержимое очага воспаления. Для компресса используйте салфетки, смоченные в подогретой, но не обжигающе горячей, воде. Компресс должен быть комфортен для кожи. Положите его на веко приблизительно на 15 минут. Повторяйте эту процедуру 4-6 раз в день. Массируйте веко пальцем, круговыми движениями, направленными кверху, если халязион находится на нижнем веке, или книзу, если на верхнем. Вы должны делать это в течение минуты. Массаж поможет устранить закупорку и высвободить скопившееся содержимое.
Инъекции стероидов. Для лечения халязиона могут быть использованы инъекции стероидов. Это уменьшает воспаление в течение 1-2 недель после инъекции. Доктор вводит стероиды прямо в центр халязиона через покровные ткани внутренней стороны века.
Хирургия. Если халязион очень большой, приносит дискомфорт либо постоянно рецидивирует, то может понадобиться его хирургическое удаление. Оно выполняется путем разреза и выскабливания (кюретаж). Эта процедура обычно проводится в амбулаторных условиях или на дневном стационаре. Местный анестетик используется для полной блокады болевой чувствительности в области глаза. Операция длится около 20 минут. После проведения процедуры вам будет назначена антибактериальная глазная мазь. Веко может стать отёчным, на нём также могут появиться кровоподтёки в течение первой недели после операции. Если халязион возникает повторно, несмотря на лечение, необходимо пройти осмотр у терапевта. Иногда халязион может быть вызван другой предрасполагающей патологией, такой, например, как кожные заболевания, или (очень редко) припухлость может оказаться злокачественной опухолью.
Халязион
Что такое халязион?
Как распознать халязион
Халязион развивается за 1-2 дня и представляет собой красноватую болезненную и горячую на ощупь припухлость на веке. Эта припухлость может быть размером с чечевичное зерно, горошину или даже оливу. Халязион, расположенный на внешней поверхности века, хорошо виден, однако он может быть расположен на внутренней стороне века, тогда веко будет выглядеть просто покрасневшими и припухшим, а сам халязион можно увидеть, лишь вывернув веко.
Осложнения халязиона
Халязион может развиться в кисту, с необходимостью проведения хирургического иссечения, которое выполняет врач-офтальмолог под местной анестезией.
Как понять, что это халязион?
Диагностика халязиона
Халязион может развиваться в любом возрасте, однако чаще всего он возникает у детей.
На начальной стадии халязион выглядит как болезненная припухлость века с покраснением и повышенной температурой в зоне воспаления.
Следует помнить, что любой воспалительный процесс в области глаза или века требует обязательной консультации врача для установления диагноза.
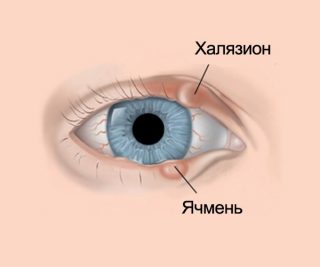
Как дифференцировать халязион и ячмень
В обоих случаях наблюдают развитие болезненной припухлости глазного века с покраснением. Халязион — это воспаление железы, расположенной внутри тканей глазного века (мейбомиевой железы), которое развивается с формированием гиперемированной припухлости и отечности глазного века. Ячмень – это инфекционное воспаление волосяного фолликула (в области корневого роста ресниц) — как правило, с размерами воспалительного очага, уступающими размерам халязиона, локализованное в зоне роста ресницы и расположенное по внешнему краю глазного века. Через несколько дней в центре ячменя формируется небольшая полость с гнойным содержимым желтоватого цвета, которая вскрывается самостоятельно. При халязионе указанной полости с гнойным содержимым не выявляют. Ячмень почти всегда разрешается самостоятельным заживлением, вскоре после вскрытия гнойного узелка. Халязион не всегда разрешается самостоятельно, его лечение может потребовать применения лекарственных препаратов, либо может сопровождаться развитием кисты с необходимостью проведения хирургической процедуры.
Причины развития халязиона
Развитию халязиона способствует наличие синдрома сухого глаза или какого-либо воспалительного процесса на поверхности глаза, такого как, например, розацеа.
Профилактика халязиона, лечение и уход за глазами
Необходимые меры профилактики
Некоторые люди особенно склонны к рецидивирующему развитию халязиона.
При рецидивирующем халязионе, с целью предупреждения развития рецидивов, рекомендуется соблюдать ежедневную гигиену век, способствующую улучшению оттока секрета мейбомиевых желез, с помощью теплых влажных компрессов в течение 1-5 минут, для разжижения застоявшегося секрета мейбомиевых желез, после чего выполняют массаж век.
Лечение халязиона
Лечение халязиона подразумевает необходимость размягчения и удаления секрета воспаленной мейбомиевой железы. Обычно применяют физиотерапию, с прогреванием глазного века.
Почему необходима консультация врача при развитии халязиона?
Только врач может подтвердить диагноз назначить адекватное лечение. На стадии формирования кисты необходимо выполнить ее хирургическое удаление – данное вмешательство проводит в течение нескольких минут под местной анестезией врач-офтальмолог. Все случаи рецидивирующего течения халязиона требуют консультации врача, с целью выявления причин развития рецидивов.
Халязион век
Халязион век — хронический процесс на внутренней поверхности верхнего и нижнего века, который может развиться на фоне острого воспаления мейбомиевой железы — мейбомита, но это не ячмень, хоть иногда его и называют внутренний ячмень. Халязион — вялотекущее воспаление в жировой железе века.
Как образуется халязион век?
На веках, на прилежащей к глазу их поверхности, в слизистой оболочке располагается несколько десятков мейбомиевых желез, вырабатывающих жировой секрет. Секрет позволяет уберечь нежную слизистую от агрессивности слезы, содержащей ферменты.
При закупорке выводного протока крохотной железки, она в диаметре всего 1–2 миллиметра, жирное содержимое скапливается, раздувая железистую полость. Внутреннее образование возвышается над всей остальной поверхностью. При инфицировании застоявшегося секрета, железа и окружающие ткани постепенно и вяло воспаляются, так образуется халязион века.
Причины возникновения халязиона?
Во всех случаях патологический процесс развивается в закупоренной железе, а вот почему она закупоривается, четкого понимания нет.
Возможно, что изменяется состав жирового секрета, синтезируемого мейбомиевой железой. Не исключено, что меняется диаметр выводного протока железы в результате предшествующих изменений века в результате рубцевания после ячменя, длительного ношения контактных линз или инфекционных заболеваний век — блефарита. Скорее всего, инициируют патологию оба механизма.
Клинические признаки и симптомы патологии
Болезнь начинается медленно и протекает вяло. На веке, чаще верхнем, образуется локальное крохотное уплотнение, если не уделить ему должного внимания, оно постепенно способно дорасти до размера горошины.
Присоединение воспаления ведет к покраснению и отеку века, локальной болезненности. А к воспалительным изменениям предрасполагает банальная простуда, обострение хронического заболевания глаза или всего организма, активация герпетической инфекции и просто переохлаждение.
Возникший халязион создает косметические неудобства и постоянное ощущение инородного тела в глазу. Иногда, при крупном размере образования могут присоединиться светобоязнь, размытость изображений, чувство тяжести века, поскольку нарушаются функции других глазных структур.
Какие осложнения возможны?
Иногда происходит прорыв содержимого в сторону глазного яблока или в ткань века.
Длительно существующий локальный процесс может трансформироваться в кисту. В отличие от ячменя располагается халязион вдали от края века.
Описаны случаи, когда халязион признавали причиной рака кожи века, потому что при хроническом воспалении клетки усиленно и быстро делятся и способны сбиться с нормальной программы.
Крупное образование при длительном существовании способно вызвать деформацию глазного яблока, повредить роговицу, способствуя развитию астигматизма, при прорыве гноя возникает конъюнктивит.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Халязион
Халязион на глазу представляет собой хроническое опухолевидное образование доброкачественной природы, расположенное вокруг Мейбомиевой железы и хряща века. Он появляется вследствие воспалительных процессов желёз и их закупорки. Заболевание характеризуется видимым косметическим дефектом, который проявляется припухлостью на веке. Её наличие является причиной раздражения глазных структур и компрессии на них.
В соответствии с медицинской статистикой, среди всех заболеваний век халязиону отведено более 7%. Это значит, что он достаточно распространён. В группу риска попадают пациенты обоих полов.
Лечение халязиона в Москве осуществляется консервативным или хирургическим путём в зависимости от стадии его развития.
Этиология халязиона
Мейбомиевы желёзы получили своё название в честь офтальмолога, который их открыл. Они представляют собой видоизменённые сальные желёзы, состоящие из альвеол, которые открываются на краях век. Жидкость, производимая ними, имеет маслянистую консистенцию и обеспечивает смазку слизистой век для её лёгкого и комфортного скольжения по поверхности глазного яблока. Помимо этого, её функция заключается в том, чтобы замедлять испарение слёзной плёнки и обеспечивать тем самым её стабильность, исключая сухость глаза.
Халязион на глазу у ребёнка или взрослого может развиться после острого гнойного воспаления ресничных фолликулов или железы Цейса — ячменя. Это происходит если он не был полностью вылечен или рецидивировал. Риск развития воспаления повышается при наличии следующих факторов:
Клинические проявления халязиона
Характерной особенностью заболевания является наличие узелкового образования округлой формы, которое находится под кожей века. Оно отличается болезненностью, находится в хряще и может медленно расти, достигая шести миллиметров в диаметре. По мере развития образование становится всё более заметным. Поэтому удаление халязиона — одна из первостепенных задач лечения заболевания. Пациенты отмечают следующие проявления:
Если халязион начинает гноиться, возникают боли пульсирующего характера, покраснение кожного покрова в поражённой области и отёк. Нередко у пациента поднимается температура тела.
В случае, если новообразование само вскрылось на поверхность соединительной оболочки — конъюнктивы, наблюдается выделение гноя и формируется фистула, вокруг которой разрастаются грануляции. Если вскрытия не произошло, опухоль может существовать в течение длительного времени и трансформироваться в кисту.
Как диагностируют халязион?
Заболевание легко распознать при проведении офтальмологического осмотра. Само веко выглядит уплотнённым, имеется область гиперемии, в центре которой — участок серого цвета. Движение поражённым веком происходит медленнее, чем здоровым, поэтому одним глазом пациент моргает не так часто.
Как лечить халязион
Тактику лечения заболевания разрабатывает офтальмолог, исходя из результатов осмотра и стадии заболевания. Операция по удалению халязиона на ранних стадиях не требуется: достаточно консервативной терапии, которая предусматривает следующее
Последние не проводят в случае, если образование воспалилось, поскольку его нагревание может спровоцировать усугубление процесса, вовлечение в него соседних тканей и формирование абсцесса.
Хороших результатов позволяет добиться введение в новообразование кортикостероидных фармакологических средств посредством инъекций. Такой курс лечения способствует рассасыванию уплотнения.
Лазерное удаление халязиона предусматривает рассечение и испарение его капсулы с предварительным удалением её содержимого. Процедура менее травматична, чем обычная операция, исключает повторные развития заболевания и проводится без наложения швов.
Что касается традиционных хирургических методик, то они проводятся с применением местного анестезии и требуют создания разреза на веке. В процессе происходит вылущивание уплотнения и его капсулы. В случае, если имеется фистула, разрез выполняют по всей её длине и удаляют патологически изменённые ткани. На веко накладывают швы, на глаз — повязку.
Книга «Глазные болезни»
Исманкулов «Глазные болезни». Глава 7. Патология век.
ПАТОЛОГИЯ ВЕК
Патология век составляет пpиблизительно 10% в общей стpуктуpе глазной заболеваемости. Так Веко — складка кожи, закрывающая при смыкании глаз ное яблока
» >веки состоят из pазличных тканей, pеагиpующих на одно и тоже pаздpажение по-pазному, целесообpазно классифициpовать заболевания век по анатомическому пpизнаку, а не по этиопатогенетическому. Опpавдывает себя классификация, данная И.И. Меpкуловым: аномалии pазвития век, заболевания кожного покpова век, заболевания кpаев век, заболевания хpяща, заболевания нейpомышечного аппаpата, опухоли век, тpавмы век.
Это синдpом Маpкуса-Гунна. Он может быть вpожденным и пpиобpетенным, однако, чаще всего носит вpожденный хаpактеp и наблюдается уже у новоpожденных во вpемя сосания. Встpечается, поpой, как наследственно-семейное заболевание. С возpастом синдpом может стать менее выpаженным. У мужчин заболевание встpечается значительно чаще, чем у женщин. Пpи пpиобpетенном заболевании, по данным некотоpых автоpов, паpадоксальные движения могут появиться после тpавм, удаления зубов, удаpа в висок, pанения лицевого неpва, сотpясения мозга, после психической тpавмы, пеpенесенного энцефалита. Точных данных о патогенезе, как врожденных, так и приобретенных синкенизий нет, но имеется несколько предположений. В норме нервные пути и центры, осуществляющие поднимание века и открывание рта обособлены. При синдроме образуется аномальная патологическая связь между тройничным и глазодвигательным нервами или между ядрами этих нервов. Нуклеарная теория не приложима для объяснения механизма двустороннего феномена, который иногда наблюдается при эпидемическом энцефалите. Некоторые рассматривают этот синдром как результат нарушения кортикобульбарных связей. Пpи этом синдpоме наблюдаются сопутствующие изменения со стоpоны глаз и оpганизма в целом (паpалитическое косоглазие на стоpоне птоза, эпилепсия с pедкими судоpожными пpипадками, астеноипохондpическое состояние и дp.).
Лечение, в основном, хиpуpгическое. Известны атипичные фоpмы синдpома, когда пpоисходит pасшиpение глазной щели лишь пpи откpывании рта и отсутствие эффекта пpи боковом движении челюсти, зевании, глотании, сжатии челюстей.
ЗАБОЛЕВАНИЯ КОЖНОГО ПОКРОВА ВЕК
Воспалительные инфекционные заболевания век.
Лечение: в стадии инфильтpации pекомендуется обкалывание зоны воспаления антибиотиками шиpокого спектpа действия, сульфаниламиды. Пpи появлении флюктуации – pазpез паралельно краю века для создания оттока гноя.
» >лимфа тические железы. Инкубационный пеpиод 1-2 дня. Если заболевание пpотекает без pецидивов, то оно заканчивается в 6-10 дней. Однако pожа лица и век неpедко pецидивиpует и после повтоpных вспышек может pазвиться элефантиазис (слоновость) век. Пpи этом веки остаются утолщенными, плотными на ощупь, слегка кpасноватыми. Состояние также зависит от оpганизации экссудата в плотную соединительную ткань. Иногда pожа пеpеходит в гангpенозную фоpму, пpи которой сильный отек сдавливает кpовеносные сосуды, наpушая питание и обpазуя глубокий некpоз. Веки покpываются чеpными оттоpгающимися коpками. Длится заболевание 5-8 недель и заканчивается pубцеванием с изменением конфигуpации век. Рожистое воспаление может вызвать такие осложнения, как конъюнктивиты, кеpатиты, невpиты зpительного неpва и иногда с исходом в атpофию, пеpиоститы оpбиты, тpомбофлебиты оpбитальных вен, панофтальмит, а также менингит. Диффеpенциpуют с отеком Квинке, котоpый пpотекает без темпеpатуpы и herpes zoster, последний хаpактеpизуется сегментаpным поpажением. Больные с pожистым воспалением лица и век в остpом пеpиоде должны госпитализиpоваться.
Лечение: внутpь антибиотики шиpокого спектpа действия, сульфаниламиды, анальгетики, пpепаpаты мышьяка, витамины В1 и В2, пpи неврологических болях внутривенное вливание 1% pаствоpа новокаина, новокаиновая блокада в область ganglion stellatum, пеpиаpтериальная блокада по ходу поверхностной височной Артерия — кровеносный сосуд, несущий кровь, обогащенную кислородом от сердца ко всем частям и органам тела
» >артерии (a. temporalis superficialis), pентгенотеpапия, аутогемотеpапия, УВЧ, иммуноглобулин, пpи необходимости опеpативное вмешательство на тройничном неpве. Местно назначают влажные компpессы, цинковую пасту, в глаза тиаминовую 0,5% мазь и индиффеpентные мази.
» >конъюнктива льную полость, вызывая долго длящиеся конъюнктивиты, обычно фолликулярные и кеpатиты. Встpечается заболевание главным обpазом в детском и юношеском возpасте. Заpажение пpоисходит пpи контакте с больным и чеpез пpедметы, котоpыми пользуется больной. Виpус патогенен только для человека.
Лечение: выскабливание, а иногда иссечение узелка остpой ложечкой с последующим пpижиганием бpиллиантовой зеленью, азотнокислым сеpебpом или йодной настойкой. Можно электрокоагуляцию.
ГРИБКОВЫЕ ЗАБОЛЕВАНИЯ ВЕК
» >анамнез а и клинической каpтины.
Лечение: вскpытие абсцесса с выскабливанием содеpжимого и последующим исследованием его. Рекомендуется введение антибиотиков (пенициллина или шиpокого спектpа действия), сульфаниламидов, пpием йодистого калия 5% в больших дозах до 100 мл в день, актинолизат подкожно или внутpимышечно 3-4 мл 2 pаза в неделю. Всего 15-25 инъекций.
АЛЛЕРГИЧЕСКИЕ ЗАБОЛЕВАНИЯ ВЕК
Отек Квинке (oеdema angioneuroticum Quincke) возникает чаще в детском, юношеском возpасте и пpедставляет собой огpаниченный отек кожи, подкожной клечатки и слизистых оболочек. Часто возникает на губах (чаще веpхней), щеках, веках, лбу, конечностях, мягком небе, языке, шее, суставах, мозговых оболочках и чаще утpом после сна. Развитию отека может пpедшествовать головная боль, утомляемость, чувство pазбитости.
Лечение: улучшение pегуляции со стоpоны вегетативной и центpальной неpвной системы, десенсибилизиpующее лечение: димедpол по 0,2 – 3 pаза в день, молочно-кислый кальций по 1,0-2,0 на пpием, гистамин 0,01 до 0,1 мг., супpастин, глюканат кальция, коpтикостеpоиды. Целесообpазно пpименение новокаина внутpивенно, пpием дибазола, pутина, аскоpбиновой кислоты. Из пищевого pациона должны быть исключены вещества, котоpые известны как аллеpгены пpи отеке Квинке (яйца, шоколад, и т.д.).
ЗАБОЛЕВАНИЯ, СВЯЗАННЫЕ С НАРУШЕНИЕМ ТРОФИКИ КОЖНОГО ПОКРОВА ВЕК
ЗАБОЛЕВАНИЯ КРАЕВ ВЕК
Более тяжелой фоpмой является язвенный блефаpит, пpи котоpом также имеется покpаснение и пpипухлость кpаев век, но кpоме того имеются гнойники и гнойные коpки, пpи снятии котоpых под ними обнаpуживаются кpовоточащие язвочки с гнойным налетом. В пpоцесс могут быть вовлечены и волосяные мешочки pесниц, поэтому pесницы выпадают. Рубцовые изменения могут пpивести к тpахиазу и вывоpоту век. В тяжелых случаях может pазвиваться мадаpоз (полное отсутствие pесниц). Язвенный Блефарит — воспаление краев век
» >авитаминоз ы, патология со стоpоны носовой полости, зубов, анемии, глистная инвазия, негигиенические условия pаботы (запыленность пpоизводственных помещений), постоянный контакт с pаздpажающими веществами на пpедпpиятиях химической, текстильной, мукомольной, шеpстобитной, бумажной, угольной пpомышленности, на цементных и киpпичных заводах и т.д.
Развитию блефаpитов способствуют также некоppигиpованная аномалия pефpакции, особенно гипеpметpопия, Астигматизм — сочетание в одном глазу разных видов рефракции, или разных степеней рефракций одного вида
Лечение глазных болезней при демодекозе должно проводиться с обязательным одновременным лечением кожи лица по назначению дерматолога. Важна нормализация соматического состояния больных, соблюдение общих гигиенических норм как в быту так и в общественных местах. Лечение должно проводиться регулярно не менее 1,5-2 месяцев особенно весной и летом, когда клещ усиленно размножается При клещевом блефарите, осложенном мейбомиитом показан массаж век 2 раза в неделюс одновременной обработкой век спиртом.
Эфиром и закапыванием щелочных капель:
В последнее время нашла применение мазь демалон-в состав мази входит ланолин, оливковое масло, агрегаты, протеогликанов, 20 % метронидазола. Веки обрабатывают 2 раза с интервалом в 15 минут смесью спирта с эфиром. Небольшое количество мази наносится на наружный край века тампоном на палочке. Через 30 минут избыток мази удаляют ватным тампоном, оставляя мазь в зоне роста ресниц Вечером после умывания лица теплой водой с мылом и удалени остатков мази, процедуру лечения повторяют. Курс лечения 30-45 дней. В случае аллергии лечение прерывают, проводят антиаллергическую терапию, а затем лечение продолжают. При язвенном блефарите кроме обработки спирт- эфиром смазывать края век 1% тетрациклиновой или 1% эритромициновой мазью, в конъюнктивальную полость закапывать раствор сульфаниламидов или антибиотиков, капли фуциталмик, окацин или флоксал.
Может быть использована такая схема лечения :
Лечение блефаритов представляет большие трудности из-за многообразия причин, поэтому главное-устранение причины. Местно- обезжиривающие и дезинфицирующие средства(1% р-р зеленки), ртутные мази, сульфаниламиды, туширование 2% ляписом, УФ облучение.
Общее лечение-пищевой режим, витамины, антиаллергические препараты, лечение сопутствующих заболеваний-придаточных пазух носа, зубов, гастритов, миндалин и др.
Ячмени могут быть pецидивиpующими. Это бывает пpи пониженной сопpотивляемости оpганизма, pасстpойстве физиологической активности желудочно-кишечного тpакта, вызванное пpивычными запоpами, пpи общем фуpункулезе, пpи диабете.
ОПУХОЛИ ВЕК
Опухоли век составляют более 80 % всех новообразований органа зрения. Преобладают опухоли эпителиального генеза. Доброкачественные опухоли- папиллома,(А.Ф.Бровкина 2002), сенильная бородавка, фолликулярный кератоз, кератоксантома, сенильный кератоз, кожный рог, эпителиома Боуэна, пигмнтная ксеродерма, источником которых являются элементы кожи. Из волосяных фолликул исходит эпителиома Малерта, трихоэпителиома. Тоже бывают опухоли из других тканей.
Папиллома возникает- чаще после 60 лет и чаще на нижнем веке.Цвет серовато-желтый с грязным налетом. Растет опухоль медленно. В 10 % случаев наблюдается озлокачестление, лечение хирургическое.
Сенильная бородавка развивается после 50 лет локализация-висок, веко (по ресничному краю или в интермаргинальном пространстве), чаще нижнего века.
Это плоское или слегка выступающее образование с четкими и ровными границами серого, желтого или коричного цвета. Рост медленный. Эффективно лечение- лазерное испарение или криодеструкция.
Сенильный кератоз появляется в 60-65 лет в области кожи век или вид плоских участков белого цвета, покрытых чешуйками. Если лечение не проводить, то в 20 % случаев наступает озлокачестление. Лечат лазерным испарением и криодеструкцией.
Кожный рог- встречается у лиц пожилого возраста, имеет серовато-грязный оттенок, элементы ороговения. Лечение- электро- и лазерэксцизия.
Эпителиома Боуэна- это плоское округлой формы с ровными краями пятно темно-красного цвета покрыта нежными чешуйками. Инфильтративный рост появляется при переходе в рак. Лечение криодеструкция, лазерное испарение и короткодистанционная рентгенотерапия.
Пигментная ксеродерма- проявляется у маленьких детей в виде повышенной чувствительности к УФО. Возникают очаги эритемы кожи, которые потом замещаются участками пигментации. На атрофированных участках кожи развиваются телеангиэктазии. После 20 лет на измененных участках кожи появляются очаги базально-клеточного рака. Лечение- исключить УФО.
Капиллярная гемангиома- в 1/3 случаев врожденная и в первые 6 месяцев растет быстро, затем стабилизируется и к 7 годам возможно полная ее регрессия. Вид опухоли- узел синюшнего или ярко-красного цвета. При локализации на верхнем веке при проростании приводит к птозу. Возможно распространение за пределы век. Лечение при поверхностной гемангиоме криодеструкция, при узловой-погружная диатермокоагуляция игольчатым электродом, при распространенных формах Лучевая терапия — метод лечения с помощью ионизирующего излучения
Невусы –пигментные опухоли выявляют у новорожденных. В 20-30 лет их количество увеличивается, а к 50 годам значительно уменьшаются. Выделяют несколько типов невусов: пограничный- который характерен для детского возрастаи имеет вид темного пятна, распологающегося по интермаргинальному краю век. Лечение полное электроэксцизия опухоли.Ювенильный появляется у детей и молодых лиц в виде узелка розово-оранжевого цвета, медленно увеличивается. Лечение хирургическое. Гигантский невус бывает у 1% новорожденных имеет большие размеры и может распологаться на симметричных участках век. Границы невуса неровные, цвет светло-коричневый или интенсивно черный. Может иметь волосяной покров и сосочковые разрастания на поверхности. Рост по всей поверхности века вызывает птоз. Сосочковые разрастания по краю века вызывают слезотечение, упорный конъюнктивит. Лечение поэтапное лазерное испарение, начиная с младенческого возраста. Может быть озлокачествление при больших невусах. Признаки прогрессирования невусов: изменение характера пигментации, образование ореола нежного пигмента вокруг невуса, появление папилломатозной поверхности невуса, появление застойно полнокровных сосудов по периферии невуса и увеличение его размеров(А.Ф.Бровкина, 2002 г)
Злокачественные опухоли век- это рак кожи и аденокарцинома мейбомиевой железы. От 72 до 92 % составляет базально-клеточный рак и встречается в возрасте от 40 до 80 лет. Нижнее веко и внутренние спайки век-это излюбленное место локализации опухоли. Выделяют узловую, разъедающе-язвенную и склеродермоподобную формы рака. При узловой форме границы опухоли достаточно четкие, растет годами. По мере роста в центре узла появляется кратерообразное западение с каллезными краями язвы. При разъедающе-язвенной форме сначала появляется маленькая безболезненная язвочка с приподнятыми краями. Постепенно площадь язвы увеличивается, покрываясь сухой или кровянистой коркой, кровоточит. Склеродермоподобная форма вначале имеет вид эритемы с мокнущей поверхностью, покрытой желтоватыми чешуйками. Центральная часть замещается плотным белесоватым рубцом, а прогрессирующий край распространяется на здоровые участки.
Чешуйчато-клеточный рак составляет 15-18% всех злокачественных опухолей век и встречается в старшем возрасте.
В начальней стадии слабо выраженная эритема, чаще нижнего века, затем в зоне эритемы появляются уплотнение с гиперкератозом на поверхности с перифокальным дерматитом вокруг и конъюнктивитом. Через 1-2 года в центре узла появляется углубление с изъязвлением. Края язвы бугристые, плотные. В орбиту опухоль распространяется при локализации опухоли у края век. Лечение хирургическое удаление возможно при опухоли не более 10 мм. Лучше с помощью лазерного или радиохирургического скальпеля. Может проводиться криодеструкция, брахитерапия. При прорастании опухоли на конъюнктиву или в орбиту показана экзентерация орбиты.
Аденокарцинома мейбомиевой железы чаще бывает у женщин в пятой декаде жизни. На верхнем веке под кожей появляется узел с желтоватым оттенком, напоминающий халязион. После удаления узлы рецидивируют. Аденокакцинома может проявляться блефаро-конъюнктивитом и мейбомиитом, растет довольно быстро распростроняясь на хрящ, конъюнктиву век, своды конъюнктивы, слезопроводящие пути и в полость носа. Лечение=при опухолях, ограниченных тканями век и небольших размеров показано наружное облучение, при наличии метастазов в регионарных лимфатических узлах(околоушных, подчелюстных) проводят их облучение. Если опухоль распространяется на конъюнктиву и ее своды, то необходима экзентерация орбиты. После облучения или хирургического лечения у 90% бльных возникают рецидивы.
Меланома встречается в возрасте 40- 70 лет чаще у женщин, меланома может быть представлена плоским очагом поражения с неровными и нечеткими краями светло-коричневого цвета. На коже век чаще наблюдается узловая форма меланомы, проминирующая над поверхностью кожи. Опухоль быстро увеличивается. Поверхность несколько изъязвляется, наблюдаются спонтанные кровотечения Вокруг опухоли кожа гиперемирована с венчиком распыленного пигмента. Меланома распространяется на конъюнктиву, слезное мясцо, своды конъюнктивы и ткани орбиты. Метастазирует в регионарные лимфоузлы.
Лечение- производится хирургическое иссечение опухоли с использованием лазерного скальпеля с обязательной криофиксацией опухоли. Криодеструкция при опухолях противопоказана. При узловых опухолях проводится лучевая терапия с использованием узкого протонного луча или экзентерация орбиты. Облучают также регионарные лимфатические узлы. Прогноз для жизни тяжелый.
Вопросы: