желчь негомогенная что значит
Что такое желчнокаменная болезнь (калькулёзный холецистит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мелентьев А. А., хирурга со стажем в 14 лет.
Определение болезни. Причины заболевания
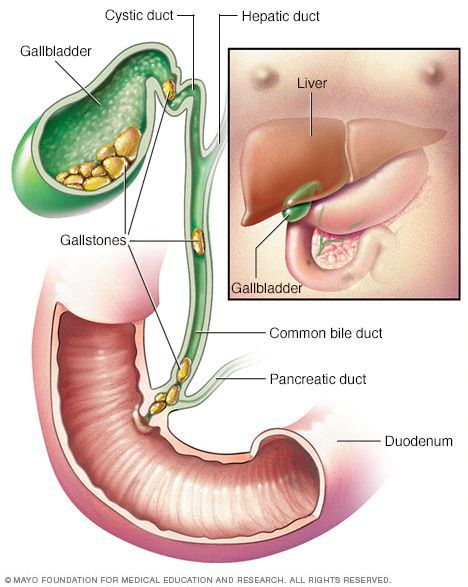
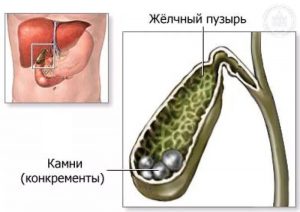
Желчнокаменная болезнь (калькулёзный холецистит) — заболевание, характеризующееся наличием конкрементов (камней) в желчном пузыре или его протоках.
Желчнокаменная болезнь (ЖКБ) является наиболее распространённым заболеванием в хирургической гастроэнтерологии, занимая первое место среди хирургических заболеваний. Согласно исследованиям в Европе и США ЖКБ диагностируют у 10-15% взрослого населения. Каждый год в мире выполняется более 500 тысяч холецистэктомий (операций по удалению желчного пузыря).
Чаще всего болезнь поражает людей в возрасте 40-50 лет, однако она может проявиться и в совсем юном и в пожилом возрасте.
Желчнокаменная болезнь является полиэтиологическим заболеванием и назвать одну причину её возникновения не представляется возможным.
Камни в просвете желчного пузыря образуются под влиянием комплекса факторов. Разнообразные расстройства обмена веществ способствуют кристаллизации холестерина, что в дальнейшем приводит к формированию камней в желчном пузыре.
Возникновение ЖКБ напрямую зависит от следующих факторов:
Образовавшиеся камни различаются по составу. Они бывают:
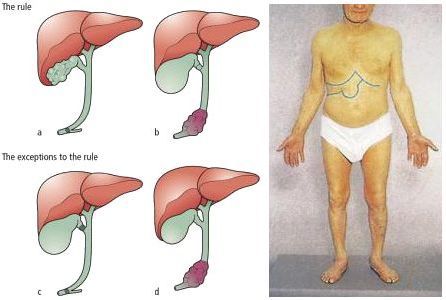
Для желчнокаменной болезни характерно свое «лицо». В данном случае работает правило пяти F — наиболее патогномоничных признаков:
У пациентов, страдающих ожирением, повышена концентрация холестерина в крови, что является предрасполагающим фактором формирования конкрементов. Рожавшие женщины старше 40 лет в большей мере подвержены возникновению ЖКБ, что связано с гормональной перестройкой всего организма.
Неправильное питание, избыточное поступление в организм холестерина, жиров также влияет на риск возникновения желчнокаменной болезни. Однако даже самые строгие вегетарианцы не застрахованы от неё.
Симптомы желчнокаменной болезни
Проявления желчнокаменной болезни достаточно явные. Чаще всего пациентов беспокоит тупая ноющая боль или тяжесть в правом подреберье, которая возникает при погрешностях в диете. Также может беспокоить тошнота, чувство горечи во рту и другие диспептические расстройства.
Нередко желчнокаменная болезнь одновременно протекает с грыжей пищеводного отверстия диафрагмы, язвой желудка или двенадцатиперстной кишки, дивертикулёзом (выпячиванием стенок) ободочной кишки, что обусловлено общей иннервацией и одинаковыми предрасполагающими факторами. В этом случае клиническая картина может быть не совсем ясной.
Часто желчнокаменная болезнь протекает бессимптомно, и камни в просвете желчного пузыря находят при рутинном выполнении УЗИ брюшной полости.
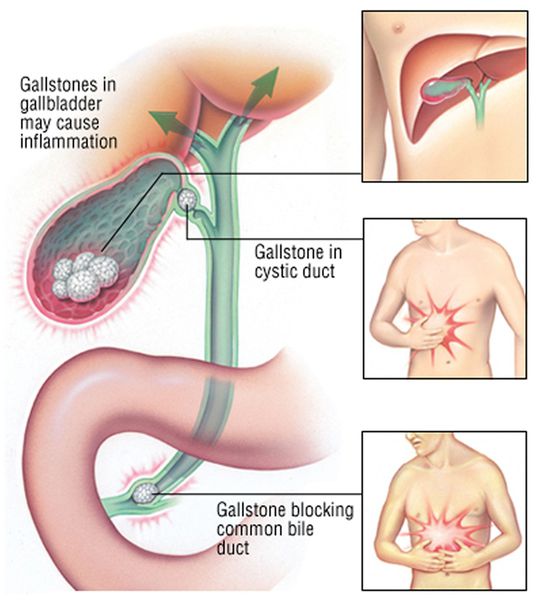
В определённом числе случаев болезнь манифестирует (проявляется) острым воспалением или сразу развитием осложнений (холедохолитиаза, холангита, механической желтухи).
При развитии острого холецистита на фоне желчнокаменной болезни пациента чаще всего беспокоит острая боль в правом подреберье, лихорадка и тошнота.
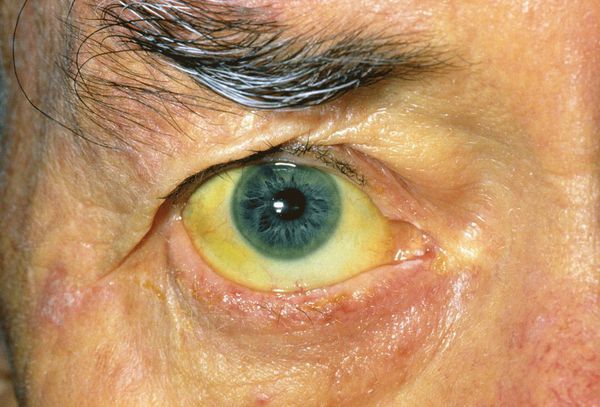
При развитии такого грозного осложнения ЖКБ, как холедохолитиаз (наличие камней в желчных протоках) и механическая желтуха, возникает пожелтение кожных покровов, склер, слизистых оболочек, зуд кожных покровов, потемнение мочи и обесцвечивание кала. Наличие этих признаков является поводом к экстренной госпитализации в хирургический стационар.
Патогенез желчнокаменной болезни
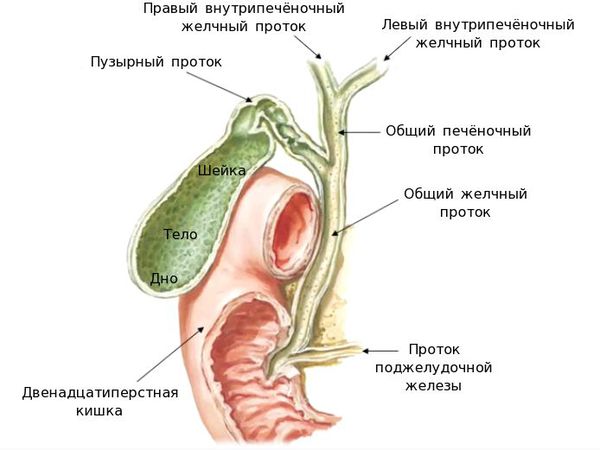
Рассмотрим анатомию желчного пузыря и его протоков.
Желчь, синтезируемая клетками печени, по правому и левому долевым протокам попадает в общий печёночный проток. Далее через пузырный проток она депонируется (временно откладывается) в желчном пузыре. Во время приёма пищи желчный пузырь сокращается, и желчь по общему желчному протоку через большой дуоденальный сосок попадает в двенадцатиперстную кишку, где и связывается с пищей. Основная роль желчи — эмульгация (расщепление) жиров.
По различным причинам, чаще всего из просвета двенадцатиперстной кишки, в желчный пузырь попадают патогенные микроорганизмы, формируя «бактериальное ядро» будущего желчного камня. В связи с наличием в просвете желчного пузыря хронического инфекционного воспаления нарушается его сократительная функция. Желчь застаивается, способствуя увеличению числа конкрементов и их размеров. [1]
Существует несколько теорий этиопатогенеза ЖКБ:
Классификация и стадии развития желчнокаменной болезни
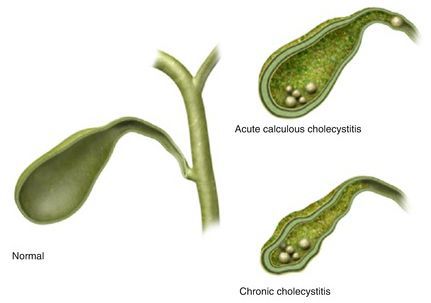
Калькулёзный холецистит предполагает хроническое и острое течение заболевания.
Хронический калькулёзный холецистит характеризуется периодами обострения и ремиссии или бессимптомным течением. Такой вид калькулёзного холецистита различают по клинической картине:
Острый калькулёзный холецистит отличается острым началом заболевания, интенсивным болевым синдромом, а также определёнными изменениями в УЗ-картине и анализах крови. Его дифференцируют по тяжести воспалительных изменений стенки желчного пузыря:
В далеко зашедших случаях возникает перитонит, который может быть местным, распространённым и разлитым. Также могут формироваться перипузырные абсцессы.
Осложнения желчнокаменной болезни
Несмотря на то, что желчнокаменная болезнь хорошо изучена, а лапароскопическая холецистэктомия (метод выбора хирургического лечения) освоен в совершенстве многими хирургами, пациенты часто затягивают с лечением «до последнего» или просто боятся операции, после чего поступают в больницу с такими тяжёлыми осложнениями, как холедохолитиаз и механическая желтуха.
При миграции конкремента из просвета желчного пузыря в общий желчный проток камень может застрять и вызвать механическую желтуху. При этом желчь, вместо того чтобы поступать в просвет двенадцатиперстной кишки, всасывается обратно в кровь, вызывая тяжёлую интоксикацию и печёночную недостаточность.
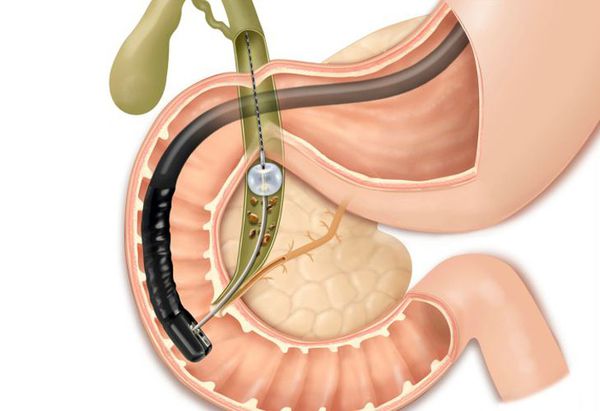
Данное осложнение требует немедленного эндоскопического вмешательства — ЭРПХГ (эндоскопической ретроградной панкреатохолангиографии) и извлечения камней из общего желчного протока с последующей лапароскопической холецистэктомией в ближайшем периоде.
Также ЖКБ может осложняться:
Диагностика желчнокаменной болезни
Диагностика ЖКБ достаточно простая и зачастую не требует высокотехнологичных инструментальных методов обследования.
При сборе анамнеза пациенты нередко отмечают появление тупой ноющей боли в правом подреберье при погрешности в диете, а также горечь во рту.
Физикальный осмотр пациента с желчнокаменной болезнью в «холодном периоде», то есть вне обострения, может оказаться безрезультатным. Только при остром холецистите или в случае приступа желчной колики пальпация в правом подреберье в проекции желчного пузыря может быть болезненна.
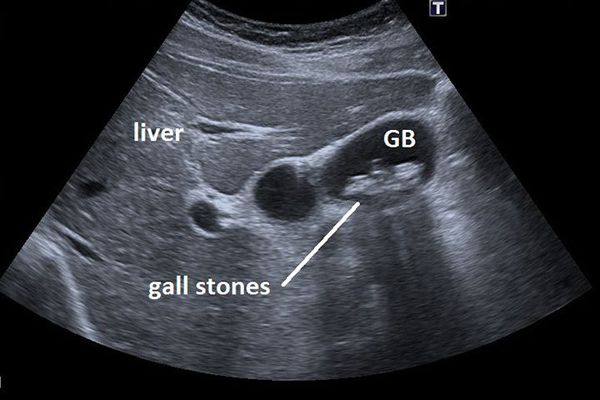
Основным инструментальным способом диагностики ЖКБ являет УЗИ брюшной полости. Этот рутинный метод диагностики позволяет выявить конкременты в просвете желчного пузыря с точностью до 95%, а также определить их размер и количество, оценить состояние стенки желчного пузыря, диаметр внутрипечёночных и внепечёночных желчных протоков. [5]
Мультиспиральная компьютерная томография имеет ограниченные возможности в диагностике желчнокаменной болезни, так как зачастую конкременты являются рентген-негативными и не видны при данном исследовании.
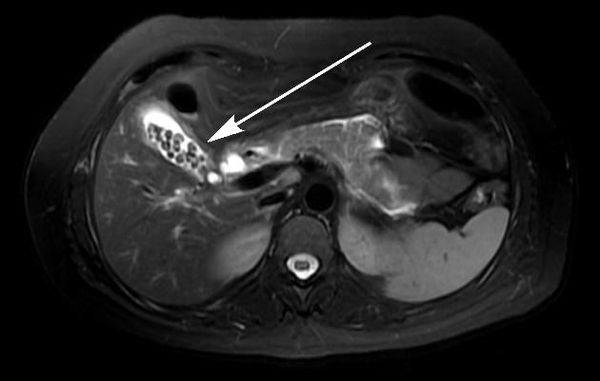
При сомнительных результатах ультразвукового исследования, а также при осложнённом течении ЖКБ пациенту следует выполнить магнитно-резонансную томографию. Этот метод является лучшим методом диагностики как желчнокаменной болезни и её осложнений, так и любых других заболевании органов гепатопанкреатодуоденальной области. [2]
Лечение желчнокаменной болезни
В середине ХХ века в эксперименте на животных исследовался следующий метод лечения ЖКБ: желчный пузырь разрезали, доставали конкременты, и зашивали обратно. Однако с течением времени конкременты образовывались вновь, что вполне объяснимо, так как камни желчного пузыря являются лишь проявлением болезни, а не самой болезнью. Хроническое воспаление желчного пузыря никуда не исчезало, что приводило к рецидиву заболевания.
Следующей попыткой вылечить ЖКБ без операции была ударно-волновая литотрипсия (по аналогии с лечением мочекаменной болезни). Но такой вид лечения вызывал разрыв ткани печени или стенки желчного пузыря с формированием абсцессов, гематом и перитонита. Обломки конкрементов, если их и удавалось раздробить, мигрировали в протоки, вызывая холедохолитиаз и механическую желтуху. Метод пришлось оставить в прошлом.
Некоторые врачи-гастроэнтерологи рекомендуют своим пациентам приём различных желчегонных препаратов, а также разные виды «дюбажей» с целью консервативного лечения ЖКБ. Под действием этой терапии конкременты могут легко мигрировать из желчного пузыря во внепечёночные желчные протоки, вызвав холедохолитиаз и механическую желтуху, что в свою очередь потребует экстренного хирургического вмешательства.
Таким образом, единственным методом радикального излечения желчнокаменной болезни является его удаление — холецистэктомия. [3]
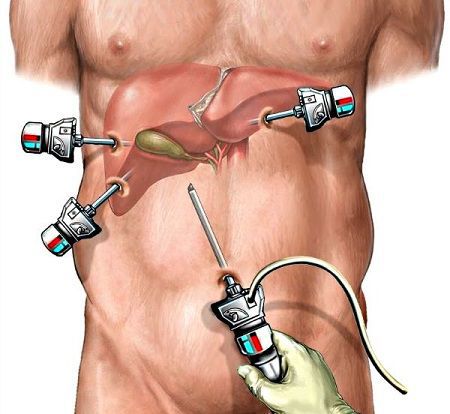
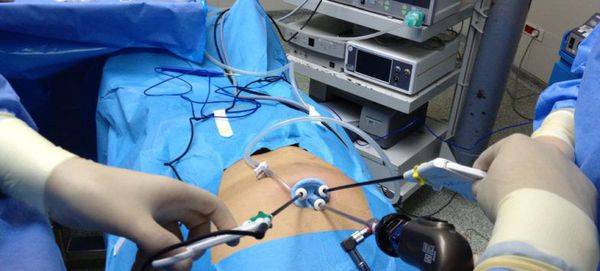
Вначале эту операцию выполняли через традиционный (лапаротомный) доступ, что приводило к большому количеству осложнений как в раннем, так и в позднем послеоперационном периоде. С развитием новых технологий операцию стали выполнять лапароскопически. [7]
Холецистэктомия выполняется следующим образом:
Операция проходит под общим наркозом и продолжается в среднем в течение часа. Благодаря малотравматичному лапароскопическому доступу послеоперационный болевой синдром минимален, и уже вечером в день операции пациент может вставать и ходить, не испытывая сильной боли.
При гладком течении послеоперационного периода пациент может быть выписан на следующий день после операции, что особенно важно для людей работоспособного возраста. Косметический дефект операции минимален, уже спустя месяц после операции рубцы становятся практически незаметными. [6]
Параллельно с лапароскопической холецистэктомией возникла холецистэктомия из минилапаротомного доступа. Однако в связи со сложностью визуализации элементов печёночно-двенадцатиперстной связки и высоким риском травматизации соседних органов этот доступ практически не используется.
Относительно недавно лапароскопическую холецистэктомию стали выполнять из одного доступа. При выполнении данной операции над пупком делается единственный разрез длиной 3-4 см. Такой доступ особенно актуален при наличии у пациента пупочной грыжи, так как позволяет решить две проблемы через один разрез.
Всё большую популярность набирает NOTES хирургия — операции через естественные отверстия. Так, лапароскопическую холецистэктомию можно провести через разрез во влагалище или прямой кишке, что не оставляет шрамов на животе, однако чревато инфекционными и другими осложнениями.
Прогноз. Профилактика
Желчнокаменная болезнь является исключительно хирургическим заболеванием. Все попытки его консервативного лечения бессмысленны и зачастую опасны. Единственный возможный способ победить болезнь — операция.
Лапароскопическая холецистэктомия — «золотой стандарт» лечения желчнокаменной болезни. [8] Вмешательство является максимально безопасным и сопровождается низким риском осложнений. [9] Реабилитация после операции очень быстрая и позволяет пациенту приступить к труду в ближайшие дни после выписки. Средний срок госпитализации составляет 1-2 суток.
После выполнения лапароскопической холецистэктомии пациенту обычно рекомендуют соблюдать диету (диета № 5) в течение месяца, избегать физической нагрузки, а также приём ферментных препаратов (панкреатин, креон и другие).
Спустя месяц после операции пациент может вернуться к обычному рациону и образу жизни без каких-либо рисков осложнений. Отсутствие желчного пузыря ни в коей мере не влияет на качество жизни в отдалённом периоде.
Операцию целесообразно выполнять в «холодном» периоде, а не во время приступа, так как операция в случае острого холецистита сопровождается более высоким процентом осложнений. Не стоит откладывать операцию «в долгий ящик». Как показывает практика, приступы холецистита случаются в самый неподходящий момент и зачастую вдалеке от специализированных медицинских учреждений.
Не стоит также забывать, что с годами сердце и лёгкие работают хуже, присоединяются ишемическая болезнь сердца и хронический бронхит, что может пагубно повлиять на течение наркоза и послеоперационного периода. [10]
Профилактики заболевания предполагает активный образ жизни, здоровое питание и отказ от вредных привычек. Всё это в какой-то мере может снизить риск желчнокаменной болезни, но не застрахует от неё на 100%.
Таким образом, при выявлении желчнокаменной болезни не стоит тянуть время, а следует обратиться к хирургу-профессионалу для скорейшего решения вопроса о хирургическом лечении.
Желчнокаменная болезнь. Все, что вы хотели узнать о ней
Желчнокаменная болезнь, она же «хронический калькулезный холецистит» – длительный многостадийный процесс, при котором периоду камнеобразования предшествуют изменения метаболизма и физико-химических свойств желчи, нарушения моторики желчных путей и желчного пузыря.
Классификация желчнокаменной болезни
Одна из последних классификаций желчнокаменной болезни (ЖКБ) разработана и принята III съездом Научного общества гастроэнтерологов России для применения в клинике.
I стадия ЖКБ – начальная, или предкаменная
II стадия – формирование желчных камней
III. стадия – хронический рецидивирующий калькулезный холецистит.
IV. стадия – осложнения.
Желчнокаменная болезнь. Начальная стадия — билиарный сладж
Билиарный сладж — что это и как выглядит
Термин «билиарный сладж» появился в 70-е годы прошлого столетия и пришел из англоязычной литературы. Билиарный – от латинcкого слова biliaris, что значит желчный, а сладж (англ. Sludge) — «взвесь, грязь, тина, муть, ил, песок, ледяная каша», поскольку нет четкого перевода, то пользуются термином сладж.
В настоящее время под билиарным сладжем понимают любую неоднородность желчи в желчном пузыре и протоках, которую обнаруживают при ультразвуковом исследовании (УЗИ). Обнаружение билиарного сладжа – начальная стадия желчнокаменной болезни, ее предкаменная стадия.
Первые попытки выделить предкаменную стадию ЖКБ впервые были сделаны в 70-е годы прошлого столетия, когда ученые выделили начальную стадию ЖКБ, понимая под ней биохимические изменения качества желчи с последующими физико-химическими нарушениями ее структуры, приводящими к формированию кристаллов холестерина, образование билиарного сладжа.
Прогресс в изучении и диагностике начальных стадий ЖКБ произошел тогда, когда в широкую практику вошло ультрасонографическое исследоание (УЗИ), которое позволило создать классификацию ЖКБ и выделить типы билиарного сладжа. В настощее время к билиарному сладжу относят любую неоднородность желчи, выявляемую при ультразвуковом исследовании.
Основные варианты билиарного сладжа
1. Эхонеоднородная желчь со сгустками
Желчь с наличием единичных или множественных участков повышенной эхогенности, имеющих четкие или размытые контуры, смещаемых, без акустической тени (неплотные сгустки), чаще расположенные по задней стенке желчного пузыря.
2. Взвесь гиперэхогенных частиц
Точечные, единичные или множественные, смещаемые гиперэхогенные образования, не дающие акустическую тень, выявляемые при изменении положения тела.
3. Замазкообразная желчь
Эхонеоднородная желчь с наличием участков, приближающихся по эхогенности к паренхиме печени, смещаемых или фиксированных к стенке желчного пузыря, видимая четким контуром, не дающим акустическую тень.
В клинической практике более чем в 70% случаев встречается вариант билиарного сладжа 2 – взвесь гиперэхогенных частиц, частота обнаружения двух других вариантов сладжа составляет 10-12 %.
Чувствительность ультразвукового исследования в диагностике билиарного сладжа составляет 55-65 %, а специфичность – более 90 %.
Среди пациентов с жалобами, характерными для поражения желчевыводящих путей и желчного пузыря билиарный сладж обнаруживается в 24-55% случаев.
Желчнокаменная болезнь II стадия. Причины и факторы образования холестериновых камней
Среди причин, способствующих формированию билиарного сладжа (БС), выделяют четыре основные группы факторов риска, которыми характеризуется желчнокаменная болезнь.
Факторы, способствующие перенасыщению желчи холестерином:
Таким образом, перенасыщение желчи холестерином является обязательным условием образования БС, но не единственным. Важную роль играет нарушение качества желчи, всех её компонентов, образование слизи и осаждение кристаллов холестерина, нарушение сократительной функции желчного пузыря.
Диагностика билиарного сладжа
Билиарный сладж (БС) может явиться источником камнеобразования в желчном пузыре, причиной билиарного панкреатита, маркером раннего рака желчного пузыря, стенозирующего папиллита (дуоденального сосочка, через который желчь попадает в кишечник).
Билиарный сладж (густая с микролитами желчь) проходит по всей желчевыделительной системе человека, которая имеет огромное количество болевых рецепторов и обуславливает болевой синдром.
Лечение и профилактика билиарного сладжа
Лечебная тактика обсуждается с лечащем врачом с учетом клинических проявлений, данных ультразвукового обследования, длительности существования, причинных факторов билиарного сладжа.
1 группа больных
Если устранение причинного фактора приведет к исчезновению БС, то лекарственное лечение может не потребоваться, достаточно упорядочить режим питания, снизить массу тела. Но если пациент не имеет клинических провлений БС, но на УЗИ на протяжении 3 месяцев сохраняется БС, то показан курс консервативного лечения.
2 группа больных
По картине образования камней в желчном пузыре и появлению осложнений требуют терапевтических мероприятий, исходя из особенностей течения и проявлений БС.
3 группа больных
Больные с высоким риском развития гнойных осложнений и требующих иногда хирургического вмешаительства.
Всем пациентам с билиарным сладжем следует соблюдать режим питания — прием пищи через 3-4 часа. Не голодать! Питание должно быть сбалансированным, содержать белки, углеводы, жиры (в зависимости от функции желчного пузыря), пищевые волокна (отруби, пектины, зерновые, овощи).
Основные задачи консервативной терапии больных билиарным сладжем:
Для решения этих задач в курс консервативного лечения входят разные группы препаратов. Базовым препаратом являются лекарственные средства урсодезоксихолевой кислоты, желчегонные средства, спазмолитические препараты, ферментные препараты, по показаниям курс антибактериальных средств, биологические препараты (Энтеросан).
Курс консервативного лечения определяет врач по результатам обследования индивидуально, учитывая сопутствующие болезни и проводимую терапию по их поводу, результаты динамических исследований эффективности лечения.
Продолжительность курса от 1 – 3 месяцев или более, а затем переход на профилактическое лечение (режим питания, индивидуальное питание, короткие курсы желчегонных препаратов по показаниям, пробиотиков, «по требованию» ферментов, спазмолитиков.
Желчнокаменная болезнь. Клинические симптомы
Желчнокаменная болезнь бессимптомного течения может быть находкой ультразвукового обследования при диспансеризации или проявляться симптомами поражения других органов и систем.
Желчнокаменная болезнь симптомного течения может проявляться болями в верхней половине живота, приступами желчной колики, механической желтухой, желчной диспепсией.
Боль может быть тупой, ноющей, и нередко возникает приступ желчной колики, который является патогномоничным признаком ЖКБ.
Желчная колика характеризуется резкой, спастического характера болью, усиливающейся при вдохе и положении на левом боку, незначительно уменьшающейся — на правом боку. От боли пациент мечется в постели, наблюдается тахикардия (сердцебиение), повышенная потливость, тошнота, незначительная рвота не приносящая облегчения больному, вздутие живота. При желчной колике боль локализуется в правом подреберье или подложечной области, иррадиирует под лопатку справа, или ключицу. Боль может иррадиировать за грудину и в область сердца, имитируя боли в сердце (стенокардию) – холецистокардиальный рефлекс.
Приступ желчной колики требует неотложной помощи, терпеть боль не следует, необходим вызов скорой помощи, возможно, госпитализация, дается оценка состояния больного и показания к оперативному лечению или консервативного ведения больного.
После желчной колики, которая может продолжаться от десятка минут до нескольких часов, может появиться желтуха – желтушность склер и кожных покровов, потемнение мочи, обесцвеченный кал.
Одновременно с приступом желчной колики или без него может возникать билиарная (желчная) диспепсия, которая проявляется ощущением горечи во рту, тошноты, особенно по утрам, иногда рвота, не приносящая облегчение, вздутие живота, склонность к запорам. Эти явления преходящи, могут быть самостоятельными или во время приступа боли в правом подреберье.
Правильная и своевременная диагностика позволяет уточнить заболевание, исключить заинтересованность других органов пищеварения и осложнений и наметить адекватные пути ведения пациента
Желчнокаменная болезнь. Показания к хирургическому лечению
Если в желчном пузыре сформировались камни, то есть два подхода лечения:
Медикаментозное растворение желчных камней
Препаратами уросодезоксихолевой кислоты подлежат камни рентгеннегативные холестериновые при следующих условиях:
Противопоказаниями для растворения камней являются:
Показания к оперативному вмешательству
Виды операций на желчном пузыре
Если у пациента обнаружен небольшой камень при отсутствии клинических проявлений, осложнений и отсутствии каких-либо хронических заболеваний желудочно-кишечного тракта (камненосительство), с операцией можно не торопиться.
ЖЕЛЧНОКАМЕННАЯ БОЛЕЗНЬ
Желчнокаменной болезнью (ЖКБ) называется обменное заболевание гепатобилиарной системы, характеризующееся образованием желчных камней в печеночных желчных протоках, общем желчном протоке, желчном пузыре. За последнее десятилетие резко возросла заболеваем
Желчнокаменной болезнью (ЖКБ) называется обменное заболевание гепатобилиарной системы, характеризующееся образованием желчных камней в печеночных желчных протоках, общем желчном протоке, желчном пузыре.
За последнее десятилетие резко возросла заболеваемость ЖКБ. Среди взрослых она выросла почти в 3 раза. Удельный вес ЖКБ в общей структуре заболеваний органов пищеварения постоянно растет. Каждый десятый мужчина и каждая четвертая женщина больны хроническим калькулезным холециститом (желчнокаменной болезнью). Чаще болеют женщины до 40 лет, много рожавшие, страдающие полнотой и метеоризмом. После 50 лет частота заболеваемости мужчин и женщин становится практически одинаковой. Чаще болеют люди, работа которых связана с психоэмоциональными нагрузками и малоподвижным образом жизни. В стационарах среди больных с хроническими заболеваниями органов брюшной полости больные ЖКБ занимают одно из первых мест. Об этом свидетельствует количество выполняемых хирургами операций: к примеру, только в США ежегодно проводятся более 500 000 холецистэктомий.
Этот недуг справедливо считают «болезнью века» и «болезнью благополучия», имея в виду непосредственную связь ее развития с характером питания. По данным Института скорой помощи, при ЖКБ только 15% больных попадают на операционный стол, остальные лечатся у терапевтов.
В хорошо отлаженной системе снабжения желчью организма есть только одно слабое место: когда происходит концентрация желчи в пузыре, существует опасность ее застоя с образованием сгустков, а затем камней. Камни бывают разные в зависимости от перевеса компонентов желчи: холестериновые (встречаются у 80-85% больных), пигментные и смешанные.
Желчные камни представляют собой кристаллические структуры, которые возникают в аномальной желчи. Холестериновые и смешанные камни состоят в основном из моногидрата холестерина и смеси солей кальция, желчных кислот и пигментов; пигментные камни состоят из билирубинатов кальция.
Повышенное содержание холестерина в желчи и способствует росту камней. Процесс этот длительный: может проходить несколько лет, пока цепочка «холестерин-холестериновые хлопья-кристаллы холестерина-холестериновые камни» не завершится.
В основе заболевания лежит изменение вязкости желчи (дисхолия), связанное с нарушением физико-химических свойств желчи. Причинами подобных изменений могут служить:
Желчь сама по себе обладает бактерицидным действием, но при изменении состава желчи и особенно при ее застое бактерии могут подниматься через желчный проток в желчный пузырь. Под влиянием инфекции происходит превращение холевой кислоты в литохолевую. В норме этот процесс протекает только в кишечнике. Если же бактерии проникают в желчный пузырь, то этот процесс развивается и в нем. Литохолевая кислота обладает повреждающим действием, вследствие чего начинается воспаление стенки пузыря, на эти изменения может наслаиваться инфекция.
Дискинезия может проявляться в виде спастического сокращения желчного пузыря и в виде его атонии с застоем желчи. Вначале могут быть изменения чисто функционального характера. Далее возникает несогласованность действия пузыря и сфинктеров, что связано с нарушением иннервации и гуморальной регуляции моторной функции желчного пузыря и желчных путей.
Концентрация желчи в пузыре в 10 раз больше, чем в печени. Нормальная желчь состоит из билирубина, холестерина (нерастворим в воде, поэтому, чтобы удержать его в растворенном состоянии в виде коллоида, необходимо присутствие холатов), фосфолипидов, желчных кислот, пигментов и т. д. Если количество холестерина увеличивается, то он выпадает в осадок, тем самым способствуя образованию камней.
Дисхолии способствует высокое содержание холестерина (при сахарном диабете, ожирении, семейной гиперхолестеринемии), билирубина (при гемолитических анемиях и т. д.), жирных, желчных кислот. Вместе с тем большое значение имеет инфицирование желчи. На практике чаще всего комбинируются вышеуказанные факторы. Повреждающее действие литохолевой кислоты, когда она образуется в желчном пузыре вместо двенадцатиперстной кишки под влиянием инфекции, связано с изменением рН, выпадением солей кальция и др.
Желчнокаменная болезнь сопровождается образованием камней в желчном пузыре. Различают ЖКБ:
В силу общности кровоснабжения, иннервации, топографической близости в патологический процесс при ЖКБ вовлекаются гепатобилиарная, гастродуоденальная системы, поджелудочная железа, кишечник.
Клиника ЖКБ
Клиника желчнокаменной болезни чрезвычайно разнообразна. Во многом она зависит от количества камней, их расположения и величины, а также от того отдела билиарной системы, где конкремент «застревает». У достаточно большого количества пациентов с наличием камней в желчном пузыре никаких проявлений заболевания нет, обычно это одиночные, большие камни. Это латентная форма болезни. Типичным проявлением желчнокаменной болезни считаются приступы печеночной колики, обусловленные выходом конкрементов из пузыря и продвижением их по протокам. Сами боли обусловлены спастическими сокращениями пузыря, повышением давления в нем. Боли возникают внезапно, локализуются в правом подреберье и очень часто в эпигастрии, иррадиируют в правую руку, правую лопатку, сопровождаются тошнотой, повторной рвотой, которая не приносит облегчения.
Калькулезный холецистит проявляется следующими симптомами.
Объективные симптомы. В случае неосложненного холецистита общее состояние страдает мало. При холестазе возможна желтушность. Язык обложен белым или коричневым налетом. Болезненность при пальпации пузырных точек, но часто отсутствующая при ожирении и высоком стоянии диафрагмы. Увеличение желчного пузыря в целом встречается редко, но бывает при наличии вентильного камня, при водянке пузыря. Чаще желчный пузырь сморщен, уменьшен в объеме, спаян с соседними органами, при этом могут возникать «пери»-процессы: вовлечение брюшины, печени и т. д.
Диагностика заболеваний желчного пузыря основывается:
При клиническом анализе крови у больных хроническим холециститом в стадии обострения находят лейкоцитоз с нейтрофилезом, увеличенную СОЭ, реже анемию. В период ремиссии число лейкоцитов может быть нормальным, а нередко и сниженным. При многолетнем течении холецистита вне обострения типична лейкопения.
При биохимическом исследовании крови у больных хроническим холециститом в стадии обострения обнаруживается диспротеинемия с увеличением уровня глобулинов (согласно Н. А. Скуя, повышение уровня a1 и b-глобулинов характерно для холецистита с отключением желчного пузыря). При холангите в сыворотке крови резко повышается активность экскреторных ферментов: щелочной фосфатазы, 5-нуклеотидазы, лейцинаминопептидазы, b-глюкуронидазы, g-глутамилтранспептидазы.
Эхографические (ультразвуковые) признаки хронического холецистита (С. С. Бацков и соавт., 1996):
Во многих современных руководствах вообще считают УЗИ-диагностику решающей в выявлении характера патологии желчного пузыря и даже не приводят трактовку, например, микроскопического изучения желчи.
Как уже говорилось, дискинезия желчных путей не может быть основным или единственным диагнозом. Длительно текущая дискинезия желчных путей неизбежно приводит к дисбактериозу, а тот, в свою очередь, к инфицированию желчного пузыря, особенно при дискинезии гипотонического типа.
При хроническом заболевании желчевыводящих путей для исключения пороков развития желчных путей иногда производят холецистографию. При рентгенологическом исследовании после дачи желтка и билитраста у больных с гипотонической дискинезией виден увеличенный, расширяющийся книзу и нередко опущенный желчный пузырь; опорожнение его замедлено. Имеется гипотония желудка.
При гипертонической дискинезии тень желчного пузыря уменьшена, интенсивная, имеет овальную или сферическую форму, опорожнение ускорено.
Лабораторные данные следующие.
Холангит
Дифференциальный диагноз
При наличии масок гепатита возможна гипердиагностика; при недоучете заболеваний, протекающих с болями в правом подреберье, возможна гиподиагностика.
Язвенная болезнь. Особенно язва двенадцатиперстной кишки с наличием перидуоденита, перигастрита, когда боли теряют характерную для язвенной болезни цикличность. Здесь нужно учитывать: язвенный анамнез, боли не иррадиируют, после приема антацидов боли уменьшаются или исчезают.
Гастрит. Во всех случаях преобладают не болевые ощущения, а чувство переполнения, тяжести в эпигастрии.
Ревматизм. При наличии артралгии повышение температуры с болями в сердце.
Тиреотоксикоз. При тиреотоксикозе больные худеют, а для пациентов с холециститом, как правило, характерен избыточный вес.
Также дифференциальную диагностику проводят с заболеваниями толстого кишечника, почечнокаменной болезни, панкреатитом, аппендицитом.
Осложнения
Переход воспаления на окружающие ткани: перихолецистит, перидуоденит и т. д.; на окружающие органы: гастрит, панкреатит. Холангит с переходом в билиарный цирроз печени. Может быть механическая желтуха. Если камень застрял в пузырном протоке, то возникает водянка, эмпиема, возможно прободение с последующим перитонитом; склерозирование стенки пузыря, а в дальнейшем может возникать рак.
В последнее время достигнуты значительные успехи в решении вопросов диагностики и лечения ЖКБ, во многом обусловленные прогрессом в области разработки медицинской техники и фундаментальных наук. Благодаря этим достижениям во врачебной практике появились эффективные методы диагностики: ультразвуковое исследование, компьютерная томография, магнитно-ядерная томография, прямые методы контрастирования билиарного тракта. Наряду с этим не утратили своего значения такие способы исследования, как пероральная холецистография и внутривенная холеграфия. К традиционному лечению с помощью открытой холецистэктомии добавились методы лапароскопического вмешательства и малотравматические операции из мини-доступа. Более того, в распоряжении врачей появились неоперативные методы: медикаментозное растворение и экстракорпоральное дробление камней. Широкий спектр диагностических и лечебных методов привел к пересмотру стратегии и тактики при ЖКБ. Естественно, возникла необходимость в оптимизации выбора диагностических исследований и метода лечения индивидуально для каждого пациента.
Выбор определенного метода лечения должен быть основан на оценке физического состояния пациента, характере заболевания, сопутствующих изменений в желчных протоках (камни, стриктура). Необходимую для этого информацию можно получить с помощью ряда инструментальных и лабораторных исследований.
Диагностика ЖКБ
Ультразвуковое исследование. Основной метод диагностики ЖКБ. Его неинвазивность, безопасность и простота выполнения позволяют обследовать большой контингент населения и прибегать к повторному исследованию в ближайшие 2-3 дня в случае неудачи или неинформативности первичного исследования. УЗИ дает возможность определить: наличие камней в желчном пузыре, их количество и размеры, суммарный объем и, что немаловажно, качественный состав конкрементов; расположение, размеры и форму желчного пузыря, толщину его стенки и наличие в нем сужений, степень воспалительно-инфильтративных изменений; диаметр гепатикохоледоха и наличие камней в нем. Вариант функционального УЗИ с использованием желчегонного завтрака позволяет оценить сократительную и эвакуаторную функции желчного пузыря.
Для разрешения имеющихся сомнений можно прибегнуть к применению эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ). Но по сравнению с этим диагностическим методом внутривенную холеграфию можно признать щадящей и менее травматичной, для нее не характерны опасные для жизни осложнения.
Регистрация с помощью гамма-камеры движения радиофармпрепарата через клетки печени и желчные пути относится к числу радиоизотопных методов исследования. Нормальные показатели скорости выделения радиофармпрепарата из клеток печени, его движения и эвакуации из желчных протоков достоверно свидетельствуют об отсутствии нарушения желчеоттока в кишечник. При замедлении скорости движения радиофармпрепарата по внепеченочным желчным протокам и задержке его выделения в просвет двенадцатиперстной кишки следует заподозрить наличие в них конкрементов или стриктуры. Для разрешения этих сомнений требуется проведение рентгеноконтрастных исследований (внутривенной холеграфии, ЭРХПГ или интраоперационной холеграфии). Метод гепатобилиосцинтиграфии (ГБСГ) позволяет оценить функциональное состояние желчного пузыря и печеночных клеток, что особенно важно при подозрении на наличие у больного хронического гепатита. Малая инвазивность, высокая технологичность и информативность являются основанием для применения ГБСГ во всех случаях неосложненной ЖКБ, когда положительно решен вопрос о назначении больному неоперативного или оперативного метода лечения. Нормальные показатели функционального состояния желчных протоков по данным ГБСГ позволяют отобрать больных на изолированную холецистэктомию и не прибегать при этом к рентгеноконтрастным исследованиям как до операций, так и во время нее.
Биохимическое исследование крови. Необходимо для оценки функционального состояния печени и характеристики липидного обмена. В биохимическом анализе определяют уровень билирубина (прямой и непрямой фракции), аланин- и аспартатаминотрансферазы, щелочной фосфатазы, холестерина и триглицеридов. Нормальные показатели уровня билирубина и активности основных ферментов печени указывают на отсутствие активного воспалительного процесса в гепатоцитах. Обнаружение высокого уровня плазменных холестерина и триглицеридов свидетельствует о связи заболевания с нарушением липидного обмена. Этому факту следует придать особое значение, так как больным с гиперхолестеринемией помимо предложенного базисного лечения необходимо проводить гипохолестеринемическую терапию, направленную на профилактику рецидива камнеобразования.
Лечение ЖКБ
Как показывают наблюдения, на ранних сроках заболевания существующие методы лечения (литотрипсия или операция) дают хорошие результаты. Лечение в этом случае протекает более успешно, а риск осложнений и летального исхода низок. При выборе способа лечения определяющим фактором должен быть не возраст больного, а его общее физическое состояние, клиническая картина заболевания и степень операционного риска.
Для устранения дискинезии желчных путей, спастических болей, улучшения желчеоттока у пациентов с высокой вероятностью неблагоприяного исхода после оперативного лечения назначают симптоматическую терапию одним из следующих лекарственных препаратов:
Литолитическая терапия
Отбор пациентов для медикаментозного лечения определяет успех лечения.
Наиболее благоприятны условия для успешного исхода пероральной литотрипсии складываются: на ранних стадиях заболевания; при наличии холестериновых конкрементов; при неосложненном течении ЖКБ, редких коликах, умеренных болях; при наличии в пузыре некальцифицированных конкрементов (коэффициент ослабления при КТ менее 70 единиц по Хаунсфилду); при размерах конкрементов не более 15 мм; при единичных конкрементах; при сохраненной секреторной функции желчного пузыря; у лиц с тяжелыми сопутствующими заболеваниями, в старческом возрасте. При тяжелом течении ЖКБ показана медикаментозная литолитическая терапия в тех случаях, когда вероятность неблагоприятного исхода оперативного вмешательства выше риска смертельного исхода ЖКБ. Перед началом терапии пациент должен быть информирован о длительности лечения, которая составляет от 1 года до 2 лет и о частоте рецидивов камнеобразования после окончания лечения.
Лечение проводят под контролем состояния конкрементов по данным УЗИ каждые 3-6 мес. В отсутствии признаков уменьшения количества и размеров конкрементов через 1 год лечение следует прекратить.
Эффективность лечения оказывается довольно высокой, и при правильном отборе пациентов у 60-70% наблюдается растворение конкрементов через 18-24 мес. Лечение обычно хорошо переносится, за исключением случаев появления диареи. При этом дозу препарата уменьшают и после нормализации стула вновь постепенно повышают.
Экстракорпоральная литотрипсия
Метод неинвазивного дробления конкрементов желчного пузыря вошел в медицинскую практику в 1985 г. Для получения лечебного эффекта необходим строгий отбор пациентов. Опыт показывает, что эффективность ЭКЛТ зависит от свойств конкрементов, определяющих успех их фрагментации и элиминации, а также от функционального состояния желчного пузыря.
Критериями отбора больных с холецистолитиазом (с симптоматической и бессимптомной формами заболевания) для проведения ЭКЛТ являются: единичные и немногочисленные (2-4) конкременты, занимающие менее 1/2 объема желчного пузыря; сохраненная сократительно-эвакуаторная функция желчного пузыря.
Противопоказанием к применению ЭКЛТ являются: множественный холецистолитиаз, занимающий более 1/2 объема желчного пузыря; кальцинированные камни; снижение сократительно-эвакуаторной функции желчного пузыря и «отключенный» желчный пузырь; конкременты желчных протоков и билиарная обструкция; невозможность проведения энтерального литолизиса после дробления конкрементов (гастродуоденальная язва, аллергия); беременность.
О результатах литотрипсии судят через 3-18 мес, когда происходит освобождение желчного пузыря от фрагментов камней. Для ускорения процесса элиминации и уменьшения размеров фрагментов больным назначают оральную литолитическую терапию. В ближайшем и отдаленном периодах процесс элиминации фрагментов может давать осложнения в виде приступов желчных колик, острого холецистита, обтурационной желтухи и острого панкреатита. Следует отметить, что эти осложнения возникают редко. При строгом отборе больных хорошие результаты лечения (полное освобождение желчного пузыря от конкрементов) наблюдается у 65-70% больных.
Оперативное удаление желчного пузыря рассматривают, как радикальный метод лечения ЖКБ, избавляющий больного от желчных колик и опасных осложнений. В настоящее время в медицинских учреждениях применяют три способа удаления желчного пузыря: лапароскопический, хирургический из минимального операционного доступа и из стандартной лапаротомии.
Появление в медицинской практике метода лапароскопической холецистэктомии (ЛХЭ) явилось новой вехой в развитии хирургии ЖКБ. Эндоскопическим методом стали производить до 70-80% холецистэктомий.
К показаниям для проведения ЛХЭ относят симптоматическую неосложненную ЖКБ, бессимптомно протекающую форму заболевания и холестероз желчного пузыря. Небольшая травматичность при операции ЛХЭ, щадящая инструментальная техника обеспечивают легкое течение послеоперационного периода, кратковременное нахождение больного в стационаре (3-5 дней) и сокращение сроков восстановления трудоспособности (2,5-3 нед). Этими факторами определяется низкий процент послеоперационных осложнений со стороны операционной раны, брюшной полости и сердечно-легочной системы. Перечисленные достоинства ЛХЭ делают ее социально значимой и перспективной в лечении ЖКБ.
Наряду с неоспоримыми преимуществами операция ЛХЭ таит в себе опасность развития серьезных осложнений: кровотечение в брюшную полость, пересечение холедоха, травма внутренних органов, желчеистечение в брюшную полость, гнойные процессы в зонах вмешательства. При операции ЛХЭ послеоперационная летальность невысокая, она колеблется от 0,5 до 1,5%.
Применение мини-лапаротомического доступа при холецистэктомии целесообразно в тех случаях, когда имеются противопоказания к лапароскопическому вмешательству. Мини-доступ предпочтителен у больных с сопутствующими заболеваниями сердечной и легочной систем, у которых нежелательно создавать напряженный пневмоперитонеум. Операция холецистэктомия из мини-доступа не является альтернативой лапароскопического способа. По многим параметрам медицинского характера эти способы операции существенно не отличаются друг от друга. Однако для операций из мини-доступа характерна несколько повышенная травматичность из-за длины разреза брюшной стенки, введения инструментов и тампонов в брюшную полость. Несомненными преимуществами операции холецистэктомии из минимального оперативного доступа являются: сходность техники и приемов оперирования с открытой лапаротомией и визуальный контроль за этапами операции.
Удаление желчного пузыря из стандартного широкого лапаротомного доступа относится к категории травматичных вмешательств с повышенным риском развития осложнений. Несмотря на этот недостаток широкой лапаротомии, необходимость в ее применении остается при осложненном течении ЖКБ, когда требуется вмешательство на внепеченочных желчных протоках, а также в хирургии острого холецистита.
Т. Е. Полунина, доктор медицинских наук
«Гута-Клиник», Москва