жирная кровь что это значит у мужчин
Врач рассказал о причинах возникновения «жирной» крови
Кровь, в которой обнаружено повышенное содержание жиров, называют «жирной», или хилезной. Ее появление может указывать на нарушение обмена веществ, рассказал 19 ноября врач-гематолог, заведующий отделением трансфузиологии ФГБУ «НМИЦ ДГОИ им. Дмитрия Рогачева» Минздрава России Павел Трахтман.
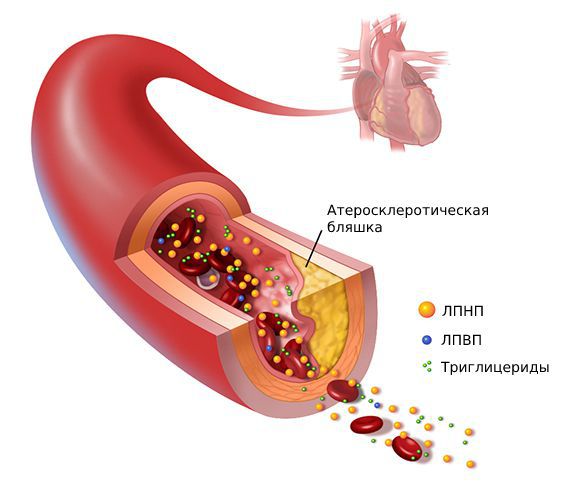
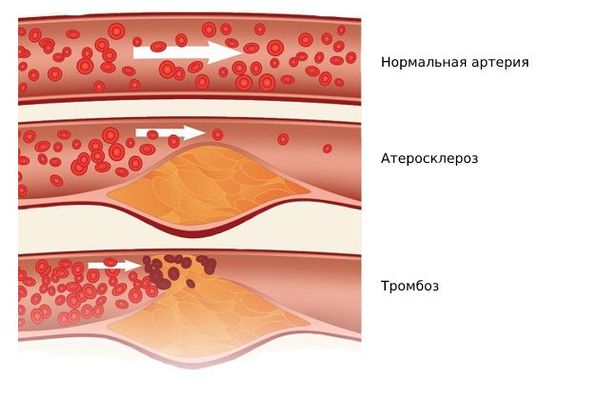
Трахтман отметил, что «жирная» кровь чаще всего встречается у полных людей, у которых избыточный жир не успевает перерабатываться и циркулирует в крови. Это состояние опасно тем, что может привести к атеросклерозу — жировые отложения будут скапливаться на стенках сосудов и сужать просвет.
«Чаще всего хилезная кровь связана с погрешностями в диете человека: либо с большим количеством потребляемой жирной пищи, либо, что встречается чаще, с употреблением жирной пищи накануне сдачи анализа. Дело в том, что жировые частицы перерабатываются достаточно медленно. Если съесть очень много жареной картошки или копченого сала, значительная часть жира будет циркулировать некоторое время в человеческой крови, придавая ей довольно своеобразный внешний вид», — рассказал врач радио Sputnik.
Специалист отметил, что подобное состояние крови может мешать проведению анализов и влияет на точность диагноза. Например, большая примесь жировых частиц в крови приводит к ложноположительным результатам исследований на сифилис, уточнил гематолог.
Тем людям, у кого была обнаружена «жирная» кровь, необходимо сменить рацион питания накануне взятия проб, посоветовал Трахтман.
Днем ранее главный гематолог сети клиник «РЖД-Медицина», заведующий гематологическим отделением Центральной клинической больницы «РЖД-Медицина» Андрей Губкин рассказал «Известиям», что тромбоз не происходит при нормальной свертываемости крови, если такая проблема уже существует, то нужно начинать терапию.
По словам врача, для уточнения свертываемости крови подходят «глобальные» тесты — тромбоэластография, пьезотромбоэластография, тромбодинамика. Информативными тестами можно назвать РФМК, агрегация тромбоцитов (АДФ-0). Интерпретацию результатов выполняют коагулолог, гематолог, терапевт.
Что такое гиперлипопротеинемия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Колесниченко Ирины Вячеславовны, кардиолога со стажем в 24 года.
Определение болезни. Причины заболевания
Это состояние является частным случаем дислипидемии.
Заболевание может долго протекать без симптомов и выявляться случайно после сдачи анализов. При длительном течении болезни развивается атеросклероз, который приводит к сужению сосудов. Симптомы зависят от того, какие артерии поражены:
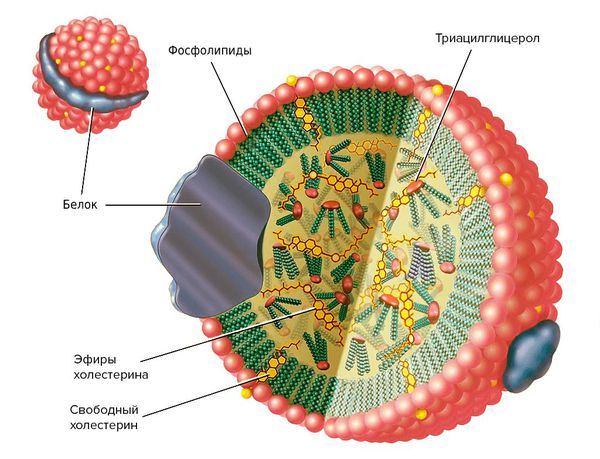
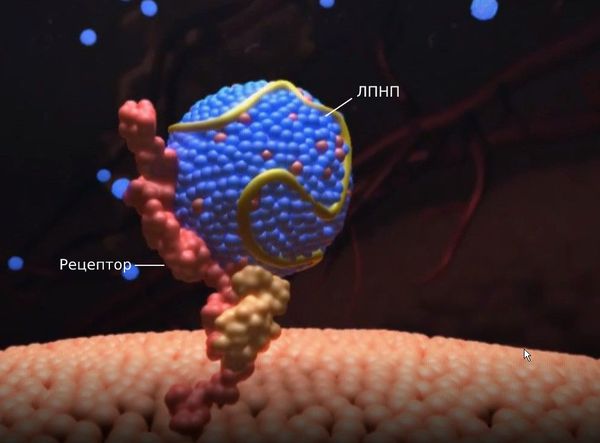
Липопротеины — это растворимые в воде частицы, состоящие из жиров (липидов) и белков (апопротеинов). Они очень важны для организма, поскольку переносят витамины, гормоны и жиры, которые поступают с пищей и синтезируются в печени.
Распространённость
Причины гиперлипопротеинемии
Гиперлипопротеинемии бывают первичными и вторичными. Первичные формы имеют врождённую природу, но встречаются довольно редко: ими страдают 0,25 % населения.
К врождённым гиперлипидемиям относятся:
Вторичные гиперлипопротеинемии обусловлены различными заболеваниями, приёмом некоторых лекарств и неправильным образом жизни.
Наиболее часто заболевание развивается при сахарном диабете, хронической почечной недостаточности, нефротическом синдроме, гипотиреозе, ожирении, желчнокаменной болезни, холестазе, анорексии, частичной или полной потере жировой ткани (липодистрофии), болезнях накопления гликогена, сильном стрессе, сепсисе, беременности, остром гепатите, системной красной волчанке и лимфоме.
Лекарства, которые могут привести к гиперлипопротеинемии:
К развитию гиперлипопротеинемии часто приводит неправильный образ жизни на фоне хронических заболеваний. К неблагоприятным факторам относятся:
Также важно отметить причины, из-за которых снижается уровень ЛПВП. Помимо курения, к ним относятся недостаточное питание и ожирение. Концентрация защитных липопротеинов может уменьшаться при приёме бета-блокаторов и анаболических стероидов.
Уровень общего холестерина может быть выше нормы и у здоровых людей, например при неправильной подготовке к анализу крови и во время беременности.
Гиперлипопротеинемия при беременности
У беременных женщин уровень общего холестерина повышается в 1,5–2 раза. Он резко возрастает в начале II триместра, когда активно формируется плацента. Холестерин — это основа для её клеток, поэтому чем больше срок беременности, тем выше его уровень.
Симптомы гиперлипопротеинемии
Гиперлипопротеинемия может длительное время протекать бессимптомно. Повышенный уровень вредных липидов выявляется при анализах, но клинические симптомы долго не возникают.
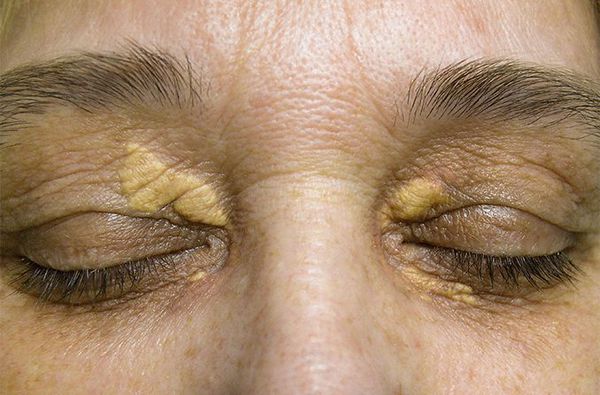
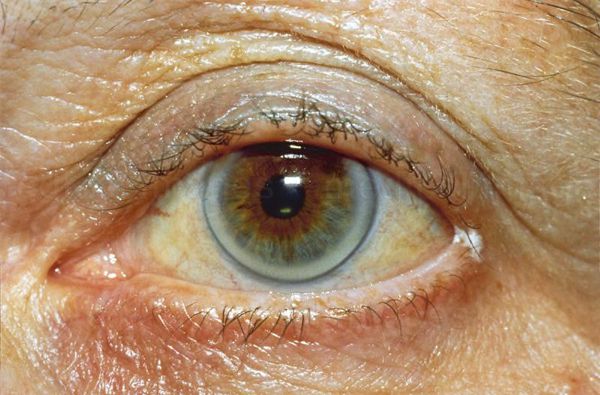
При врождённых гиперлипопротеинемиях, вызванных генетическими факторами, симптомы появляются рано. Уровень холестерина при врождённых формах болезни всегда выше 6,5 ммоль/л. Он колеблется от 7 до 13 ммоль/л и выше.
Симптомы первичной гиперлипопротеинемии
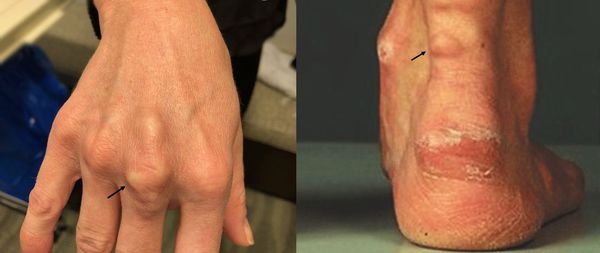
К характерным проявлениям гомозиготной семейной гиперхолестеринемии, при которой человек наследует дефектный ген от обоих родителей, относятся:
При семейной гипертриглицеридемии в крови повышается уровень триглицеридов (до 2,8–8,5 ммоль/л) и липопротеинов очень низкой плотности.
Симптомы вторичной гиперлипопротеинемии
При вторичных гиперлипопротеинемиях симптомы зависят от расположения поражённых атеросклерозом артерий, степени и количества вовлечённых сосудов.
Долгое время уровень вредных липопротеинов растёт, а содержание защитных липопротеинов снижается, но симптомы отсутствуют. Они появляются по мере развития атеросклероза.
К таким признакам относятся:
В зависимости от того, какие артерии повреждены атеросклерозом, возникают следующие симптомы:
Патогенез гиперлипопротеинемии
Первичные гиперлипопротеинемии вызваны мутациями в генах, которые ответственны за образование и работу рецепторов к липопротеинам низкой плотности. При гетерозиготной форме семейной гиперхолестеринемии ЛПНП-рецепторы могут быть наполовину полноценными, а при гомозиготной форме — практически полностью отсутствовать. Из-за этого дефекта рецепторы не захватывают липопротеины, они хуже распадаются и не выводятся из организма, поэтому их уровень в крови растёт.
При вторичных гиперлипопротеинемиях повреждается внутренняя оболочка артерий и в неё активно проникают липопротеины.
Липопротеины подразделяются на два вида:
Атерогенность зависит от размеров и физико-химических свойств липопротеиновых частиц.
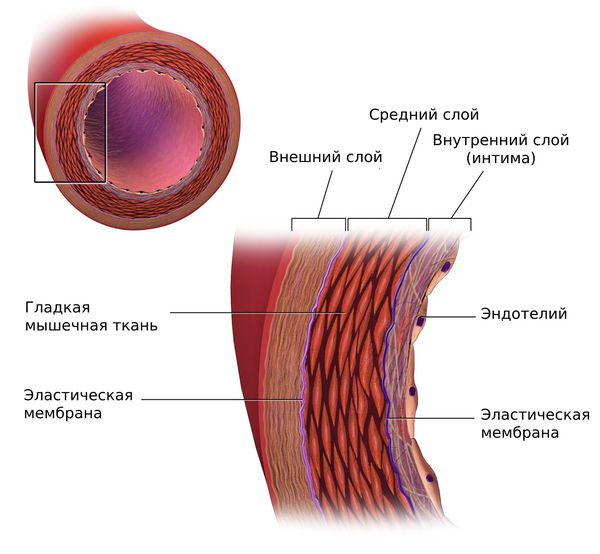
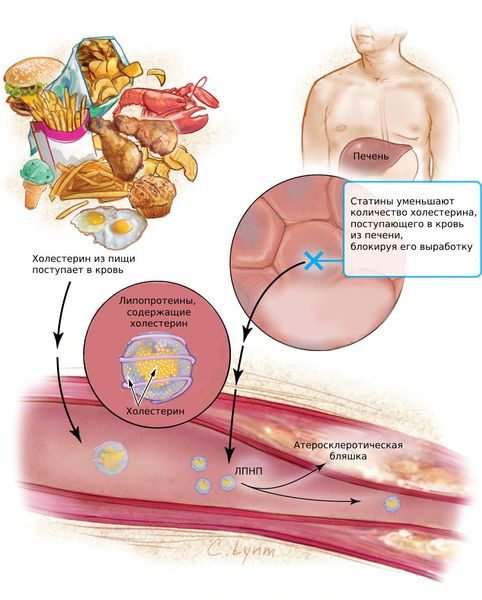
Липопротеины очень низкой плотности и липопротеины низкой плотности (ЛПОНП и ЛПНП) являются атерогенными и проникают во внутреннюю оболочку артерий (интиму) при повреждении эндотелия.
Дисфункцию эндотелия артерий вызывают:
Под влиянием этих факторов эндотелий разрыхляется и истончается. Расширяются щели между клетками, возникает отёк, клетки и волокнистые структуры внутренней оболочки артерий разъединяются, и частицы атерогенных липопротеинов проникают в интиму артерий.
Затем к этим частицам присоединяется глюкоза. Процесс модификации липопротеинов называется гликозилированием, или гликированием. Он особенно интенсивен при сахарном диабете и избытке глюкозы в крови. В результате нарушается взаимодействие ЛПНП с рецепторами клеток, замедляется распад липопротеинов и, следовательно, развивается гиперлипопротеинемия. Гликирование защитных ЛПВП ускоряет их распад.
Второй путь модификации липопротеинов низкой плотности — пероксидация, или перекисное окисление. Это важнейший фактор развития атеросклероза. В организме постоянно образуются свободные радикалы: ионы, атомы или молекулы с одним неспаренным электроном на своей орбите. Поскольку у них есть свободное место для электрона, они стремятся отнять его у других молекул. Так окисляются любые соединения, с которыми они соприкасаются. Пероксидация ЛПНП делает их высокоатерогенными.
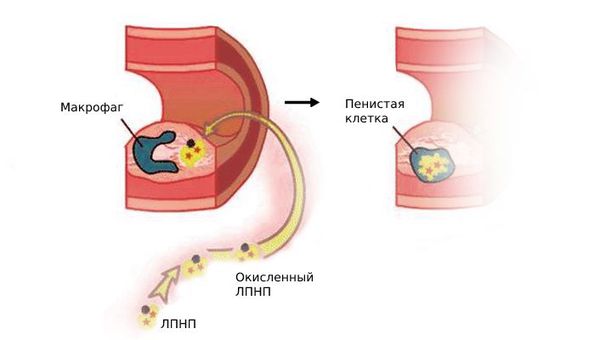
Следующий этап атерогенеза — пропитывание интимы артерий циркулирующими лейкоцитами (моноцитами), которые трансформируются в макрофаги. Они захватывают модифицированные ЛПНП, содержание холестерина в макрофагах быстро нарастает, и они превращаются в пенистые клетки.
Пенистые клетки остаются в интиме артерий и погибают. При этом они выделяют накопленный холестерин, который образует липидные пятна и полоски, а затем атеросклеротические бляшки.
Одним из наиболее серьёзных осложнений атеросклероза является тромбоз в области бляшки — частичная или полная закупорка артерии тромбом. Образованию тромба предшествуют надрывы и разрывы фиброзной покрышки бляшки, а также повреждение эндотелия самой бляшкой. Иногда атеросклеротическая бляшка становится источником эмболий, при которых её оторвавшийся кусочек закупоривает какой-либо сосуд.
Осложнением атеросклеротической бляшки также является атерокальциноз — отложение солей кальция в стенке сосудов.
Классификация и стадии развития гиперлипопротеинемии
Наиболее распространена классификация липопротеинов в зависимости от плотности:
По участию в развитии атеросклероза липопротеины подразделяются на три класса:
Типы гиперлипопротеинемии
Гиперлипопротеинемии подразделяются на следующие типы:
Также широко применяется классификация гиперлипопротеинемий, предложенная Фредриксоном и соавторами в 1967 году:
Осложнения гиперлипопротеинемии
Диагностика гиперлипопротеинемии
Диагностика гиперлипопротеинемий состоит из осмотра, лабораторных исследований и инструментальных методов.
Осмотр
При осмотре врач обращает внимание на признаки, указывающие на нарушение обмена липидов:
Измерение артериального давления
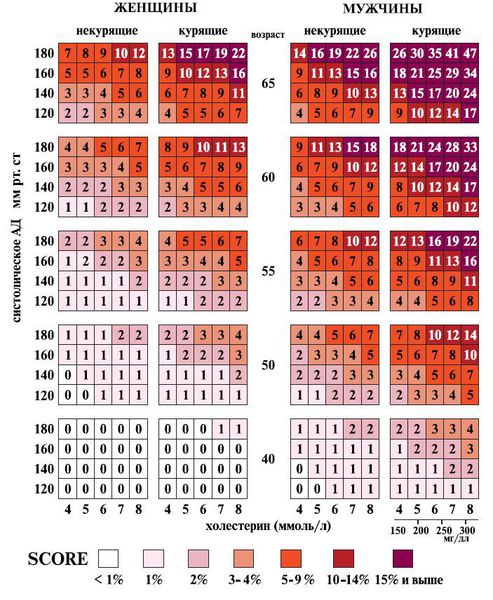
Шкала SCORE — это тест-калькулятор для оценки сердечно-сосудистого риска.
Сердечно-сосудистый риск зависит от сочетания следующих факторов:
По шкале SCORE пациенты попадают в категории низкого, умеренного, высокого и очень высокого риска.
Полученное значение показывает вероятность смерти от сердечно-сосудистого заболевания в ближайшие 10 лет.
Также всем пациентам необходимо проверить состояние печени. Для этого исследуется уровень печёночных ферментов (АСАТ, АЛАТ). Анализ позволяет определить, можно ли назначать статины — препараты для снижения уровня липопротеинов.
Не менее важно проверить состояние щитовидной железы. Для этого исследуется уровень тиреотропного гормона (ТТГ), так как гипотиреоз может быть причиной нарушений липидного обмена и требует коррекции.
Также при гиперлипопротеинемии необходимо определить уровень глюкозы в крови, поскольку сахарный диабет способствует быстрому развитию атеросклероза.
Инструментальные методы диагностики
Для выявления атеросклероза используются:
Лечение гиперлипопротеинемии
Диета
Если у пациента нет симптомов, то лечение начинают со специальной диеты. Коррекция питания позволяет уменьшить уровень холестерина на 5–10 %.
Важно помнить, что холестерин не только поступает извне, но и образуется в организме. Поэтому полностью отказываться от продуктов, содержащих жиры, не стоит.
Медикаментозное лечение
При сердечно-сосудистых заболеваниях, сахарном диабете, хронической болезни почек и высоком риске по шкале SCORE показан приём препаратов, снижающих холестерин. Однако в ряде случаев пациентам даже с умеренным риском может потребоваться медикаментозная терапия. Она поможет уменьшить вероятность развития атеросклероза.
Группы препаратов для лечения гиперлипопротеинемии:
Статины
Статины (Аторвастатин, Розувастатин, Питавастатин) — это наиболее эффективные средства для снижения холестерина. Они блокируют фермент, который участвует в его образовании и тем самым подавляет выработку холестерина в печени. Статины снижают содержание липопротеинов низкой плотности (ЛПНП) и триглицеридов (ТГ).
Статины предотвращают развитие атеросклероза коронарных и церебральных артерий, а при длительном приёме уменьшают размер бляшек в сосудах. Эти препараты необходимы пациентам с гиперлипопротеинемией и атеросклерозом для профилактики инфаркта миокарда и инсульта.
Перед тем, как начать принимать статины, необходимо определить липидный профиль, а также проверить состояние печени по содержанию в крови печёночных ферментов (АСАТ, АЛАТ). Статины применяют в безопасных дозировках до достижения целевых уровней ЛПНП. Дозировка зависит от кардиоваскулярного риска пациента.
Для оценки безопасности и эффективности назначенной дозы через месяц после начала приёма необходимо повторно провести анализы на липидный профиль, АСАТ и АЛАТ. Эффект проявляется в течение первой недели от начала лечения. Через две недели он составляет 90 % от максимального действия. Наибольший эффект достигается к четвёртой неделе и затем остаётся постоянным.
Если целевой уровень ЛПНП достигнут и препарат не влияет отрицательно на печень, то статин в данной дозировке применяют длительно. Липидный профиль, АСАТ и АЛАТ контролируют через каждые 3–6 месяцев. При повышении печёночных ферментов выше трёх норм препарат перестают применять.
Помимо снижения холестерина, статины положительно влияют на состояние внутренней оболочки артерий, стабилизируют атеросклеротические бляшки и улучшают текучесть крови.
Статины обычно хорошо переносятся, но у некоторых пациентов возникают побочные эффекты, например боль в мышцах. Принимать препараты следует под постоянным контролем врача, вовремя корректировать их дозу или использовать в комбинации с другими лекарствами.
Фибраты
Фибраты (Фенофибрат) стимулируют активность фермента липопротеинлипазы и тем самым ускоряют распад липопротеинов. Они снижают не только холестерин, но и триглицериды (ТГ). Это препараты выбора у больных с сахарным диабетом, у которых чаще всего повышены ТГ.
Ингибиторы всасывания холестерина в кишечнике
Секвестранты желчных кислот
Секвестранты (Холестирамин, Колестипол) — ионообменные смолы, которые не дают желчным кислотам всасываться в кишечнике. Истощение запасов этих кислот активирует их синтез из холестерина в печени. Применяются у пациентов с холестазом.
Приём препаратов данной группы часто вызывает побочные эффекты: метеоризм, задержку стула, тошноту, боль или дискомфорт в верхнем отделе живота, что ограничивает их применение.
Моноклональные антитела
N-3 жирные кислоты
Гиполипидемическую терапию важно назначать вовремя, чтобы предотвратить развитие атеросклероза и его осложнений.
Прогноз. Профилактика
При ранней диагностике гиперлипопротеинемии и своевременном снижении уровня атерогенных липопротеинов прогноз благоприятный.
Заболевание может долго протекать без симптомов и выявиться только при профилактическом исследовании, поэтому необходимо регулярно определять липидный профиль. Это поможет избежать атеросклероза и его серьёзных осложнений: инфаркта миокарда, инсульта и т. д.
Если дислипидемия диагностирована при развившемся атеросклерозе, то следует изменить питание и начать медикаментозное лечение. Если удаётся добиться целевых уровней липидов в крови, то прогноз благоприятный. В таком случае сердечно-сосудистый риск значительно снижается. Пациенту необходимо следовать рекомендациям врача и регулярно делать липидограмму.
Прогноз неблагоприятный при значительном повышении уровня липидов в крови, сопутствующих заболеваниях, таких как артериальная гипертензия, сахарный диабет, хроническая болезнь почек и осложнения атеросклероза. Такие пациенты находятся в группах высокого и очень высокого риска с большой смертностью.
Профилактика гиперлипопротеинемии
Цель первичной профилактики — уменьшить влияние возможных причин гиперлипопротеинемии. Для этого нужно правильно питаться, не курить, больше двигаться и по возможности исключить препараты, нарушающие обмен липидов.
Также для профилактики атеросклероза следует:
Что такое липемия, и как она влияет на результаты лабораторных анализов?
В современных лабораториях можно провести десятки разных анализов, которые помогают оценить многие процессы в организме и играют огромную роль в диагностике большинства заболеваний. По статистике, 70% решений, которые принимают врачи, опираются на данные лабораторных тестов.
За последние десятилетия лабораторная диагностика стала очень точной, но, к сожалению, иногда результаты анализов бывают ошибочными. И это не всегда вина лаборатории. Огромную роль играет преаналитический этап, правильная подготовка пациента. Именно здесь происходит примерно половина ошибок. В итоге – искаженные результаты, неверные выводы, неправильное лечение и ненужные дополнительные методы диагностики.
Одна из возможных причин ошибок в лабораторной диагностике – липемия, состояние, при котором в крови высокий уровень липидов. Оно встречается в 1–5 образцах из 200, поступающих в лабораторию, у амбулаторных пациентов намного чаще, чем в стационаре. Главная причина в том, что пациенты не выдерживают нужный интервал между последним приемом пищи и сдачей крови. К сожалению, далеко не все знают, как правильно сдавать анализы натощак, а врачи не всегда хорошо объясняют и не могут проконтролировать ситуацию.
Краткий экскурс в биохимию: что такое липиды крови?
Жиры и жироподобные вещества (холестерин, триглицериды, фосфолипиды) объединяют под термином «липиды». Сами по себе они не могут растворяться в воде, поэтому в плазме крови находятся в виде комплексов с белками – липопротеинов. Выделяют несколько разновидностей липопротеидов, они различаются по составу, размерам и функциям:
Липемией называют помутнение образца крови из-за высокого содержания липопротеинов.
Почему возникает липемия?
Самая распространенная причина – неправильная подготовка пациента. После приема пищи, особенно жирной, в течение нескольких часов в крови повышается содержание хиломикронов. Зачастую врачи просто говорят, что на анализы нужно явиться с утра натощак. Каждый может понять это по-своему. Например, человек может очень поздно поужинать, потом немного поспать и с утра прийти в клинику, не завтракая, но нужный интервал при этом выдержан не будет. При неотложных состояниях, когда анализ нужно провести немедленно, зачастую нет времени выяснять, когда больной в последний раз принимал пищу.
Именно поэтому врачи Центра Иммунологии и Репродукции так подробно рассказывают пациентам, как правильно готовиться к анализам. Важно четко следовать этим рекомендациям.
Другие возможные причины липемии:
Как липемия мешает проведению анализов?
Липемия может помешать проведению анализов крови несколькими путями:
Как в лабораториях обнаруживают липемию?
Липемию можно увидеть невооруженным глазом. Кровь таких пациентов выглядит мутной. Этот метод ненадежен. Липемию можно заметить, только если концентрация триглицеридов очень высокая: в надосадочной жидкости – более 3,4 ммоль/л, в цельной крови – более 11,3 ммоль/л. Это очень субъективно, не каждый лаборант может рассмотреть изменения, которые регистрируют с помощью специальных анализов.
Многие лаборатории проводят анализ на концентрацию триглицеридов. Этот метод позволяет косвенно судить о наличии липемии и, в сочетании с определением L-индекса (о нем ниже), судить о ее причине. Но у этого исследования есть два недостатка:
В настоящее время чаще всего используется автоматическое определение L-индекса. Суть метода в том, что образец крови разводят в физрастворе или специальном буферном растворе и измеряют спектр поглощения света определенной длины волны (300–700 нм). Чем больше липидов в образце, тем сильнее он поглощает свет.
Автоматическое определение L-индекса – быстрый, недорогой и довольно точный метод выявления липемии. Но и у него есть некоторые недостатки. Можно получить ложноположительный результат, когда плазма крови мутная из-за содержания других веществ, например, парапротеина («неправильного» белка-иммуноглобулина, который появляется в крови при некоторых заболеваниях), контрастных красителей, которые используются во время некоторых медицинских процедур.
Тест-системы для автоматического определения L-индекса выпускают разные производители, нет единого стандарта, и это затрудняет интерпретацию результатов анализа. Таким образом, при использовании этого метода также возможны ошибки, хотя и редко.
Чтобы липемия не привела к ошибкам…
Как мы уже отметили, самая частая причина липемии и, как следствие, ошибочных результатов анализов крови – нарушение подготовки к забору материала. И это можно предотвратить – если врач всё подробно объяснит пациенту, а тот будет добросовестно выполнять рекомендации.
Для того чтобы липемия не повлияла на результат, запрещается есть за 12 часов до сдачи крови. Не все люди могут сделать такой большой перерыв. Например, это будет очень проблематично для больного сахарным диабетом. Нужную паузу невозможно выдержать, когда провести диагностику и лечение нужно экстренно. В таких случаях время голодания можно сократить. Минимум – 4 часа, но до этого пациент не должен есть жирную пищу. Этот момент нужно отдельно обсуждать с доктором.
Липемия возникает уже через 1–2 часа после приема жирной пищи. Через 4–6 часов она достигает пикового уровня. И через 9–10 часов уровень триглицеридов в крови все еще может оставаться повышенным. Показатели возвращаются к норме через 12 часов, это оптимальное время, чтобы сдавать кровь натощак и избежать влияние липемии на результаты.
Специалисты в Центре Иммунологии и Репродукции всегда подробно рассказывают, как правильно готовиться к анализам. Это важно – ведь от этого зависит результат, схема дальнейшего обследования, правильность и эффективность лечения.
Где и когда можно сдать
Как сдать анализы в Лабораториях ЦИР?
Для экономии времени оформите заказ на анализ в Интернет-магазине! Оплачивая заказ онлайн, Вы получаете скидку 10% на весь оформленный заказ!
У Вас есть вопросы? Напишите нам или позвоните +7 (495) 514-00-11. По анализам Вы можете задать вопрос на нашем форуме и обратиться на консультацию к специалисту.