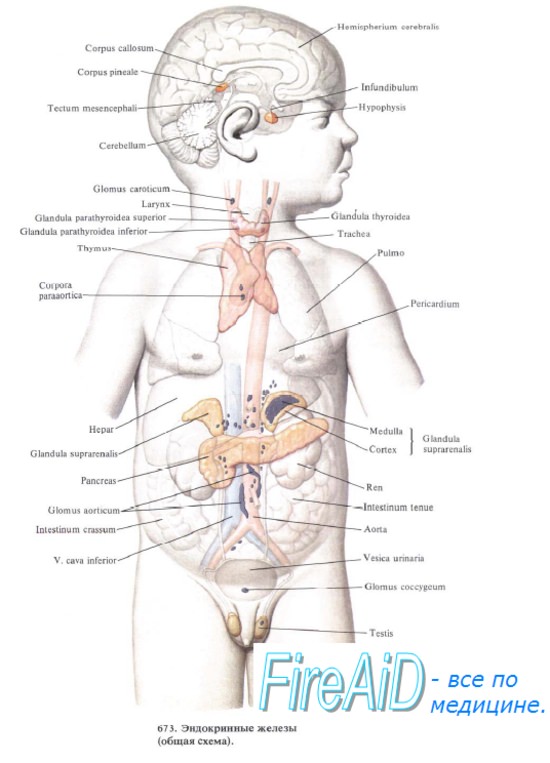
Зобная железа что это у животных
Щитовидная железа и ее роль в организме человека
Щитовидная железа — это железа эндокринной системы, расположена она в области передней поверхности шеи.
Основная функция этого органа — это выработка тиреоидных гормонов, эти гормоны необходимы для поддержания нормального обмена веществ в организме человека. Гормоны щитовидной железы нужны для полноценного умственного и физического развития. Недостаток указанных гормонов в детском возрасте приводит к нарушению роста, а во время беременности к недоразвитию головного мозга ребёнка. Важно влияние щитовидной железы на нормальное развитие молочных желёз у женщин, на репродуктивную систему женщины и мужчины. Не менее важная роль щитовидной железы — это стимуляция клеток иммунной системы, с помощью которых организм борется с инфекцией.
Заболевания щитовидной железы могут протекать с нарушением функции:
и без изменений функциональной активности, например с изменениями структуры железы: с увеличением объёма — гиперплазия, образованием узлов и др.
Для ранней диагностики заболеваний щитовидной железы необходимо обратиться к врачу — эндокринологу, после осмотра врач может рекомендовать вам УЗИ щитовидной железы и анализ крови на гормональный профиль.
Патологию щитовидной железы можно предположить при наличии следующих симптомов:
Также важно раннее выявление рака щитовидной железы, так как в большинстве выявляемых случаев этой патологии жалоб на ухудшение самочувствия нет.
Помните, что своевременное выявление заболеваний щитовидной железы — это залог успешного лечения, приводящего к повышению качества жизни.
Зобная железа что это у животных
Тимус — центральный орган лимфоидного кроветворения и иммунной защиты организма. В тимусе происходит антигеннезависимая дифференцировка костномозговых предшественников Т-лимфоцитов в иммунокомпетентные клетки — Т-лимфоциты. Последние осуществляют реакции клеточного иммунитета и участвуют в регуляции гуморального иммунитета, что происходит, однако, не в тимусе, а в периферических органах кроветворения и иммунной защиты. Кроме того, в экстрактах тимуса обнаружено более 20 биологически активных веществ, в том числе дистантного действия, что позволяет отнести тимус к железам эндокринной системы.
Развитие тимуса. Тимус закладывается на 2-м месяце эмбриогенеза в виде небольших выпячиваний стенок 3-й и 4-й пар жаберных карманов. На 6-й неделе зачаток железы имеет отчетливо выраженный эпителиальный характер. На 7-й неделе он утрачивает связь со стенкой головной кишки. Эпителий закладки железы, образуя выросты в мезенхиму, приобретает сетевидное строение. Вначале плотная эпителиальная закладка железы разрыхляется благодаря заселению ее лимфоцитами. Число их быстро нарастает, и железа приобретает структуру лимфоэпителиалъного органа.
Врастающая мезенхима с кровеносными сосудами подразделяет тимус на дольки. В каждой дольке различают корковое и мозговое вещество. В гистогенезе тимуса в мозговом веществе долек образуются слоистые эпителиальные образования — эпителиальные жемчужины, или тельца Гассаля. В их составе определяются плотные эпителиальные клетки, концентрически наслаивающиеся друг на друга.
Строение тимуса. Снаружи вилочковая железа покрыта соединительнотканной капсулой. Отходящие от нее перегородки — септы — подразделяют тимус на дольки. Основу дольки составляют отростчатые эпителиальные клетки — эпителиоретикулоциты, в сетевидном остове которых находятся тимические лимфоциты (тимоциты). Источником развития Т-лимфоцитов являются костномозговые стволовые кроветворные клетки. Далее предшественники Т-лимфоцитов (претимоциты) поступают с кровью в тимус и превращаются здесь в лимфобласты.
В корковом веществе тимуса одни из них под действием выделяемых эпителиальными клетками пептидных гормонов — тимозина, тимопоэтина и др., а также макрофагов превращаются в антиген-реактивные Т-лимфоциты — приобретают рецепторы к строго определенным антигенам. Они выходят из тимуса, не попадая в мозговое вещество, и заселяют тимусзависимые зоны лимфатических узлов и селезенки. Здесь в периферических органах иммуногенеза происходит их дальнейшее созревание в Т-киллеры (цитотоксические), Т-хелперы, после чего они способны к рециркуляции, клонированию (пролиферации), образованию клеток-памяти.
Другие Т-лимфобласты превращаются в аутоиммунокомпетентные клетки, реактивные к аутоантигенам. Они подвергаются разрушению путем апоптоза (примерно 95% клеток) и фагоцитируются макрофагами.
Процесс специализации Т-лимфоцитов в корковом веществе долек тимуса происходит в условиях, предохраняющих от избыточного действия на них антигенов. Это достигается за счет образования гематотимического гистиона (барьера), состоящего из эндотелия гемокапилляров с отчетливо выраженной непрерывной базальной мембраной, перикапиллярного пространства с межклеточным веществом и макрофагами, а также из эпителиоретикулоцитов с их базальной мембраной. Корковое вещество тимуса имеет самостоятельное микроциркуляторное русло. Напротив, в мозговом веществе тимуса капиллярная сеть не выполняет барьерной роли, и через эндотелий этих капилляров зрелые лимфоциты могут уходить и возвращаться в тимус, т. е. рециркулировать.
В тимусе эти лимфоциты находятся в мозговом веществе. Зрелые лимфоциты покидают тимус через стенку посткапиллярной венулы.
Мозговое вещество тимуса имеет более светлую окраску, так как лимфоцитов здесь меньше, чем в корковом веществе. Эпителиальный остов выступает более отчетливо, а эпителиоретикулоциты здесь более крупные и многочисленные. В средней части мозгового вещества встречаются слоистые эпителиальные тельца Гассаля. С возрастом количество и размеры их увеличиваются. В строме тимуса кроме эпителиоретикулоцитов находятся макрофаги, дендритные клетки костномозгового происхождения, нейроэндокринные клетки — производные нервного гребня, а также миоидные клетки.
Возрастные изменения и реактивность тимуса.
После 20 лет происходит возрастная инволюция тимуса. Это сопровождается уменьшением количества лимфоцитов и развитием жировой ткани. В тех случаях, когда вилочковая железа не подвергается обратному развитию, возникает пониженная сопротивляемость организма к инфекциям и интоксикациям.
Ткани тимуса являются высокореактивными структурами. При действии повреждающих факторов (интоксикации, травмы и др.) наблюдаются выброс Т-лимфоцитов в кровь и массовая их гибель преимущественно в корковом веществе. Возникающая при таких стресс-воздействиях инволюция тимуса называется временной, быстропроходящей, или акцидентальной. Наблюдаемые при этом явления лимфоцитолиза и фагоцитоза макрофагами гибнущих лимфоцитов рассматриваются как возможные способы высвобождения факторов роста и ДНК, необходимых для восстановительных процессов в тканях. С гибелью лимфоцитов в этих условиях связывают также селекцию Т-лимфобластов.
Реактивные изменения вилочковой железы находятся в тесной корреляции с функциональными изменениями коры надпочечников и уровнем глюкокортикоидов в крови. В тимусе выявлены адренергические и холинергические нервные волокна, входящие в орган вместе с сосудами.
Тимус – что это? Роль тимуса на первому году жизни ребенка
Консультация педиатра и аллерголога-иммунолога
Тимус (вилочковая железа) – важный орган иммунной системы детей. Он расположен в верхнем отделе грудной клетки и состоит из двух долей, соединяющихся в передней части трахеи. Железа растет до наступления половой зрелости, достигая массы 30–40 грамм, затем постепенно уменьшается (обратное развитие).
Она играет доминирующую роль в иммунной, эндокринной системе. Тимус продуцирует тимозин, тимопоэтин, стимулирующие выработку антител, а также производит Т-лимфоциты – белые клетки крови, уничтожающие аномальные клетки с чужеродными антигенами. Другая функция вилочковой железы – предотвращение патологического роста клеток и предупреждение рака. Следует отметить, что тимус играет ведущую роль в иммунитете ребенка до трех лет.
Роль тимуса в жизни ребёнка
До рождения и в детстве тимус ответственен за производство плюс созревание Т-лимфоцитов, защищающих организм от определенных угроз, включая вирусы, бактерии. Тимус является крупнейшим лимфоидным органом у новорожденных, так как активнее других тканей продуцирует лимфоциты. Железа выступает «первой скрипкой» в развитии и улучшении иммунной системы ребенка.
Тимус производит и секретирует тимозин – гормон, необходимый для выработки Т-клеток. После «созревания» в железе они поступают в кровь и мигрируют в лимфоузлы и селезенку, где помогают иммунной системе бороться с болезнью.
В некоторых случаях функции вилочковой железы снижены, что ослабляет иммунную систему, увеличивая склонность к инфекциям и аллергии. Ребенок страдает затяжными ОРВИ, патология легко переходит в хроническую. Недостаток Т-лимфоцитов в организме может привести к иммунодефицитным заболеваниям, характеризующимися сильной потливостью, отечностью и/или болезненностью горла, припухлостью лимфатических узлов, депрессией.
Недоедание и дефицит белка в раннем возрасте обусловливает медленный или ограниченный рост тимуса, «подрывая» тем самым нормальное функционирование лимфоцитов. Вот почему важно сбалансированное питание с достаточным количеством белка.
Доктора данного направления
Патология тимуса
Основные виды патологии тимуса:
Увеличение тимуса у детей
Отклонение в размере тимуса в большую сторону и снижение его функции обозначают термином «синдром увеличенной вилочковой железы» (СУВЖ) у детей. Проблему увеличенного тимуса чаще рассматривают в свете дифференциальной диагностики с плевритом, перикардитом, опухолями средостения, другими патологиями.
Ошибочно считают, что увеличенный тимус у детей грудного или раннего возраста является физиологическим состоянием. Особенности протекания инфекционных заболеваний у маленьких пациентов с СУВЖ заставляют классифицировать синдром, как патологию. Дети с СУВЖ имеют большую вероятность развития дисбаланса нейроэндокринной плюс иммунной систем. Поэтому пациенты с выявленным увеличением тимуса требуют полного обследования и диспансерного наблюдения у эндокринолога, иммунолога.
Симптомы заболевания или нарушения развития вилочкой железы
Для того, что бы вовремя выявить патологию тимуса, родителям стоит обратить внимание на отклонения, имеющие различную степень выраженности, которые могут свидетельствовать о заболевании или нарушении развития вилочковой железы:
При возникновении подозрений на патологию тимуса, врач может назначить дополнительные методы обследования:
Тимическая недостаточность поддается иммунокорекции, которая индивидуально подбирается врачом аллергологом-иммунологом. Стоит обратить внимание, что своевременная диагностика патологии вилочковой железы особенно актуальна на первом году жизни ребенка, когда ребенку начинают проводить вакцинацию.
Для получения подробных консультаций о роли тимуса в жизни ребёнка на первом году жизни обращайтесь к педиатрам медицинских центров «Президент-Мед»
Зобная железа что это у животных
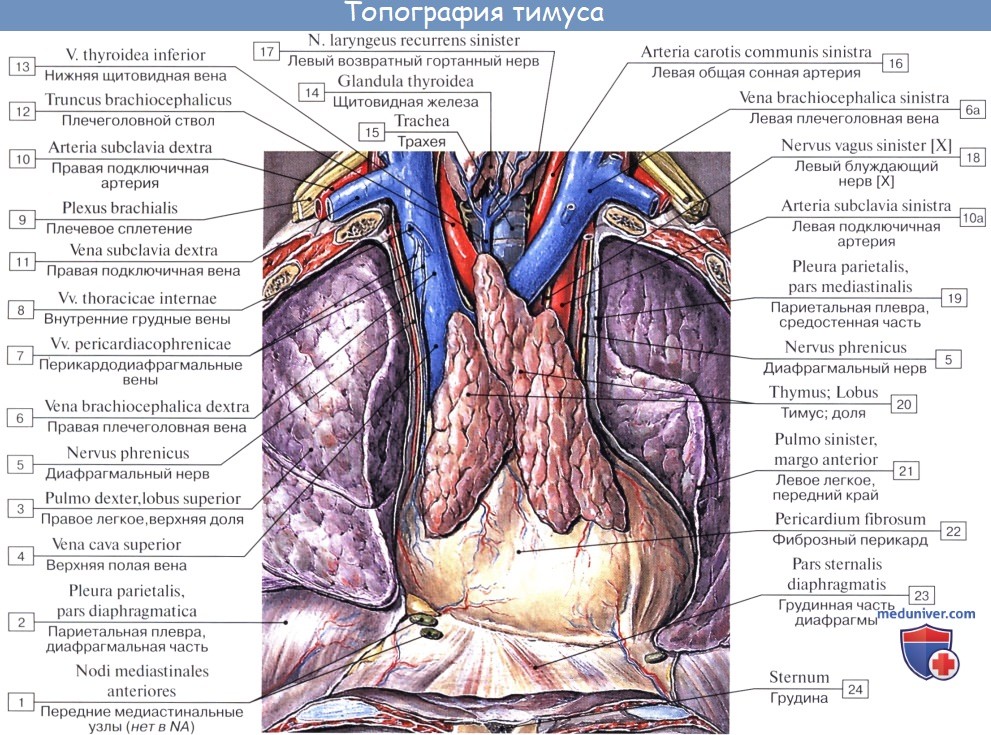
Вилочковая железа, thymus, расположена в верхнепередней части грудной полости позади рукоятки и части тела грудины. Она состоит из двух долей: lobus dexter и lobus sinister, соединенных друг с другом посредством рыхлой соединительной ткани.
Верхние, более узкие, концы долей обычно выходят за пределы грудной полости, выступая над верхним краем рукоятки грудины и иногда достигая щитовидной железы. Расширяясь книзу, вилочковая железа ложится впереди больших сосудов, сердца и части перикарда. Величина железы изменяется с возрастом.
У новорожденного масса ее примерно 12 г и продолжает расти после рождения до наступления половой зрелости, достигая 35—40 г, после чего (14—15 лег) начинается процесс инволюции, вследствие которого масса у 25-летних понижается до 25 г, к 60 годам — менее 15 г, к 70 — около 6 г. Атрофии подвергаются главным об- ^ разом латеральные участки железы и отчасти нижние, так что железа, поскольку она сохраняется у взрослого, принимает более удлиненную форму.
При инволюции элементы железы в значительной степени замещаются жировой тканью с сохранением общих очертаний железы.
Топография вилочковой железы
Скелетотопически железа у детей проецируется вверху на 1 — 1,5 см над рукояткой грудины, внизу достигает III, IV, а иногда и V ребра. У взрослых, как правило, шейный отдел железы отсутствует, ее верхний край находится за рукояткой грудины на различном расстоянии книзу от яремной вырезки. Нижний же край соответствует второму межреберью или III ребру.
Синтопия вилочковой железы (тимуса) различна у детей и у взрослых. Так, у детей до 3 лет шейная часть железы находится за грудино-щитовидными, грудино-подъязычными мышцами. Задняя поверхность прилежит к трахее. Грудной отдел передней поверхностью прилежит к задней поверхности грудины. Нижняя поверхность железы прилежит вплотную к перикарду. Задняя поверхность прилежит к крупным сосудам. Передненаружные поверхности справа и слева покрыты плеврой.
У взрослых после удаления рукоятки грудины видна клетчатка, в которой обнаруживаются различной величины железистые остатки. Спереди железа покрыта листками соединительной ткани, которые как бы продолжая шейные фасции, соединяются внизу с перикардом.
Строение вилочковой железы (тимуса)
Вилочковая железа покрыта капсулой, которая отдает внутрь железы междольковые перегородки, разделяя ее на дольки. Каждая долька состоит из коркового и мозгового вещества. Корковое вещество образовано сетью эпителиальных клеток, в петлях которой лежат лимфоциты вилочковой железы (тимоциты). В мозговом веществе эпителиальные клетки уплощаются и ороговевают, образуя так называемые тельца вилочковой железы.
ЗАО «ЭНДОКРИНОЛОГИЧЕСКИЙ ЦЕНТР»
ЭНДОКРИНОЛОГИЧЕСКИЙ ЦЕНТР С ОТДЕЛЕНИЕМ КОСМЕТОЛОГИИ
Заболевания щитовидной железы
ЭУТИРЕОИДНЫЙ ЗОБ
Эутиреоидный зоб (эндемический зоб) – это увеличение щитовидной железы, при нормальном уровне гормонов.
Почему увеличивается щитовидная железа?
Дело в том, что щитовидная железа вырабатывает два гормона: трийодтиронин (содержит 3 молекулы йода) и тироксин (содержит 4 молекулы йода). Йод – это микроэлемент, который не вырабатывается в организме, поэтому мы должны его получать ежедневно. Следовательно, нет йода – нет гормонов, мало йода – мало гормонов. Однако наш организм требует гормонов столько, сколько положено, иначе начинаются нарушения всех обменных процессов (белкового, углеводного, жирового, водного и т.д.). При дефиците запускается стимуляция функции щитовидной железы ТТГ (тиреотропным гормоном, который вырабатывается гипофизом), в результате чего за счет увеличения размеров щитовидной железы достигается относительная стабилизация выработки гормонов.

Чем опасен дефицит йода?
По данным ВОЗ (Всемирная организация здравоохранения), у населения, проживающего в регионах с дефицитом йода, имеются йод-дефицитные заболевания. Это нарушения функции иммунной системы, аутоиммунные заболевания щитовидной железы, среди детей – повышенная частота простудных заболеваний, более высокий процент детей со снижением умственных способностей, рождение детей с врожденным гипотиреозом. Наиболее социально-значимым йоддефицитным заболеванием является снижение интеллектуального потенциала населения в регионах зобной эндемии и т. д.
При длительном дефиците йода развивается так называемая гипотироксинемия, т.е. снижение уровня гормонов при физических и эмоциональных нагрузках, беременности, вирусных заболеваниях и т.д. При гипотироксинемии снижается функция щитовидной железы, что приводит:
Исследованиями мировых ученых доказано, что роль материнских гормонов щитовидной железы на ранних сроках беременности играет большую роль в формировании интеллекта будущего потомства. По данным научных исследований, показатели умственного развития детей, проживающих в условиях без дефицита йода на 15-18 % выше, чем в йод-дефицитных условиях. В связи с этим, считается, что длительное проживание людей в условиях йодного дефицита (если население не принимает дополнительно йод в виде йодированной соли, либо препаратов йода) ведет к медленному снижению уровня интеллекта всего населения, проживающего в данной местности.
Какая профилактика должна быть, чтобы предупредить йод-дефицитные заболевания?
В условиях зобной эндемии необходимо:
Имеется ли йодный дефицит в условиях Иркутской области?
Практически вся территория России относятся к регионам с недостаточным содержанием йода в окружающей среде. Проведенные исследования показали, что фактическое среднее потребление йода в настоящее время составляет от 40 до 80 мкг в день, что в 3 раза меньше рекомендованной нормы.
Иркутская область относится к йод-дефицитному региону. В Байкальской воде йод отсутствует, а, следовательно, и в Ангаре, и в растениях, которые произрастают на нашей земле.
До настоящего времени в магазинах йодированная соль бывает непостоянно и пользуется ей небольшая часть населения. В связи с чем, должна быть организована массовая йодная профилактика: в продаже – только йодированная соль и, дополнительно, йодирование других продуктов (хлеб, молочные продукты).
В случае отсутствия таких условий, нам необходимо принимать препараты с профилактической дозой йода – йодомарин, йодбаланс. Взрослому населению достаточно 200 мкг йода в сутки. Помните, эти дозы йодной профилактики совершенно безвредны и не накапливаются в организме. Йодомарин, йодбаланс в этих дозах, можно считать, обеспечивает те дозы йода, которые мы могли бы восполнять за счет йодированной соли. Поэтому эти препараты можно принимать в любом возрасте и при любых формах зоба (диффузном, узловом).
Суточная потребность в йоде
| Группы людей | Потребность в йоде (мкг/сут) |
| Дети дошкольного возраста (0-59 месяцев) | 90 |
| Дети школьного возраста (6-12 лет) | 120 |
| Подростки старше 12 лет и взрослые | 150-200 |
| Беременные и кормящие женщины | 250 |
Существует мнение, что при узловых формах зоба в возрасте старше 60 лет прием йодомарина противопоказан. Представим себе, что у нас существует йодная профилактика зоба (как в других странах). И все население принимает регулярно йодированную соль. Если исходить из позиций надуманных противопоказаний, то получается, что люди с узловым зобом и старше 60 лет не должны употреблять йодированную соль? Конечно нет!
У нас в стране лишь 30% населения потребляют йодированную соль, поэтому в нашей стране актуально применение фармацевтических препаратов, содержащих (в отличие от БАДов) строго определенное количество йода (например – йодомарин, йодбаланс).
Йодомарин, йодбаланс нежелательны у лиц с тиреотоксикозом и у лиц, у которых определяется низкий уровень тиреотропного гормона. Эти вопросы должны обсуждаться с врачом.
Использование растворов йода, различных мазей с йодом абсолютно противопоказано! поскольку содержание йода в них значительно превышает профилактические дозы, что может привести к срыву функции ЩЖ. Потребление водорослей также не дает полноценную профилактику, так как нет определенной дозировки, в связи, с чем невозможно определить необходимое количество йода.
ПОМНИТЕ: гормоны щитовидной железы нам нужны с момента зарождения до глубокой старости, если мы хотим сохранить наш интеллект! Поэтому, рекомендации, что нельзя принимать профилактические дозы йода после 50-60 лет – недопустимы в условиях нашего региона!
УЗЛОВОЙ ЗОБ
В настоящее время считается, что основной причиной возникновения узлов в ЩЖ является хроническая нехватка йода й пище. Наличие достаточного количества йода в ЩЖ блокирует факторы роста, в связи, с чем редко формируются узловые образования. При нехватке йода идет разрастание отдельных участков ткани ЩЖ.
Узлы – это доброкачественные опухоли, которые имеют способность расти, раздвигая окружающую их ткань ЩЖ. Вместе с тем, клетки доброкачественного образования не приобретают способности к инфильтративному росту (т.е. проникновению между клетками ЩЖ), как злокачественные. Доброкачественные опухоли способны вызвать у пациента симптомы сдавления окружающих органов (например, сдавление рядом расположенной трахеи может привести к затруднению дыхания), но не способны метастазировать, т.е. распространяться с током крови в другие органы.
Что необходимо делать при обнаружении узловых образований?
Следует отметить, что при выявлении доброкачественных узлов требуется динамическое наблюдение: два раза в год УЗИ щитовидной железы и определение тиреоидных гормонов. При увеличении размеров узла – повторная пункционная биопсия.
Современные подходы к лечению узловых форм зоба (доброкачественных):
При доброкачественном узловом зобе необходима оценка функциональной активности узла, т.е. определение ТТГ. При сниженном уровне ТТГ далее нужно исключить функциональную активность узла (проведение сцинтиграфии ЩЖ). Если уровень ТТГ в норме, рекомендуется динамическое наблюдение за ростом узлов и прием препаратов, содержащих профилактические дозы йода (йодомарин, йодбаланс).
Оперативное лечение доброкачественных узлов в настоящее время имеет строгие показания. Согласно международным и российским рекомендациям по диагностике и лечению узлового зоба, показаниями к операции являются:
В остальных случаях оперативное лечение НЕ ПОКАЗАНО!
Злокачественные узлы подлежат обязательному оперативному лечению и главное, своевременному!
Какие последствия мы имеем в послеоперационном периоде (после хирургического лечения доброкачественных узлов)?
Новые методы лечения доброкачественных узлов
Значительный прогресс в технических возможностях эндокринной хирургии за последние 30 лет, привели к широкому развитию ультразвукового исследования, введению в практику тонкоигольной аспирационной биопсии, появлению методик, позволяющих устранить проблемы, связанные с узлами ЩЖ без операции. Эти методики называются малоинвазивными или методами внутритканевой деструкции.
Среди методов деструкции наиболее широко распространено использование этаноловой склеротерапии – введение в ткань узлов этилового спирта. Этот метод был внедрен в клиническую практику одним из первых в конце 80-х годов двадцатого века итальянским эндокринологом Т. Ливрани. Наибольший эффект отмечен от применения лазера (лазериндуцированнная термотерапия).
Внутритканевые методы направлены на разрушение узлов внутри ткани ЩЖ и проводятся под ультразвуковым контролем. Использование современных ультразвуковых аппаратов позволяет хирургу-эндокринологу с высокой точностью воздействовать на узел, являющийся источником проблем пациента. Основной задачей проведения подобного лечения является разрушение ткани узлов без повреждения окружающей их здоровой ткани. Разрушение узла приводит к уменьшению его размеров, и в дальнейшем — роста узла, что позволяет избежать оперативного лечения.
Малоинвазивные методы имеют ряд преимуществ по сравнению с оперативным лечением. Во-первых, они позволяют пациенту избежать операции и всего, что с ней связано – стресса, наркоза, рубца на шее, рецидива – т.е. появления узлов на оставшейся ткани щитовидной железы. Во-вторых, позволяет сохранить окружающую узел ткань ЩЖ, а значит – избежать возникновения гормональной недостаточности после лечения. В-третьих, многие малоинвазивные методики применяются амбулаторно и без госпитализации, что позволяет пациенту работать во время лечения. Такое лечение дешевле операции.
Особенно полезным оказались малоинвазивные методики для пациентов старшей возрастной группы. Возникновение узлов у людей пожилого возраста является практически нормальным явлением – после 60 лет жизни узлы возникают у большинства людей. У многих пациентов к 70 – 80 –годам эти образования достигают значительных размеров и приводят к возникновению жалоб.
Основной особенностью всех этих методик является тот факт, что узел ЩЖ не удаляется во время лечения. Ткань узла разрушается, однако сам он остается на месте. После лечебного воздействия обычно объем узла значительно сокращается. Однако обещать, что узел полностью исчезнет – значит, обманывать пациента. Но главное, узел не растет и не функционирует!
Примеры из нашей практики
В нашем центре используются малоинвазивные методы лечения: склеротерапия и лазерная деструкция. Работает специалист, Зыбин Андрей Викторович, прошедший подготовку в центральных клиниках, имеющий сертификат по применению малоинвазивных методик. За длительный период работы имеются хорошие результаты по их применению.
ЩИТОВИДНАЯ ЖЕЛЕЗА И БЕРЕМЕННОСТЬ (3)
При беременности у женщин появляется так называемая еще одна «эндокринная железа» — плацента, которая создает определенное состояние, необходимое для развития плода. Повышается уровень многих гормонов, которые хотя и связаны с белками, однако создают необходимый «депо-запас».
У женщин, проживающих в условиях дефицита йода, ЩЖ не может выделить гормоны про «запас» из-за отсутствия необходимого поступления йода. «Природа», ответственная за развитие плода, этого не признает и забирает в депо то, что есть у матери. Таким образом, у матери, проживающей в условиях йодного дефицита, нет достаточного количества ни гормонов, ни йода, которые необходимы для нормального развития плода и для ее собственного организма. В связи с этим, начинается стимуляция работы ЩЖ тиреотропным гормоном (ТТГ) и гормонами плаценты. Что мы получаем, если дополнительно не принимаются препараты йода, либо гормоны ЩЖ? У женщины увеличивается щитовидная железа, если имеются узловые образования, они также могут увеличиваться, появляться новые узлы, возможно их злокачественное перерождение.
Недостаточность тиреоидных гормонов оказывает влияние на развитие хронической плацентарной недостаточности — нарушение функциональной активности плаценты, что приводит к угрозе невынашивания беременности, замершей беременности.
Помимо этого, отмечено отрицательное влияние недостаточности функции ЩЖ на плод: хроническая внутриутробная гипоксия, нарушения формирования мозга (от снижения интеллекта до кретинизма), врожденный гипотиреоз, нередко поражения ЦНС (гидроцефалия), синдром Дауна и др.
Вывод: следует помнить, что многие нарушения половых желез в условиях зобной эндемии зависят от функционального состояния ЩЖ.
Помните: оценить функцию ЩЖ может опытный эндокринолог по клиническим проявлениям. Однократная оценка только уровня гормонов недостаточна и не информативна.
При планировании беременности в условиях зобной эндемии (т.е. йодной недостаточности, которая имеется в Иркутской области, Бурятии и других регионах) необходимо:
ГИПОТИРЕОЗ (снижение функции щитовидной железы) (4)
Гипотиреоз затрагивает все виды обмена веществ: белковый, водный, углеводный, жировой. Характерно поражение соединительной ткани (боли в суставах, остеопороз и др.), задержка жидкости (отеки, повышение артериального давления), угнетение функции центральной нервной системы, надпочечников, половых желез. Возможно развитие мастопатии. У детей и подростков – задержка роста, нарушение физического и полового развития: нарушение менструальной функции у девочек, отставание полового развития у мальчиков. Длительное течение гипотиреоза ведет к повышению уровня пролактина и развитию опухоли гипофиза, снижению гормональной функции надпочечников и т.д.
Причины развития гипотиреоза:
Аутоиммунные заболевания щитовидной железы связаны с нарушением функции иммунной системы на фоне йодного дефицита. Нарушения иммунной системы сопровождаются образованием веществ (антител), которые в одних случаях «убивают» клетки щитовидной железы и развивается Аутоиммунный тиреоидит (АИТ) с недостаточностью функции щитовидной железы (т.е. гипотиреозом). В итоге мы имеем как неработающие клетки, так и сохраненные, которые требуют для работы наличия йода в организме.
Диагностика:
Часто жалобы больных могут быть единственными симптомами заболевания:
При гипотиреозе повреждаются многие системы организма: сердечно-сосудистая, нервная система, опорно-двигательная, выделительная и другие.
Со стороны нервной системы: снижается восприятие и внимание, замедляется психическая активность, лабильность настроения, временами появляется чувство суетливости, внутреннего напряжения, повышенной обидчивости, ранимости. Особенно плохое самочувствие утром- ощущение внутренней пустоты, тяжести. В отличие от неврозов у больных часты жалобы на затрудненность артикуляции, неловкость движений, тяжесть в мышцах, костях, суставах. При более медленном прогрессирование заболевания отмечается: склонность к конфликтам, повышенная возбудимость — больные становятся «ворчливыми», «сердитыми», появляется неуживчивый характер. Прогрессируют психические расстройства, которые выражаются в замедлении и затруднении психического функционирования.
Пациенты отмечают прибавку веса, повышение чувствительности к холоду, изменение голоса, нарушение менструального цикла. Характерны дерматологические симптомы: выпадение волос, аллопеция, сухость кожи, гиперкератоз, повреждения ногтей. Поэтому любое заболевание кожи, волос требуют обследования функции щитовидной железы.
Заболевание может протекать и атипично или с малыми симптомами, например, с преобладанием в клиники какой-либо группы симптомов: отечного, кардиальных, симптомов со стороны нервной системы или психики, мышечной слабости.
Вариация симптомов может быть разнообразной. Часто больные лечатся у многих специалистов, не зная о своем заболевании.
Помните! Вы живете в условиях йодной недостаточности – проверять периодически функцию щитовидной железы необходимо. Но делать это нужно не на основании заключения врача УЗИ-диагностики, а врача-эндокринолога.
Лечение гипотиреоза состоит в приеме препаратов-гормонов щитовидной железы, но не как лечение, а как замещение недостаточности гормонов, которые «не додали» поврежденные клетки щитовидной железы и плюс обязательно профилактические дозы йода для функционирования клеток. У детей – чем раньше начато лечение, тем надежнее сохранится интеллектуальное развитие.
Течение заболевания прогрессирующее, в связи с чем требуется длительное наблюдение и коррекция дозы гормонов.
ДИФФУЗНЫЙ ТОКСИЧЕСКИЙ ЗОБ
К еще одним аутоиммунным заболеваниям относится Диффузный токсический зоб. При этом заболевании образуются антитела, стимулирующие работу клеток ЩЖ, в результате в избыточном количестве синтезируются и поступают в кровь тиреоидные гормоны. Такое состояние получило название тиреотоксикоз. Характерные симптомы тиреотоксикоза: повышенная возбудимость, сердцебиение, потливость, снижение веса, дрожь в руках и в теле, у пожилых людей – беспричинный срыв сердечного ритма.

Лечение. Существуют три метода лечения этого заболевания: это назначение препаратов, «блокирующих» выработку гормонов ЩЖ; оперативное лечение; терапия радиоактивным йодом.
Необходимо серьезно отнестись к этому заболеванию, поскольку нарушение схемы приема препаратов, недоступность частого контроля у эндокринолога, длительное лечение (непрерывность лечения до года), необоснованное сочетание лечения препаратами, блокирующими функцию щитовидной железы с гормонами ЩЖ дает частые рецидивы заболевания.
ПОДОСТРЫЙ ТИРЕОИДИТ (5)
Провоцирующим фактором является инфекция. Клиническая картина: боли в области шеи (обычно в области щитовидной железы) с иррадиацией в затылок, верхнюю и нижнюю челюсть, высокая температура и др.

Лечение – применение гормонов коры
надпочечников (преднизолон).
У нас разработана методика (Зыбиной В.Д.)
– локального введения гормонов, что позволяет
использовать малые дозы гормонов
и короткий период лечения.
ОФТАЛЬМОПАТИЯ ИЛИ ПУЧЕГЛАЗИЕ
Часто развивается на фоне заболеваний щитовидной железы.
Необходимо обследование у эндокринолога.
Зыбина В.Д.
Доцент, к.м.н.