Зуд при кольпите чем лечить
Кольпит
Согласно статистике, каждая вторая девушка, пришедшая на прием гинеколога, хотя бы раз в жизни сталкивалась с таким интимным заболеванием, как кольпит.
На начальном этапе развития инфекция не является опасной, но отсутствие своевременной квалифицированной медицинской помощи или самолечение могут привести к возникновению серьезных осложнений.
Причины заболевания
В зависимости от того, что является причиной кольпита, можно выделить специфический, то есть вызванный инфекционным агентом, и неспецифический, вызванный микроорганизмами влагалища, которые в норме у здоровой женщины не вызывают проблем, но при воздействии определенных факторов начинают интенсивно размножаться, вызывая неприятные ощущения и приводя к патологическим процессам.
Важно правильно определить причину, вызвавшую воспалительный процесс и назначить соответствующее лечение, точно направленное на устранение проблемы.
Выделяют следующие наиболее распространенные причины вагинита:
● Инфекции, передающиеся половым путем.
Обширная группа заболеваний вызвана инфекциями, приобретенными при незащищенном половом контакте.
Существуют микроорганизмы, которые могут быть переданы данным способом от инфицированного партнера через слизистые оболочки, но не несут никакого вреда здоровому человеку, так как его иммунная система подавляет размножение патогенной микрофлоры.
Однако, если имеют место особо патогенные микроорганизмы, а также при снижении иммунитета, наличии микротравм или сопутствующих заболеваний, развивается воспалительный процесс.
Кольпит могут вызвать сифилис, хламидиоз, гонорея, трихомониаз, вирус папилломы человека, уреаплазмоз и многие другие.
Самым надежным вариантом профилактики вагинита в данном случае является использование методов барьерной контрацепции при сексуальном контакте.
● Повреждения слизистой оболочки влагалища.
Слизистая оболочка играет очень важную роль барьера, препятствующего попаданию микроорганизмов в толщу стенок влагалища. Ее травмирование может произойти как при половом контакте, так и медицинскими инструментами при неправильно проведенных манипуляциях. Через микротравмы бактерии и микроорганизмы проникают в ткани и размножаются там, вызывая воспаление.
С кровью во влагалище поступает не только кислород, но и множество питательных веществ, обеспечивающих нормальное функционирование слизистой оболочки. При нехватке микроэлементов, она истончается, не производит достаточное количество естественных выделений, что приводит к образованию микротравм.
Правильное функционирование эндокринной системы отвечает в том числе и за достаточное производство естественного секрета влагалища и своевременное обновление слизистой оболочки. При заболеваниях яичников, щитовидной железы, поджелудочной железы и надпочечников в организме женщины происходит гормональный дисбаланс, который может привести к воспалительным процессам во влагалище.
Длительный прием антибактериальных препаратов широкого спектра действия может привести к нарушению микрофлоры влагалища. Действие антибиотиков заключается в том, что они уничтожают все патогенные микроорганизмы, но вместе с ними они убивают и полезные бактерии, которые составляют естественную микрофлору.
● Слабая иммунная система.
Иммунитет играет важную роль в организме человека, с точностью идентифицируя патогенные микроорганизмы и устраняя их. После хирургических вмешательств, длительного приема антибиотиков, авитаминоза, общего истощения организма и перенесенных заболеваний иммунная система ослабевает и становится не способна отражать атаки инфекций, что провоцирует кольпит.
Виды кольпита
В зависимости от причины, вызвавшей кольпит, можно выделить несколько видов. Каждой форме болезни присущи разные проявления, сроки выздоровления и риски развития осложнений, поэтому подход к лечению должен подбирать персонально.
Кандидозный кольпит
Вид инфекции, называемой “молочница”, провоцирует грибок Candida. Эти грибки могут обитать в организме годами, не вызывая неприятных ощущений, а некоторые факторы могут спровоцировать их интенсивный рост и привести к воспалению. Кандидозный кольпит возникает как в результате незащищенного секса, так и при ослабленном иммунитете, дисбактериозе, антибактериальной терапии.
Атрофический кольпит
Чаще всего появляются у женщин после наступления естественной менопаузы, когда снижается количество эстрогенов, из-за чего эпителий влагалища становится недостаточно увлажнен, он истончается, появляются микротрещины. Для женщины кольпит сопровождается массой дискомфортных ощущений, сухостью, зудом, болью во время полового акта.
Атрофический кольпит может встречаться и у девушек, перенесших операцию по удалению яичников или матки, и после приема некоторых медикаментов.
Трихомонадный кольпит
Связан с инфицированием микроорганизмом Trichomonas vaginalis. Передача инфекции происходит во время полового акта с зараженным партнером без использования средств барьерной контрацепции.
На раннем этапе развития заболевания оно легко диагностируется и лечится. Но запущенная стадия может привести к хронизации болезни, вылечить которую составляет большую проблему. В этом случае периоды обострения, сменяются короткими периодами ремиссий.
Трихомонадный кольпит опасен тем, что при отсутствии грамотного и своевременного лечения приводит к опасным осложнениям, в том числе к бесплодию.
Возбудители инфекции
Среди факторов, которые провоцируют условно-патогенные микроорганизмы стать возбудителями болезни, можно выделить следующие:
● Частое использование ежедневных прокладок;
● Ношение нижнего белья из искусственных материалов;
● Обтягивающая одежда, не дающая возможность вентилирования половых органов;
● Несоблюдение регулярной интимной гигиены;
● Ослабление иммунной защиты организма вследствие стрессов, приема антибиотиков, авитаминоза, недостаточного питания;
Симптомы
Признаки данного заболевания могут быть самыми разными, в зависимости от причины его возникновения и стадии развития. На более поздних стадиях у больной может наблюдаться повышение температуры тела, головные боли, общее недомогание. А на начальном этапе болезни самыми частыми проявлениями являются запах из влагалища, нездоровые выделения, болезненные ощущения как при половых контактах, так и в обычной жизни.
Выделения из влагалища
Выделения при вагините никак не связаны с фазой менструального цикла. При кандидозе они белого цвета, имеют неоднородную творожистую текстуру. Для трихомониаза характерны серо-зеленые выделения, а при бактериальной форме они пенистые, однородной консистенции.
Запах
Часто признаком размножения патогенной микрофлоры во влагалище является запах. Он может быть разным в зависимости от конкретного вида микроорганизмов. Его появление связано с тем, что в процессе жизнедеятельности бактерии разлагают различные вещества, выделяя газ, который в свою очередь и обладает запахом.
При воспалении стенок влагалища нередко отмечают болезненные ощущения во время полового акта. Также боль может возникать при мочеиспускании, когда вещества, содержащиеся в моче, раздражают и без того раздраженные слизистые оболочки. Часто женщины жалуются на присутствие жжения и зуда, а боль характерна для воспалений, в результате механических повреждений.
Диагностика заболевания
При диагностике кольпита задача врача заключается не только в выявлении болезни, но и в установлении фактора, спровоцировавшего ее появления. Обычно уже на первом приеме врач-гинеколог может заподозрить заболевание по жалобам пациентки и осмотру в гинекологическом кресле.
Для более точной диагностики проводится кольпоскопия, УЗИ органов малого таза, ректальное обследование, позволяющее обнаружить различные новообразования в прямой кишке. Мазок из влагалища на цитологию позволит определить характер воспалительного процесса, а с помощью бактериологического анализа можно выявить конкретный вид микроорганизмов.
При необходимости доктор также назначает сдачу общего анализа крови и мочи и анализа крови на гормоны.
Профилактика
Для профилактики кольпита следует соблюдать ряд правил:
● Регулярные обследования у гинеколога для выявления нарушений на начальных стадиях их возникновения.
● Уход за оболочкой влагалища, включающий в себя соблюдение правил личной гигиены, частую смену нижнего белья, правильное использование туалетной бумаги.
● Прием антибактериальных средств исключительно по назначению врача и, при необходимости, сочетание их с приемом препаратов, которые поддержат микрофлору слизистой в нормальном состоянии.
● Укрепление иммунной системы.
Лечение кольпита
Правильное лечение должно включать в себя не только устранение тревожащих симптомов, но и избавление от причины патологии. Последнее входит в компетенцию этиотропной терапии. Она основана на применении противогрибковых, антибактериальных или противовирусных препаратах.
Для лечения неспецифического кольпита назначается прием комбинированных лекарств для уничтожения нескольких видов инфекций. Местная терапия заключается в наружном использовании различных антисептиков и других медикаментов в виде спринцевания или смоченных вагинальных тампонов.
Не стоит забывать, что, если вагинит связан с приобретением инфекционного агента при половом контакте с зараженным партнером, нужно проводить лечение обоих партнеров одновременно.
Рекомендуется на время терапии отказаться от половых связей до полного выздоровления.
Чем опасен кольпит
Кольпит не является опасным заболеванием, если своевременно начать его лечение. Если же женщина пренебрегает медицинской помощью, заболевание может перейти в хроническую форму, что значительно ухудшит качество жизни.
При неправильном лечении вагинита, он может перейти в эндометрит, уретрит или эрозию шейки матки. Также кровоточащие микротрещины на стенках влагалища служат открытыми вратами для приобретения новых патогенных микроорганизмов, осложняющих процесс лечения.
Какие могут быть осложнения
Отсутствие должного внимания к проблеме и своевременного обращения за медицинской помощью может привести к серьезным осложнениям при кольпите таким как проблемы с зачатием, невынашивание ребенка, бесплодие и внематочная беременность.
Также есть вероятность, что воспалительный процесс перейдет другие органы малого таза, спровоцировав другие серьезные заболевания. Поэтому регулярное посещение гинеколога и внеплановая консультация при подозрении на патологию крайне необходимы для профилактики кольпита.
Атрофический вагинит — болезнь женщин “за 50», которая лечится интимом
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/01/vaginit.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/01/vaginit.png?fit=824%2C550&ssl=1″ />
Вагинальная атрофия (атрофический вагинит) — это истончение, высыхание и воспаление стенок влагалища из-за того, что в организме вырабатывается меньше женского гормона — эстрогена. Вагинальная атрофия возникает чаще всего после менопаузы.
| Прием гинеколога с высшей категорией | 1000 руб. |
| Консультативный прием врача по результатам анализов, по результатам УЗИ | 500 руб. |
| Расширенная кольпоскопия | 1500 руб. |
| Амино-тест на бактериальный вагиноз | 300 руб. |
| Медикаментозный аборт (все включено) | 4500 |
| Запись по телефону: 8-800-707-15-60 (бесплатный звонок) |
| *Клиника имеет лицензию на удаление новообразований |
Для многих женщин вагинальная атрофия не только делает половой акт болезненным, но также приводит к расстройству мочеиспускания. Из-за взаимосвязанной природы вагинальных и мочеполовых симптомов этого состояния, эксперты сходятся во мнении, что более точный термин для вагинальной атрофии и сопровождающих ее симптомов — «мочеполовой синдром менопаузы».
Простые, эффективные методы лечения мочеполового синдрома менопаузы — вагинальной атрофии и ее мочевых симптомов — доступны. Снижение уровня эстрогена приводит к изменениям в организме, но это не означает, что женщина должна жить с дискомфортом.
Симптомы вагинальной атрофии
При умеренном или тяжелом мочеполовом синдроме менопаузы наблюдаются следующие признаки и симптомы:
Когда обратиться к врачу
По некоторым оценкам, почти половина женщин в постменопаузе испытывает мочеполовой синдром менопаузы, хотя обращаются за лечением немногие. Женщины смиряются с симптомами или стесняются обсуждать их с гинекологом. А зря! Эта патология устраняется без хирургического вмешательства.
Запишитесь на прием к специалисту, если вы испытываете болезненные симптомы при половом акте, которые не разрешаются с помощью вагинального увлажнителя или смазки на водной основе. Также вам нужен гинеколог, если присутствуют вагинальные симптомы, такие как необычное кровотечение, выделения, жжение или болезненность.
Причины атрофического вагинита
Мочеполовой синдром менопаузы вызван снижением производства эстрогена. Уменьшение эстрогена делает влагалищные ткани более тонкими, сухими, менее эластичными и более хрупкими.
Упадок уровня эстрогена происходит:
Признаки и симптомы мочеполового синдрома менопаузы могут начать беспокоить в течение многих лет, предшествующих менопаузе, или могут не стать проблемой, пока не наступит менопауза.
Хотя это частое заболевание, не все женщины в период менопаузы испытывают мочеполовой синдром менопаузы. Некоторым помогают сохранить здоровые ткани влагалища регулярные сексуальные отношения с партнером.
Факторы риска
Определенные факторы могут способствовать возникновению мочеполового синдрома менопаузы. В этот круг входит:
Осложнения
Увеличивают риски развития следующих проблем со здоровьем:
Профилактика
Помогут предотвратить мочеполовой синдром менопаузы регулярные половые контакты с партнером. Сексуальная активность увеличивает приток крови к влагалищу, что помогает поддерживать здоровье тканей органа.
Диагностика
Диагностика атрофического вагинита может включать в себя:
Лечение
Для лечения мочеполового синдрома менопаузы с легкими симптомами гинеколог может сначала дать рекомендации:
Беспокоящие симптомы, которые не улучшаются при безрецептурном лечении лечатся следующими методами:
Актуальные эстрогены
Вагинальная эстрогенная терапия бывает в нескольких формах. Поскольку все они работают одинаково хорошо, лечащий врач может решить, какой из них лучше.
Системная терапия эстрогенами
Если сухость влагалища связана с другими симптомами менопаузы, такими как умеренные или сильные приливы, гинеколог предложить таблетки эстрогена, пластыри или гель, или эстрогенное кольцо с более высокой дозой.
Вместе с эстрогеном, если не удалена матка (гистерэктомия), назначается прогестин. Часто предпочтительным является оральный прогестерон, который химически идентичен гормону, который вырабатывает организм (биоидентичный). Также неплохо работают комбинации с эстроген-прогестиновыми пластырями.
Если отсутствует матка, можно использовать только эстроген. Поговорите с гинекологом, чтобы решить, является ли гормональное лечение подходящим, принимая во внимание любые медицинские проблемы и семейную историю болезни.
Другие методы лечения
Ученые работают над разработкой других методов лечения мочеполового синдрома менопаузы из-за опасений по поводу долгосрочного потенциала даже небольших доз эстрогена для увеличения риска рака молочной железы и эндометрии.
Если ранее был рак молочной железы
Если в анамнезе присутствует рак молочной железы, важно сообщить об этом лечащему врачу и рассмотреть следующие вопросы:
Образ жизни и домашние средства
Если женщина испытывает сухость или раздражение влагалища, она может почувствовать облегчение, если:
Альтернативная медицина
Некоторые альтернативные лекарства используются для лечения сухости и раздражения влагалища, связанных с менопаузой, но лишь немногие подходы подтверждаются данными клинических испытаний.
Интерес к комплементарной и альтернативной медицине растет, и ученые работают, чтобы определить преимущества и риски различных альтернативных методов лечения атрофического вагинита. Но прежде чем принимать какие-либо травяные или диетические добавки для симптомов перименопаузы или менопаузы, необходимо обязательно посоветоваться с гинекологом.
Вы должны понимать, что Управление по контролю за продуктами и лекарствами не регулирует продажу растительных добавок, и некоторые из них могут быть опасными или взаимодействовать с другими лекарствами, которые принимались ранее, подвергая риску здоровье.
Подготовка к встрече с гинекологом
Что нужно сделать, чтобы как следует подготовиться к консультации:
Вот некоторые основные вопросы, которые можно задать лечащему врачу:
Что можно ожидать от врача?
Лечащий врач задаст вопросы о ваших симптомах и сможет оценить гормональный статус. Вопросы, которые может задать врач, включают следующий перечень:
После беседы с гинекологом и сдачи анализов нужно строго выполнять все рекомендации врача, и тогда вагинальная атрофия обязательно отступит.
Кольпит у женщин: лечение и симптомы
Кольпит или вагинит – это воспаление слизистой оболочки влагалища. Патология является одним из наиболее распространенных заболеваний женских наружных половых органов. В клинической практике наиболее часто встречается специфический вагинит, вызванный половыми инфекциями. Неспецифический кольпит, являющийся результатом активации условно-патогенной флоры, нечастый диагноз, ассоциированный, в основном, со снижением иммунитета.
Классификация
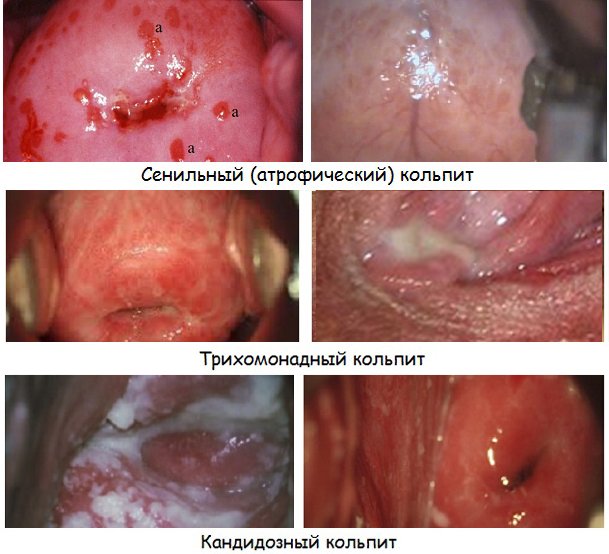
Специфический кольпит диагностируется при туберкулезном воспалении влагалища, а также при попадании на его слизистую оболочку бактерий, передающихся половым путем. Он может быть вызван хламидиями, гонококками, трихомонадами, трепонемами, гарднереллами, а также комбинациями этих возбудителей.
Неспецифический кольпит вызывается активацией условно патогенной флоры, которая в норме присутствует в организме. Нарушение нормальной микрофлоры влагалища приводит к тому, что воспаление возникает под воздействием стафилококка, кишечной палочки, протея, грибов рода Кандида и прочих возбудителей.
Неинфекционный кольпит представляет наименее численную группу заболевания. В таких случаях воспаление возникает при аллергии, раздражении латексом, тампонами или растворами для спринцевания.
Исходя из характера протекания воспалительного процесса, различают следующие виды:
Острый кольпит диагностируется при выраженной клинической картине заболевания, которое протекает не больше двух недель. Это наиболее частая форма, диагностируемая у 70-80 процентов пациенток.
Подострый кольпит представляет собой стадию заболевания, через которую процесс переходит в хроническую форму. Данная стадия развития определяется при вялотекущем воспалении сроком от двух недель до двух месяцев.
Причины и механизм развития
Непосредственными причинами специфического воспаления являются бактерии, которые передаются половым путем. Это происходит при частой смене партнеров, незащищенном акте и случайных сексуальных связях. Попадая на стенки влагалища, патогенные микроорганизмы проникают внутрь эпителиальный клеток, вызывая характерный воспалительный процесс. Иногда он проявляется не сразу, а через определенный отрезок времени, называемый инкубационным периодом. Это существенно усложняет поиск источника заражения и восстановления всей инфекционной цепочки.
Немного сложнее происходит развитие неспецифического вагинита. Микрофлора влагалища у здоровой женщины представлена сочетанием доброкачественных бактерий (палочек Додерляйна) и условно-патогенных микроорганизмов. Последние представлены в меньшем количестве, поэтому их наличие не сопровождается никакой клинической симптоматикой. Существует целый ряд предрасполагающих факторов, которые приводят к уменьшению количества палочек Додерляйна и активации условно-патогенной флоры. Они и вызывают неспецифический кольпит у женщин:
Механические, химические или физические повреждения слизистой оболочки.
Врожденные или приобретенные анатомические особенности наружных половых путей.
Заболевания эндокринной системы, приводящие к нарушению гормонального баланса.
Длительный бесконтрольный прием антибиотиков, влияющих на нормальную микрофлору.
Нарушения питания слизистой оболочки, что отмечается в старческом возрасте и имеет название атрофического кольпита.
Местные аллергические реакции слизистой оболочки на презерватив, мази, тампоны, свечи.
Несоблюдения правил интимной гигиены.
Нарушения иммунитета различной природы.
Неинфекционный кольпит, который может быть вызван некоторыми перечисленными факторами (раздражение, аллергия), протекает под видом местной воспалительной реакции. При этом не происходит нарушения нормальной микрофлоры влагалища.
Отдельную группу представляет собой воспаление, возникающие после аборта, родов или операций. В его развитии принимает участие раздражение половых путей, которое накладывается на нарушенную микрофлору при ослабленном иммунитете. В некоторых источниках послеродовой кольпит рассматривают как отдельную нозологию, требующею специального подхода.
Клинические проявления отличаются в зависимости от стадии воспалительного процесса. Наиболее яркой клиническая картина является при острой форме воспаления влагалища, когда женщины обнаруживают следующие симптомы:
Патологические выделения из половых путей. Нередко по их характеру можно предварительно установить природу заболевания. Белые творожистые выделения характерны для грибкового воспаления слизистой оболочки. Оно встречается наиболее часто, поэтому такой симптом знаком практически каждой женщине. Зеленоватые выделения с рыбным запахом присущи гарднерелез, а пенистые желто-зеленые – трихомонаде. При гонорее и хламидиях развивается гнойный кольпит, который в последнем случае может сопровождаться еще и кровянистыми выделениями.
Зуд и жжение во влагалище или его преддверии – части наружных половых органов, располагающейся между малыми половыми губами и входом во влагалище.
Боль внизу живота и области влагалища, которая усиливается после или во время сексуального акта, при физических нагрузках или во время мочеиспускания.
Частые позывы к мочеиспусканию. В тех случаях, когда они являются непродуктивными, их называют ложными или императивными.
При визуальном осмотре женщина может увидеть такие признаки кольпита, как покраснение и отек наружных половых органов.
Тяжелые формы заболевания приводят к глубокому поражению стенок влагалища, распространению воспалительного процесса на шейку матки или мочевой пузырь. Это может сопровождаться повышением температуры тела, общей слабостью, потливостью и недомоганием.
При хроническом течении воспаления клиника острого вагинита чередуется с бессимптомными периодами ремиссии. Нередко повторяющиеся обострения приводят к астено-невротическому синдрому. В таких случаях вагинальный кольпит приводит к раздражительности, бессоннице, упадку сил, а иногда даже к тяжелой депрессии.
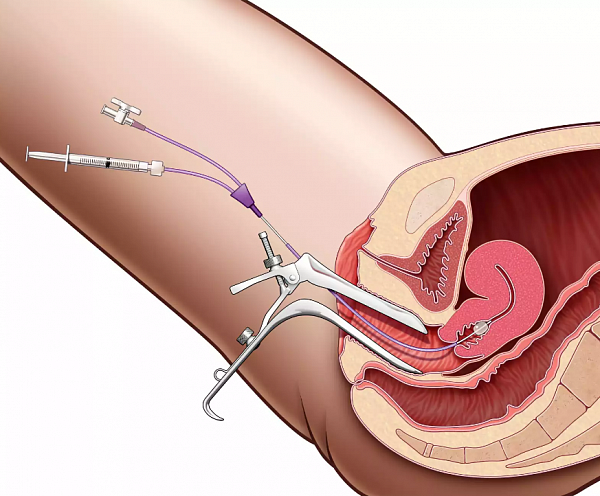
Визуальный осмотр наружных половых органов (клитора, половых губ, устья мочеиспускательного канала). В пользу вагинита может свидетельствовать наличие отека, покраснения кожи и слизистых оболочек, трещины и изъязвления.
Бимануальное исследование, заключающееся в пальпации матки и ее придатков, проводится для выявления осложнений вагинита, а также сопутствующих заболеваний внутренних половых органов.
Осмотр влагалища и шейки матки в зеркалах. Это базовое исследование в гинекологии позволяет рассмотреть слизистые оболочки, отметить наличие воспаления, а также оценить характер выделений. Осмотр в зеркалах позволяет установить очаговый или диффузный характер вагинита.
Кольпоскопия – осмотр слизистой влагалища под многократным увеличением. Она дает возможность визуализировать незаметные глазу признаки воспалительного процесса и сделать фото пораженной зоны. При кольпоскопии проводится ряд химический реакций с секретом влагалища, благодаря чему можно установить характер воспаления.
Перечисленные методики обследования дают возможность диагностировать воспалительный кольпит и установить предположительную причину заболевания. Для подтверждения последней проводится ряд лабораторных исследований:
Микроскопия влагалищных выделений в некоторых случаях дает возможность установить причину воспаления. Часто на основании ее результатов назначается антибактериальная терапия.
Бактериологический посев выделений на питательную среду. Этот метод позволяет точно определить возбудителя и его чувствительность к антибиотикам. Основной недостаток исследования – продолжительность. Нередко для получения результатов требуется до 7 дней. За это время, при правильном лечении, болезнь может уже регрессировать.
Полимеразная цепная реакция (ПЦР)дает возможность в кратчайшие сроки установить причину воспаления. Точность диагностической процедуры приближается к 100%. Но высокая стоимость исследования не позволяет ему обрести широкое клиническое распространение.
Мазок на цитологию и УЗИ органов малого таза могут быть использованы как вспомогательные процедуры для выявления осложнений.
Помимо специфических методов исследования, женщины должны сдать общий анализ крови, мочи, анализы на ВИЧ и сифилис. Это входит в перечень обязательных исследований и нередко помогает врачу при назначении терапии.
Лечение направлено на ликвидацию возбудителя и восстановление нормальной микрофлоры влагалища. Самолечение часто заканчивается неполным выздоровлением и хронизацией процесса. Это может приводить к серьезным последствиям, вплоть до инфекции внутренних половых органов и развития бесплодия. Курс лечения может быть прописан только гинекологом после комплексного обследования.
Главным направлением в лечении является устранение возбудителя. Терапию должна получать не только больная женщина, но и ее половой партнер, который, вероятнее всего, является носителем инфекции, даже если она не имеет клинических проявлений.
Бактериальный кольпит, вызванный неспецифической или некоторыми видами специфической флоры, лечится антибиотиками. Поскольку выявление возбудителя на ранних стадиях заболевания затруднено, терапию начинают с антибиотиков широкого спектра действия. В гинекологической практике наиболее распространенными и эффективными считаются азитромицин, доксициклин, тетрациклин, цефапексим.
При клинической картине трихомонадного вагинита используются противопротозойные средства (метронидазол). Нередко их применяют в комплексе с антибиотиками.
Кандидозный вагинит, широко известный как «молочница», хорошо отвечает на терапию противогрибковыми препаратами (флуконазол, кетоконазол).
Редкие случаи вирусного воспаления требуют назначения противовирусных средств (ацикловир, интерферон).
Антибиотики и противовирусные препараты чаще назначаются в виде таблеток, а противогрибковые средства – вагинальных свечей. Тяжелые инфекции половых путей могут требовать инъекционной терапии.
Средства для восстановления микрофлоры
Залогом успешного лечения является не только устранение возбудителя, но и восстановление нормальной микрофлоры влагалища. Это повышает защитные свойства организма и препятствует рецидиву заболевания. Среди множества бактериальных препаратов предпочтение следует отдавать лекарственным средствам в виде свечей. Оказывая местное воздействие, они обладают достаточной эффективностью. Среди распространенных препаратов можно выделить ацилак, вагилак, лактобактерин и бификол.
На стадии выздоровления хорошие результаты наблюдаются после использования физиотерапии. Она уменьшает воспалительный процесс и стимулирует восстановления нормального эпителия слизистой оболочки влагалища. Среди физиотерапевтических процедур используют УФ-облучение, УЧВ, ультрафонофорез и СМВ-терапию.
Во время лечения женщине необходимо придерживаться ряда рекомендаций, которые могут ускорить процесс выздоровления:
Необходимо ежедневно проводить гигиенические процедуры интимной зоны растворами антисептиков. Можно использовать как натуральные компоненты (отвар ромашки), так и лекарственные средства.
Во время лечения необходимо полностью исключить половые контакты, поскольку это служит дополнительным раздражающим фактором для слизистой оболочки влагалища.
Рекомендуется использовать нижнее белье из натуральных материалов, ежедневно менять его, стирать антиаллергенным порошком и обязательно гладить перед надеванием.
В период лечения женщине необходимо придерживаться диеты с исключением острых, соленых продуктов и алкогольных напитков. В рационе должны преобладать кисломолочные продукты, свежие овощи и фрукты, обогащенные витаминами.
При неосложненном течении заболевания, курс лечения не превышает 7 дней. По исчезновению клиники заболевания, на 5 день после менструации должны быть взяты мазки из влагалища. При наличии бактериального роста патогенной флоры, женщинам показан курс профилактического лечения.

Половые отношения должны происходить с постоянным партнером. При смене сексуального партнера обязательно необходимо пользоваться барьерными средствами контрацепции – презервативами.
Соблюдение правил интимной гигиены. Современные гели могут содержать большое количество синтетических веществ, способных вызвать аллергию. Необходимо с осторожностью применять новые интимные гели, отдавая предпочтение натуральным продуктам.
Контрацептивы, тампоны, гели, свечи также могут быть причиной аллергической реакции. Предпочтение следует отдавать натуральным компонентам и производителям с мировым именем.
Регулярные профилактические осмотры у гинеколога являются залогом женского здоровья. Независимо от наличия или отсутствия проблем со здоровьем половых органов, женщины ежегодно должны обследоваться у гинеколога.
Подводя итог, необходимо отметить, что кольпит – частое заболевание половых органов, которое может быть вызвано большим количеством возбудителей, чему способствует еще большее количество факторов риска. Вагинит может вызвать восходящую инфекцию внутренних органов, имеющую серьезные последствия для репродуктивного здоровья. Лечение заболевания не всегда эффективно. Часто оно имеет хроническое течение с постоянными рецидивами. В таких условиях на первое место выходит профилактика кольпита, которая может предостеречь от неприятных симптомов и длительного лечения. Каждая женщина должна следить за своим здоровьем, соблюдать интимную гигиену и проходить регулярные осмотры у гинеколога.




