Что болит где солнечное сплетение у человека
О чем может сказать тревога?
В жизни все спокойно и, при первом рассмотрении, причины для беспокойства нет, но вдруг наступает необъяснимое чувство тревоги и страха. На первых порах оно редкое и неощутимое, но со временем проявления становятся все чаще, а реакция все сильнее. Возможно, каждый случай возникновения тревоги сопровождается физическим ощущением: болью в груди, области шеи, живота, по всему телу пробегает дрожь или резко бросает в пот. В этот момент силой разума невозможно подавить внезапно возникший страх, но он сам собой стихает, так и не дав разобраться, в чем были причины тревоги.
Тревога, тревожность или страх
Каждое из этих близких по ощущениям чувств (тревога, тревожность, страх) имеет под собой разную основу, но их проявления схожи. Все они заставляют человека переживать негативные эмоции, неприятные, выматывающие. Они способны лишить сил, повлиять на социальную жизнь человека, мешать сосредоточиться, пробудить ощущение беззащитности, растерянности, одиночества.
Самая сильная и объяснимая эмоция из этой группы – страх. Это ощущение возникает в ответ на реальную опасность, на ситуацию, которая случалась в прошлом, или когда человеку известен опыт негативного развития событий в подобных обстоятельствах. Страх помогает человеку избежать реальной опасности, предупреждает, заставляет собрать все силы для борьбы с предстоящим негативным событием. Страх может охватывать человека при виде собаки, если он когда-либо ранее от нее пострадал или видел, как она напала на другого человека. Он может быть также и не связан с физическим страданием, например, человек молчит, потому что испытывает страх быть непонятым своим собеседником.
В отличие от страха, чувство тревоги не имеет обоснованных явных причин. Это чувство может овладевать накануне совещания, когда ответственный специалист хорошо подготовился, имеет ответы на все прогнозируемые вопросы, но его пугает неизвестность. Ведь ему неизвестно, как пройдет совещание, какие дополнительные вопросы будут подниматься и сможет ли он на них ответить. Тревога овладевает, когда сотрудника, как это часто бывает, вызывает руководитель без объяснения причин. Еще нет повода для страха, ведь человек не может знать, о чем пойдет разговор, но тревожная неопределенность заставляет переживать, испытывать физический дискомфорт.
В личной жизни чувство тревоги и беспокойства может возникать в легких предчувствиях и подозрениях, что супруг изменяет. Нет доказательств измены, но и нет уверенности в честности любимого человека. В эти моменты часто наступает тревога за будущее отношений, семьи, детей, свое собственное.
Тревоги постоянно сопровождают человека на протяжении всей жизни. Экзамены в школе, институте, прием на работу, ожидание приема врача, задержавшегося с прогулки подростка – все это поводы для тревоги, имеющие под собой основания, причины. Человек, глядя на текущую ситуацию, предполагает последствия, опираясь на свой собственный или чужой опыт.
Тревожность – это неадекватное возникновение приступов тревоги. Оно носит беспричинный характер, не имеет объективных внешних предпосылок. Беспричинная тревога может возникать в определенное время суток, чаще всего ночью, или носить ситуационный характер, например, по пути на работу. Человек при этом не может связать появление этого чувства с какими-либо мыслями, словами, событиями, обстановкой.
С приступами тревожности сложно справиться, понять, преодолеть, их трудно, практически невозможно побороть самостоятельно, поскольку их причину не найти на поверхности. Корень тревожности в индивидуальном бессознательном, в прошлом или в переживаниях о будущем.
При ощущении частых приступов тревожности не стоит откладывать обращение к специалисту. Иногда тревожность может быть лишь симптомом невроза, который поддается лечению на начальных, незапущенных стадиях. Психолог поможет разобраться, как избавиться от чувства тревоги.
Признаки тревожного состояния
Тревожность может выражаться не только в эмоциональных ощущениях, но и на физическом уровне. При наступлении очередного беспокойного состояния человек может ощущать:
Когда приступ стихает, симптомы исчезают, но остается усталость, растерянность и слабость. При повторении нескольких таких приступов стоит обратиться к психологу, который поможет расшифровать симптомы, их связи с эмоциональным состоянием, стрессами, переживаниями, проблемами или событиями.
Причины тревожности
Истоки необъяснимого волнительного состояния столь же различны, сколько и сами люди. Существует процент людей, никогда в жизни не чувствовавших ничего подобного. При этом постоянно испытывают беспричинную тревогу 10% населения планеты. Многие люди периодически подвергаются мощным волнам тревожности, причин которых они не знают, не могут понять.
Каждый человек полон потребностей, которые не всегда соотносятся с его возможностями. Иногда возможностей объективно не хватает для достижения намеченного и удовлетворения потребности. Психологическое равновесие это и есть баланс между потребностями и возможностями человека. Часто ключ к пониманию тревожного состояния именно в дисбалансе этих двух составляющих, но найти тот камень преткновения, который не позволяет реализовать возможности, достичь поставленных целей самостоятельно без объективной оценки невозможно.
Чтобы разобраться в истинных причинах постоянного чувства тревоги, стоит проанализировать прошлые события, ожидаемые наступающие, текущие отношения и состояния – все, что важно и дорого, и чему может угрожать опасность. Однако проблема самоанализа в том, что человек не может занять объективную позицию, поэтому не видит настоящих источников переживаний, ходит по кругу и все больше усугубляет свое состояние новым страхом – невозможностью справиться с тревожностью.
Чем может помочь психолог?
Тревожность – это не заболевание, если не установлена его связь с неврозами, поэтому установка диагноза и длительное лечение медикаментами не требуется. Большую помощь в сложившейся ситуации может оказать психолог. Этот специалист, как никто другой знает, как избавиться от чувства тревоги. Психолог сможет спланировать индивидуальную программу работы, выбрать программу и подходящий метод.
Действия психолога мягкие, а шаги постепенные. Он не изменяет психологическое состояние и не лечит в традиционном понимании этого слова. Психолог помогает шаг за шагом добраться до того уровня бессознательного, на котором кроется источник необъяснимого страха.
Так, например, один мужчина испытывал периодически чувство тревоги по ночам. Он не боялся темноты, грабителей или каких-либо других внезапных угроз его жизни. Его работа была стабильная, а семейная жизнь спокойна. Приступы сопровождались резкой болью в области солнечного сплетения, через считанные минуты боль проходила, а тревога отступала. Неадекватные состояния повторялись несколько раз в неделю, из-за чего мужчина не высыпался, начались реальные проблемы с физическим здоровьем, отставания от графика на работе.
После длительных клинических обследований организма и бесполезных курсов лечений, мужчина нашел в себе силы записаться на прием к психологу. В процессе общения со специалистом всплыла личная трагедия, произошедшая несколько лет назад, связанная с гибелью его первой жены. Каждый раз, засыпая, он мысленно возвращался к той ситуации и переживал ее заново, боялся за жизнь нынешней супруги и свою собственную. Психологические консультации помогли ему справиться с прошлым и обратиться к настоящему. Внезапные приступы тревожности больше не возвращались.
Признать проблему и обратиться за помощью – это сложно и просто одновременно. Решение не будет быстрым и легким, но самым сложным на этом пути всегда будет первый шаг. Если тревожность стала проблемой и влияет на привычное течение жизни, не стоит откладывать визит к специалисту.




Санкт-Петербург,
наб. реки Фонтанки, 92Б
Карта проезда
Ноет, стреляет, горит – такие эпитеты выбирают, когда описывают болевые ощущения в спине. У одних людей это – кратковременный приступ, у других – постоянный синдром, заметно снижающий качество жизни. В список самых распространенных клинических жалоб входит опоясывающая боль под ребрами и в спине. Факторов-провокаторов ее появления множество – от банального переедания до серьезных патологий, требующих срочной госпитализации. Мультифакторное происхождение симптома осложняет выбор терапевтической тактики. Назначить адекватное лечение врач может только по результатам обследования. Пройти диагностику, получить консультацию опытных специалистов приглашает медицинский центр «СмартМед».
Основные причины боли в пояснице
К сожалению, многие люди пытаются самостоятельно избавиться от боли в спине, точно не зная ее источника. Ошибочно предполагая перегрузку околопозвоночных мышц, пациенты парятся в бане, втирают согревающие мази. Подобное самолечение может быть опасно для здоровья. Поясничные боли нередко свидетельствуют о воспалениях и опухолях пищеварительной, мочевыделительной, репродуктивной системы. Со стороны спины боли в ребрах могут возникать при неврологических нарушениях, деформациях позвоночника, сбоях в работе сердца. Висцеральные боли проводятся симпатическими волокнами, которые иннервируют внутренние органы. Сигнал поступает по спинномозговым проекционным путям — из спинного мозга к ЦНС. Основные триггеры возникновения и передачи болевого импульса — это внезапное повышение давления в полых органах или растяжение их стенок (фиброзных капсул).
Шпидонов Геннадий Станиславович
Ростовский государственный медицинский университет (неврология)
Желудочно-кишечный тракт
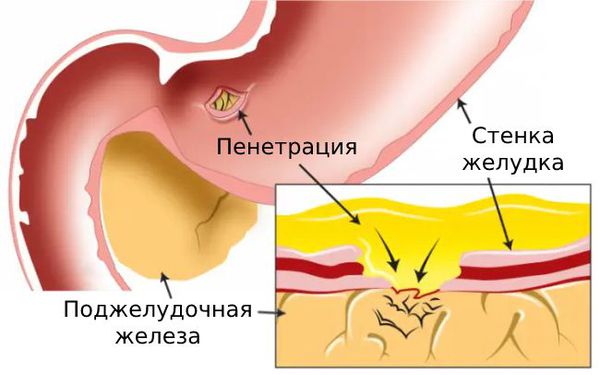
К раздражению нервов, иннервирующих ЖКТ, приводит рецидив хронических болезней. Боли в ребрах появляются при обострении:
Триггерами к развитию воспалений могут служить камни в желчном пузыре, запущенная язва двенадцатиперстной кишки, алкоголизм. Заболеть можно из-за некорректного приема стероидных гормонов, пристрастия к пище, богатой животными жирами.
Онкологическая опухоль ПЖ
Болезненно протекает рак головки поджелудочной. Новообразование локализуется преимущественно в протоках, и по мере разрастания сдавливает нервы, вызывая интенсивные рези в верхней половине живота с иррадиацией в поясницу.
Сакродинию — ноющие отраженные боли на пояснично-крестцовом уровне инициируют колит или энтероколит. Оба заболевания связаны с воспалительными процессами, протекающими в кишечнике. Сильнейшая болезненность отмечается во время приступа аппендицита. Особенно если воспаленный отросток слепой кишки (аппендикс) отличается низким или ретроцекальным, то есть задним анатомическим расположением. Кроме этого, сакродиния беспокоит при раке и мукоцеле аппендикса – аномальном расширении просвета отростка при чрезмерном накоплении слизи.
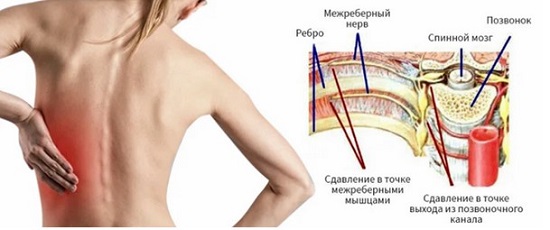
Межреберная невралгия
Спинные боли (дорсалгия) начинаются внезапно, как «прострел», распространяется по ходу грудных спинномозговых нервов, опоясывая тело. Интенсивность ощущений резко увеличивается при любых поворотах торса, кашле, глубоком вдохе. Сильно колет под ложечкой, под лопатками, в пояснице. Причиной болей в спине под ребрами становится:
Шпидонов Геннадий Станиславович
Ростовский государственный медицинский университет (неврология)
Остеохондроз и межпозвонковая грыжа
Остеохондроз – дегенеративно-дистрофические изменения суставных фиброзно-хрящевых дисков и костей. Постепенно уменьшается интервал между соседними позвонками. Они сдвигаются с анатомических позиций, пережимая сосуды, а также нервные окончания на участке их выхода из позвоночного канала. Трансформация происходит при нарушении трофики позвоночных структур из-за неправильной осанки, нерациональных физических нагрузок. Вертеброгенный болевой синдром вызван сдавливанием спинномозговых нервных корешков. Межпозвонковая грыжа – осложнение остеохондроза, характеризуется расслоением и выпиранием диска между позвонками, и еще более тяжелой компрессией спинальных корешков.
Нарушение сердечной деятельности
Жжение и боли в грудной клетке (торакалгия), с отражением в солнечное сплетение, левую руку и шею — признак приступа стенокардии или инфаркта миокарда. Состояние усугубляет физическое и эмоциональное напряжение пациента. Параллельно появляются:
Подавляющее большинство подобных случаев провоцирует коронарный атеросклероз. Из-за закупорки коронарных артерий холестериновыми бляшками сердечная мышца не получает питательных веществ и кислорода. Недостаточность кровообращения приводит к органической и функциональной неполноценности миокарда, замене работоспособной ткани на соединительные волокна. При окклюзии (абсолютной непроходимости сосуда) сердечная деятельность останавливается. Отсутствие экстренной реанимации приводит к смерти пациента.
Висцеральная опоясывающая боль в спине, в области ребер характерна для желчнокаменной болезни и воспаления желчного пузыря (холецистита). Острая резь в правом подреберье с иррадиацией под лопатку, в эпигастрий называется печеночная колика. Она возникает при остановке оттока желчи и повышении внутрипузырного давления. Причиной становится движение конкрементов, которые закупоривают желчевыводящие пути. При холецистите без камнеобразования боли инициирует заражение патогенными бактериями.
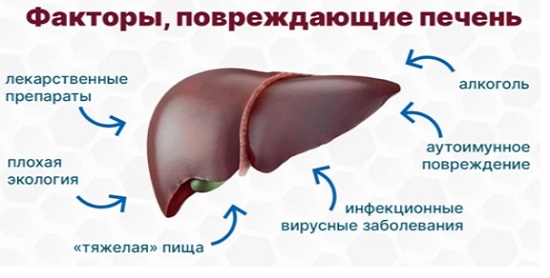
Патологии печени длительное время протекают безболезненно, поскольку в ее паренхиме нет нервных окончаний. При прогрессирующем циррозе, гепатозе боли проявляются на стадии увеличения печени в объеме. Это приводит к растяжению фиброзной оболочки, иннервируемой межреберными нервами. До появления дискомфорта в правом боку обратить внимание нужно на такие симптомы, как:
У гепатобилиарных нарушений многофакторная этиология – от генетических аномалий до погрешностей в рационе.
Гинекология
У женщин боли внизу спины сопутствуют выраженным колебаниям гормонального фона, особенно в предклимактерический и предменструальный период. Во время беременности поясницу тянет из-за увеличения массы тела, а также из-за сдавливания абдоминальных органов маткой, растущей в объеме. Люмбалгия – ноющие подострые или хронические поясничные боли, хорошо знакомы женщинам с сальпингитом, сальпингоофоритом, опущением и опухолями матки (миомой, фибромой). В крестцовый отдел отдает прогрессирующая болезненность в проекции маточных труб при внематочной беременности.
Урология
При урологических проблемах выраженная люмбалгия сопровождает:
Нестерпимые рези – почечная колика — появляются при движении конкрементов по мочеточнику. В результате камень закупоривает мочевыводящие пути, останавливая отвод урины. При этом резко повышается внутрилоханочное давление, происходит спастическое сокращение мышц мочеточника, отек паренхимы и растяжение фиброзной капсулы, где сосредоточены чувствительные рецепторы.
Панкреатит
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита

Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите

Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
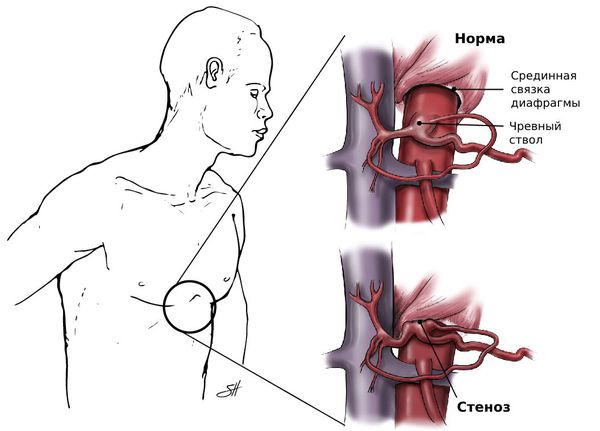
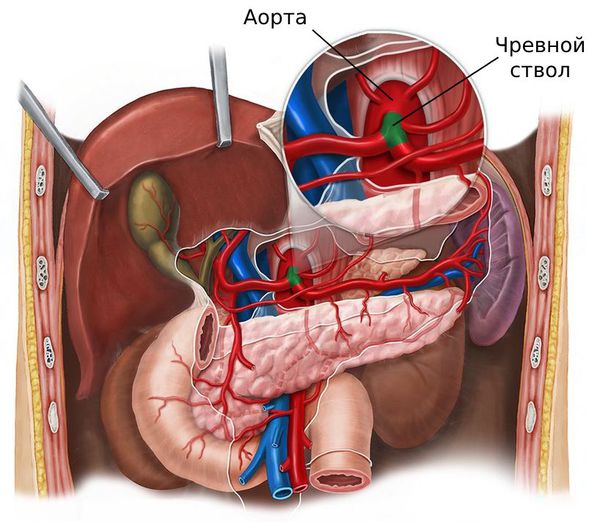
Что такое стеноз чревного ствола (синдром Данбара)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Пузанова Сергея Юрьевича, малоинвазивного хирурга со стажем в 31 год.
Определение болезни. Причины заболевания
На развитие компрессионного стеноза в первую очередь влияют врождённые анатомические особенности :
Основными факторами перехода бессимптомной формы стеноза в клинически значимую являются:
Внешний (экстравазальный) стеноз может долго протекать бессимптомно и проявиться только в пожилом возрасте с развитием генерализованного атеросклероза и образованием атеросклеротической бляшки в чревном стволе. В этом случае тактика лечения несколько отличается от тактики ведения молодых пациентов. Подробнее об этом поговорим ниже, в разделе «Лечение».
Симптомы стеноза чревного ствола
ГПОД, как правило, проявляется жгучими болями за грудиной по ходу пищевода, изжогой и отрыжкой. При желчнокаменной болезни периодически возникают приступообразные боли в правом подреберье и тошнота. Нередко развивается острое воспаление желчного пузыря, которое требует экстренной операции.
Чтобы избавить себя от ненужных операций и вовремя поставить верный диагноз, пациенту стоит в первую очередь обратиться к гастроэнтерологу и пройти дообследование.
Патогенез стеноза чревного ствола
Обычно развитие стеноза неразрывно связано с двумя анатомическими особенностями:
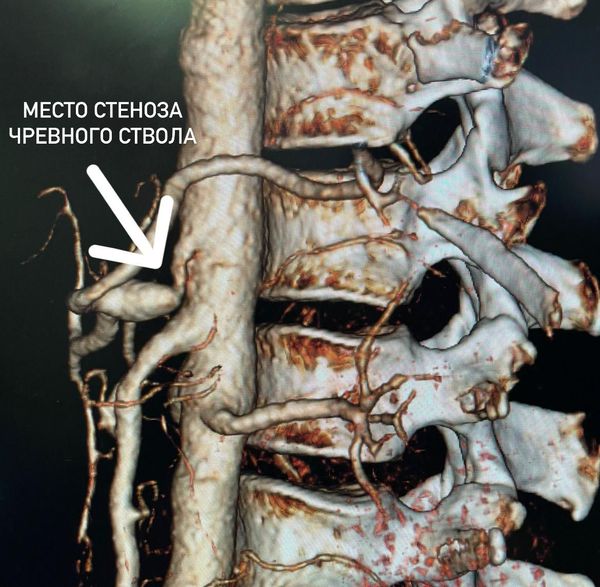
Нередко при обследовании по каким-либо смежным проблемам у пациентов выявляют гемодинамически значимый стеноз — с диаметром ствола более 70 %. Несмотря на анатомическую предрасположенность и механическую преграду, к органам всё-таки поступает достаточное количество крови, богатой кислородом, поэтому у пациента не возникают типичные признаки абдоминальной ишемии.
Другой причиной, по которой стеноз никак себя не проявляет себя, является коллатеральный (обходной) кровоток. Но он не всегда может обеспечить органы достаточным притоком крови.
Классификация и стадии развития стеноза чревного ствола
Пока у этой патологии нет единой общепринятой классификации. Множество авторов предлагали разные варианты, но они не получили повсеместного распространения.
Вместе с соавторами А. А. Спиридонов разделил развитие болезни на четыре стадии:
Осложнения стеноза чревного ствола
К осложнениям относятся клинические проявления в стадии декомпенсации:
Кроме этого, у язвенной болезни есть свои жизнеугрожающие осложнения:
Диагностика стеноза чревного ствола
Чтобы поставить верный диагноз, нужно исключить другие, более очевидные причины.
При объективном осмотре можно заметить дефицит массы тела, бледность и сухость кожи. Выслушивание стетоскопом помогает уловить систолический шум в верхней части живота: он указывает на препятствие кровотоку. При прощупывании живота возникает умеренная боль в верхних отделах.
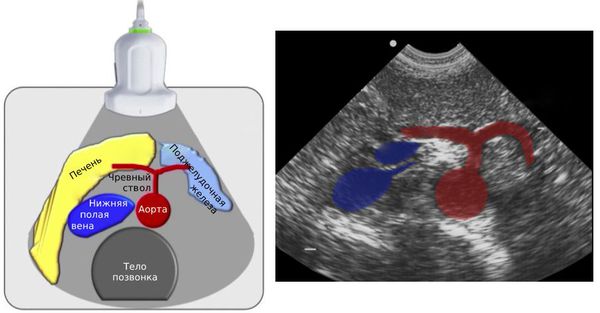
Если при сборе анамнеза и осмотре у врача возникает подозрение на компрессионный стеноз чревного ствола, он должен направить пациента на дообследование: ультразвуковое дуплексное сканирование (УЗДС), ангиографию или КТ-ангиографию непарных висцеральных ветвей брюшной аорты.
Лечение стеноза чревного ствола
Лечение стеноза бывает консервативным и оперативным. Первый вариант возможен в стадии компенсации и субкомпенсации. Он направлен на купирование симптомов. Если консервативная терапия оказалась неэффективной, пациенту назначают оперативное лечение.
Консервативная терапия
Консервативное лечение не влияет на основную причину болезни. Оно сугубо симптоматическое или направлено на сопутствующие заболевания: ГПОД или желчнокаменную болезнь.
В качестве симптоматического лечения используют различные лекарства :
Если консервативное лечение не помогает, встаёт вопрос о проведении операции.
Оперативное лечение
Чтобы выяснить, нужна ли пациенту операция, врач должен определить клиническую стадию болезни, выраженность симптомов, частоту их появления и оценить результаты обследования: УЗДС или КТ-ангиографии.
Затем нужно выбрать метод оперативного лечения:
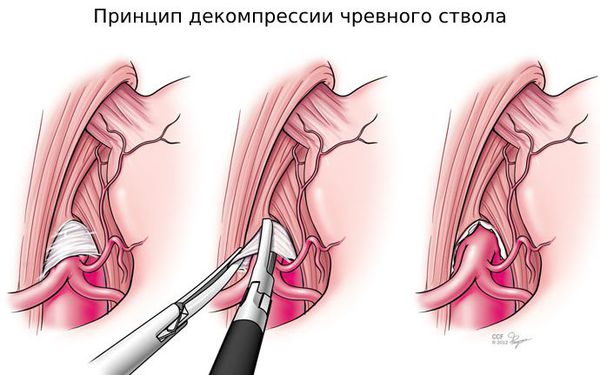
Отрытая операция — самый частый способ хирургического лечения. Чтобы добраться до чревного ствола, доктор рассекает брюшную стенку, а затем — давящие на него структуры: срединную дугообразную связку диафрагмы и ткани чревного сплетения.
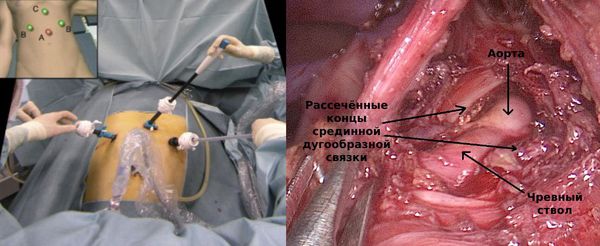
Лапароскопическая декомпрессия чревного ствола по технике выполнения принципиально не отличается от открытой операции. Разница — в менее травматичном (малоинвазивном) доступе и удобном отображении зоны вмешательства, которая видна всей операционной бригаде.
Боль в ране после такой операции менее выражена, пациент быстрее восстанавливается: в среднем 4–5 дней он находится в стационаре под наблюдением врача, а через 3–4 недели возвращается к обычной жизни и привычным нагрузкам.
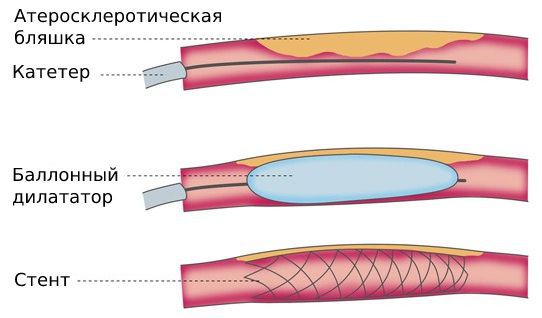
Хотя эндоваскулярные операции являются самым малоинвазивным способом лечения, они сопровождаются определёнными рисками: деформацией, переломом, миграцией стентов или тромбозом стентированной артерии.
После эндоваскулярных и реконструктивных операций нужно наблюдаться у сосудистого хирурга и постоянно принимать препараты, разжижающие кровь. Схемы приёма зависят от проведённой операции. Эти обязательные меры помогут избежать повторного стеноза.
Прогноз. Профилактика
При эффективном консервативном лечении стеноза прогноз благоприятный: пациент может спокойно работать и принимать пищу. Но если заболевание переходит в стадию декомпенсации, симптомы прогрессируют, а консервативное лечение не приносит облегчения, устранить причину можно только с помощью операции. Без неё прогноз будет неблагоприятным. Поэтому пациентам рекомендуется как можно раньше обратиться к врачу и пройти все назначенные обследования. Это поможет вовремя выявить болезнь и определить тактику лечения.
Предупредить развитие стеноза нельзя, так как это анатомическая особенность. Чтобы снизить риск развития симптомов, рекомендуется отказаться от курения, правильно, сбалансировано питаться и физически не перегружать себя.