Что будет если ввести чернила в вену
Что делать, если ребенок укололся шприцем на улице
Травмы от укола иглой
Ситуации, когда ребенок получает повреждение кожи чужим шприцем, не являются редкостью. Некоторые дети могут уколоться чужой иглой дома (например, если члену семьи регулярно вводят инъекционные лекарства), другие могут найти иглу, оставленную в парке или другом общественном месте. Научите ребенка никогда не прикасаться к игле или шприцу с иглой и рассказывать взрослому, если он их обнаружит.
Какие инфекции могут быть переданы ребенку через укол иглой?
Быстрый переход
Однако сразу следует отметить, что риски заражения этими инфекциями таким способом чрезвычайно малы. Наиболее стойким в окружающей среде возбудителем (из этих трех) является гепатит В, он же требует для заражения минимальное количество заразной крови — именно поэтому всем детям в нашей стране предлагается (и большинству вводится) прививка против гепатита В в первые полгода жизни. Вакцина имеет эффективность близкую к 100% даже при переливании зараженной крови, тем более она защитит при крошечном уколе. Вирусы гепатита С и вирусы иммунодефицита человека являются нестойкими во внешней среде, обычно быстро погибают при высыхании шприца, и если шприц выглядит несвежим — скорее всего инфекция в нем давно погибла.
Также есть небольшая вероятность заразиться столбняком через лежавший на земле шприц. Опять же, если ребенок своевременно прививается, этот риск окончательно сводится к нулю, если же прививки вводились не в полном объеме, следует обсудить тактику с вашим педиатром.
Какие факторы увеличивают риск заражения ребенка?
Как предотвратить гепатит В?
Гепатит B — наиболее вероятная инфекция, которой можно заразиться через укол грязным шприцем. Однако повторимся, общий риск заражения очень невелик. А если вы знаете точно, что человек, который использовал иглу, не болен гепатитом B (прошел тестирование в последние недели), то вам и вовсе не о чем волноваться.
Если вашему ребенку были введены все 3 дозы вакцины против гепатита В, защиту можно считать почти неуязвимой. При сомнениях в качестве вакцинации (например, график прививок был выполнен не полностью или с нарушениями сроков) можно сделать анализ крови на уровень антител к гепатиту В (), и если их уровень выше 10 мМЕ/мл — это окончательно подтвердит, что защита есть.
Если вашему ребенку еще не были сделаны все три дозы вакцины против гепатита В, или анализ крови показывает, что он не защищен, несмотря на то, что он получил все дозы вакцины (так иногда бывает, к сожалению), или мы точно знаем, что эта игла была запачкана кровью больного гепатитом В — ребенку может быть сделана инъекция специфического иммуноглобулина против гепатита В для предотвращения инфекции (готовые антитела доноров). Иммуноглобулин и доза вакцины в таких случаях вводятся одновременно, как можно скорее (в первые сутки оптимально). Врач назначит вашему ребенку еще 1 или 2 дозы вакцины, если необходимо, в течение следующих нескольких месяцев. Чтобы убедиться в том что ребенок не заразился, спустя 6 недель после травмы врач может назначить первый анализ на гепатит В (HBsAg), а через 3–12 месяцев может назначить второй такой анализ.
Как предотвратить гепатит С?
К сожалению, не существует вакцины или лекарств для предотвращения гепатита С. Однако риск того, что ваш ребенок заразится гепатитом С в результате укола грязной иглой, очень низок. Чтобы убедиться, что ребенок не заразился, ваш врач обсудит с вами сроки, в которые ребенку нужно будет сдать анализы на гепатит С, обычно сдают суммарные антитела к гепатиту С () дважды, через 6 недель от укола, и через 3–12 месяцев.
Как предотвратить ВИЧ?
Если вашему ребенку не вводили чужую кровь из шприца через иглу, риск заражения ВИЧ в результате этой травмы практически отсутствует. Однако если ребенок имеет факторы, увеличивающие риск заражения (см. выше), врач может направить ребенка в Центр по профилактике и борьбе со СПИД вашего города, где ему будет назначен и выдан бесплатно профилактический курс антиретровирусных препаратов, продолжительность такого профилактического лечения обычно составляет 1–3 месяца.
Чтобы убедиться, что ребенок не заразился, ваш врач обсудит с вами сроки, в которые ребенку нужно будет сдать анализы на ВИЧ. Обычно анализ ИФА на антитела к ВИЧ в такой ситуации сдают дважды, через 6 недель и через 3–12 месяцев.
Может ли врач сразу провести анализы, чтобы определить, инфицирован ли мой ребенок?
Анализы крови, сделанные сразу после травмы, не покажут, инфицирован ли ваш ребенок. Чтобы лабораторные смогли заметить вирус в крови ребенка, нужно чтобы вируса в крови стало достаточно много, либо чтобы организм выработал много антител к этому вирусу — только тогда мы сможем их распознать анализами. Ваш врач может проверить наличие инфекции, выполнив анализы крови примерно через 6 недель, и еще раз через 3 и более месяцев после травмы. Для этих анализов важно вернуться к врачу в эти сроки. Исследовать сам шприц, тем более после того как на него попала кровь вашего ребенка — бесперспективно.
Как предотвратить травмы от укола иглой?
Учите ребенка никогда не прикасаться к иглам и шприцам и всегда рассказывать взрослым, которым он доверяет, если он найдет грязный шприц. Храните лекарства в недоступном для детей месте. Правильно утилизируйте иглы, не выбрасывайте в мусорное ведро открытые иглы — помещайте их сперва в непрокалываемый контейнер.
Мне нужно больше информации по этой проблеме, где я могу ее взять?
Подробнее, с расчетом рисков в процентах, с интересными гиперссылками — в этой статье.
Совсем детально и обстоятельно — в этих материалах CDC.
По профилактике вируса гепатита В: Позиция ВОЗ по гепатиту В, глава Постконтактная профилактика и пассивная иммунизация.
По профилактике вируса иммунодефицита человека: Клинические рекомендации «ВИЧ у детей», глава 5.3. Постконтактная профилактика ВИЧ-инфекции: выбор АРВП у детей.
Капельница – это больно?
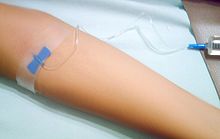
Современная инфузионная терапия (капельницы ) требует обеспечения надёжного венозного доступа. Обеспечиваться он может различными способами. Наиболее предпочтительным считается постановка гибкого внутривенного катетера – «флекса ». Такие катетеры подразделяются по размерам и маркируются каждый своим цветом.
Самыми удобными и надёжными для проведения инфузий являются поверхностные вены локтевого сгиба. Но могут катетеризироваться и другие вены – на предплечьях, кистях рук.
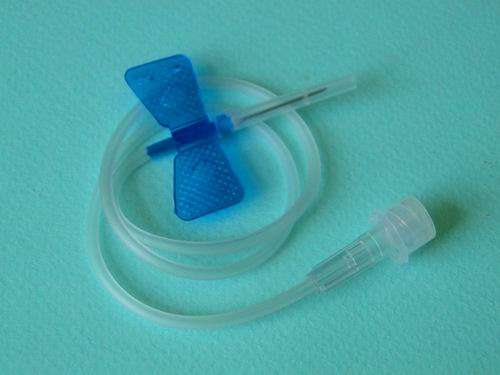
Для внутривенного введения препаратов могут использоваться и так называемые иглы-бабочки. Они тонкие и короткие, их удаётся поставить в периферические вены такого калибра, куда флекс поставить не удаётся. Их надёжная фиксация обеспечивается «крылышками », которые ложатся на кожу и фиксируются лейкопластырем.
Порой венозный периферический доступ у пациента крайне затруднён, а объёмы препаратов для инфузионной терапии весьма значительны и проводиться она должна на протяжении нескольких дней непрерывно, особенно при нахождении пациента в стационаре. В таких ситуациях выручает катетеризация центральных вен – чаще всего, подключичной. Эта манипуляция проводится под качественной местной анестезией (обезболиванием ) и абсолютно безболезненна.
Постановка периферических катетеров также практически безболезненна. Их конструкция такова, что они не требуют абсолютной обездвиженности места введения (как правило – верхней конечности), после проведённой капельницы катетер закрывается, до следующей капельницы пациент не ограничен в активных движениях и не испытывает особого дискомфорта.
Существующий уже почти два века метод инфузионной терапии постоянно совершенствуется: скажем, гибкие катетеры в широкой медицинской практике появились примерно 25 лет назад, применяются аппараты – инфузоматы для строгого дозированного ведения некоторых препаратов, постоянно модернизируются системы для внутривенного введения растворов.
Метод инфузионной терапии не имеет альтернативы: ведь это самый прямой путь для доставки лекарств в организм пациента.
Инъекции
Инъекции внутрикожные, подкожнык, внутримышечные, внутривенные.
Инъекция — способ введения в организм неких растворов (например, лекарственных средств) с помощью шприца и пустотелой иглы или впрыскиванием под высоким давлением (безыгольная инъекция).
Виды инъекций
К основным видам инъекций относят следующие:
Внутримышечные инъекции
Внутримышечная инъекция — один из наиболее распространённых способов введения небольших объёмов лекарственных веществ. Мышцы обладают разветвлённой сетью кровеносных и лимфатических сосудов, что создаёт хорошие условия для всасывания лекарств. При внутримышечной инъекции создаётся депо, из которого препарат постепенно всасывается в кровеносное русло, что позволяет поддерживать примерно одинаковую концентрацию действующего вещества в крови в течение нескольких часов и тем самым обеспечить его длительное действие.
Для предотвращения осложнений, внутримышечные инъекции рекомендуется производить в местах тела, где имеется значительный слой мышечной ткани, и близко не располагаются крупные сосуды и нервные стволы. Длина применяемой иглы зависит от толщины слоя подкожно-жировой клетчатки, так как необходимо, чтобы при введении игла прошла подкожную клетчатку и срез её располагался непосредственно в мышце. Инъекции производят обычно в ягодичные мышцы, реже — в мышцы передней поверхности бедра или дельтовидную мышцу.
Возможные осложнения внутримышечных инъекций
При внутримышечных инъекциях возможны следующие осложнения:
Подкожные инъекции
Применяется, например, при введении инсулина.
Подкожно-жировой слой обладает густой сосудистой сетью, поэтому введённые подкожно лекарственные вещества оказывают действие быстрее по сравнению с введением через рот — они минуют желудочно-кишечный тракт, попадая непосредственно в кровоток. Подкожные инъекции производят иглой самого малого диаметра и вводят до 2 мл лекарственных препаратов, которые быстро всасываются в рыхлой подкожной клетчатке, не оказывая на неё вредного воздействия.
Наиболее удобными участками для подкожного введения являются:
В этих местах кожа легко захватывается в складку и минимальна опасность повреждения кровеносных сосудов, нервов и надкостницы.
Не рекомендуется производить инъекции:
Кожа над местом введения собирается в складку, игла под углом 45° вводится в кожу, затем плавно в подкожно-жировую клетчатку вводится раствор лекарственного препарата.
Внутривенные инъекции
Внутривенные инъекции предусматривают введение лекарственного вещества непосредственно в кровяное русло. Наиболее важным правилом при этом является строжайшее соблюдение правил асептики (мытьё и обработка рук, кожи больного и т. п.).
Особенности строения вен
Для внутривенных инъекций чаще всего используют вены локтевой ямки, поскольку они имеют большой диаметр, лежат поверхностно и сравнительно мало смещаются, а также поверхностные вены кисти, предплечья, реже вены нижних конечностей. Теоретически, внутривенная инъекция может быть произведена в любую из вен человеческого организма. Также аналогом внутривенной инъекции является введение препарата через диафрагму рта в корень языка. Это связано с особенностями анатомического строения языка человека.
Подкожные вены верхней конечности — лучевая и локтевая подкожные вены. Обе эти вены, соединяясь по всей поверхности верхней конечности, образуют множество соединений, самое крупное из которых — средняя вена локтя, наиболее часто используемая для пункций. В зависимости от того, насколько чётко вена просматривается под кожей и пальпируется (прощупывается), выделяют три типа вен:
По степени фиксации вены в подкожной клетчатке выделяют следующие варианты:
По выраженности стенки можно выделить следующие типы:
Используя все перечисленные анатомические параметры, определяют следующие клинические варианты:
Наиболее пригодны для пункции вены первых двух клинических вариантов. Хорошие контуры, толстая стенка позволяют довольно легко пунктировать вену.
Менее удобны вены третьего и четвёртого вариантов, для пункции которых наиболее подходит тонкая игла. Следует только помнить, что при пункции «скользящей» вены её необходимо фиксировать пальцем свободной руки.
Наиболее неблагоприятны для пункции вены пятого варианта. При работе с такой веной применяют предварительную пальпацию (прощупывание), пункция «вслепую» не рекомендуется.
Осложнения при внутривенных инъекциях
Одной из наиболее часто встречающихся анатомических особенностей вен является так называемая ломкость. Визуально и пальпаторно ломкие вены ничем не отличаются от обычных. Пункция их, как правило, также не вызывает затруднения, но в месте прокола очень быстро появляется гематома, которая нарастает, несмотря на то, что все приёмы контроля подтверждают правильное попадание иглы в вену. Считается, что, вероятно, происходит следующее: игла является ранящим агентом, и в одних случаях прокол стенки вены соответствует диаметру иглы, а в других из-за анатомических особенностей происходит разрыв по ходу вены.
Нарушения техники фиксации иглы в вене также могут привести к осложнениям. Слабо фиксированная игла наносит дополнительную травму сосуду. Данное осложнение встречается, почти исключительно, у лиц пожилого возраста. При данной патологии введение лекарственного средства в эту вену прекращают, пунктируют другую вену и проводят инфузию, обращая внимание на фиксацию иглы в сосуде. На область гематомы накладывают тугую повязку.
Довольно частым осложнением бывает поступление инфузионного раствора в подкожную клетчатку. Наиболее часто после пункции вены в локтевом сгибе недостаточно устойчиво фиксируется игла, при движении больного рукой игла выходит из вены и раствор поступает под кожу. Иглу в локтевом сгибе рекомендуется фиксировать не менее чем в двух точках, а у беспокойных больных фиксировать вену на протяжении конечности, исключая область суставов.
Другая причина поступления жидкости под кожу — сквозной прокол вены, это чаще бывает при применении одноразовых игл, более острых, чем многоразовые, в этом случае раствор поступает частично в вену, а частично под кожу.
В случае нарушения центрального и периферического кровообращения вены спадаются. Пункция подобной вены крайне сложна. В этом случае больного просят более энергично сжимать и разжимать пальцы и параллельно похлопывают по коже, просматривая вену в области пункции. Как правило, этот приём более или менее помогает при пункции спавшейся вены. Первичное обучение медперсонала на подобных венах недопустимо.
Чем опасна вакцинация от коронавируса
Что известно о COVID-19?
Это РНК-содержащий вирус животного происхождения, относящийся к группе коронавирусов. Согласно данным ВОЗ, он передается от заболевшего человека через мелкие капли, которые выделяются при чихании и кашле из носа и рта. С момента заражения до появления первых симптомов проходит от 1 до 14 дней (в среднем – 7). Носитель вируса еще не знает о своей болезни, но в плане заражения уже представляет опасность для окружающих. По информации коронавирусной эпидемиологии, COVID-19 в 2-3 раза заразнее гриппа, но в 2-3 раза менее заразен, чем корь.
При легком течении болезни ее симптомы сходны с ОРВИ и заканчиваются выздоровлением через 14 дней без каких-либо дальнейших последствий. В тяжелых случаях COVID продолжается до 8 недель. Даже при отсутствии выраженных признаков заболевания у переболевших формируется иммунитет. Но учитывая, пусть и нечастые случаи повторного заражения, сохраняется он не слишком долго. Гораздо большим эффектом обладает вакцина.
Как действует вакцина?
Сегодня в мире используется несколько иммунопрепаратов, разработанных специалистами разных стран и прошедших необходимые клинические испытания. Все они предназначены для формирования иммунитета к возбудителю. После их введения иммунная система:
У человека, прошедшего вакцинацию, формируется стойкий иммунитет к COVID.
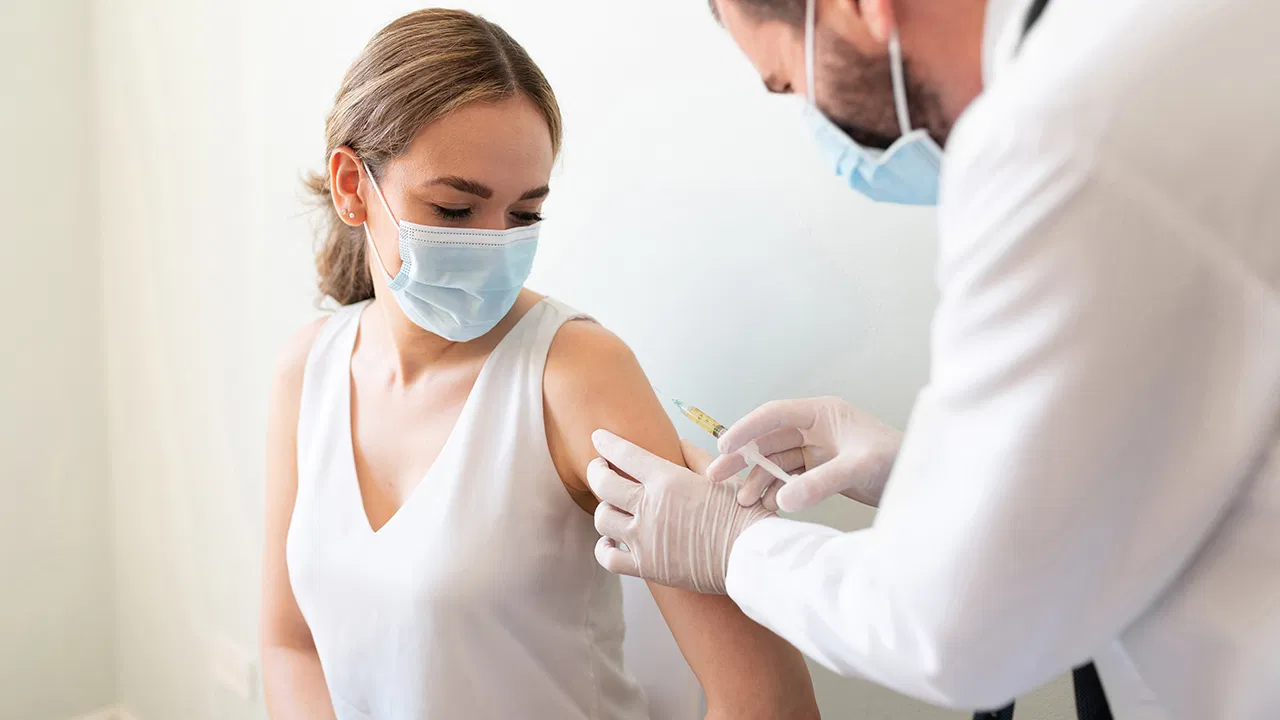
Опасна ли вакцинация?
Каждый человек реагирует на иммунопрепарат индивидуально. Поэтому даже самая качественная вакцина может вызвать побочные эффекты. Их появление на непродолжительное время – единственная опасность.
Чем опасна вакцинация от коронавируса:
Эти неприятные симптомы исчезают в течение нескольких дней.
Тяжелые состояния после введения иммунопрепарата могут развиваться у людей, имеющих противопоказания. Нельзя проводить вакцинацию, если наблюдаются:
При этих патологиях прививка может спровоцировать обострение.
Также противопоказанием является возраст (младше 18 и старше 65 лет), беременность, недавно перенесенная тяжелая форма коронавирусной инфекции. У переболевших людей в первое время после выздоровления отмечается высокий уровень антител, а вакцина повысит его еще больше. Последствия могут проявиться бурной иммунной реакцией в форме цитокинового шторма.
Как уменьшить негативные проявления?
Снизить развитие побочных явлений поможет соблюдение всех рекомендаций врача. Чтобы уменьшить риск развития негативных симптомов после вакцинации, нужно:
При отсутствии противопоказаний и соблюдении всех требований, риск побочных эффектов сводится к минимуму.
После прививки от коронавируса врачи советуют соблюдать щадящий режим и выпивать не менее 1,5 литров жидкости в день. При повышении температуры рекомендуется принять жаропонижающее средство. Если слабость не проходит в течение нескольких дней, появились аллергические реакции, нужно немедленно обратиться к доктору.
Когда будет массовая вакцинация?
Массовая вакцинация в США, Канаде и европейских странах началась еще в декабре прошлого года. В это же время стартовала она и в России. Но на начальном этапе мероприятие проводилось только для определенной категории лиц – молодых людей и тех, кто по роду своей профессиональной деятельности не может ограничить число контактов. Сегодня привиться от ковида можно в любом регионе страны.
Родильный дом
Катетеризация центральной вены
Что такое катетеризация центральной вены или центральный венозный катетер?
Центральный венозный катетер (ЦВК) представляет собой длинную гибкую трубочку, которая устанавливается в просвете крупной вены, фиксируется и может подсоединяться к системе для инфузий (капельнице) или шприцу. Эту манипуляцию и называют катетеризацией (установкой катетера).
Для чего это бывает необходимо?
Все венозные катетеры широко используются в медицине для введения лекарственных препаратов непосредственно в кровоток, а также для забора крови. Катетер может стоять несколько суток, пока необходимо проводить лечение, что позволяет избежать многочисленных и болезненных прокалываний вен.
ЦВК предназначены для катетеризации крупных вен (подключичная, внутренняя яремная, бедренная).
Зачем же катетеризировать именно крупные сосуды?
Показания к установке ЦВК:
Кроме этого, для постановки центрального венозного катетера существуют следующие показания:
Противопоказания:
Есть несколько противопоказаний к катетеризации центральных вен, которые являются относительными, поэтому по жизненным показаниям ЦВК в любом случае будет установлен.
К основным противопоказаниям относятся:
Осложнения во время и после установки ЦВК:
Считается, что катетеризация внутренней яремной вены сопровождается меньшим числом осложнений по сравнению с катетеризацией подключичной вены. При подключичном доступе велик риск пневмоторакса (повреждение плевры, покрывающей наши легкие) и непреднамеренное ранение подключичной артерий. В то же время в каких-то случаях удобнее использовать подключичный доступ, например: при гиповолемии и низком артериальном давлении у больного, двигательном возбуждении, наличие трахеостомы и т.д.
Для центрального венозного доступа чаще используют правую внутреннюю яремную вену или правую подключичную вену. Это связано с тем, что слева проходит грудной лимфатический проток и возможно непреднамеренное его повреждение во время катетеризации. А также по внутренней левой яремной вене происходит отток крови от доминирующего полушария головного мозга. И в случае возникновения гнойных или тромботических осложнений, неврологические последствия для пациента могут быть более серьезными.
При доступе через бедренную вену после катеризации пациент будет менее подвижен из-за повязки в паху. Есть повышенный риск тромботических осложнений и инфицирования катетера из-за близости промежности. Из плюсов можно отметить легкий вход в крупную вену, отсутствие по близости жизненно важных органов, которые можно непреднамеренно повредить. Это важно в случае оказания экстренной помощи и используется, как запасной вариант при невозможности выполнить центральную катетеризацию из другого доступа.
Процедура проводится в следующем порядке:
Что позволяет минимизировать осложнения?