Что будет если выпить алкоголь с лекарствами
Можно ли принимать медицинские препараты вместе с алкоголем
Содержание статьи:
Лекарственные средства встраиваются в метаболические процессы в организме. Их действующие вещества меняют различные биохимические реакции, за счет чего и проявляют свои терапевтические эффекты. Дальнейший путь обмена медикаментов – фильтрация и выведение с помощью желудочно-кишечного тракта, печени, почек.
Этиловый спирт – достаточно агрессивная субстанция. Продукты распада алкоголя циркулируют в крови, выводятся системами органов экскреции. Взаимодействие лекарственных средств и метаболитов этанола может быть непредсказуемым и даже опасным для жизни. Алкогольные напитки могут потенцировать побочные действия лекарств или даже вызывать неожиданные реакции. Некоторые препараты также содержат несколько активных компонентов, а каждый из них может по-своему взаимодействовать с этиловым спиртом.
Врачи не рекомендуют употреблять алкоголь во время приема лекарств, однако жизненные обстоятельства и соблазны могут вносить коррективы в планы пациентов. Поэтому каждому человеку важно понимать, сочетания каких лекарств с алкоголем приводят к опасным последствиям, когда лучше не рисковать, а в каких ситуациях можно не так сильно переживать о небольшом нарушении инструкции.
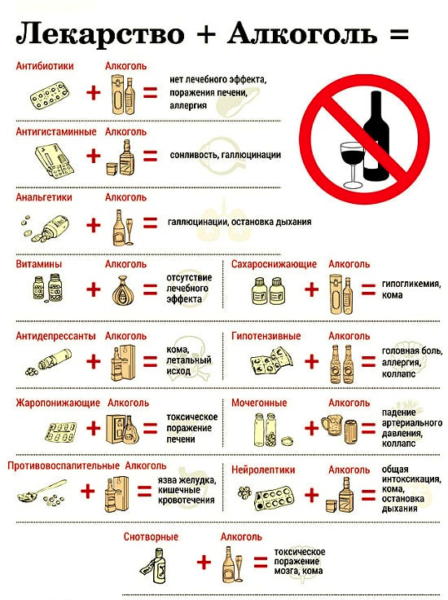
Жаропонижающие препараты
Парацетамол – один из наиболее популярных представителей этого класса лекарственных средств во всем мире. Его применяют для эффективного снижения температуры. Однако его действие на организм достаточно агрессивно. В сочетании с метаболитами этанола жаропонижающее оказывает выраженное гепатотоксическое действие. Это означает, что печень не в состоянии справиться с обезвреживанием и выведением химических токсинов, в результате чего они накапливаются, повреждают печеночные клетки.
Нестероидные противовоспалительные средства
Эта группа препаратов известна также как жаропонижающие и обезболивающие. Их принимают при повышении температуры и различных проявлениях болевого синдрома.
Важно помнить, что ибупрофен, аспирин, анальгин и их аналоги обладают выраженным гепатотоксическим действием, негативно отражаются на состоянии слизистой желудка, повышая риски образования язвенных заболеваний желудка и кишечника.
Ибупрофен в сочетании с алкоголем значительно ухудшает свертываемость крови, что приводит к увеличению времени кровотечения примерно в 3-4 раза. Существенно возрастают риски кровотечения из желудочно-кишечного тракта, которое может привести к необратимой потери крови.
Все лекарственные препараты данной группы в сочетании с алкоголем оказывают токсичное действие на желудочно-кишечный тракт, особенно если нестероидные противовоспалительные средства принимаются курсом 10-14 дней или более.
Стоит уделить достаточно времени для чтения состава комбинированных препаратов, которые современная фармакология предлагает в качестве лечения гриппа и других вирусных инфекций. Чаще всего они также содержат парацетамол или ибупрофен.
Принимать препараты этого класса можно утром после употребления алкоголя – известно, что анальгин снимает похмельный синдром и помогает восстановиться на следующий день. Однако важно следить, чтобы после приема последней дозы алкогольных напитков прошло около 10 часов, тогда опасность для печени будет минимальной. Если изначально существуют факторы риска для развития или обострения заболеваний желудочно-кишечного тракта, то лучше избавляться от неприятных ощущений в связи с употреблением алкоголя с помощью адсорбентов – активированного угля или смекты.
Ревматологические препараты
Ревматоидный артрит, подагра, различные хронические воспаления суставов – эти патологии проявляются сильными постоянными болями и требуют назначения серьезных противовоспалительных средств или других агрессивных препаратов. Особенно опасно применение цитостатиков – они обладают выраженным повреждающим действием на печень. Сочетание их с алкоголем недопустимо для тех, кто беспокоится о собственном здоровье.
Получить бесплатную консультацию
или запишитесь на прием
Антибиотики
Существует известное всем правило – алкоголь с антибиотиками употреблять абсолютно противопоказано. Однако мало кто знает, откуда произошло это утверждение, с чем связан страх приема антибактериальных препаратов.
Если заглянуть глубже в биохимические процессы превращения алкоголя в организме, необходимо отметить двухэтапность его метаболизма. Изначально с помощью фермента алкогольдегидрогеназы этанол расщепляется до уксусного альдегида. Именно это активное вещество считается токсичным для всех органов и систем, у него прямое разрушающее действие на клетки. Дальнейший путь обезвреживания – превращение в уксусную кислоту под воздействием фермента альдегиддегидрогеназы.
Второй этап выведения алкогольного напитка нарушается или откладывается, в организме начинает активно циркулировать ацетальдегид. Его накопление вызывает тяжелый похмельный синдром, который проявляется в виде головной боли, тошноты, рвоты, общего выраженного недомогания.
Антибактериальные средства воздействуют непосредственно на ферментативные системы, нарушая работу альдегиддегидрогеназы и блокируя второй этап обезвреживания этилового спирта. Результат одномоментного употребления алкоголя и антибиотиков – ярко выраженный похмельный синдром, который приносит мучительные головные боли, диспептические явления в виде тошноты, рвоты и нарушения стула, изменения сердечной деятельности, перепады артериального давления, аритмии, даже может привести к нарушению дыхания или появлению судорог.

Значительное количество алкоголя может спровоцировать появление опасных для здоровья симптомов сразу после употребления, а не на следующий день. Это негативно отражается как на физическом, так и на психическом состоянии человека.
Несколько групп антибиотиков гарантировано обеспечивают такую реакцию практически сразу – метронидазол и другие производные имидазола чаще всего назначаются для лечения протозойных инфекций, вызванных простейшими микроорганизмами. Похожее действие оказывают цефалоспорины первых поколений, ряд нитрофуранов, макролидов, а также сульфаниламидов, к примеру, известный бисептол, который многие пациенты вовсе не относят к классу антибактериальных препаратов. Аналогично работают противогрибковые средства – кетоконазол, итраконазол.
Особенно опасны антибактериальные препараты, которые используются в лечении туберкулеза – изониазид, рифампицин и другие лекарственные средства. Они достаточно токсичны сами по себе, а в сочетании с алкоголем приводят к развитию необратимых изменений паренхимы печени и другим тяжелым последствиям.
Новые антибиотики последних поколений в меньшей степени вызывают такие проблемы, однако нельзя исключать неожиданные реакции, которые могут быть следствием индивидуальной чувствительности к препаратам.
Важно понимать, что содержание лекарств в крови сохраняется даже после прекращения курса лечения. Некоторое время антибактериальные действующие вещества сохраняют активность в крови, и важно воздержаться от приема алкоголя в течение нескольких дней или даже недель после окончания терапии.
Многие пациенты напрасно считают, что опасное действие алкоголя вызывают только таблетированные формы антибиотиков. На самом деле растворы для внутривенных или внутримышечных инъекций, антибактериальные свечи гораздо быстрее попадают в кровяное русло, а повлиять на метаболизм этанола могут даже местные формы в виде капель для глаз или мази для наружного применения.
Капли в нос
Отек слизистой оболочки носовых ходов – один из наиболее неприятных симптомов простудных заболеваний, который вместе с насморком приводит к затруднению нормального дыхания.
Симптоматическое средство для облегчения этого состояния – сосудосуживающие капли. Препараты нафазолина и его аналогов влияют на стенки сосудов, вызывая сокращение мышечного слоя, за счет чего достигается необходимый эффект снятия отека и улучшения дыхания через нос. Мало кто из пациентов задумывается о том, что такие препараты – производные адреналина, действуют они в организме подобно этому гормону надпочечников. Этиловый спирт также влияет на процессы секреции гормона стресса как адреномиметик, поэтому сочетание этих веществ в организме может стать фатальным. Основные симптомы передозировки – учащение сердцебиения, повышение артериального давления, эмоциональные перепады, агрессия.
Сиропы от кашля
Некоторые противокашлевые препараты содержат активные вещества центрального действия, которые угнетают кашлевой центр головного мозга. Их сочетание с алкоголем также опасно значительным торможением работы центральной нервной системы (ЦНС). Некоторые сиропы по технологии производства состоят из спиртовой основы, что потенцирует действие алкоголя и может приводить к неожиданным реакциям.
Антидепрессанты
Известно, что этиловый спирт через некоторое время после приема, особенно при увеличении дозы, угнетает деятельность центральной нервной системы. Он приводит к усилению действия собственного серотонина на фоне более активного синтеза дофамина – главных гормонов удовольствия. Таким образом, можно считать, что алкоголь – это самостоятельный антидепрессант. Одновременное употребление алкоголя и антидепрессантов может вызывать непредсказуемое действие на серотониновые рецепторы, провоцировать чрезмерный выброс адреналина. Особенно такая ситуация опасна в случае приема ингибиторов моноаминооксидазы (МАО) – ипрониазида, ниаламида, пиразидола, селегилина. Еще одно опасное сочетание – ингибиторы МАО с пивом, поскольку в этом популярном напитке содержится одно биологически активное вещество – тирамин, который влияет на все системы организма подобно адреналину. Переработка и выведение этого биогенного амина происходит за счет фермента моноаминооксидазы, соответственно, препараты-ингибиторы МАО препятствуют этому естественному процессу. 
Все антидепрессанты достаточно гепатотоксичны, и их сочетание с алкоголем оказывает дополнительное негативное влияние на печень.
Транквилизаторы
Психотропные лекарственные средства для снятия тревожности и страхов – это группа анксиолитиков, большинство из которых относится к классу бензодиазепинов. Препараты данной группы обладают снотворным, релаксирующим, успокоительным и противосудорожным эффектом. Результат одновременного употребления препаратов вместе с алкогольными напитками – резкое угнетение деятельности нервной системы, которое проявляется выраженным опьянением, нарушением координации, мыслительных процессов. Могут происходить неожиданные двигательные нарушения, остановка дыхания.
Препараты для общей анестезии
Часто срочные оперативные вмешательства хирургам приходится проводить без специальной предоперационной подготовки. При этом пациент может быть в состоянии алкогольного опьянения. Такая ситуация возможна только в случаях, когда последствия отсутствия операции хуже, чем риск взаимодействия лекарственных средств с алкоголем. Важно помнить, что угнетение центральной нервной системы при введении эфирного или внутривенного наркоза с помощью диэтилового эфира, кетамина, оксибутирата натрия, тиопентала и других препаратов может привести к угнетению функций головного мозга вплоть до остановки дыхания.
Противоаллергические
Чаще всего пациентам с аллергией различного типа назначают антигистаминные препараты. Они блокируют определенные рецепторы и препятствуют развитию симптомов реакций гиперчувствительности. Однако первые поколения этой группы лекарственных средств отличаются ярко выраженным седативным эффектом, вызывая сонливость, и сочетание этих активных веществ с алкоголем вызывает такие же реакции, как и транквилизаторы. Этанол блокирует главный эффект антигистаминных препаратов, поэтому у пациентов могут проявиться аллергические реакции с серьезными осложнениями.
Большую опасность представляет собой угнетение фермента альдегиддегидрогеназы под воздействием блокаторов гистаминовых рецепторов, что существенно нарушает работу систем обезвреживания метаболитов алкоголя.
Препараты от сахарного диабета
Опасным считается сочетание алкогольных напитков с сахароснижающими препаратами, а особенно – с инсулином, поскольку этанол в процессе своего превращения снижает уровень глюкозы в крови. Гипогликемия – это состояние, при котором уровень глюкозы падает, а клетки организма не получают достаточную энергию для жизнедеятельности. Такая ситуация опасна развитием осложнений со стороны центральной нервной системы вплоть до потери сознания и комы.
Кардиологические средства
Одна из групп антиаритмических препаратов и лекарств, снижающих давление, –адреноблокаторы, такие как тимолол, атенолол, пропранолол и другие представители класса. Большой процент людей постоянно принимают нитраты – средства против стенокардии, которые расширяют сосуды сердца и улучшают его кровенаполнение.
Взаимодействие их с алкоголем может быть непредсказуемым – он усиливает вазодилатационный эффект, расширяя периферические и центральные сосуды, поэтому при резком переходе из лежачей позиции в положение стоя может проявиться внезапное падение артериального давления. Симптомы этого состояния – помутнение сознания, резкая слабость, мелькание «мушек» перед глазами, тошнота, расстройства координации.
Соответственно, по этим же причинам нельзя сочетать прием алкогольных напитков и гипотензивных препаратов. Снижение артериального давления может быть настолько стремительным, что возникнет неотложная ситуация – гипотонический криз. 
Антикоагулянты непрямого действия, такие как фениндион, омефин или неодикумарин, показаны в качестве лечения или профилактики образования тромбов. Постоянный регулярный прием этих препаратов способен предотвратить развитие таких серьезных состояний, как инфаркт или инсульт. Однако существует главный риск их длительного применения – опасность развития кровотечений. Также у людей, не склонных к употреблению алкоголя, однократный прием больших доз спиртного усиливает действие непрямых антикоагулянтов. Это может угрожать большим риском развития внутренних кровоизлияний. Обратная ситуация происходит у тех, кто систематически позволяет себе рюмку-другую крепких напитков. У них повышается толерантность к действию этих лекарственных средств, возникает дополнительный риск тромбоза.
Гормональные препараты
Опасно употребление лекарственных аналогов естественных гормонов эндокринной системы человека – например, тестостерона. Ферменты печени, активность которых повышается в связи с действием этанола, также разрушают главные мужские гормоны, вызывая все последствия недостаточной андрогенной функции.
Средства для лечения заболеваний ЖКТ
Блокаторы Н2-гистаминовых рецепторов, такие как циметидин, ранитидин или фамотидин, снижают кислотность желудочно-кишечного тракта. Это приводит к быстрому всасыванию алкоголя и усилению его эффектов. Важно помнить, что при гастрите или язвенной болезни прием алкоголя абсолютно противопоказан. Нарушение запрета может привести к образованию язвенных дефектов слизистой желудка.
Еще одна группа лекарственных средств, которые назначаются для улучшения моторики желудочно-кишечного тракта, выделения желчи и других процессов для переваривания пищи, – спазмолитики. Известная «Но-шпа» и ее аналоги расслабляют мускулатуру внутренних органов. Этанол потенцирует действие препарата, вызывая более сильные эффекты миорелаксации, что затрудняет выбор безопасной дозы спазмолитика.
Получить бесплатную консультацию
или запишитесь на прием
Заключение
Известно, что некоторые лекарственные формулы не только совместимы с алкоголем, но и производятся на его основе. Настойки различного действия – это активные экстракты на этиловом спирте. Он также может входить в состав сиропов от кашля, наружных лекарственных форм.
Однако технологии его приготовления не уменьшают эффективность действующего вещества, а прием строго в соответствии с инструкцией определяет безопасность для печени и других органов.
Таким образом, важно всегда задумываться о механизмах превращения лекарственных средств и алкоголя в организме. Случаи, когда их метаболизм происходит с вовлечением одинаковых биохимических систем, лучше отказаться от употребления спиртного. Не случайно врачи рекомендуют воздержаться от алкоголя во время лечения – в любом случае сочетания препаратов и спиртных напитков создает дополнительную нагрузку на печень.
Важно внимательно знакомиться с инструкцией лекарства перед его приемом и помнить, что одно действующее вещество может выпускаться в различных торговых названиях. Поэтому существует большой риск запутаться во время выбора препарата, а также решения вопроса о его совместимости с алкоголем.
Телефон горячей линии: 8 (495) 153-98-70
Совместимость алкоголя с лекарственными препаратами
Очень часто пациенты, принимающие лекарства употребляют алкоголь. В результате многие люди употребляют алкоголь, когда в их организме присутствует лекарство, или наоборот. Так, из 869 американских пациентов, которые постоянно принимали лекарства, 348 (40,0%) совмещали прием лекарства с алкоголем. Больше, чем в 20% случаев эти сочетания были клинически значимыми. В другом исследовании было показано, что 60% пожилых пациентов одновременно принимают ЛП и систематически употребляют алкоголь (1). При этом больные не осведомлены, не придают значения, не понимают или забывают о том, что алкоголь может взаимодействовать с лекарственными препаратами. Для первостольника важно знать с какими лекарствами алкоголь не сочетается для того, чтобы правильно проконсультировать и вовремя напомнить о необходимости избегать употребления алкоголя. Важные значимые взаимодействия, о которых надо помнить рассмотрим в статье.
Алкоголь обладает собственным токсическим действием на организм, его сочетание с лекарственными веществами может привести к самым разным нежелательным последствиям. Алкоголь и лекарства могут взаимно влиять друг на друга. Последствия совместного приема нельзя предугадать наверняка, поскольку здесь играют роль многие переменные: ЛС, особенности биохимии пациента, количество, вид, крепость и регулярность потребления алкоголя, сопутствующие заболевания и прочие факторы.
Алкоголь может свести на нет, а может усилить действие ЛС и наоборот, а лекарства могут усиливать фармакологическое действие алкоголя на органы и системы (печень, ЦНС).
Вариации взаимодействий алкоголя в зависимости от дозы, длительности употребления и концентрации
Дозы алкоголя, необходимые для угнетения или активации функции печени, индивидуальны и варьируют в широком диапазоне.
Научных работ, посвященных взаимодействию лекарств и алкоголя немного. Однако существуют известные комбинации ЛС с этанолом, полученные эмпирическим путем и их отрицательные последствия. Приведем известные опасные и нежелательные взаимодействия этилового спирта и ЛС.
Антигипертензивные, сосудорасширяющие препараты и алкоголь
Алкоголь и препараты, действующие на ЦНС
Совместное влияние этанола и лекарств на печень
Совместный прием с алкоголем лекарств, неблагоприятно влияющих на состояние печени, таких как, например, Метронидазол повышает риск гепатотоксичности. Особенно опасна комбинация алкоголя с парацетамолом. Его часто принимают в качестве жаропонижающего средства и анальгетика, он входит в состав практически всех порошков от простуды и во многие обезболивающие препараты. У людей, выпивающих регулярно, повышается активность фермента CYP2E, который метаболизирует парацетамол до токсичного для печени N-ацетил-р-бензохинонимина. В то же время количество глутатиона, его обезвреживающего, при постоянном приеме алкоголя снижается. Опасный метаболит разрушает гепатоциты и может возникнуть острая печеночная недостаточность (2).
Статины — группа препаратов опасная в плане гепатотоксичности и развития цирроза и печеночной недостаточности совместно с алкоголем.
При хроническом алкоголизме происходит поражение печени вплоть до цирроза, детоксикационная функция ухудшается и печень уже не справляется с обезвреживанием лекарств (12). В данном случае необходима коррекция доз препаратов врачом в сторону снижения.
Алкоголь совместно с инсулином и гипогликемическими средствами
Этанол подавляет глюконеогенез, вследствие чего повышается риск гипогликемии, а при сочетании с алкоголем это может привести к гипогликемической коме. Причем сначала при приеме алкоголя уровень глюкозы повышается. Такие скачки глюкозы не лучшим образом сказываются на самочувствии и искажают картину при контроле уровня глюкозы в крови (2,7).
Гипогликемические средства сульфонилмочевины замедляют биотрансформацию алкоголя (7).
Некоторые другие сочетания
Лекарства, влияющие на биотрансформацию алкоголя.
Этанол обезвреживается печенью в 2 этапа. Сначала алкогольдегидрогеназой до токсичного ацетальдегида, а затем альдегиддегидрогеназой до уксусной кислоты. Ряд лекарств тормозят работу альдегиддегидрогеназы, и в организме проявляется «синдром ацетальдегида». Человек испытывает жар, одышку, сердцебиение, тошноту, рвоту, общее недомогание, повышенное потоотделение, озноб, боли в сердце, тяжесть в голове, чувство страха за жизнь, может понизиться артериальное давление. Именно это свойство положено в основу лечения алкогольной зависимости дисульфирамом, который подавляет выработку ацетальдегидрогеназы в печени (7). Реакция на фоне приема дисульфирама называется дисульфирам-этаноловой. Антабусоподобным действием обладают метронидазол, орнидазол, хлорамфеникол, фуразолидон, некоторые цефалоспорины, кетоконазол, клотримазол, гризеофульвин, изониазид, сульфаметоксазол/триметоприм. Прием алкоголя в любом виде во время лечения этими ЛС и в течение минимум трех дней после завершения противопоказан.
Замедляет превращение алкоголя в ацетальдегид и анальгин : одновременный прием усиливает опьянение (7, 13). Препарат Верапамил замедляет выведение алкоголя, усиливая его токсичность (14).
Алкоголь и антибиотики
Ряд антибиотиков, противомикробных и противогрибковых средств, о которых мы сказали выше вызывают нежелательные дисульфирамподобные реакции при совместном приеме с алкоголем. Есть данные о том, что этанол снижает эффективность антибиотиков. В частности, этанол снижает концентрацию в плазме доксициклина, а значит он не оказывает необходимого действия (15).
Строгих ограничений по приему алкоголя с остальными антибиотиками нет. Веской причиной не пить на фоне терапии антибиотиками будет то, что алкоголь однозначно не способствует мобилизации защитных сил организма в борьбе с инфекцией, а создает дополнительную нагрузку на печень, которая загружена выведением ЛС и микробных токсинов. Поэтому при лечении антибиотиками от алкоголя лучше отказаться.
Результат употребления алкоголя в комбинации с лекарствами может быть непредсказуем, и как показывает опыт, в большинстве случаев отрицателен для организма. Поэтому, на вопрос покупателя: «А можно ли мне выпить во время лечения?» — важно помнить про опасные комбинации, а лучше рекомендовать воздержаться от приема алкоголя с любыми лекарствами.
Лучше не запивай
Что бывает, когда лекарства встречаются с алкоголем
Когда-то алкоголь считался лекарством: например, в XVI веке на Руси водку называли целебной настойкой. Но сейчас мы все чаще слышим, что «водка — яд», а врачи рекомендуют отказываться от алкоголя по любому поводу, вне зависимости от того, пьете ли вы антибиотики, лечитесь от тревожности или собираетесь сделать прививку от коронавируса. Значит ли это, что не вовремя выпитый бокал вина может свести на нет весь эффект лечения или даже покалечить человека? Давайте разберемся, что стоит за этими запретами — и что будет, если все-таки их нарушить.
Этиловый спирт — всего девять атомов, но очень много неприятностей.
С2Н5ОН — это палка о двух концах. Своей популярностью спирт обязан ОН-концу. Этой частью он напоминает медиатор дофамин — поэтому, попадая в мозг, связывается с дофаминовыми рецепторами и вызывает выделение дофамина и эндорфинов. Наступает эйфория. Неприятности же нам доставляет другой конец — С2Н5. Он гидрофобный, то есть жирорастворимый, поэтому легко может встроиться между липидами в клеточной мембране. От этого мембрана начинает протекать, и клетке становится сложно удержать свое содержимое внутри. Если спирта оказывается очень много, она может погибнуть — например, в крови из-за этого иногда теряют свою форму и лопаются эритроциты (у хронических алкоголиков бывают поражены до 25 процентов красных кровяных телец).
Мазок крови с деформированными эритроцитами — на начальных стадиях разрушения они становятся похожи на мишени
Dr Graham Beards / CC BY-SA 3.0
Антибиотики
Запрет на алкоголь можно встретить в инструкции к большинству антибиотиков. Например, про метронидазол пишут, что препарат «. вызывает сенсибилизацию к алкоголю» — то есть мешает организму от него защититься.
Чтобы не травиться уксусным альдегидом, клетки пускают в дело второй фермент — альдегиддегидрогеназу. Она отрывает еще один водород, превращая токсин во вполне себе безопасную уксусную кислоту.
Стадии превращения этанола в уксусную кислоту
Некоторые антибиотики (например, метронидазол и цефалоспорины), судя по всему, тоже могут блокировать альдегиддегидрогеназу. По крайней мере, если запивать их алкоголем, эффект получается примерно таким же, как от дисульфирама. Если, например, пить крепкое сразу после после внутривенного укола цефалоспорина, то концентрация альдегида может подскочить так сильно, что возникнет отек Квинке — и это может быть смертельно.
Но поскольку антибиотики разных классов не похожи друга на друга ни по химическому составу, ни по механизмам действия, их отношения с этанолом тоже могут складываться по-разному. Некоторые, например, эритромицин и доксициклин в присутствии спирта просто хуже всасываются — потому что он раздражает слизистую желудка и тормозит продвижение пищи в кишечник. От этого их концентрации в крови получаются ниже, и работают они, соответственно, хуже.
Другие антибиотики, наоборот, сами снижают эффект от выпивки — например, амоксициллин блокирует переносчики возбуждающего медиатора глутамата и тем самым мешает человеку почувствовать эйфорию (звучали даже предложения использовать амоксициллин для лечения алкоголизма). Есть и такие, которые в присутствии спирта работают только лучше — потому что дольше задерживаются в крови (так происходит с левофлоксацином). Наконец, бывают и антибиотики — вроде пенициллина — которые и вовсе никак с алкоголем не взаимодействуют (по крайней мере, мы об этом ничего не знаем).
Противотуберкулезные препараты
Еще одно противопоказание для выпивки — лечение туберкулеза. Инструкция к самому распространенному противотуберкулезному препарату, рифампицину, обещает, что «при употреблении алкоголя в период лечения возрастает риск гепатотоксичности». Иными словами, можно остаться без печени.
Этому органу от этанола достается больше всех — после того как переваренная еда, вода и лекарства всасываются в кровь в кишечнике, они в первую очередь попадают именно в печень. Там за дело берутся ферменты-нейтрализаторы — алкогольдегидрогеназа и альдегиддегидрогеназа — а значит, в печени выше всего концентрация ядовитого уксусного ацетальдегида и продуктов его распада.
Рифампицин тоже разрушается в печени, и в процессе тоже образуются токсичные вещества. Так яда в печени становится больше обычного, и некоторые ее клетки начинают погибать. В тяжелых случаях (если сочетать лекарство с алкоголем неделями) это заканчивается гепатитом. Печень перестает справляться с какими бы то ни было ядами и продуктами обмена, начинаются воспаление и желтуха, а в тяжелом случае нарушения сознания — от проблем со сном до заторможенности и комы.
Слева печень здоровой крысы, справа — воспаление и некроз в печени крысы, которую кормили противотуберкулезными препаратами (изониазидом и рифампицином)
Debarupa Dutta Chakraborty et al. / International Journal of Applied Research in Natural Products, 2010
Обезболивающие, антигистаминные, транквилизаторы
Инструкции ко многим седативным препаратам грозят любителям выпить самыми разными последствиями, от «парадоксальных реакций, таких как психомоторное возбуждение, агрессивное поведение» до комы.
Дело здесь вот в чем. Поскольку этанол — маленькая молекула, он с легкостью проходит через барьер, отделяющий мозг от общего кровотока. Там он сразу начинает действовать на дофаминовые рецепторы — правда, с каждым разом это получается у него все менее эффективно. Спирт постепенно расшатывает дофаминовую систему, и организм теряет чувствительность к собственному уровню медиатора, то есть возникает привыкание (мышам для этого, например, достаточно выпить всего один раз). Кроме того, этанол действует и на другие рецепторы на нервных клетках — например, заставляет их активнее поглощать тормозный медиатор ГАМК. Все вместе это приводит к тому, что алкоголь в конечном счете оказывается одним из сильнейших депрессантов.
Это означает, что этанол будет только усиливать действие любых препаратов, которые угнетают центральную нервную систему. Например, бензодиазепинов, которые врачи назначают как транквилизаторы для снятия судорог и тревожности. Или некоторых спазмолитиков, вроде питофенона. Или антигистаминных лекарств первого поколения — тех самых, которые нередко вызывают сонливость (с новыми поколениями, говорят, такой проблемы уже не возникает).
Чем сильнее «тормозящий» эффект от самого лекарства, тем опаснее сочетать его с алкоголем. А если этанол еще и ускоряет растворение и всасывание препарата — так происходит, например, с одним из самых сильных опиоидных анальгетиков, гидроморфоном — то два стакана водки (220 мл 40-градусного алкоголя) могут вызвать его передозировку и «замедлить» нервную систему вплоть до смерти.
Сердечно-сосудистые препараты
С системой кровообращения у этанола особенные отношения. Некоторые исследователи считают, что в небольших дозах он не только не вредит здоровью, но даже служит профилактикой сердечно-сосудистых болезней. И именно поэтому, если человек уже занят их лечением, участие в этом алкоголя может сделать только хуже.
Известно, например, что этиловый спирт разжижает кровь: в его присутствии легче растворяется фибриноген, один из главных белков свертывания крови. Поэтому врачи не рекомендуют совмещать алкоголь и антикоагулянты: чем хуже свертываемость, тем выше риск сильных кровотечений и внутренних кровоизлияний.
Кроме того, алкоголь «строго запрещен» в сочетании с некоторыми препаратами от гипертонии. Например, с нитроглицерином. Проблема в том, что алкоголь и сам по себе снижает артериальное давление — действует на сосудистую стенку и заставляет клетки выделять вещества, расслабляющие мышцы. В итоге сосуды расширяются, давление падает, и таким образом алкоголь может усилить эффект других лекарств от повышенного давления и сердечной недостаточности.
Вакцины
Наконец, алкоголь не рекомендуют сочетать и с вакцинами. Глава Роспотребнадзора Анна Попова рекомендовала россиянам перестать пить алкоголь за две недели до вакцинации и воздержаться от него еще три недели после нее. Тем не менее, в инструкции по применению российской вакцины от коронавируса никакого запрета на алкоголь нет (нет его и для иностранных вакцин). Это, впрочем, не означает, что этанол с вакциной никак не взаимодействует — просто дизайн этих клинических испытаний не позволяет сделать таких выводов.
Другие исследования в этой области дают противоречивые ответы. С одной стороны, известно, что от высоких доз алкоголя не полностью созревают и гибнут не только эритроциты, но и иммунные клетки — те самые, которые отвечают за реакцию на вакцину. С другой стороны, в экспериментах на макаках оказалось, что «умеренно пьющие» животные (но не макаки-«алкоголики») вырабатывают более устойчивый ответ на вакцину, чем «трезвенники».
О людях мы знаем лишь то, что те, кто выпивает часто и понемногу, реже подхватывают сезонные простуды и ОРВИ — причем важна, судя по всему, именно частота. С чем это связано, до сих пор не ясно — может быть, дело в том, что этанол подавляет выделение стресс-гормона кортизола, который обычно сдерживает иммунный ответ. А может быть, алкоголь просто расширяет сосуды в дыхательных путях — отчего те лучше прогреваются, а вирусам становится сложнее размножаться.
Поэтому, хотя многие врачи до сих пор утверждают, что алкоголь даже в минимальных дозах вреден для здоровья, с точки зрения иммунологии он не выглядит абсолютным злом. Зависимость силы иммунного ответа от количества выпитого спирта выглядит П-образной: 10-20 граммам спирта в день соответствует максимальная реакция на вакцину. Вероятно, именно такого рода соображения побудили директора Центра Гамалеи Александра Гинцбурга — руководителя группы, создавшей российскую антикоронавирусную вакцину — заявить, что от одного бокала шампанского после прививки вреда не будет, а полностью отказаться от алкоголя нужно только в течение 3 дней после вакцинации.