Что будет если западает язык
Что будет если западает язык
Очень важно как можно быстрее устранить вызвавшие ее основные причины и обеспечить адекватную вентиляцию легких. Терапия в каждом случае должна проводиться с учетом основных патогенетических факторов ОДН. Для поддержания адекватной вентиляции легких необходимо прежде всего восстановить проходимость воздухоносных путей, снизить эластическое сопротивление легких и грудной клетки, нормализовать сократительную функцию дыхательных мышц и центральную регуляцию дыхания. Однако все эти меры требуют значительного времени, поэтому их можно проводить при сохранившемся самостоятельном дыхании без угрожающих явлений асфиксии, а при резком нарушении дыхания или полном его прекращении необходимо наладить искусственную вентиляцию легких.
При отсутствии сознания для восстановления проходимости воздухоносных путей необходимо прежде всего запрокинуть больному голову и выдвинуть его нижнюю челюсть вперед. Если больной заторможен и не может активно кашлять, скопившуюся мокроту следует аспирировать катетером, введенным через нос вслепую или под контролем ларингоскопа. Для стимулирования кашля в ряде случаев целесообразна чрезкожная катетеризация трахеи (микротрахеостомия). В отдельных случаях для удаления мокроты приходится производить лечебную бронхоскопию в условиях поверхностного наркоза или местной анестезии. Стимуляция активного откашливания, массаж мышц грудной клетки, ингаляционная терапия с использованием душистых трав, фитонцидов, бронходилятаторов, спазмолитиков, муколитических средств способствуют отхождению мокроты и восстановлению проходимости воздухоносных путей.
Западение языка является одной из частых причин нарушения проходимости воздухоносных путей у отравленных, находящихся в коматозном состоянии. Для профилактики западения языка применяют воздуховоды; с этой же целью пользуются и интубацией трахеи, особенно в тех случаях, когда дыхание резко ослаблено и в любую минуту может возникнуть необходимость в проведении искусственной вентиляции легких. При интубации создаются также лучшие условия для отсасывания секрета из трахеобронхиального дерева.
При отравлениях ФОС первоочередной задачей следует считать применение антидотов (холинолитиков и реактиваторов холинэстеразы). Если после антидотной терапии острая дыхательная недостаточность сохраняется или продолжает нарастать, необходимо срочно перейти на проведение искусственной вентиляции легких с применением миорелаксантов.
Ларингоспазм может возникнуть рефлекторно при воздействии раздражающих ядов или механических раздражителей (инородные тела, рвотные массы и т. д.) на органы дыхания, при раздражении других органов и в результате влияния центральной нервной системы (ларингоспазм фармакодинамический и от гипоксии).
Можно ли проглотить язык?
Популярные статьи
Другие статьи
Язык человека выполняет сразу несколько функций: он помогает нам переваривать пищу и очищает полость рта, благодаря языку вы можете различать пять основных вкусов и произносить более 90 слов в минуту. Чего вы точно не можете – так это проглотить язык. Это не более чем миф.
Анатомия языка
Согласно Атласу анатомии человека, язык представляет собой мышечный орган, чрезвычайно подвижный комплекс мышц, пронизанный нервными окончаниями и кровеносными сосудами. Он участвует в формировании звуков, различении вкусов, пережевывании пищи, глотании и защите организма от микробов.
В то время как кончик языка движется совершенно свободно, его нижняя поверхность соединена с дном полости рта складкой слизистой оболочки, которая называется уздечкой. Именно уздечка языка, с помощью которой он крепится к нижней челюсти, и не позволяет человеку проглотить язык.
Судорожные приступы и травмы полости рта
Возможно, вы слышали, что при судорогах возникает опасность проглотить язык, но это неправда. Судороги, или непроизвольные сокращения мышц, являются следствием аномальных импульсов нейронов в двигательной коре головного мозга, объясняют эксперты. Судороги могут вызывать тремор конечностей, дезориентацию или обморок, временную спутанность сознания или неподвижность взгляда.
Судороги и обмороки чреваты падениями и различными травмами. Так, при опросе 300 пациентов, страдающих эпилепсией, 70 человек указали, что в результате приступов получали травму головы, отмечают специалисты Центра диагностики и лечения эпилепсии. При этом, разумеется, возможны и повреждения полости рта, включая трещины и переломы зубов. И если, как уже было сказано, проглотить язык во время судорожного припадка невозможно, но прикусить его – вполне реально.
Первая помощь при судорогах
Межрегиональный благотворительный общественный фонд помощи больным эпилепсией «Содружество» перечисляет меры, которые можно предпринять, чтобы помочь человеку во время приступа. Оставайтесь с ним, пока судороги не прекратятся, и запомните продолжительность припадка. Если судороги возникают у человека регулярно, информация о том, что припадок имел большую, чем обычно, продолжительность, может оказаться важна для врача.
Сохраняйте спокойствие – это поможет не только вам, но и окружающим. По возможности постарайтесь предотвратить падение больного, чтобы избежать травм. Если судорога началась на улице, переместите человека подальше от транспорта. Уберите острые предметы, которые могут находиться рядом.
Не пытайтесь удерживать человека во время припадка. Это может привести к травмам и вызвать панику у того, кому вы пытаетесь помочь.
При эпилептическом приступе ни в коем случае нельзя ничего вкладывать в рот больного: во время припадка мышцы лица могут напрягаться, а челюсти – сильно сжиматься. Если вы вложите что-нибудь в рот человека, он рискует проглотить этот предмет или сломать об него зубы.
Обратитесь за помощью
На тот случай, если при вас кто-то потеряет сознание, полезно заранее ознакомиться с памяткой, подготовленной в соответствии с рекомендациями Национального Совета по первой помощи.
Постарайтесь предотвратить падение потерявшего сознание человека. Контролируйте дыхание и пульс пострадавшего, поскольку при их прекращении вам нужно будет провести СЛР (сердечно-легочную реанимацию, которая включает искусственное дыхание и непрямой массаж сердца). Если человек дышит, и вы уверены, что он не повредил позвоночник, осторожно переверните его на бок лицом к себе. Следите за тем, чтобы дыхательные пути пострадавшего оставались свободны. Если он не придет в себя через 10 минут, вызовите скорую помощь или попросите кого-нибудь сделать это.
При подозрении на травму позвоночника оставьте пострадавшего в исходном положении, если он дышит. В случае рвоты переверните человека на бок, поддерживая его шею и спину. В ожидании медицинской помощи следите за тем, чтобы пострадавший не замерз.
Человек без сознания не может проглотить язык или подавиться им, однако важно контролировать ситуацию, чтобы предотвратить другие травмы. Если вы или кто-то из ваших знакомых хотите больше узнать о возможных повреждениях полости рта в результате судорожного припадка или потери сознания, посоветуйтесь с врачом.
Врач Ортодонт-стоматолог Николаева Надежда Николаевна
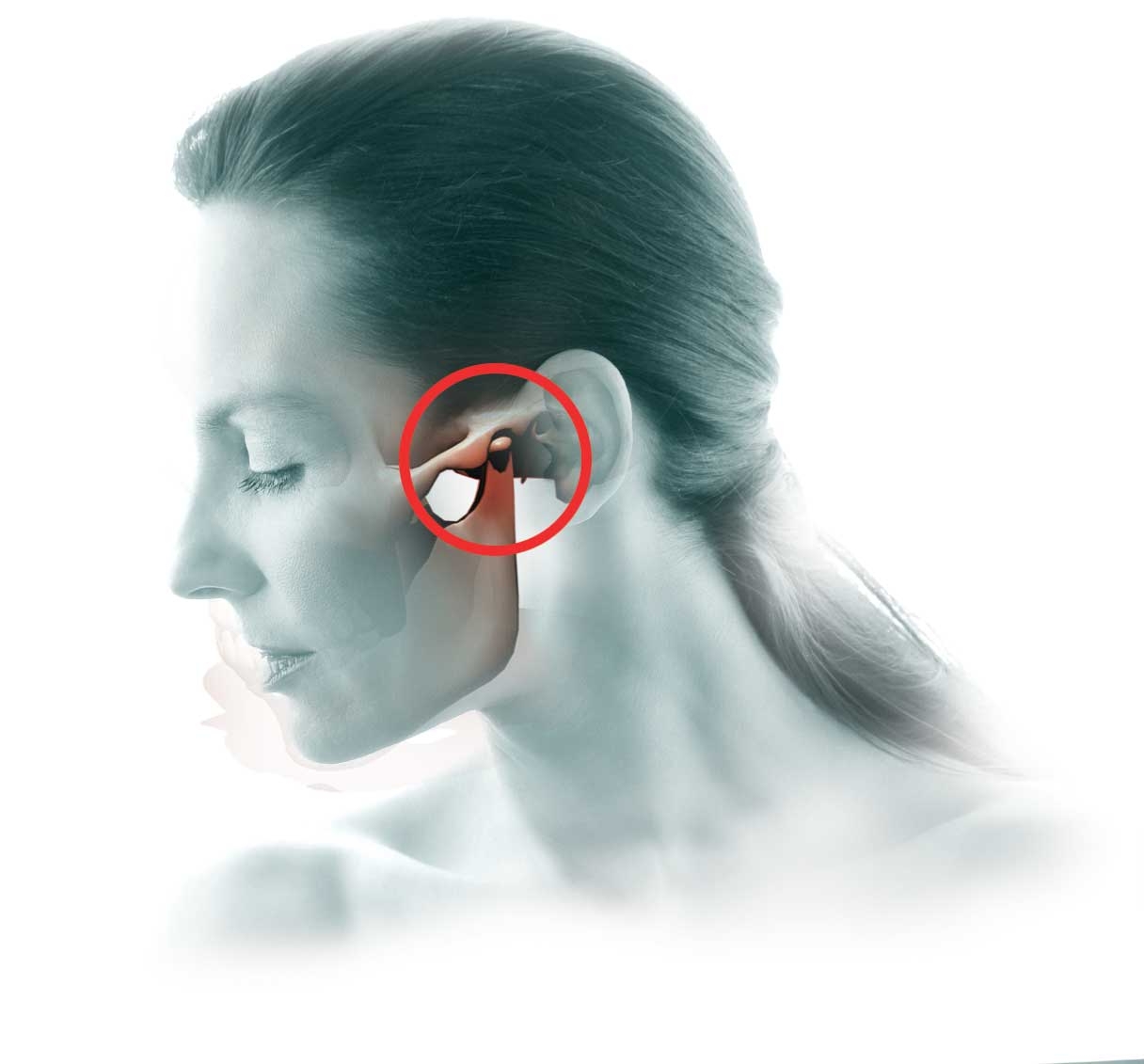
Височно-нижнечелюстной сустав (ВНЧС) – парный сустав, образуется головкой нижней челюсти, нижнечелюстной ямкой и суставным бугорком височной кости. Головки нижней челюсти сходятся под тупым углом у переднего края большого затылочного отверстия. ВНЧС обеспечивает движение нижней челюсти и представляет собой комплексную деятельность организма в виде, жевания, глотания, разговора, зевания. Жевательные мышцы обеспечивают точное движение сустава безошибочным образом, если нет нарушения функции (дисфункция ВНЧС)
По данным ВОЗ около 40% населения в возрасте от 20-50 лет страдают дисфункцией ВНЧС. Но далеко не каждый человек обращается за помощью к врачу-гнатологу или остеопату с жалобами на сустав, предпочитая посещать других врачей с головными болями, утомлением, приступами страха, давлением… Дисфункция проявляет себя в виде неврологической клиники: головная боль, головокружение, щелчки и хруст сустава, напряжение мышц, спазмы в области головы шеи, горла. Отологическая клиника: шум, звон, заложенность ушей, снижение слуха. Но существуют и другие, скрытые и отдалённые последствия дисфункции ВНЧС:
С болями и головокружениями казалось бы, понятно: голова, ухо, сустав. Всё близко, всё взаимодействует. Но какое влияние оказывает ВНЧС на весь опорно-двигательный аппарат, тем более на длину конечностей?
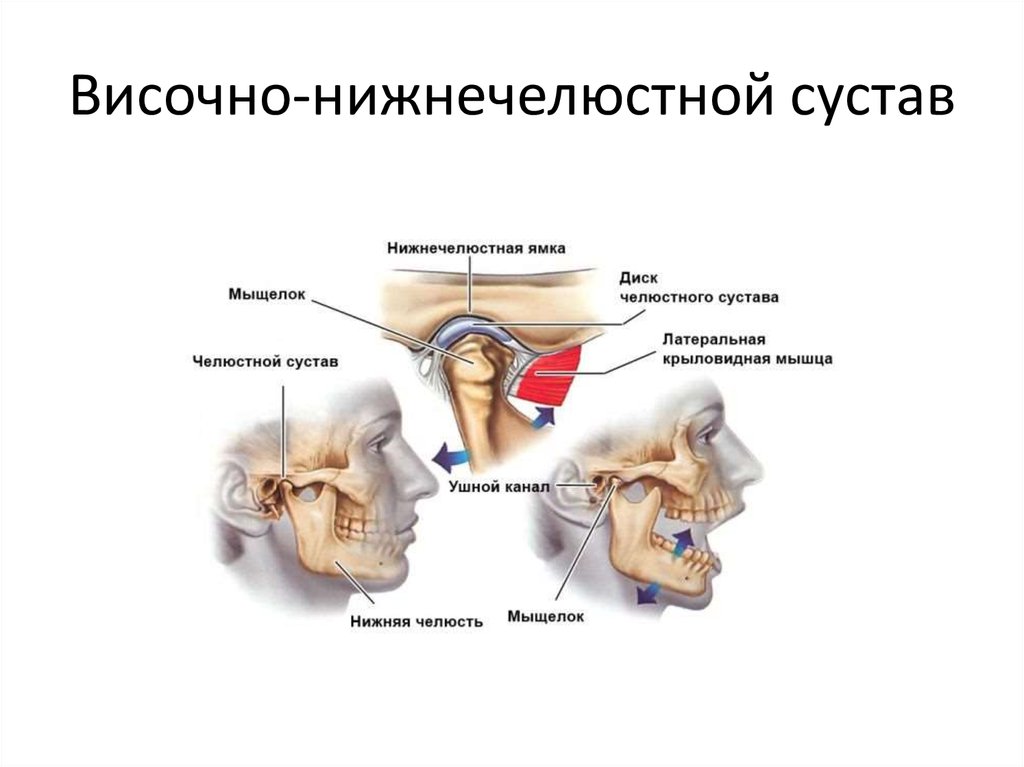
Нарушения окклюзии в результате стираемости зубов, врождённых патологий прикуса, а чаще, неадекватного стоматологического лечения или протезирования, неумелого использования брекет-системы, неправомерного удаления здоровых зубов, приводят к ответным нарушениям в шейном отделе позвоночника и спазму мышц задней поверхности шеи. Длительный спазм приводит к структурным изменениям в мышце, укорачивая ее, и она теряет свою способность сокращаться и расслабляться. Спазм мышцы приводит к спазму жевательной и мимической мускулатуры. Таким образом, для организма спазм мышц с одной стороны является патологическим процессом, который приводит к спазму в другой области. Например, в поддержке статики участвует височная мышца, её синергистом являются жевательные мышцы. Эти мышцы содержат большое количество проприорецепторов (чувствительных волокон). Постоянный поток нервных импульсов от проприорецепторов участвует в регуляции вертикального положения тела. Нарушение окклюзии (прикуса) приводит к несбалансированному движению нижней челюсти и челюстно-лицевой мускулатуры, в т.ч. жевательной и височной мышц. Изменение потока нервных импульсов, вследствие дисфункций ВНЧС, вызывает искривления позвоночника в шейном отделе и крестцово-подвздошном сочленении, что приводит к скручиванию таза и изменению длинны конечностей.
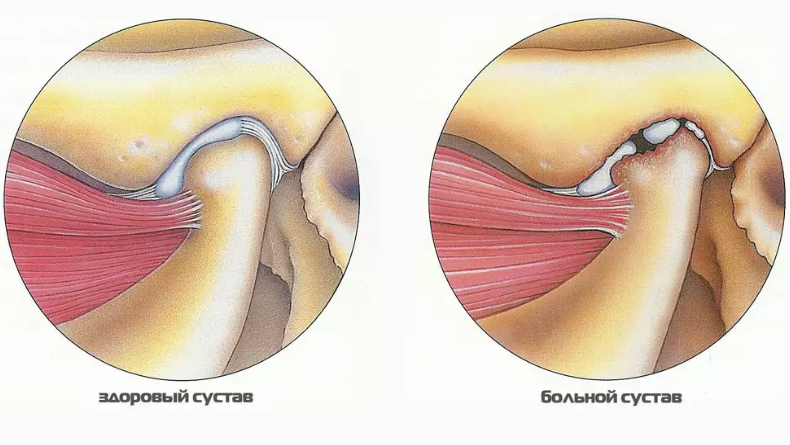
Влияние заболеваний ВНЧС на здоровье человека далеко не изучены, в отличие от методов диагностики, лечения и восстановления ВНЧС врачом. В большинстве случаев достаточно прозрачной корректирующей каппы чтобы избавить себя от множества настоящих и будущих проблем со здоровьем.
Если проглотить язык, то что произойдет?
Что случится, если проглотить язык? Да, в принципе, ничего страшного, поскольку собственный язык невозможного проглотить. Возможно, если человек находится без сознания, его дыхательные пути могут быть перекрыты на ненадолго, так как происходит ослабление мышцы языка и его западание в заднюю часть гортани. Всего несколько секунд ему нужно для того, чтобы вернуться в исходное положение. На месте держаться языку помогает маленький «лоскуток» ткани, который находится прямо под ним и носит название уздечка. Именно она не позволяет нам проглотить собственный язык.
Немного из истории — можно ли проглотить язык
Люди начали бояться проглотить свой язык с конца 19-го века, когда во время обучения правилам оказания доврачебной помощи были особые указания о том, что, когда человек теряет сознание, или у него начинается припадок, необходимо щипцами схватить язык и вытянуть его вперед, или же, если щипцов нет, то сделать это прямо пальцами. Многие и сейчас всовывает все, что попадет под руку в рот припадочному. Не самая удачная мысль, кстати, поскольку от этого пострадавший лишается возможности дышать. Но у спасающего только лучшие, хотя и ошибочные, побуждения. Если увидите, как кто-то лишился чувств, не стоит тут же засовывать ему в рот все, что найдется неподалеку. Нужно всего лишь уложить пострадавшего на бок и обеспечить ему свободу дыхания. А для этого нужно приподнять подбородок.
На протяжении всего дня человек глотает около 2 тыс. раз. Не в счет те случаи, когда он делает это сознательно. Глотание является автоматическим процессом и состоит из 12-ти отдельных мышечных движений. Во время паралича и болезни Альцгеймера человек может иногда терять способность глотать. В таком случае логопеды обучают его этому заново. Почему именно логопеды? Дело в том, что при глотании используются те же мышцы и в той же комбинации, что и речи.
Находясь при смерти, у человека зачастую отключается глотательный рефлекс. В итоге в глотке происходит скопление слюны и слизи, что вызывает т. н. «предсмертный хрип». Но до того, как списывать его со счетов, нужно проверить, свободны ли у него дыхательные пути.
Что такое западение языка?
Под западением языка следует понимать смещение языкового корня к задней части глотки, что препятствуют проникновению воздуха в гортань. Это может произойти во время наркоза, комы, шока. Чтобы восстановить проходимость дыхательных путей, голова больного должна быть максимально запрокинута кзади. При этом одна ладонь должна быть на лбу пациента, а другая под его шеей. Если при этом от вентиляции легких эффекта нет, то следует выдвинуть нижнюю челюсть вперед таким образом, чтобы открыть рот. В таком положении смещение корня языка и надгортанника вперед позволяет открыть гортань и обеспечить свободу доступа воздуха в трахею.
Когда западет язык, следует повернуть голову пострадавшего в сторону и немного свесить ее с кровати, выдвинув нижнюю челюсть кпереди. Язык должен быть извлечен с помощью языкодержателя, а чтобы удержать его используются воздуховоды (бывает ротовым и носовым). Чтобы удержать нижнюю челюсть, стоит использовать следующие приемы:
Причины возникновения механической асфиксии
Она может возникнуть в связи с попаданием в дыхательные пути инородных тел. А это могут быть: рвотные массы, тампоны, слизь, кровь, зубные протезы. Также она возникает при западении языка.
Во время механической асфиксии больной должен быть:
При это одну руку нужно разместить под шеей, другую расположить на лбу и зафиксировать голову запрокинутой, что способствует восстановлению проходимости дыхательных путей. Нижнюю челюсть во время выполнения этих действий нужно выдвинуть вперед.
Что будет если западает язык
«Анатомия Сна» – журнал о стильной жизни в спальне и здоровом сне. Каждый день вы найдете здесь интересную историю, важный совет и полезное интервью. Вместе с авторами разберетесь, как выбрать матрасы и подушки из тысяч товаров, какие аксессуары идеальны для спальни, как своими собрать кровать или сшить балдахин, увидите «начинку» ортопедических изделий для сна, познакомитесь с экспертами и мастерами. Журнал «Анатомия Сна» является брендовым медиа онлайн-магазина «Анатомия Сна». Одного из крупнейших маркетов популярных отечественных и зарубежных производителей матрасов, кроватей, мебели и аксессуаров для сна в России.
Напишите нам
В результате одного из исследований американского Национального Института Здоровья выяснилось, что отсутствие гравитации позволяет астронавтам не храпеть во сне. А вот оставшимся на Земле людям приходится иметь дело с силой притяжения. Она приводит к западению языка в положении на спине и возникновению храпа. Об особенностях этого недуга мы поговорили с Романом Вячеславовичем Бузуновым, президентом Российского общества сомнологов, заслуженным врачом РФ, профессором, доктором медицинских наук, ведущим российским экспертом по бессоннице, храпу, апноэ сна и СИПАП-терапии.
Каковы основные причины храпа?
Причин храпа и обструктивного апноэ сна (болезни остановок дыхания во сне) множество: лишний вес, курение, употребление алкоголя, длинный небный язычок и низкое мягкое небо, ретрогнатия и микрогнатия (маленькая, смещенная назад нижняя челюсть), ОРВИ, аденоиды и гипертрофия небных миндалин, искривление носовой перегородки, носовые полипы, аллергический ринит, гипотиреоз, акромегалия (увеличение в размерах языка, разрастание тканей на уровне глотки и сужение просвета дыхательных путей), прием снотворных, транквилизаторов и даже беременность.
Стоит обратить внимание на то, что эта проблема распространена не только среди взрослых. Храпит примерно 10–14% детей, а синдром обструктивного апноэ сна (СОАС) встречается у 2%. Иными словами, сейчас в Москве примерно 40–50 тысяч детей с СОАС. В 90% причиной детского храпа являются аденоиды и гипертрофия миндалин, дальше идет аллергический ринит, как их предшественник, и детское ожирение, которое сейчас активно развивается, особенно в США. Есть и более редкие причины, например, различные деформации челюстно-лицевого скелета.
Чтобы подчеркнуть серьезность проблемы, начну немножко издалека. Как вы думаете, почему родившийся младенец спит по 16 часов?
Скорее всего, ему нужно много энергии для формирования организма.
Вы рассуждаете верно. Дело в том, что в среднем ребенок рождается с весом 3,5 кг, а к совершеннолетию, если это мальчик, он достигает веса примерно 70 кг. То есть масса тела увеличивается в 20 раз. Фактически мозг, если говорить глобально, занимается ночью строительством и поддержкой жизнедеятельности органов и систем.
Вторая задача – переработка информации. Младенцу сны снятся в среднем на протяжении 6 часов, а взрослому – от силы 1,5–2 часа. Почему? Потому что за первые 6 лет жизни ребенок узнает 80% всей аудиовизуальной информации, с которой столкнется за всю свою жизнь. А в REM-сне (от англ. rapid eye movement – быстрое движение глаз) происходит обработка информации, каталогизация. То есть мозг думает, что забыть, как заспать проблему, какие решения принять и как адаптироваться к окружающей среде. Во сне также формируется долговременная память.
А теперь представьте себе, что при апноэ сна его качество существенно нарушается. Это не просто храп, это остановка дыхания во сне. Их бывает несколько сотен за ночь. Они нарушают структуру сна, его стадии, циклы, и получается, что сон уже не может выполнять свою строительную и информационную функции. Храпящие дети и дети с апноэ плохо развиваются физически. Они обычно низкорослые, щупленькие, потому что ночью в глубоких стадиях сна продуцируется соматотропный гормон или гормон роста. Дети растут круглосуточно, но пики продукции этого гормона наблюдаются именно ночью, в глубоких фазах сна, которые исчезают при апноэ.
Представьте, что остановка дыхания происходит раз в минуту. Соответственно, раз в минуту мозг просыпается, потому что нечем дышать, и у него нет возможности дойти до глубокой стадии сна. Дальше разрушается REM-сон, и ребенок перестает нормально усваивать информацию, плохо формирует долговременную память. У него развивается синдром дефицита внимания и гиперактивности, ребенок не может адаптироваться к внешней среде, запомнить и сохранить информацию. Его мозг не обеспечивает полноценного формирования нейронных связей.
При длительном отсутствии нормального носового дыхания из-за аденоидов у ребенка формируется «аденоидное лицо»: большой с горбинкой нос, маленькая смещенная назад нижняя челюсть со скученными зубами. Вот и вырастают такие дети маленькими, щупленькими, с дефектами развития лицевого скелета, да еще и с ограниченными умственными способностями.
Да, последствия действительно серьезные. Давайте поговорим о симптомах у детей и взрослых.
У детей СОАС проявляется прерывистым храпом, остановками дыхания во сне с последующими всхрапываниями, беспокойным сном, ночной потливостью, энурезом, который может сохраняться вплоть до 6-7 лет. Иногда у маленьких детей по ночам случается еще и рвота. А днем у ребенка отмечается синдром дефицита внимания, гиперактивность, трудности в учебе и адаптации в детском коллективе.
Какие симптомы проявляются у взрослых?
Тоже храп и остановки дыхания, но у них, как правило, если речь о среднетяжелой степени СОАС, наблюдается резкая дневная сонливость. Человек засыпает, несмотря на все попытки остаться бодрствующим: за компьютером, на совещании, за рулем автомобиля. Отмечается ночная и утренняя артериальная гипертония, потливость головы и шеи по ночам, приступы удушья, ночная отрыжка, головные боли, беспокойный и неосвежающий сон. Половина пациентов в таком случае пожалуется на бессонницу и состояние разбитости утром.
Представьте себе, приходит такой пациент к неврологу и говорит: «Доктор, у меня беспокойный и неосвежающий сон, частые пробуждения среди ночи, утром просыпаюсь уставшим и невыспавшимся. А днем беспокоит сонливость, раздражительность и снижение работоспособности». О чем подумает доктор? О бессоннице. И назначит снотворные или транквилизаторы. Но в этом случае бессонница является симптомом апноэ сна! А в инструкциях по применению к этим препаратам черным по белому написано, что апноэ сна является противопоказанием к их назначению. Транквилизаторы и гипнотики расслабляют мускулатуру и подавляют активность мозга. Апноэ возникают чаще, длятся дольше, а мозг спит и не реагирует на резкое снижение кислорода. В результате увеличивается риск гипертонии, нарушений ритма сердца и внезапной смерти во сне.
Роман Вячеславович, расскажите, пожалуйста, каковы подходы к коррекции храпа?
Тактика зависит от сочетания причин и тяжести. Причины обычно определяются при осмотре. Как я уже сказал, у детей это в 90% случаев аденоиды и большие миндалины. Тяжелое апноэ сна приводит к нарушению физического и психического развития, что требует агрессивного лечения.
Если мы видим у детей аллергические реакции, их нужно активно и длительно лечить, чтобы не допустить развития аденоидов и гипертрофии миндалин. Если же у ребенка выявляют тяжелое апноэ, обусловленное уже развившейся аденотонзиллярной гипертрофией, это 100% показание к хирургическому лечению. Нет смысла ждать чуда, лучше не будет. Храп в легкой степени можно лечить терапевтически, используя те же кортикостероиды, которые достаточно хорошо убирают отек и даже могут приводить к уменьшению аденоидов. Если причиной храпа является ожирение, разбираемся с ним.
Какие рекомендации вы можете дать взрослым по самостоятельному избавлению от храпа?
Предлагаю начать со следующих:
Как может помочь при храпе и апноэ современная медицина?
Все зависит от особенностей конкретно взятого случая. Допустим, я заглядываю в глотку мужчине и вижу у него так называемые «целующиеся» миндалины, значит его с детства не долечили, гипертрофия третьей степени, глотка закрыта на 90%. Удаляем миндалины – и все, мы излечиваем пациента от храпа и апноэ.
Если мы имеем дело с неосложненным храпом, дыхательные пути открыты, нет ожирения, нет смещенной назад нижней челюсти и есть удлиненный небный язычок, потерявший тонус, стоит подрезать его, и он перестанет биться о стенки дыхательных путей. И мы получаем отличный эффект: реально вылечиваем человека таким оперативным вмешательством. Но, если у пациента выраженное смещение нижней челюсти назад и спадение дыхательных путей на уровне корня языка, то есть там язычок, нет его – абсолютно не важно. Ничего не поменяется, если его отрезать. Аналогичная ситуация и при тяжелой степени апноэ сна на фоне ожирения.
В случае тяжелой степени недуга, сопровождающегося ожирением, полностью избавить человека от храпа мы можем лишь в том случае, если он радикально похудеет. Бывает, спрашиваешь пациента: «Сколько килограммов вы набрали с момента появления храпа?» Он говорит, к примеру, 40. А я отвечаю: «Минус 40 килограммов, и вы – здоровый человек, который не храпит».
Встает вопрос, как это сделать?
Да, но важно вот что еще учитывать: на каком-то этапе степень тяжести апноэ такова, что нарушаются обменные процессы. Помните, мы говорили о том, что во сне продуцируется соматотропный гормон? У детей он отвечает за рост, поэтому дети с храпом плохо растут, а у взрослых он несет анаболическую функцию, отвечает за переработку жира в энергию, в мышечную массу. Это фактически анаболик. И если его начинает не хватать, то жир, который отложился в запас, оттуда плохо уходит – раз. Во-вторых, когда у нас серьезно нарушен сон, растет продукция грелина, который повышает аппетит. При этом падает продукция лептина, отвечающего за чувство насыщения. То есть человеку все время хочется есть, он все время заедает этот стресс, а отложившийся в результате этого жир лежит мертвым грузом.
Люди частенько говорят: «Я не стал больше есть, даже как-то себя ограничиваю. Моя жена ест в два раза больше, а полнею я». Дело в том, что человеку просто не хватает кислорода, и все обменные процессы тормозятся. В результате возникает порочный круг: ожирение запускает апноэ, а апноэ на каком-то этапе запускает процесс дальнейшего прогрессирования ожирения.
Кстати, пациенты с морбидным ожирением, когда масса тела превышена на 50% от нормальных ее значений, и синдромом Пиквика, при котором отмечается снижение насосной функции легких, апноэ сна и гиперкапния (избыточное накопление углекислого газа), находятся в группе риска по развитию острой дыхательной недостаточности при COVID-19. Их компенсаторные механизмы и так работают на пределе, а тут еще выключается какая-то часть легких при коронавирусной пневмонии. Это быстро приводит к развитию острой дыхательной недостаточности и необходимости перевода пациента на ИВЛ, при которой смертность достигает 90%.
И как же помочь человеку с тяжелым апноэ сна и ожирением, если он не может похудеть?
В 1981 году австралийский профессор Колин Салливан изобрел СИПАП – специальный дыхательный аппарат, который помогает человеку дышать. Это прямо спасение для многих людей, особенно для пациентов с ожирением. Аппарат представляет собой компрессор, который через трубку и маску, надеваемую на нос или нос и рот, подает в дыхательные пути небольшую струю воздуха, раздувает дыхательные пути и не дает им спадаться. Прелесть метода заключается в том, что какой бы ни была исходная степень тяжести недуга, мы устраняем все нарушения в первую ночь лечения. Человек ложится спать больным, а просыпается условно здоровым. Говорю «условно», потому что это, своего рода, заместительная терапия. Но пока человек спит с аппаратом, он, по крайней мере, прекрасно высыпается. У него нормализуется давление, исчезает учащенное ночное мочеиспускание, головные боли и другие неприятные симптомы апноэ сна. Многие мои пациенты спят с таким аппаратом годами и даже десятилетиями.