деконтаминация ран что такое
Деконтаминация
Современное представление о проблеме деконтаминации в пожарной охране
К деятельности пожарной охраны деконтаминация имеет непосредственное отношение. В 1995 году в столице Австрии Вене состоялся международный съезд пожарных, посвященный целиком проблеме деконтаминации. Это связано с тем, что условия, в которых личный состав ведет боевые и спасательные действия не просто сложные, но и опасные для жизни и вредные для здоровья в связи с возможным загрязнением не только спецодежды, но и кожных покровов пожарных. Виды деконтаминации, имеющие отношение к пожарному делу:
Что касается экипировки пожарных, она подвергается загрязнению очень опасными для человека продуктами горения, такими как сажа, копоть и прочими веществами, обладающими не только токсичными свойствами. Попадание в организм человека таких веществ способствует развитию опухолей (канцерогенное свойство), может стать причиной развития тяжелых аллергических заболеваний (аллергенные свойства) и повлиять на репродуктивное здоровье человека (антирепродуктивные свойства). В связи с этим, в случае загрязнения контаминантами кожных покровов, необходимо как можно в более ранний срок тщательно очистить места загрязнения, что предупредит не только возможное повреждение кожи, но и проникновение загрязнителей через кожу в организм человека.
Наиболее известной и постоянно применяемой в практике пожарных деконтаминацией являются процедуры, связанные с очищением костюмов, противогазов, технических средств и самого человека. Основным средством деконтаминации в таких случаях является вода. В Германии, например, душевые, в которых личный состав моется после выполненной работы, оснащены специальной аппаратурой с контрольными датчиками, позволяющими установить степень очищения кожи. Поскольку в дыму современных пожаров присутствует более 200 опасных для человека химических веществ, отдельные участки кожи, остававшиеся при работе не закрытыми, следует отмывать специальными моющими средствами.
Ссылки
Полезное
Смотреть что такое «Деконтаминация» в других словарях:
Деконтаминация — освобождение неживых объектов внешней среды от потенциально патогенных или вызывающих др. нежелательные процессы микроорганизмов. Д. осуществляют дезинфекцией (см.) или стерилизацией (см.). (Источник: «Словарь терминов микробиологии») … Словарь микробиологии
деконтаминация — Снижение количества микроорганизмов на объектах. [ГОСТ 25375 82] Тематики стерилизация и дезинфекция … Справочник технического переводчика
деконтаминация — rus дезинфекция (ж), обеззараживание (с); дегазация (ж); дезактивация (ж); специальная обработка (ж); деконтаминация (ж); обезвреживание (с) eng decontamination fra décontamination (f) deu Dekontaminierung (f), Entgiftung (f) spa descontaminación … Безопасность и гигиена труда. Перевод на английский, французский, немецкий, испанский языки
деконтаминация — (де + лат. contaminatio загрязнение, порча) см. Специальная обработка … Большой медицинский словарь
ДЕКОНТАМИНАЦИЯ — (от лат. de приставка, означающая удаление, и contaminatus нечистый, заражённый), термин, принятый в зарубежной научной литературе; в СССР соответствует дезинфекции, дезинвазии, дезинсекции, дезакаризации, дератизации, дегазации,… … Ветеринарный энциклопедический словарь
деконтаминация изделий медицинского назначения — деконтаминация изделий Снижение количества микроорганизмов на изделиях медицинского назначения. [ГОСТ 25375 82] Тематики стерилизация и дезинфекция Синонимы деконтаминация изделий … Справочник технического переводчика
Обеззараживание (деконтаминация) ультрафиолетовым излучением — 3.11. Обеззараживание (деконтаминация) ультрафиолетовым излучением умерщвление патогенных и условно патогенных микроорганизмов в воздушной среде или на поверхностях до определенного уровня. Источник: Р 3.5.1904 04. 3.5. Дезинфектология.… … Официальная терминология
Микотоксины — Рост плесневого гриба на поверхности жидкости Микотоксины (от греч … Википедия
Микотоксин — Рост плесневого гриба на поверхности жидкости Микотоксины (от греч. μύκης, mykes, mukos «гриб»; τοξικόν, toxikon «яд») токсины, низкомолекулярные вторичные метаболиты, продуцируемые микроскопическими плесневыми грибами. Микотоксины являются… … Википедия
Деконтаминация, очищение и заживление ран
Выбрать категорию или подкатегорию
Деконтаминация, очищение и заживление ран
Пронтосан® раствор для ран
Готовый к применению стерильный раствор, содержащий полигексанид и поверхностно-активное вещество бетаин, для наружного применения. Имеет широкий антимикробный спектр действия. Активен в отношении Pseudomonas aeruginosa, E. coli, St. aureus, St. epidermidis, MRSA, грибов.
Пронтосан® гель для ран
Готовый к применению стерильный гель, содержащий полигексанид и ундециленамидопропил бетаин, для наружного применения. Имеет широкий антимикробный спектр действия. Активен в отношении Pseudomonas aeruginosa, E. coli, St. aureus, St. epidermidis, MRSA, грибов.
Не вся продукция зарегистрирована и допущена для использования во всех странах или регионах. Показания к применению могут отличаться в зависимости от страны или региона. Пожалуйста, обращайтесь к местному представителю компании для получения информации о продукции. Изображения продукции приведены исключительно для получения общего представления
Copyright © B. Braun Melsungen AG
НАСТРОЙКИ ФАЙЛОВ COOKIE
Мы используем cookie для удобства пользователей и персонализации сервисов сайта. Информация, полученная с помощью cookie, помогает нам понять, как используется сайт и улучшить его клиент-ориентированность. Вы можете самостоятельно отключить или изменить настройки cookie в настройках браузера или выбрав «Настройки файлов cookie».
Выбирая «Разрешить файлы cookie», Вы выражаете свое согласие с Правилами использования cookie.
НАСТРОЙКИ ФАЙЛОВ COOKIE
Б. Браун использует файлы cookie, чтобы Вам было бы удобнее пользоваться нашим сайтом. Файлы cookie упрощают пользование определенными функциями, такими как воспроизведение видео или отображение персонализированного контента. Файлы cookie позволяют адаптировать сообщения и отображать рекламу в соответствии с вашими интересами (на нашем и других сайтах). Они также помогают нам понять, как используется наш сайт, и позволяют нам улучшить наш сайт.
Функциональные файлы cookie
Функциональные файлы cookie — это файлы cookie, которые необходимы для работы основных функций сайта. Без них сайт не может использоваться по назначению. Помимо прочего, они обеспечивают правильную функциональность при переходе с http на https и, следовательно, гарантируют выполнение повышенных требований безопасности в https. Ваше согласие не требуется для использования функциональных файлов cookie.
Всегда вкл
Эксплуатационные файлы cookie
Эксплуатационные файлы cookie — это файлы cookie, которые собирают информацию о том, как посетитель использует сайт: какую страницу он посещает чаще всего и отображаются ли сообщения об ошибках. Эти файлы cookie не хранят никакой другой информации. Они используются только для повышения удобства использования и более точной адаптации сайтов к конкретным пользователям. Эта информация также хранится исключительно в обезличенной форме.
Маркетинговые файлы cookie
Маркетинговые файлы cookie используются для оценки эффективности рекламных кампаний и количества повторений рекламы. Они используются для представления пользователю релевантной и адаптированной рекламы.
Больше информации
Вы можете найти более подробную информацию о файлах cookie в Правилах использования cookie
Лечение хронических ран с применением фотодинамической терапии и синтетических раневых покрытий

Перспективным направлением в лечении гнойных и длительно незаживающих ран представляется применение фототерапии (ФТ) и фотодинамической терапии (ФДТ). В последние годы методики закрытия ран синтетическими покрытиями приходят на смену аутодермопластике и занимают прочные позиции в современной вульноологии.
Нами разработана и внедрена методика лечения хронических ран с применением синтетических раневых покрытий и светотерапии.
В исследование было включено 5 пациентов с нейроишемической формой синдрома диабетической стопы (СДС) на фоне СД 2 типа в возрасте от 52 до 72 лет обоего пола (1-я группа), и 4 пациента с трофическими язвами венозной этиологии на фоне СД (2-я группа).
Длительность заболевания варикозным расширением вен у больных 2-й группы составляла от 8 до 12 лет. Сроки появления трофических язв на коже голени до момента госпитализации – от 2 до 36 мес. Язвы локализовались в средней трети голени.
У больных 1-й группы выполняли рентгенографию костей стопы и голени (при необходимости). Оценивали лодыжечно-плечевой индекс (ЛПИ) – соотношение между систолическим давлением в плечевой артерии и артерии на тыле стопы – при помощи тонометра и аппарата Dopplex (Германия). У исследуемых пациентов этот показатель составлял 0,3-0,5. Прогностическим критерием заживления ран является транскутанное напряжение кислорода (О2) в тканях. У всех исследуемых пациентов этот показатель был ниже 0,3 мм рт. ст.
Показания к реваскуляризации нижних конечностей устанавливали на основании критериев, сформулированных рабочей группой TASK II (Trans-Atlantic Inter-Society Consensus), в соответствии с которыми 4 пациента 1-й группы относились к классам А и В, один пациент – к классу D.
В динамике оценивали площадь ран, а также такие их характеристики, как динамика роста грануляций и эпителизация ран.
При поступлении больного осуществляли забор материала для микробиологического исследования. При наличии признаков системного воспалительного ответа (в трех наблюдениях) обязательно выполняли бактериоскопию, на основании данных которой назначали стартовую антибактериальную терапию. Микробиологическому исследованию подвергали раневое отделяемое, определяли количественный и качественный состав микрофлоры, а также ее чувствительность к антибиотикам. Следует отметить, что у 4 пациентов 1-й группы определялись мультирезистентные штаммы, а у одного – панрезистентные штаммы возбудителей. При микробиологическом исследовании больных 2-й группы в двух случаях идентифицирован S. аureus, в одном – S. epidermidis и в одном – P. аeruginosa.
Лечение назначали по следующей схеме: компенсация СД (перевод на дробную инсулинотерапию), метаболическая терапия (препараты α-липоевой кислоты, витамины группы В), антибактериальная, антикоагулянтная и ангиотропная, антибактериальная терапия, физические методы лечения, терапия, направленная на лечение остеопороза (препараты кальция). У больных 2-й группы применяли венотоники и компрессионное бинтование конечностей.
В комплексе местного лечения ран использованы фотонные матрицы «Барва флекс» А.М. Коробова с различным спектральным диапазоном: длина волны (λ) 660, 470, 525, 405 нм, что соответствовало красному, синему, зеленому и фиолетовому свету, имеющим различные эффекты.
Нами разработана и применена следующая схема лечения СДС (у больных 1-й группы). На этапе подготовки к ФДТ при наличии выраженного отека проводили 3-5 сеансов ФТ синим светом (λ 470-440 нм, длительность сеанса – 5-10 мин). При отсутствии перифокального отека раны подготавливали к ФДТ путем проведения 3-5 сеансов ФТ зеленым светом (λ 550-520 нм, длительность сеанса – 3-5 мин).
В период подготовки ран к ФДТ параллельно выполнялась реваскуляризация конечностей. Целью реваскуляризации является восстановление магистрального кровотока до стопы предпочтительно через переднюю или заднюю большеберцовую артерию.
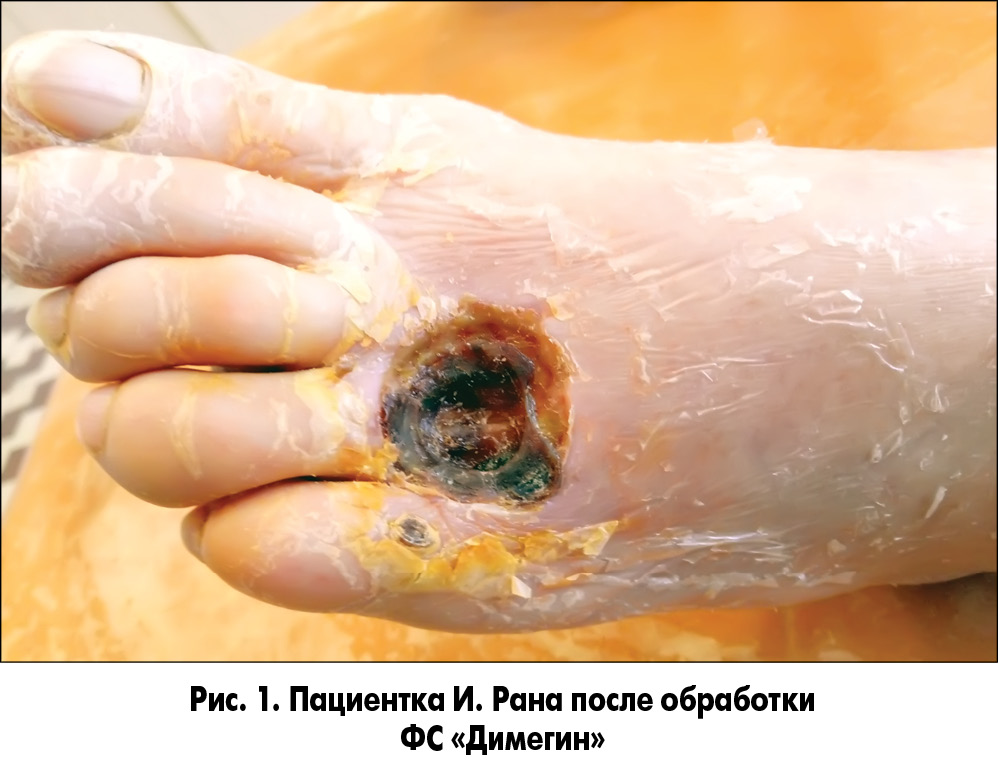
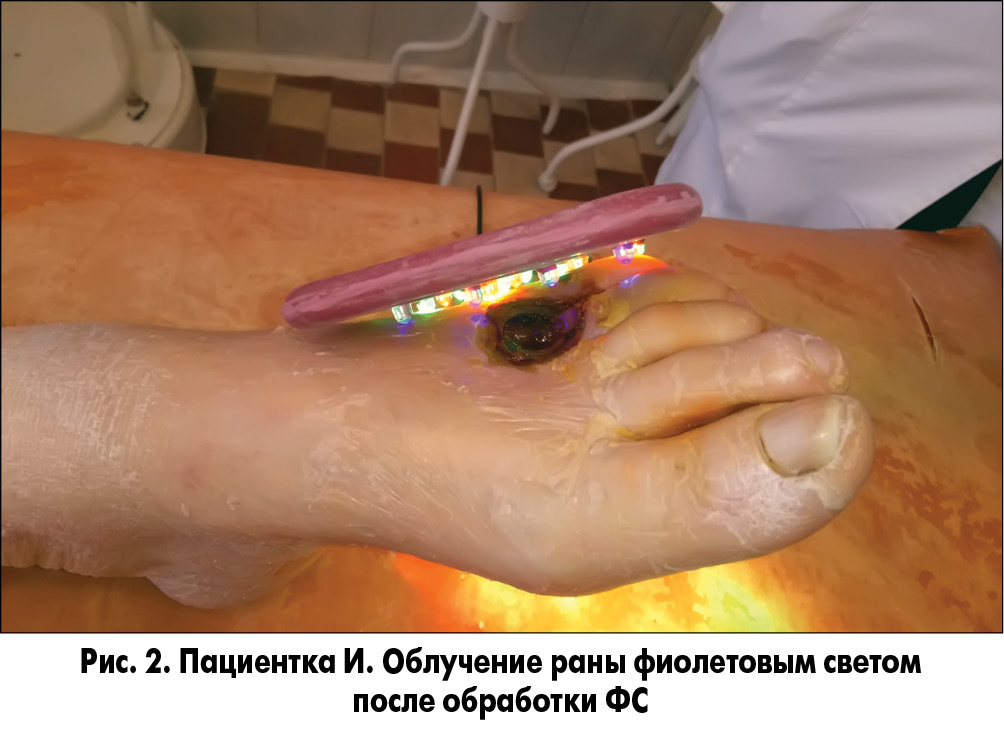
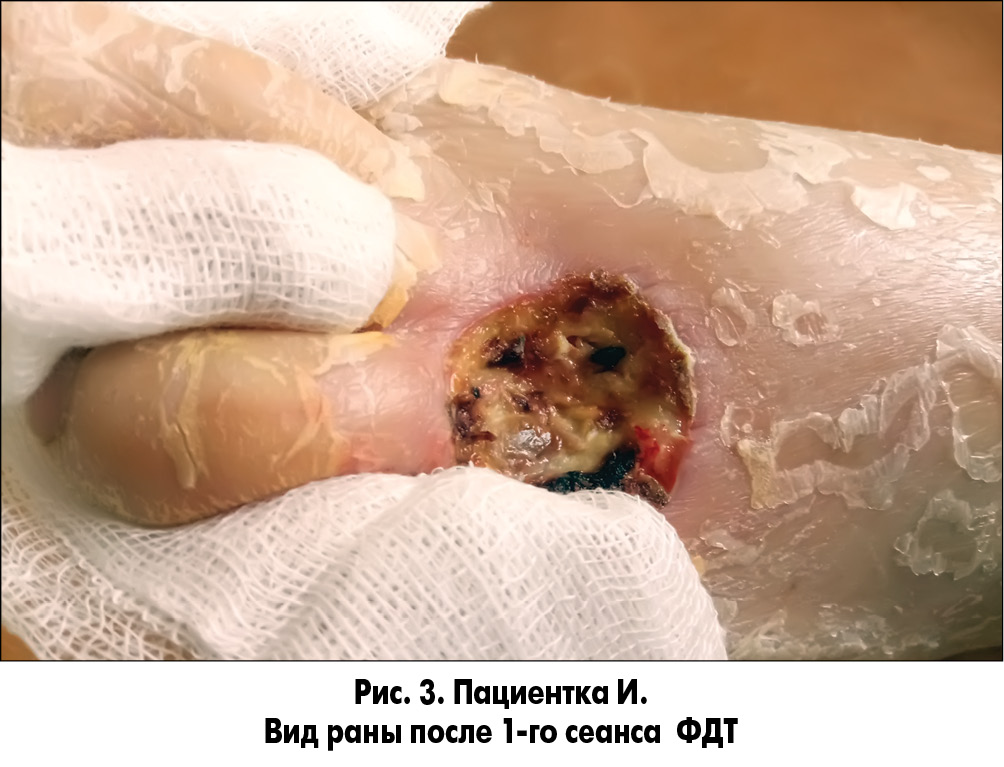
При необходимости выполняли хирургическую обработку ран с иссечением некрозов и ликвидацией гнойных затеков с последующей обработкой их растворами антисептиков. На следующие сутки в области дна и краев ран сохранялись очаги некрозов и налет фибрина. После туалета ран 3% раствором перекиси водорода на рану накладывали марлевую салфетку, пропитанную фотосенсибилизатором (ФС), которая находилась в ране в течение 20 мин. В качестве ФС нами был использован Димегин (динатриевая соль 2,7,12,18-тетраметил-3,8-ди (1-метоксиэтил)-13,17-ди (2-оксикарбонилэтил) порфирина). Препарат характеризуется длительной элиминацией из организма, что удлиняет его бактерицидный эффект в ране. Выраженная кожная фототоксичность препарата требует его осторожного применения и предотвращения попадания ФС на неповрежденные ткани. После удаления салфетки с ФС рану облучали фиолетовым или синим светом (λ 405 или 470 нм) (рис. 1-3).
После проведения курса ФДТ переходили на ФТ (облучение ран красным светом (λ 660-630 нм) ежедневно, длительность сеансов – 10-15 мин, кратность – 10-12 се-ансов в зависимости от площади ран) до пластического закрытия раневых дефектов.
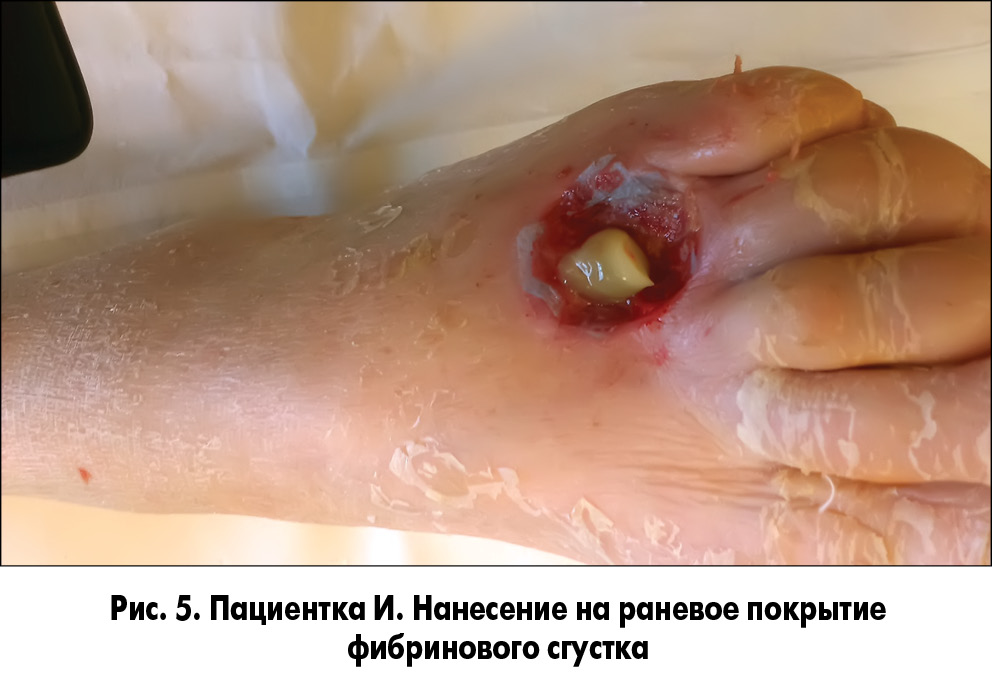
Закрытие раневых дефектов выполняли синтетическим покрытием PCL (рис. 4) c аппликацией фибринового сгустка и плазмы, обогащенной тромбоцитарным фактором роста без фибрина по разработанной нами методике.
Параметры структур покрытия на основе 3Д-нановолокна соответствовали параметрам кожи человека:
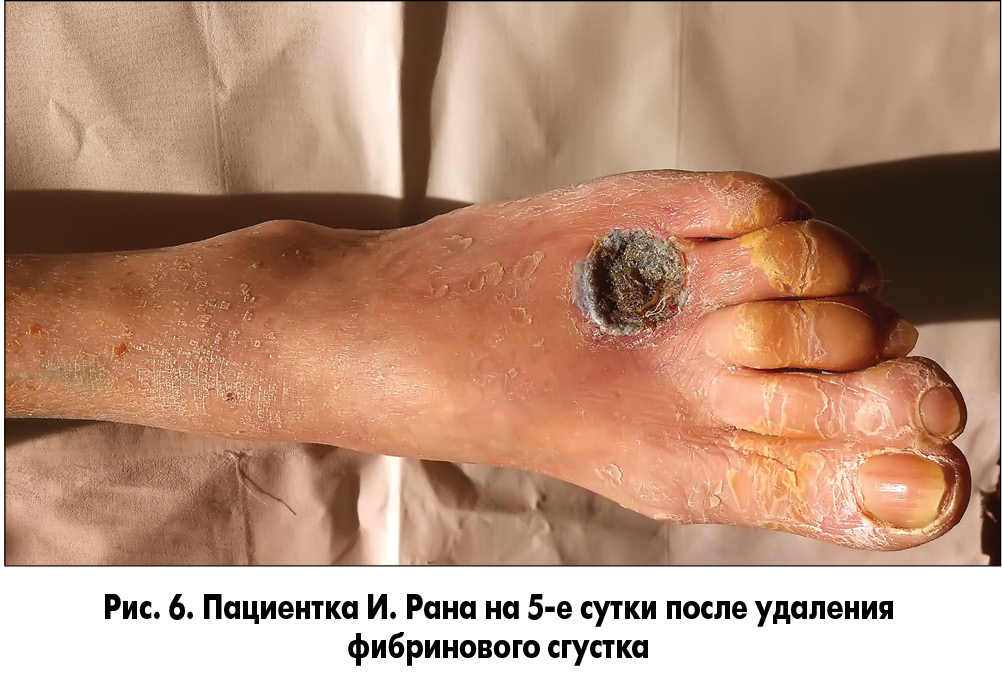
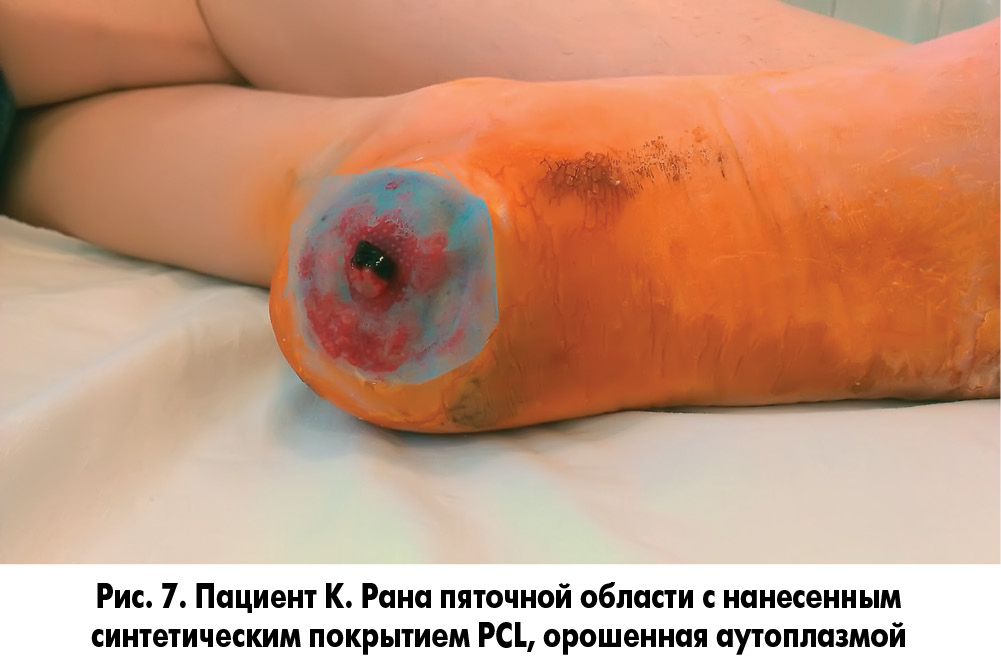
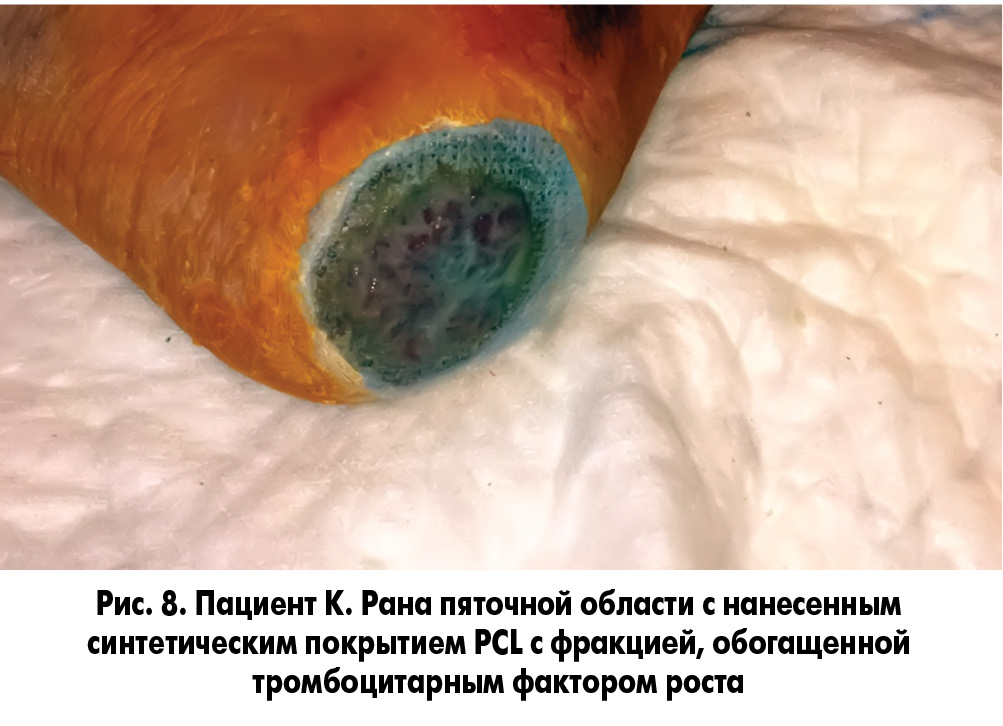
Методика закрытия ран заключалась в следующем. У пациента осуществлялся забор 20 мл крови без консерванта из кубитальной вены и ультрацентрифугирование ее для получения фракции, обогащенной тромбоцитарным фактором роста. После туалета раны 3% раствором перекиси водорода и ее кюретажа раневая поверхность укрывалась раневым покрытием, на которое наносили фибриновый сгусток (рис. 5, 6). Через сутки во время следующей перевязки остатки фибринового сгустка удаляли, а раневое покрытие орошали плазмой, обогащенной аутотромбоцитарным фактором роста (рис. 7, 8).
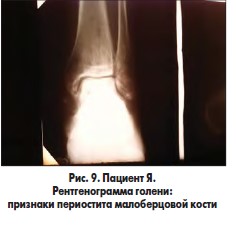
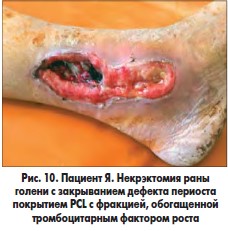
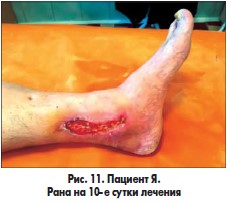
В одном наблюдении у пациента с синдромом Лериша, хронической ишемией IVВ стадии, обширной гнойно-некротической раной левой голени и периоститом большеберцовой кости на фоне СД 2 типа после аорто-бедренного шунтирования синтетическим протезом и бедренно-подколенного аутовенозного шунтирования была произведена некрэктомия раны левой голени, дефект периоста замещен покрытием PCL с нанесением аутоплазмы, обогащенной тромбоцитарным фактором роста (рис. 9-11). Объем раны после некрэктомии составлял 36,8 см3. В послеоперационном периоде проводилось местное лечение с облучением раны красным светом ежедневно. Краевая эпителизация появилась на 6-е сутки. На 5-е сутки отмечено уменьшение объема раны на 39,2%, на 8-е сутки – на 50,6%. На 12-е сутки после некрэктомии выполнена кожная пластика. Рана зажила вторичным натяжением.
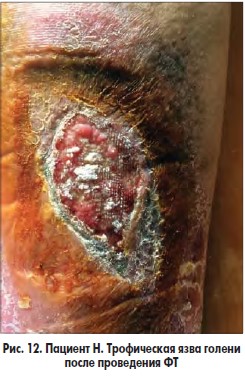
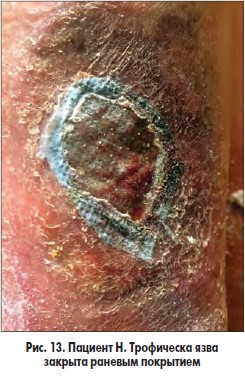
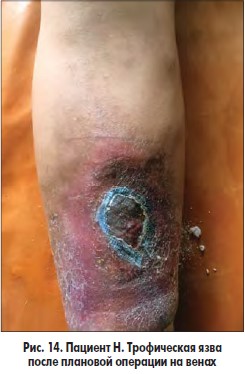
Разработанная методика подготовки больных с трофическими язвами венозной этиологии к плановым операциям на венах заключается в следующем. В I фазе раневого процесса проводили сеансы ФТ зеленым светом (λ 550-520 нм, длительность сеанса – 10-15 мин, кратность сеансов – 5-7 в зависимости от площади ран); после очищения ран, созревания грануляций и появления признаков эпителизации на 8-10-е сутки раневую поверхность закрывали покрытием PCL, после чего выполняли оперативное вмешательство на венах в плановом порядке (рис. 12-14).
Начиная с первых суток послеоперационного периода наряду со стандартно назначаемой терапией в комплекс местного лечения включали ФТ красным светом (λ 660-630 нм, длительность сеанса – 10-15 мин, кратность сеансов – 7-14). Эффективность лечения оценивалась на основании субъективных ощущений пациента, объективных исследований характера и динамики показателей заживления ран (наличие отделяемого, степень развития грануляций и эпителизации, скорость заживления).
Применение ФТ и ФДТ по разработанной нами методике у больных 1-й группы способствовало быстрому (в течение 2-3 сут) очищению ран от гнойно-некротических масс (при традиционном лечении длительность этого этапа составляет от 4-5 до 7-10 сут). Появление первых грануляций отмечено на 4-5-е сутки, а краевой эпителизации – на 6-7-е сутки лечения. При традиционном лечении эти показатели достигаются соответственно на 7-е и 10-11-е сутки. Некротические массы уже после первого сеанса ФДТ активно отторгались, гнойного отделяемого из раны практически не было. В процессе лечения ни в одном наблюдении не потребовалось выполнения этапных некрэктомий. Сроки лечения составляли 5-7 сут в зависимости от состояния ран.
Деконтаминация ран что такое
Наличие в структуре больных хирургических стационаров большого числа пациентов с гнойными заболеваниями мягких тканей позволяет отнести данную проблему в разряд важнейших в современной хирургии. По данным различных авторов, доля пациентов хирургического профиля с гнойной патологией составляет от 15 до 40%. До 30% в структуре смертности после хирургических вмешательств составляют гнойные осложнения [1, 2].
Значительные материальные затраты на лечение этой категории пациентов переводят проблему из разряда медицинских в разряд социально-экономических. Быстрое развитие устойчивости патогенной микрофлоры к антибактериальным препаратам и смена возбудителя раневой инфекции в процессе лечения, в том числе инфицирование госпитальной флорой, выводит на первый план необходимость тщательного выбора способа местного лечения инфицированных ран [3, 4]. В настоящее время существует множество данных о большом количестве методов позволяющих улучшить результаты лечения гнойных ран и снизить риск гнойных послеоперационных осложнений [3—7].
Большая роль в решении данного вопроса отводится современным перевязочным средствам и раневым покрытиям, которые обладают широким спектром воздействия на рану. Они не только обеспечивают механическую защиту раны, но и подавляют патогенную микрофлору, обладают противовоспалительным, обезболивающим эффектом, обеспечивают адекватный отток экссудата, тем самым снижая бактериальную обсемененность, создают оптимальную среду для быстрого очищения и стимулируют процессы заживления в ране. Абсолютно понятно, что традиционные перевязочные материалы не удовлетворяют данным требованиям [8]. Несомненно, важным фактором в процессе лечения также является удобство применения раневого покрытия как для врача, так и для пациента. Раневое покрытие должно быть эстетически приятным и в минимальной степени ограничивать повседневную активность, сохраняя привычное качество жизни пациента, что особенно важно для людей молодого и трудоспособного возраста.
Цель исследования — оценка эффективности современных подходов к лечению гнойных ран с применением раневых покрытий на пенной основе с технологией Гидрофайбер в сравнении с традиционным методом ведения ран.
Материал и методы
Провели анализ результатов лечения 34 пациентов с гнойными ранами различной этиологии, которые находились на лечении в клинике госпитальной хирургии ГБОУ ВПО «Самарский государственный медицинский университет» с августа по декабрь 2017 г. Пациенты были разделены на две группы: контрольную и основную. В основной группе местное лечение ран проводилось с применением раневого покрытия на пенной основе с технологией Гидрофайбер. Повязка, созданная по данной технологии, при контакте с экссудатом принимает гелеобразную консистенцию, абсорбирует и удерживает непосредственно внутри волокон значительное количество раневого экссудата и бактерии. В контрольной группе местное лечение ран проводилось с помощью традиционной методики с применением марлевых мазевых повязок.
Критериями включения в исследование являлись: возраст пациентов от 16 до 65 лет; наличие гнойной раны мягких тканей, в том числе после оперативного лечения — вскрытия гнойных очагов
Критериями исключения служили: гнойные осложнения оперативных вмешательств; возраст до 16 лет, и более 65 лет; септические состояния; иммунодефицитные состояния (в том числе ВИЧ инфекция).
В зависимости от локализации и распространенности гнойного процесса пациенты основной и контрольной групп распределены следующим образом (табл. 1).

Из табл. 1 видно, что преобладают пациенты с абсцессами мягких тканей (44% от общего числа пациентов).
В основную группу вошли 17 пациентов: 10 (58,8%) женщин и 7 (41,2%) мужчин, средний возраст 31,1 года. Пациенты в возрасте от 16 до 35 лет составили 76,5% (n=13), от 36 до 60 лет — 23,5% (n=4).
В контрольную групу вошли 17 больных: 11 (64,7%) женщин и 6 (35,3%) мужчин, средний возраст 30,2 года. Пациенты в возрасте от 16 до 35 лет составили 82,4% (n=14), от 36 до 60 лет — 17,6% (n=3).
Таким образом, статистически значимых различий в группах по полу (χ 2 =0,73) и возрасту (χ 2 =1,06) не выявлено (p≥0,05).
У всех пациентов на первом этапе проводилось адекватное хирургическое пособие, заключающееся во вскрытии и дренировании гнойного очага, хирургической обработке раны, удалении некротических тканей, промывании раны раствором антисептика. Оперативное вмешательство в основной группе заканчивалось наложением современного раневого покрытия на пенной основе с применением технологии Гидрофайбер, а в контрольной группе — традиционной марлевой повязки с мазью на основе полиэтиленгликоля (левомеколь).
Смена повязки проводилась в срок от 2 до 5 сут по мере накопления отделяемого в повязке в основной группе и ежедневно — в контрольной.
Эффективность лечения оценивалась: по наличию клинических симптомов (температурная реакция организма, наличие отека и гиперемии вокруг раны, динамика очищения ран от гноя и фибрина), по динамике лабораторных показателей (количество лейкоцитов крови), по результатам микробиологического мониторинга (видовой и количественный состав флоры, чувствительность к антибактериальным препаратам).
Результаты и обсуждение
Достоверные статистические различия между группами выявлены: по динамике очищения раны (χ 2 =14,7, p 2 =14,4, p 2 =8,2, p 
У 3 (17,6%) пациентов из контрольной группы на 5-е сутки произошла смена видового состава возбудителя. Во всех случаях в посеве обнаруживалась E. coli, что потребовало коррекции антибактериальной терапии. В основной группе вторичного инфицирования ран не отмечалось, что можно связать с меньшим количеством перевязок и более выраженным антибактериальным эффектом раневого покрытия.
Во всех случаях применения раневых покрытий пациенты основной группы отмечали удобство в использовании повязок, особенно возможность принимать душ, не боясь отклеивания повязки и попадания воды на рану, эстетичный внешний вид.
Клинические примеры
1. Пациентка Т., 47 лет, госпитализирована в хирургическое отделение с диагнозом: инфицированная рана голени. В анамнезе бытовая травма. В течение недели лечилась у хирурга поликлиники. Проводились перевязки, пероральный прием антибиотиков. Динамика отрицательная. При осмотре, в средней трети голени рана 4×2 см, глубиной до 2 см, с гнойным отделяемым. Вокруг раны отек и гиперемия (рис. 1). Температуры тела 37,8 °С.

Проводилась антибактериальная терапия (рис. 2). Раневое покрытие снято на 5-е сутки. Взят посев на флору. Отека и гиперемии нет. Раневой дефект уменьшился в размерах, покрыт грануляционной тканью (рис. 3). Нормализовалась температура тела и показатели общего анализа крови. Пациентка выписана на амбулаторное долечивание.


2. Больная Т., 18 лет. Диагноз: постинъекционный абсцесс ягодичной области. При оперативном лечении эвакуировано около 20 мл густого гноя (рис. 4, 5, 6).



Выводы
Применение современных раневых покрытий на пенной основе с технологии Гидрофайбер позволяет улучшить результаты лечения пациентов с гнойными ранами различной этиологии. По нашим данным, при использовании повязок с технологией Гидрофайбер статистически достоверно отмечается более быстрое купирование воспалительного процесса в ране и окружающих тканях, достоверно уменьшаются сроки очищения и микробной деконтаминации в гнойном очаге.
Возможность увеличения времени между перевязками при применении современных раневых покрытий с технологией Гидрофайбер, а также их антибактериальный эффект способствуют снижению риска вторичного инфицирования раны госпитальными штаммами микроорганизмов.
Применение современных раневых покрытий на пенной основе с технологией Гидрофайбер позволяет снизить сроки госпитализации, что сокращает затраты на стационарное лечение данной группы пациентов.
Пациенты основной группы отмечали удобство и приятный внешний вид повязок и возможность полноценного проведения гигиенических процедур в сравнении с пациентами контрольной группы, у которых применялся стандартный перевязочный материал, возможность полноценного проведения гигиенических процедур.
Авторы заявляют об отсутствии конфликта интересов.