дыхание везикулярное что это значит чем опасно
Эмфизема лёгких
Эмфизема лёгких – это нарушение анатомической структуры легочной ткани, характеризующееся патологическим расширением воздушных пространств, которые расположены дальше терминальных бронхиол, сопровождающееся деструктивными изменениями альвеолярных стенок. Для лечения пациентов, страдающих эмфиземой лёгких, все условия созданы в Юсуповской больнице:
Врачи индивидуально подходят к выбору схемы терапии каждого пациента. Тяжёлые случаи эмфиземы лёгких обсуждают на заседании Экспертного Совета с участием профессоров, доцентов, врачей высшей категории. Ведущие специалисты в области пульмонологии коллегиально вырабатывают схему ведения пациентов.
Наряду с хроническим обструктивным бронхитом и бронхиальной астмой эмфизема относится к группе хронических обструктивных болезней лёгких (ХОБЛ). Все эти заболевания сопровождаются нарушением бронхиальной проходимости. С этим связано некоторое сходство их клинической картины. Каждая из форм ХОБЛ имеет свои, специфические особенности. Правильная своевременная диагностика этих заболеваний позволяет пульмонологам Юсуповской больницы провести рациональную терапию и целенаправленную профилактику осложнений эмфиземы лёгких.
Причины и виды эмфиземы лёгких
По причине и механизму развития различают первичную и вторичную эмфизему лёгких. Первичная эмфизема лёгких является самостоятельной нозологической формой. Она развивается без предшествующей бронхолегочной патологии. В её развитии большое значение придают генетическим факторам (дефициту a1-антитрипсина). Вторичная эмфизема лёгких возникает на фоне других заболеваний органов дыхания, в первую очередь хронического обструктивного бронхита.
По распространённости поражения пульмонологи выделяют диффузную и локальную эмфизему лёгких. К диффузной форме заболевания относится первичная и вторичная эмфизема лёгких, которая развилась на фоне хронического обструктивного бронхита. Локальные формы эмфиземы лёгких (буллезная, иррегулярная, околорубцовая) развиваются при наличии следующих причин:
Большое значение в развитии эмфиземы лёгких играют следующие внешние факторы: загрязнение воздуха, курение, легочные инфекции. Повреждающее действие на легочную ткань оказывают поллютанты (химические вещества или соединения, которые находятся в воздухе в количествах, которые превышают фоновые значения) и профессиональные вредности, которые приводят к формированию в дыхательных путях хронических процессов и нарушению равновесия в системе протеолиз-антипротеолиз. При проникновении воздушных поллютантов ингаляционным путём происходит повреждение мембран верхушечной части эпителиальных клеток, выходят воспалительные медиаторы, лейкотриены и нарушается баланс в системе оксидант-антиоксидант. При истощении антиоксидантной системы продолжается воспаление слизистой оболочки дыхательных путей. К развитию эмфиземы приводит воздействие твёрдых частиц, взвешенной пыли, углеводородов. Особую опасность представляет ископаемая угольная пыль.
Тяжесть заболевания зависит от интенсивности и длительности курения. Развитию эмфиземы лёгких способствуют компоненты табачного дыма – кадмий, сера, окись азота. Они активизируют работу альвеолярных макрофагов и нейтрофилов. Это способствует повышению уровня металлопротеиназ, нейтрофильной эластазы. При длительном курении снижается активность ингибиторов протеолиза, а протеаз в условиях малейшей недостаточности функции антиферментов вызывают значительное повреждение эластических волокон и разрушение тонких структур респираторного отдела лёгкого. В табачном дыме содержатся оксиданты. Они подавляют активность антиэластазных ингибиторов, тормозят восстановительные процессы в поврежденном эластическом каркасе легкого. Под влиянием курения снижается содержание антиоксидантов в плазме крови, что в совокупности приводит к развитию эмфиземы лёгких.
Одной из причин развития эмфиземы лёгких является легочная инфекция. При наличии инфекционного воспаления происходит стимуляция протеолитической активности макрофагов и нейтрофилов. В качестве дополнительного источника протеолитических агентов могут выступать бактерии, респираторные вирусы. Сами по себе вирусы не стимулируют выработку нейтрофилов или макрофагов, но из-за способности подавлять иммунитет они способствуют обострению воспалительных процессов и развитию бактериальной инфекции.
Признаки эмфиземы лёгких
Клиническая картина эмфиземы лёгких включает проявления хронического бронхита, который часто предшествует её развитию или сопутствует заболеванию, самой эмфиземы, а также сердечной и дыхательной недостаточности, осложняющих её течение. Врачи записывают в историю болезни диагнозы ХОБЛ, бронхиальная астма, эмфизема. Все эти заболевания имеют сходные симптомы, но каждое из них проявляется характерными признаками.
Основной симптом эмфиземы лёгких – одышка. В начале болезни она появляется только при значительной физической нагрузке. Первоначально больные часто не замечают этого признака. Одышка у больных эмфиземой лёгких долгие годы заметно не проявляется. Она исподволь прогрессирует, она превращается в состояние, которое угрожает жизни пациента. Со временем резко снижается толерантность к физическим нагрузкам, так как компенсаторные возможности находятся на пределе даже в состоянии покоя.
Одышка обычно имеет экспираторный характер. У пациентов наблюдаются короткий, «хватающий» «острый» вдох и удлинённый, иногда ступенеобразный выдох. Больные «пыхтят» – осуществляют выдох при сомкнутых губах, надувая щёки. При этом давление в бронхиальном дереве повышается. Это уменьшает спадение мелких бесхрящевых бронхов на выдохе, обусловленное нарушением эластических свойств легочной ткани и возрастанием внутригрудного давления, способствует увеличению объёма вентиляции.
У больных эмфиземой лёгких кашель не выраженный. При обострении хронического бронхита кашель усиливается, отделяется слизисто-гнойная мокрота. О тяжёлом обострении обструктивной болезни лёгких свидетельствует появление непродуктивного кашля и прекращение отхождения мокроты. Это происходит при развитии синдрома утомления дыхательных мышц. Застою мокроты в просвете дыхательных путей способствует употребление противокашлевых и успокоительных средств.
Пациенты с эмфиземой лёгких в начальных стадиях заболевания принимают вынужденное положение на животе с опущенными вниз головой и плечевым поясом. Это что приносит им облегчение вследствие повышения брюшного давления, поднятия вверх диафрагмы и улучшения её функции. При тяжёлой эмфиземе лёгких c наличием выраженных изменений грудной клетки и утомления респираторных мышц горизонтальное положение вызывает напряжённую работу диафрагмы, поэтому больные вынуждены даже спать в сидячем положении. Больные эмфиземой лёгких част сидят с наклонённым вперед туловищем, опершись руками о край кровати или колени. Это позволяет фиксировать плечевой пояс и включить в акт дыхания дополнительную мускулатуру.
Цвет кожных покровов при эмфиземе лёгких становится синюшным только в далеко зашедших случаях. При накоплении в крови избыточного количества углекислого газа язык приобретает голубой оттенок. Из-за повышения внутригрудного давления шейные вены набухают во время выдоха. Парадоксальный тип дыхания при эмфиземе лёгких проявляется втягиванием рёбер на вдохе в связи с тем, что уплощённая диафрагма располагается низко.
При осмотре грудной клетки пульмонологи выявляют бочкообразную грудную клетку. При перкуссии определяются следующие симптомы:
Характерно уменьшение печёночной и сердечной тупости за счёт повышенной воздушности и увеличения объёма легочной ткани. Во время аускультации выслушивается ослабленное везикулярное дыхание, в тяжёлых случаях заболевания оно становится резко ослабленным. При форсированном выдохе могут появляться скудные сухие свистящие хрипы.
Пульмонологи Юсуповской больницы для уточнения диагноза проводят комплексное обследование пациентов с помощью следующих инструментальных методов:
При наличии показаний применяют электроимпедансную томографию – метод, который основан на измерении электрического сопротивления тканей, в том числе тканей грудной клетки. Торакоскопия – эндоскопическое исследование, которое позволяет выявить мелкие буллы (пузыри), расположенные под плеврой. Эмфизема лёгких на ЭхоКГ проявляется специфическими признаками. С помощью ингаляционных тестов с бронходилятаторами выявляют у больных эмфиземой стойкий необратимый характер бронхиальной обструкции. При развитии дыхательной недостаточности исследуют газовый состав крови.
Как вылечить эмфизему лёгких
Лечение эмфиземы лёгких – сложная задача. Пульмонологи Юсуповской больницы проводят комплексную терапию, направленную на лечение собственно эмфиземы, хронической обструктивной болезни, осложнений заболевания. Врачи проводят мероприятия, которые нацелены на повышение качества жизни больных и замедление прогрессирования заболевания. Первоочередное значение имеет отказ от курения.
Методы специфической терапии собственно эмфиземы лёгких, которые уменьшали бы потерю лёгкими эластичности, до конца не разработаны. Врачи проводят заместительную терапию дефицита a1-антитрипсина следующими препаратами:
Пациентам назначают аэрозоли a1-АТ. В целях повышения продукции a1-АТ используют синтетический анаболический стероид даназол. Для коррекции системы протеолиз-антипротеолиз назначают антиоксиданты (витамина Е, аскорбиновую кислоту, глутатион, b-каротин, микроэлементы цинк и селен, тиосульфат натрия). Пациентам назначают средства, которые влияют на сурфактантную систему лёгких, восстанавливают поверхностно-активные свойства альвеолярной выстилки. С этой целью используются следующие вещества для интратрахеального введения:
Интратрахеально вводят липосомы. Положительно влияют на сурфактантную систему лёгких антагонисты кальция при их сочетанном применении внутрь и ингаляционно (лазолван, бромгексин, глицирам).
В большинстве случаев буллезной эмфиземы лёгких выполняют оперативные вмешательства. Наиболее перспективными являются видеоторакоскопические операции. В последнее время хирурги в качестве оперативных методов лечения эмфиземы лёгких применяют хирургическую редукцию легочного объёма и трансплантацию лёгких.
Для лечения ХОБЛ, которая протекает параллельно с эмфиземой лёгких, используют бронходилатирующие и мукорегуляторные средства, иммунокорригирующую терапию, антибактериальные средства, глюкокортикоиды. Врачи Юсуповской больницы при лечении эмфиземы лёгких уделяют большое внимание коррекции дыхательной недостаточности, которая достигается путем оксигенотерапии и тренировкой дыхательной мускулатуры. Предпочтение отдают длительной (18 часов в сутки), малопоточной (2–5 л в минуту) кислородотерапии. Наличие дыхательной аппаратуры экспертного класса позволяет врачам отделения реанимации и интенсивной терапии использовать при тяжёлой дыхательной недостаточности гелиево-кислородные смеси и неинвазивную вентиляцию лёгких с двумя уровнями положительного давления.
Специалисты клиники реабилитации обучают пациентов, страдающих эмфиземой лёгких, специальной дыхательной гимнастики, в том числе направленной на пассивизацию выдоха, используют приспособления, создающие положительное давление в конце выдоха. По показаниям применяют чрескожную электрическую стимуляцию диафрагмы.
Для того чтобы пройти обследование и курс адекватной терапии эмфиземы лёгких, записывайтесь на приём к пульмонологу он лайн или позвонив по телефону. Специалисты контакт центра предложат удобное вам время консультации ведущих специалистов в области заболеваний органов дыхания. В клинике реабилитации специалисты проведут курс восстановительной терапии, направленной на укрепление дыхательной мускулатуры.
Что значит везикулярное дыхание?
Везикулярное дыхание прослушивается в обе фазы дыхания. На вдохе шум более продолжительный, громкий. Это связано с более сильным вдохом, сокращением мускулатуры, участвующей в дыхании, активным наполнением легких воздухом, колебанием и растяжением их стенок. На выдохе шум ослабевает, укорачивается. Из-за этого продолжительность вдоха длиннее в два раза, чем выдоха. Во время выдоха дыхательная мускулатура расслабляется, сужается голосовая щель, скорость воздушного потока падает.
Интенсивность дыхания
Интенсивность везикулярного дыхания зависит от следующих показателей:
Виды дыхания
Учитывая особенности организма, везикулярное дыхание делят на следующие виды:
Ослабленный тип
Под ослабленным везикулярным дыханием подразумевается уменьшение интенсивности выдохов и вдохов. Причем отношение вдоха к выдоху больше. Иногда это вызвано физиологическими причинами. Данное явление наблюдается при утолщении ПЖК или при наращивании мышечной массы грудного отдела. Также ослабленное дыхание возникает в местах, где более тонкий слой легочной ткани, а именно над верхушками легких и в нижних отделах.
Патологические изменения везикулярного дыхания наблюдаются в результате легочных, внелегочных или плевральных нарушений.
К внелегочным причинам относят:
К плевральным причинам, приводящим к ослаблению дыхания, относят скопление жидкости, воздуха в плевральной полости, утолщение плевральных листков.
Бывают ситуации, когда к ослаблению везикулярного дыхания приводят легочные причины. Изменения возникают в результате закупорки просвета бронхов при онкологии или попадании в дыхательную систему инородного тела. В результате этого развивается обструктивный ателектаз. Нередко ослабление дыхания вызывается эмфиземой легких, замещением легочной ткани.
Усиление дыхания
Усиление везикулярного дыхания характеризуется увеличением интенсивности выдоха и вдоха без каких-либо изменений соотношений фаз дыхания.
При физиологическом усилении над обеими частями грудной клетки может наблюдаться чрезмерное расширение альвеол после физнагрузки. Также этот тип дыхания встречается у людей астенической конституции из-за тонкой грудной клетки.
Патологическое усиление везикулярного дыхания наблюдается на здоровой половине при развитии одностороннего патологического процесса в виде пневмонии, пневматоракса, плеврита и других недугов.
Пуэрильный тип
Данный вид более громкий, но мягкий, нежного тембра. У пуэрильного дыхания продолжительность вдоха и выхода одинакова. Данная разновидность прослушивается у детей, подростков с тонкой грудной клеткой. Из-за этой особенности пуэрильный тип называют юношеским.
Жесткое дыхание
Громкое дыхание с удлиненным вдохом и выдохом появляется в результате сужения просвета бронхов или бронхиол, отека стенок дыхательной системы. Этот тип получил название жесткое везикулярное дыхание. При нем соотношение вдоха и выдоха составляет 5 к 4. Данный тип появляется из-за сужения просвета бронхов, наличия в них секрета, отека. Все это вызывает завихрение проходящей струи воздуха, в результате чего меняется тембр шума.
Жесткое дыхание прослушивается после бронхоэктатической болезни, пневмонии, пневмосклерозе с последующей деформацией бронхов.
Саккадированный тип
Другое название этого вида – прерывистый. Для него характерно неравномерный, прерывистый, толчкообразный вдох. Он возникает из-за неравномерного сокращения мышц. Шумы выслушиваются неравномерно над всей поверхностью дыхательных мышц при нарушениях центральной регуляции дыхания.
Саккадированное дыхание может быть вызвано наличием препятствий в бронхах, которые мешают проходить воздуху в альвеолы. В результате при выслушивании определяются изменения над пораженными участками. Саккадированный тип дыхания над верхушкой легкого может указывать на туберкулезный процесс.
Аускультация
Везикулярное дыхание выслушивается при помощи фонендоскопа в определенных точках левой и правой половины грудной клетки. Выслушивать сначала начинают спереди, с самой верхней части, начиная от подключичной и надключичной зон, постепенно смещаясь вниз на три сантиметра от прослушиваемых точек. В такой же последовательности слушаются легкие сзади. Для увеличения поверхности межлопаточного пространства больного просят скрестить руки, отведя лопатки от линии позвонка. Для удобства выслушивания подмышечной зоны руки поднимают вверх, разместив ладонями за голову.
Проводить аускультацию можно при любом положении обследуемого, но удобнее всего, если он займет сидячее положение с опущенными на коленях руками. Данная поза способствует полному расслаблению грудных мышц. Аускультировать больного можно в положении стоя, но при этом у него может наблюдаться головокружение при глубоких вдохах, о чем стоит заранее предупредить пациента.
Во время проведения прослушивания дыхательной системы сначала сравнивают шумы при вдохе, чтобы оценить их характер и продолжительность, громкость, а затем проводят сравнение шумов с теми, которые услышат с другой стороны в той же точке.
В первую очередь смотрят на то, как человек дышит, каково само дыхание, которое выслушивается над легкими. Затем смотрят на наличие хрипов, других типов дыхания, прослушиваемых над гортанью, в области крупных бронхов. Во время аускультации возникают вопросы: а что значит везикулярное дыхание и как оно возникает?
Альвеолярный тип возникает в результате колебаний эластических элементов альвеолярных стенок в момент наполнения альвеол воздухом в фазу вдоха. При заполнении всех альвеол на вдохе происходит последовательное перемещение воздуха. Суммация большого количества звуков при колебании стенок создает продолжительный мягкий шум, который прослушивается на протяжении всей дыхательной фазы, постепенно усиливаясь.
Во время прослушивания дыхания обязательно проводят сравнение звуков справа и слева. В норме они должны быть одинаковыми. При патологиях в одинаковых точках, выслушивая с разных сторон, доктор услышит шумы различной силы. При некоторых состояниях они могут быть ослабленными или усиленными, жесткими или другого вида с обеих сторон. Это связано с анатомическими особенностями строения грудного отдела, возрастом и другими причинами.
ВЕЗИКУЛЯРНОЕ ДЫХАНИЕ
Везикулярное дыхание (лат. vesicula пузырек) — аускультативный феномен, выслушиваемый в нормальных условиях над всей поверхностью легких; характеризуется преобладанием времени шума вдоха над временем шума выдоха и мягким («дующим») тембром дыхательных шумов. Частотный спектр Везикулярного дыхания находится в пределах 80—600 гц, наиболее характерна полоса 80—200 гц; в фазе вдоха частота несколько выше, чем в фазе выдоха. Инспираторный компонент Везикулярного дыхания обусловлен в основном колебаниями, связанными с поступлением воздуха в альвеолы и напряжением вследствие этого их стенок. Экспираторный компонент Везикулярного дыхания короче и тише, иногда он вообще не слышен. Он возникает в бронхиальном дереве, но отличается от бронхиального дыхания (см.), т. к. наиболее характерные для последнего звуковые колебания с частотой 500— 1000 гц задерживаются нормальной легочной тканью и не доходят до грудной клетки.
Ослабленное (тихое) Везикулярное дыхание указывает на недостаточное поступление воздуха в аускультируемый участок легких вследствие местной гиповентиляции (щажение пораженной стороны грудной клетки при болях, наличие жидкости или воздуха в плевральной полости, пневмосклероз, обструкция бронха) или при общей гиповентиляции (угнетение дыхательного центра, диффузная бронхиальная обструкция при эмфиземе легких или при тяжелом приступе бронхиальной астмы). Везикулярное дыхание также ослабляется при чрезмерной толщине тканей между легкими и стетоскопом (напр., при ожирении). При ателектазе легких Везикулярное дыхание исчезает полностью.
Усиленное (громкое) Везикулярное дыхание указывает на гипервентиляцию как общую (физическая нагрузка), так и местную (компенсаторное увеличение дыхательных экскурсий одних участков легкого при гиповентиляции других участков). Усиление Везикулярное дыхание с подчеркиванием экспираторного компонента наблюдается также при тонкой эластичной грудной клетке и узких бронхах у детей (пуэрильноe дыхание).
При умеренном сужении просветов бронхов, напр. при бронхите, время шума выдоха удлиняется и начинает проводиться шум более высокой частоты, возникающий при прохождении воздуха по бронхам (жесткоe Везикулярное дыхание); последнее часто сочетается с сухими хрипами. Иногда Везикулярное дыхание слышно как прерывистый, толчкообразный шум — саккадированное дыхание (см.), что указывает на прерывистое поступление воздуха в альвеолы. Оно возникает при неравномерном сокращении дыхательных мышц, а иногда при сужении мелких бронхов.
Библиография: 3ислин Д. М., Розенблат В. В. и Лихачева Е.И. Объективное исследование дыхательных шумов с помощью частотного анализа, Тер. арх., т. 41, № 11, с. 108, 1969, библиогр.; Шелагуров А. А. Методы исследования в клинике внутренних болезней, с. 84, М., 1964; Laennec R.T.H. Traite de l’auscultation médiate et des maladies des poumons et du coeur, P., 1828.
И. П. Замотаев, H. А. Магазаник.
Что такое хроническая обструктивная болезнь легких (ХОБЛ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Никитина И. Л., врача УЗИ со стажем в 26 лет.
Определение болезни. Причины заболевания
Данная болезнь коварна тем, что основные симптомы болезни, в частности, при табакокурении проявляются лишь через 20 лет после начала курения. Оно долгое время не даёт клинических проявлений и может протекать бессимптомно, однако, в отсутствии лечения незаметно прогрессирует обструкция дыхательных путей, которая становится необратимой и ведёт к ранней нетрудоспособности и сокращению продолжительности жизни в целом. Поэтому тема ХОБЛ представляется в наши дни особенно актуальной.
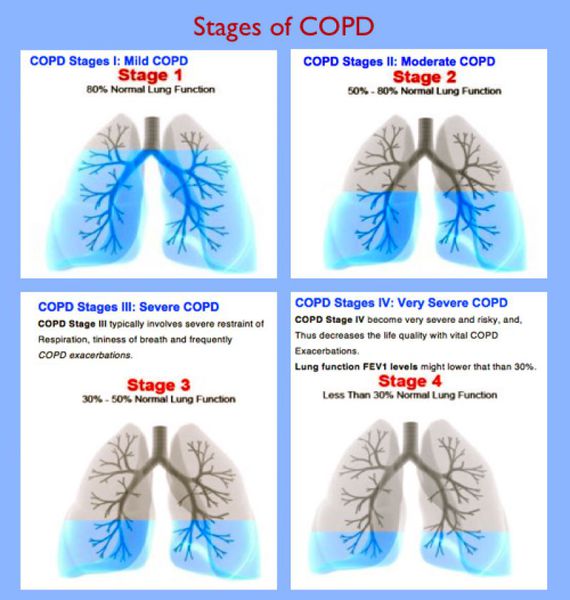
Важно знать, что ХОБЛ — это первично хроническое заболевание, при котором важна ранняя диагностика на начальных стадиях, так как болезнь имеет тенденцию к прогрессированию.
Если врач поставил диагноз «Хроническая обструктивная болезнь лёгких (ХОБЛ)», у пациента возникает ряд вопросов: что это значит, насколько это опасно, что изменить в образе жизни, какой прогноз течения болезни?
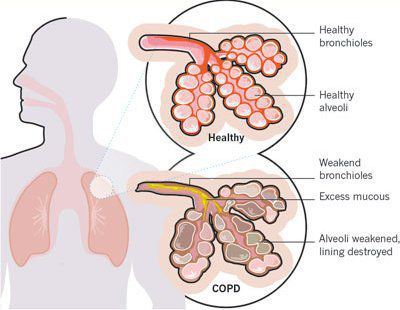
Итак, хроническая обструктивная болезнь лёгких или ХОБЛ – это хроническое воспалительное заболевание с поражением мелких бронхов (воздухоносных путей), которое приводит к нарушению дыхания за счёт сужения просвета бронхов. [1] С течением времени в лёгких развивается эмфизема. Так называется состояние, при котором снижается эластичность лёгких, то есть их способность сжиматься и расширяться в процессе дыхания. Лёгкие при этом находятся постоянно как будто в состоянии вдоха, в них всегда, даже во время выдоха, остается много воздуха, что нарушает нормальный газообмен и приводит к развитию дыхательной недостаточности.
Основными причинами заболевания ХОБЛ являются:
К другим причинам относятся:
Симптомы хронической обструктивной болезни легких
ХОБЛ — болезнь второй половины жизни, чаще развивается после 40 лет. Развитие болезни — постепенный длительный процесс, чаще незаметный для пациента.
Обратиться к врачу заставляют появившиеся одышка и кашель — самые распространённые симптомы заболевания (одышка почти постоянная; кашель частый и ежедневный, с выделениями мокроты по утрам). [2]
Типичный пациент с ХОБЛ — курящий человек 45-50 лет, жалующийся на частую одышку при физической нагрузке.
Кашель — один из самых ранних симптомов болезни. Он часто недооценивается пациентами. На начальных стадиях болезни кашель носит эпизодический характер, но позже становится ежедневным.
Мокрота также относительно ранний симптом заболевания. На первых стадиях она выделяется в небольших количествах, в основном по утрам. Характер слизистый. Гнойная обильная мокрота появляется во время обострения заболевания.
Одышка возникает на более поздних стадиях заболевания и отмечается вначале только при значительной и интенсивной физической нагрузке, усиливается при респираторных заболеваниях. В дальнейшем одышка модифицируется: ощущение недостатка кислорода во время обычных физических нагрузкок сменяется тяжёлой дыхательной недостаточностью и через время усиливается. Именно одышка становится частой причиной для того, чтобы обратиться к врачу.
Когда можно заподозрить наличие ХОБЛ?
Вот несколько вопросов алгоритма ранней диагностики ХОБЛ: [1]
При положительно ответе более чем на 2 вопроса необходимо проведение спирометрии с бронходилятационным тестом. При показателе теста ОФВ1/ФЖЕЛ ≤ 70 определяется подозрение на ХОБЛ.
Патогенез хронической обструктивной болезни легких
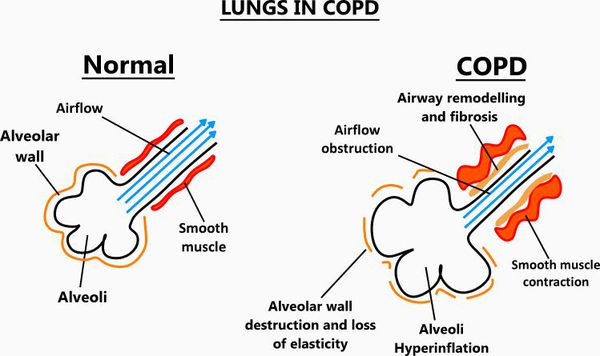
При ХОБЛ страдают как дыхательные пути, так и ткань самого лёгкого — лёгочная паренхима.
Начинается заболевание в мелких дыхательных путях с закупорки их слизью, сопровождающейся воспалением с формированием перибронхиального фиброза (уплотнение соединительной ткани) и облитерации (зарастание полости).
При сформировавшейся патологии бронхитический компонент включает:
Эмфизематозный компонент приводит к разрушению конечных отделов дыхательных путей — альвеолярных стенок и поддерживающих структур с образованием значительно расширенных воздушных пространств. Отсутствие тканевого каркаса дыхательных путей приводит к их сужению вследствие тенденции к динамическому спадению во время выдоха, что становится причиной экспираторного коллапса бронхов. [4]
Ко всему прочему, разрушение альвеолярно-капиллярной мембраны влияет на газообменные процессы в лёгких, снижая их диффузную способность. В результате этого возникают уменьшение оксигенации (кислородное насыщения крови) и альвеолярной вентиляции. Происходит избыточная вентиляция недостаточно перфузируемых зон, приводящая к росту вентиляции мёртвого пространства и нарушению выведения углекислого газа СО2. Площадь альвеолярно-капиллярной поверхности уменьшена, но может быть достаточной для газообмена в состоянии покоя, когда эти аномалии могут не проявляться. Однако при физической нагрузке, когда потребность в кислороде возрастает, если дополнительных резервов газообменивающихся единиц нет, то возникает гипоксемия — недостаток содержания кислорода в крови.
Появившаяся гипоксемия при длительном существовании у пациентов с ХОБЛ включает ряд адаптивных реакций. Повреждение альвеолярно-капиллярных единиц вызывает подъём давления в лёгочной артерии. Поскольку правый желудочек сердца в таких условиях должен развивать большее давление для преодоления возросшего давления в лёгочной артерии, он гипертрофируется и расширяется (с развитием сердечной недостаточности правого желудочка). Кроме того, хроническая гипоксемия способна вызывать увеличение эритропоэза, который впоследствии увеличивает вязкость крови и усиливает правожелудочковую недостаточность.