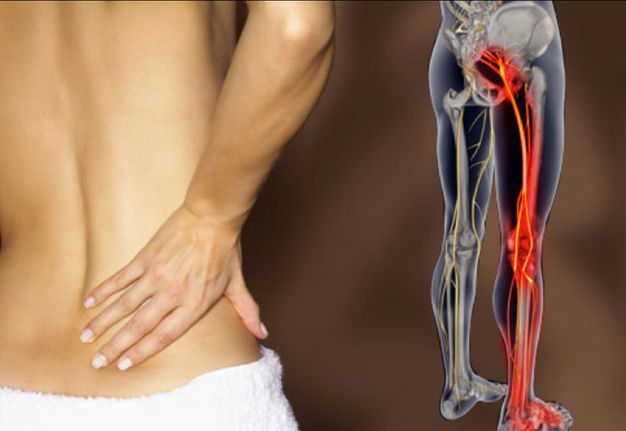
если болит сидячий нерв что делать
Воспаление седалищного нерва
Воспаление седалищного нерва или ишиас – это раздражение в области спины, поясницы, ног или ягодиц. Проявляется дискомфорт в качестве резкой и ноющей боли. Чаще всего воспаление беспокоит людей старше 30 лет. На боль в спине жалуется четверть населения мира, из которых 20% – случаи воспаления седалищного нерва.
Сам нерв – один из самых крупных в человеческом организме. Именно он имеет повышенную чувствительность и воспаляется чаще остальных. Причина проста – седалищный нерв отвечает за подвижность нижних конечностей, то есть за ходьбу, бег, присед и другие движения, совершаемые ежедневно.
Воспаление седалищного нерва – дело серьезное, требующее немедленного лечения. Нерв берет начало в зоне малого таза и простирается на территорию большинства отделов нижней части тела. Он охватывает область от поясничного отдела до ступни, а это половина человеческого организма.
Причины воспаления седалищного нерва
Специалисты выделяют ряд причин появления воспалительного процесса:
Симптомы воспаления седалищного нерва
Сказывается воспаление не только на внешних органах, но и на внутренних. Нарушается работа мочеполовой и пищеварительной систем. Например, может происходить непроизвольное мочеиспускание. У мужчин такая травма приводит к снижению либидо.
Если игнорировать симптомы воспаления, то они могут со временем исчезнуть. Однако они быстро вернутся и усилятся при отсутствии лечения.
Лечение при воспалении седалищного нерва
При первых болезненных ощущениях стоит немедленно обратиться к невропатологу. Иначе боль будет только усиливаться и повлечет осложнения. В больнице специалист первым делом купирует очаг воспаления обезболивающими. После врач приступит к устранению причины появления недуга. Для диагностики заболевания специалист осмотрит поврежденный участок тела. После пациента отправляют на физиотерапевтические процедуры – магнитотерапию, электрофорез или УВЧ.
Если воспаление было вызвано инфекционными возбудителями, заболевшему показано антибактериальное и противовирусное лечение зоны поражения. При ишиасе, который был вызван появлением грыжи, доктора прибегают к хирургическому вмешательству с помощью микродискэктомии.
Также для устранения причины воспаления невропатолог может отправить вас и к другим специалистам, например, гинекологу, онкологу или урологу. Все зависит от самой причины появления недуга, в том числе и срок выздоровления. Однако во всех случаях пациенту показан полный покой до исчезновения острых болей.
Особенности симптомов и лечения воспаления седалищного нерва
Недуг не является обособленным заболеванием. Он считается симптомом серьезных проблем в пояснице или крестцовом отделе.
Обычно признаки воспаления не проходят бесследно и вызывают сильную боль у человека. Заболевание может протекать медленно либо наоборот очень быстро развиваться. Во втором случае симптомы недуга стремительно нарастают за несколько часов. При первых их проявлениях лучше незамедлительно обратиться к специалисту.
Для постановки очага заболевания необходима диагностика. Она включает в себя несколько процедур:
В «Медюнион» проводятся магнитно-резонансной томографии всех видов: головы, позвоночника, брюшной полости и суставов на современном оборудовании. В клинике установлен МРТ аппарат Siemens Magnetom Essenza, закрытого типа, мощностью 1,5 Тесла производства 2019 года.
Цена процедуры от 3 200 рублей, точную стоимость МРТ можно узнать по телефону +7 (391) 202-95-54. Для удобства вы можете воспользоваться онлайн-записью на нашем сайте.
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.
Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Защемило нерв: что делать?
Многие пациенты приходят к врачу и говорят: «Доктор, мне кажется, у меня защемлен нерв». Что именно это означает? Что такое «защемленный нерв»? Вызывает ли защемленный нерв боль в спине? Действительно ли существует такой диагноз? На самом деле и да, и нет. Чтобы углубиться в эту тему, нам нужно сначала начать с очень простых терминов и краткого урока анатомии.
Что такое нервы?
Нервная система человека делится на две части. Это центральная нервная система, или ЦНС, и периферическая нервная система, или ПНС. ЦНС состоит из головного и спинного мозга, которые разветвляются в спинномозговые нервы, контролирующие остальные части тела. Когда эти спинномозговые нервы выходят из позвоночника, начинается ПНС. Тысячи нервов существуют в человеческом теле, они есть практически в каждой его части; все эти нервы являются частью ПНС.
Анатомически седалищный нерв проходит вниз по ноге и может вызывать боль в ней. До появления современных технологий, когда у людей возникали боли в ногах или ягодицах, связанные с нервными окончаниями, предполагалось, что это было вызвано сжатием или повреждением седалищного нерва. Термин «ишиас» родился на основе вышеупомянутой концепции.
Что известно на сегодня
С появлением современных технологий, в частности, МРТ, мы теперь знаем, что это неверно. Хотя седалищный нерв на самом деле может вызывать боль в ногах и сжиматься или «защемляться» грушевидной мышцей в области, называемой «седалищной ямкой» (состояние, называемое синдромом грушевидной мышцы), это происходит очень редко. Ишиас в более чем 95% случаев на самом деле не имеет ничего общего с проблемой седалищного нерва или сдавлением, иначе говоря, «защемлением».
Гораздо более частой причиной боли в руке или ноге, связанной с нервом, является сдавление спинномозгового нерва. Это состояние называется «радикулопатией». В большинстве случаев, защемление поясничного спинномозгового нерва вызывает боль в ягодицах и ногах, а защемление шейного спинномозгового нерва вызывает боль в плече и руке.
Как идентифицируются защемленные нервы?
В дополнение к анализу симптомов пациента и физическому обследованию, могут быть предприняты и другие меры. Визуализирующие исследования, такие как: рентген или компьютерная томография обеспечивают хорошую детализацию реальной костной анатомии человеческого тела, но очень плохую визуализацию мягких тканей и нервов.
Лучшим тестом для визуализации спинномозговых нервов является МРТ, и это считается «золотым стандартом» визуализационного исследования, которое предпочитают врачи. МРТ выполняется с помощью магнитов, и это может мешать работе некоторых медицинских устройств, например, кардиостимуляторов. Если невозможно провести МРТ, часто требуется компьютерная томография, обычно проводится в сочетании с инъекцией красителя в позвоночный канал для визуализации спинномозговых нервов. Эта процедура инъекции красителя называется «миелограммой».
В некоторых случаях, процедура, называемая электродиагностическим исследованием, или ЭМГ, может помочь врачам идентифицировать пораженный нерв. Это неврологический тест, включающий электрические разряды и маленькие иглы, которые вводятся в различные мышцы и которые могут предоставить информацию о фактической функции различных нервов в руке или ноге, где расположены симптомы. Этот тест также может определить, ответственны ли нервы (за исключением спинномозговых нервов) за симптомы, проявляющиеся в руках или ногах.
Часто обсуждается вопрос: могут ли поясничные спинномозговые нервы вызывать боль в спине. Обычно считается, что они могут это делать, но обычно только сбоку от средней линии, справа или слева от позвоночника. Область, называемая крестцовой бороздой, часто бывает болезненной при сдавливании спинномозговых нервов. Однако при сильном сдавливании и воспалении спинномозговых нервов обычно ожидается, что симптомы распространятся дистально, вниз по руке или ноге, снабжаемой соответствующим пораженным нервом. Это называется «дерматомным паттерном».
Защемление спинномозговых нервов может развиваться внезапно или формируется постепенно. Внезапное сжатие обычно происходит при острой проблеме суставов, которая называется «грыжа межпозвоночного диска».
Более постепенное сжатие обычно происходит с течением времени из-за костных изменений, которые развиваются по мере старения тканей и развития костного разрастания и костных шпор. Если наблюдается сужение позвоночника в местах расположения нервов, это называется «стенозом». Если центральная часть позвоночного канала стенозирована или сужена, это называется центральным стенозом, и если боковая часть позвоночника сужена, где спинномозговые нервы пытаются выйти с боков, это называется стенозом фораминального канала или боковым стенозом. Постепенно развивающаяся хроническая боль и функциональное снижение, вызванное защемлением спинномозговых нервов из-за костного стеноза, обычно считается хирургическим диагнозом.
Как это лечат?
Защемление спинномозговых нервов в результате внезапной (или острой) грыжи мягкого диска часто можно лечить без хирургического вмешательства, избегая действий, вызывающих боль: соответствующей физиотерапии, пероральных препаратов и часто с селективной блокадой нервных корешков или эпидуральными инъекциями стероидов в области раздражения и воспаления.
Поскольку человеческое тело, как правило, легко приспосабливается к изменениям, происходящим в процессе старения, часто сжатие или сдавливание спинномозговых нервов выявляется случайно и вообще не вызывает никаких симптомов. Постепенное развитие компрессии в течение жизни является естественным. Важно понимать, что если сдавленный нерв не вызывает таких симптомов, как сильная боль, слабость или онемение, приводящие к длительным функциональным изменениям, то никакого лечения не требуется.
Чрезвычайно редко пациенту без симптомов требуется какое-либо агрессивное вмешательство, например, операция на позвоночнике. Если у вас есть симптомы, которые, как вы подозреваете, могут быть вызваны защемлением спинномозгового нерва, обратитесь к специалисту по позвоночнику, чтобы он решил – как вас лечить.
Способы терапии
Во многих случаях простые шаги могут помочь в лечении ваших симптомов:
Но некоторым людям требуется более сложное лечение или операция. Во время хирургической процедуры, называемой дискэктомией, хирург удаляет весь или часть диска, который давит на нервный корешок. Наряду с этой процедурой, хирургу может потребоваться удалить части некоторых позвонков или соединить позвонки вместе.
Что я могу сделать, чтобы предотвратить защемление нерва?
Сохранение физической формы может снизить риск защемления нерва. Правильная осанка на работе и в свободное время, например, если нужно поднимать тяжелые предметы, также может помочь предотвратить это состояние. Если вы подолгу сидите на работе, подумайте о том, чтобы регулярно вставать и гулять. Здоровый образ жизни, включающий отказ от курения и правильное питание, также может снизить риск защемления нерва.
Как лечить воспаление седалищного нерва
8 клиник рядом
с метро
Работаем ежедневно
с 9:00 до 21:00
Прием ведут более 100
врачей

Помимо этого, человек потихоньку теряет чувствительность конечности, вплоть до совершенной утраты. Практика показывает, что чаще врачи имеют дело с односторонним поражением.
Воспользуйтесь одной из наших акций и получите максимальную выгоду:
АКЦИЯ «ОСЕНЬ 2021»!
Стоимость приема невролога или травматолога-ортопеда со скидкой
990 рублей 3600 рублей
Комплексное обследование позвоночника или суставов
Уникальная возможность получить консультации врачей, узи диагностику, анализы и заключение по состоянию вашего здоровья за:
1990 рублей вместо 9000 рублей
Почему возникает патология?
Медики рассматривают первичную и вторичную невропатию. Причина первичной – в травмах, инфекционных заболеваниях и переохлаждениях. Перечень причин, способных вызвать вторичный вид недуга, намного обширнее. Сюда относятся:
Симптомы при воспалении седалищного нерва
Боль, которая может возникнуть даже из-за поднятия тяжелой сумки или переохлаждения, ночные приступы – главный показатель ишиаса. Помимо резкого простреливающего болевого синдрома, врачи советуют обратить внимание на:
Когда человек передвигается или долго стоит, болеть тревожит сильнее. Во время приступов вполне возможно покраснение кожного покрова, отечность, ознобы, потливость. Сначала болевой синдром не очень выразителен, но постепенно становится настолько сильным, что есть опасность потери сознания. Человеку практически больно дышать. Если заболевание не лечить, пострадает вся нога: она станет холодной, сгибать и разгибать ее будет проблематично, затем утратится возможность двигать стопой и пальцами.
Симптомы защемления

Ходить и сидеть на корточках больно, а если лежать или сидеть с широко раздвинутыми ногами – отпускает. Признаки воспаления и ущемления седалищного нерва довольно выразительны, однако их все же можно спутать с другими заболеваниями:
Как ставят диагноз
Заболевание определяет невролог по результатам двигательных тестов, выявляющих наличие описанных выше синдромов. Но лабораторные и инструментальные исследования все равно необходимы. Как правило, ограничиваются рентгеном в двух плоскостях. Возможно, придется получить более наглядную картину состояния позвоночника. В этом случае назначат томографию. Радиоизотопное сканирование делают, если подозревают наличие опухоли.
Когда у человека воспаление седалищного нерва, лечение в домашних условиях не всегда допустимо, ведь заболевание может проявляться в настолько серьезной форме, что пациенту предписывается постельный режим в условиях стационара. К болезням, связанным с нервами, нужно относиться серьезно, иначе можно потерять возможность двигаться.
Незамедлительный визит к врачу необходим в случаях:
Как лечить воспаление седалищного нерва

Чтобы этого достичь, прибегают к методам традиционной и альтернативной медицины. Лечение начинают с купирования болевого синдрома. Затем вступают физиотерапия, лечебная гимнастика, мануальная терапия. Параллельно может использоваться богатый опыт народной медицины.
Медикаменты, назначаемые при лечении ишиаса, включают следующие группы препаратов:
Огромная роль в восстановлении функций ног принадлежит физиотерапевтическим процедурам, например, магнито- и лазеротерапии, электрофорезу, лечению динамическими токами. Различные виды физических упражнений, подобранных для конкретного пациента, уменьшают спазмированность мышц, укрепляют организм.
Чтобы излечиться дома, придется запастись терпением, поскольку ишиас лучше поддается усилиям профессионалов. Известны случаи, когда болезнь запускалась именно из-за недостаточно активных лечебных мероприятий. Чем сложнее случай – тем более действенные препараты приходится назначать. Так, если нестероидные не помогают, хотя человек принимает их долго, назначают стероидные препараты, которые имеют значительные побочные эффекты.
Во многих клиниках, дополнительно к основному лечению, пациенты проходят курсы:
Разработано множество рецептов компрессов, примочек, настоек. Но без консультации с лечащим врачом их лучше на себе не пробовать. Доктору известно, где и как они способны помочь или навредить. Поэтому посоветоваться необходимо.
Курортное и водолечение – отменный способ улучшить общее состояние здоровья и отрегулировать различные патологии, в том числе и воспаление седалищного нерва, признаки и лечение которого из-за разнообразия и сложности нуждаются в длительном и тщательном внимании.
Если терапевтические методы не дают результата – приходится производить декомпрессию нерва. Это делают хирургическим путем.
Мало знать, как лечить ишиас, то есть воспаление седалищного нерва. Быть в курсе того, как уберечься от такого серьезного, портящего жизнь и отбирающего здоровье недуга – необходимость.
Среди профилактических мер врачи советуют следующие:
Здоровый организм значительно повышает вероятность того, что позвоночник будет работать правильно, а нервные корешки избегнут воспалений и не ущемятся.
Мы специализируемся на лечении опорно-двигательного аппарата, даже при тяжелых стадиях заболеваний. Уже 10 лет помогаем тысячам пациентов избежать операции!
Наши врачи
Это сильнейшая команда экспертов, которая преподаёт на кафедре РУДН. Мы являемся клинической базой ведущих ВУЗов, где выпускаются лучшие врачи Москвы, уникальные специалисты России и зарубежья.
Стандарты
Экспертами и преподавателями нашей сети совместно с ведущими израильскими специалистами разработаны уникальные протоколы лечения на основе утвержденных медицинских стандартов Министерства Здравоохранения РФ.
Боль по ходу седалищного нерва
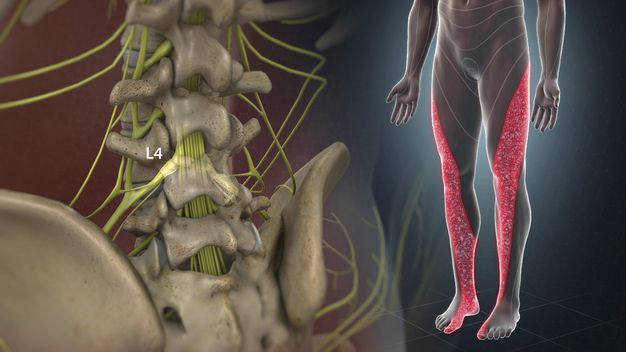
Седалищный нерв является одним из крупнейших нервов человеческого тела. Он образован двумя ветками, каждая из которых берет начало от крестцового нервного сплетения, проходит через ягодицу, спускается по задней поверхности бедра и икроножной мышце вплоть до ахиллова сухожилия. Таким образом, левая и правая ветки нерва отвечают за иннервацию соответствующих ног. Но под действием различных причин он может воспаляться и ущемляться, что провоцирует возникновение сильных болей по его ходу, которые способны надолго лишить человека возможности нормально передвигаться.
Что такое седалищный нерв и почему он болит?
Седалищный нерв – крупнейшая структура периферической нервной системы. Кроме того, что он весьма длинный и проходит через всю ногу, он имеет и довольно крупный диаметр – около 1 см. Он образован нервными волокнами крестцового нервного сплетения, имеет двигательные, чувствительные и вегетативные волокна. Поэтому этот нерв ответственен за иннервацию мышц, кровеносных сосудов, кожи ног.
Поражение седалищного нерва – один из распространенных видов невропатии. Чаще всего от этого страдают люди 25–60 лет, причем может иметь место не только изолированное поражение седалищного нерва, но и осложнение патологиями крестцового сплетения, заболеваниями позвоночника и т. д. Он может воспаляться под действием различных факторов, среди которых местные процессы и заболевания позвоночника, органов малого таза и пр. Сам воспалительный процесс способен становиться причиной ущемления седалищного нерва и развития соответствующей неврологической симптоматики.
Нервы чувствительны к любым изменениям, при которых наблюдется нарушение кровоснабжения и компрессия мягких тканей, они легко повреждаются при травмах и склонны разрушаться под действием токсинов, инфекционных агентов и пр. Поэтому боли и воспаление могут быть следствием как местных, так и системных заболеваний.
При воспалении или ущемлении седалищного нерва его оболочки постепенно разрушаются, что называют демиелинизацией. Это приводит к выраженным болям и ухудшению нервной проводимости, что провоцирует возникновение нарушений подвижности и чувствительности. Дополнительно могут наблюдаться неблагоприятные сосудистые изменения. Чаще всего диагностируется односторонний неврит, приводящий к серьезному снижению качества жизни больного в связи с сильными болями, ограничивающими его трудоспособность и способными приводить к инвалидности.
Для поражения седалищного нерва характерна острая, нестерпимая или тянущая, ноющая боль в области ягодиц или вертела тазобедренного сустава, задней поверхности бедра, подколенной ямке, внутренней или внешней стороне икроножной мышцы. Зачастую она односторонняя, но в отдельных случаях боли могут ощущаться в обеих ногах сразу же.
Причины появления болей
Поражение седалищного нерва является следствием продолжительного действия отрицательно влияющих факторов. В роли таковых могут выступать непосредственное повреждение нерва при получении травмы или в результате сдавливания его теми или иными анатомическими структурами. Так, любые травмы, при которых происходит нарушение целостности костей и повреждение мягких тканей задней части бедра, являются существенным фактором риска развития воспаления и ущемления седалищного нерва. Кроме того, серьезную угрозу его поражения составляют новообразования различной природы, в том числе сосудистые, а также заболевания позвоночника различной природы.
Таким образом, причины возникновения болей по ходу седалищного нерва могут выступать:
В некоторых случаях установить причину возникновения болей по ходу седалищного нерва и его воспаления установить не удается. В подобных случаях диагностируют идиопатическую невралгию.
Еще одной из распространенных причин появления болей по ходу седалищного нерва, является ишиас. Чаще всего он провоцируется наличием врожденных и приобретенных патологий позвоночника, которые могут сопровождаться нарушениями кровообращения в области поражения. В результате дефицита питательных веществ и компрессионного воздействия мягкие ткани страдают, что может приводить к развитию воспалительного процесса, в который может вовлекаться и седалищный нерв.
Ишиас, как причина возникновения болей по ходу седалищного нерва
Под ишиасом подразумевается ущемление нерва той или иной анатомической структурой, что провоцирует появление характерных болей. Для него типично возникновение болевого синдрома в определенных условиях.
Появление боли может провоцировать подъем с кровати, длительное хождение или стояние, бег, наклоны и пр. При этом изначально они могут быть едва ощутимыми и самостоятельно проходить со временем. Подобное состояние может сохраняться несколько лет и часто игнорируется людьми. Но со временем сохраняющаяся компрессия нерва приводит к развитию неврологической симптоматики, а рано или поздно неосторожное движение или физическое перенапряжение приведет к возникновению острого приступа боли.
Именно на этом этапе люди чаще всего обращаются к врачу. В ходе осмотра невролог с помощью специальных неврологических тестов может практически безошибочно поставить диагноз «ишиас». После этого пациент обязательно направляется на комплексное обследование, целью которого является выявление причин, повлекших за собой ущемление седалищного нерва.
В качестве таковых могут выступать как заболевания позвоночника, так и чрезмерные физические нагрузки, беременность и т. д. Наиболее распространенными причинами развития ишиаса являются:
Также причиной развития ишиаса и болей по ходу седалищного нерва может выступать синдром грушевидной мышцы. Она расположена под ягодичной мышцей и у некоторых людей седалищный нерв проходит в ее толще. Поэтому при сильных физических нагрузках на ягодицы может происходить спазм грушевидной мышце, что приведет к компрессии седалищного нерва и возникновению соответствующей симптоматики.
При ишиасе крайне важно определить причины компрессии седалищного нерва. В противном случае назначение только симптоматической терапии будет давать только кратковременный результат, в то время как основная патология будет прогрессировать и не только вызывать еще большее поражение седалищного нерва, но и вызывать присоединение других осложнений.
Поэтому при ишиасе лечение всегда комплексное. Оно включает средства для устранения болей и неврологических симптомов, а также этиотропную терапия. Второй отводится особенное внимание, поскольку от правильности ее разработки зависит прогноз всего лечения. В одних случаях пациентам назначается консервативная терапия, включающая медикаментозное лечение, физиотерапию, ЛФК и массаж, а в других для эффективного устранения причины развития ишиаса требуется хирургическое вмешательство.
Предпосылки для возникновения болей
Приводить к развитию вышеперечисленных заболеваний и воспаления седалищного нерва может ряд факторов, отражающих образ жизни и индивидуальные особенности конкретного человека. В качестве таковых можно привести:
Особенности болей при поражении седалищного нерва и сопутствующие симптомы
При поражении седалищного нерва все возникающие симптомы можно разделить на 3 группы: боль, неврологические нарушения и двигательные расстройства. Боль может иметь разный характер от мощной, жгучей, режущей до ноющей, тянущей. Она проявляется в области спины, задней поверхности бедра, голени и может отдавать в стопу. При этом боли могут быть как эпизодическими, так и постоянными. В разных случаях они возникают с разной периодичностью вплоть до нескольких раз в сутки.
В зависимости от имеющегося заболевания боли усиливаются во время выполнения физической работы, при сидении, стоянии, беге, подъеме тяжелых предметов или под действием низких температур.
Если воспаление сопровождается ущемлением седалищного нерва, боли дополняются корешковым синдромом. При этом могут наблюдаться отдельные признаки неврологических нарушений, так и целый комплекс симптомов:
Поражение седалищного нерва нередко приводит к ухудшению проводимости по нему нервных импульсов, что сопровождается нарушениями подвижности ног и снижением их чувствительности. Поэтому нередко больные жалуются на:
Таким образом, характер клинической картины во многом зависит от того, какое заболевание привело к возникновению воспаления седалищного нерва и боли.
Диагностика
Для опытного специалиста определить наличие поражения седалищного нерва не составляет особого труда по наличию характерной боли, присоединению неврологических нарушений или двигательных расстройств. Но поиск причин, спровоцировавших это, может занять определенное время.
Для этого врач обязательно проводит общий осмотр и опрос больного. Это позволяет оценить состояние позвоночника, функциональность нервной системы, мышечный тонус, провести специфичные тесты и обнаружить локальные изменения кожи. Составив общее впечатление о характере имеющихся патологических изменений, а иногда и имея предварительный диагноз врач направляет пациента на комплексное обследование. Оно позволяет получить объективные данные о состоянии организма больного, диагностировать малейшие патологические изменения в позвоночнике и других органах, а также сформулировать прогноз.
Поэтому пациентам обычно назначается:
Нередко инструментальные методы диагностики дополняются лабораторными исследованиями. В зависимости от того, наличие каких заболеваний предполагает врач, пациенту может назначаться общий анализ крови и мочи, биохимическое исследование крови и пр.
Консервативное лечение
Лечение боли и воспаления седалищного нерва всегда включает 2 направления: симптоматическая терапия и этиотропная. Безусловно, наибольшее значение отводится именно этиотропной терапии, поскольку от нее зависит исход заболевания и самочувствие пациента. Она направлена на ликвидацию причин возникновения болей и воспаления седалищного нерва, в то время как симптоматическая терапия позволяет только на время ликвидировать боль.
Если не устранить причину воспаления и боли, они будут регулярно рецидивировать и со временем приобретут хронический характер. В таком случае справиться с заболеванием консервативным путем будет крайне сложно, если вообще возможно.
В то же время проигнорировать мучительные боли и нарушения подвижности будет негуманно по отношению к пациенту. Поэтому вместе с этиотропной терапии всегда назначаются средства для купирования болевого синдрома, улучшения нервной проводимости.
Таким образом, для каждого пациента лечение подбирается индивидуально на основании поставленного диагноза и обнаруженной причины появления боли по ходу седалищного нерва. Поэтому оно может быть кардинально разным даже у людей с одинаковыми жалобами.
Наиболее часто пациентам назначается:
Тем не менее консервативная терапия не всегда оказывается эффективной и приводит к ожидаемым результатам. А в отдельных ситуациях ее применение и вовсе не обосновано, поскольку существующие патологии можно устранить только хирургическим путем. В подобных ситуациях пациенту назначают симптоматическое лечение для уменьшения болей и направляют его на консультацию к нейрохирургу для разработки тактики оперативного лечения.
Медикаментозная терапия
Вид назначаемых медикаментов напрямую зависит от поставленного диагноза. В большинстве случаев пациентам назначаются:
При особенно сильных болях пациентам могут назначаться опиоидные анальгетики. Но их применение возможно только в условиях стационара под строгим врачебным контролем и короткими курсами, поскольку препараты такого рода быстро провоцируют возникновение пристрастия и зависимости.
Этот перечень может дополняться другими лекарственными средствами, непосредственно воздействующими на имеющиеся заболевания. Если применяемые лекарственные средства не снимают острый приступ боли, а пациент жалуется на нестерпимые боли, препятствующие нормальной подвижности, ему может быть предложено выполнение новокаиновой или лидокаиновой блокады.
Процедура подразумевает выполнение инъекции анестетика непосредственно в область прохождения нерва, что приводит к быстрому купированию болевого синдрома. Но поскольку ее выполнение требует соблюдения условий антисептики и наличия определенных навыков, она может проводиться только в специализированных медицинских учреждениях.
Блокада дает быстрый, ярко выраженный эффект, но она эффективна только при болях, спровоцированных ущемлением нерва. Она не обладает никакими лечебными свойствами и может использоваться не более 4 раз в год.
Физиотерапия
При наличии патологий позвоночника, а также воспалительных процессах весьма эффективно использование методов физиотерапии для повышения результативности медикаментозного лечения болей по ходу седалищного нерва. Виды физического воздействия, продолжительность процедур и их количество подбирается индивидуально. Как правило, пациентам назначаются:
Физиотерапия способствует уменьшению выраженности боли, ускорению разрешения воспалительного процесса, уменьшению отечности мягких тканей, улучшению кровообращения. Но применение методов физиотерапевтического воздействия допускается только после завершения острого воспалительного процесса.
Мануальная терапия
Сеансы мануальной терапии также показаны вне острого периода. При правильном выполнении приемов воздействие рук врача позволяет добиться хороших результатов: уменьшения болей, нормализации положения позвонков, увеличения расстояния между ними, а также устранению мышечных спазмов, что способствует уменьшению нагрузки на межпозвоночные диски и позволяет высвободить ущемленный нерв.
Также мануальная терапия позволяет улучшить местное кровообращение, что неминуемо положительным образом скажется на состоянии седалищного нерва и его проводимости. Улучшение микроциркуляции в области воздействия способствует нормализации питания всех тканей и быстрому выведению продуктов метаболизма, воспалительных факторов и вредных веществ. Благодаря этому воспалительные процессы быстрее устраняются, состояние позвоночника улучшается, а ущемленный седалищный нерв высвобождается.
Но проведение сеансов мануальной терапии можно доверять только высококвалифицированному специалисту, не просто имеющему высшее медицинское образование, а прошедшему полный курс обучения мануальной терапии и имеющему соответствующую лицензию.
Лечебная физкультура – одна из важнейших составляющих консервативного лечения воспаления седалищного нерва. Дозированная, правильно подобранная нагрузка является эффективным средством предотвращения появления болевого синдрома. Кроме того, она положительно сказывается на состоянии мышц, способствует улучшению кровообращения и нормализации обменных процессов.
Для каждого пациента программа ЛФК подбирается индивидуально в соответствии с обнаруженным заболеванием. Специалист определяет уровень физического развития больного, учитывает его возраст, имеющиеся сопутствующие заболевания и на основании этого составляет комплекс упражнений, которые будут решать поставленные задачи и не нанесут вреда.
Самостоятельно заниматься лечебной физкультурой, используя рекомендации знакомых или по программам, предлагаем в сети, может быть небезопасно. Неправильно подобранные упражнения смогут привести только к усилению воспалительного процесса, прогрессированию имеющихся патологий или еще большей компрессии седалищного нерва, что отзовется усилением болевого синдрома.
Поэтому для разработки программы ЛФК стоит обращаться только к квалифицированному специалисту. Под его же контролем проводятся и первые занятия. Это необходимо для того, чтобы больной смог полностью освоить методику выполнения каждого упражнения и выполнять его правильно.
В дальнейшем заниматься лечебной физкультурой можно самостоятельно в комфортной обстановке. Занятия проводятся ежедневно, при этом важно избегать резких движений и серьезной перегрузки. Через определенное время пациенту необходимо снова показаться врачу, чтобы он скорректировал программу ЛФК и увеличил нагрузку.
Хирургическое лечение
Без операции не удастся обойтись, если консервативное лечение не приносит положительных результатов в течение 3 месяцев или имеются патологии, не поддающиеся устранению безоперационным путем. Поэтому помощь спинального хирурга требуется при:
В каждом случае используются разные виды операций, отличающихся не только методикой выполнения, но и уровнем травматичности, длительностью и сложностью реабилитационного периода, а также количеством риском и возможных осложнений.
Наиболее легкими, малотравматичными и безопасными признаны методы чрескожной хирургии, которые могут использоваться для удаления межпозвоночных грыж и лечения компрессионных переломов. Но подобные методы допускается использовать только при условии наличия грыжи небольшого размера, в противном случае они неэффективны.
К числу методов чрескожной хирургии принадлежат гидропластика и нуклеопластика. В обоих случаях операции подразумевают разрушение пульпозного ядра межпозвонкового диска с помощью инструментов, диаметр которых не превосходит нескольких миллиметров. Но при использовании гидропластики пульпозное ядро разрушается напором жидкости, а при нуклеопластики посредством холодной плазмы, лазера или радиоволн. В обоих случаях послеоперационная рана настолько мала, что не требует наложения швов. Ее лишь закрывают стерильной повязкой, а реабилитационный период протекает практически незаметно для пациента.
Несколько более травматичным способом удаления межпозвонковых грыж является эндоскопическая операция, подразумевающая их резекцию боковым доступом. Операция проводится при помощи специального эндоскопического оборудования, оснащенного видеокамерой. Оно погружается в тело пациента через точечные проколы, диаметр которых не превышает 1 см. Таким способом можно удалить грыжи разного размера, но при их расположении в труднодоступных местах методика неэффективна.
При крупных, сложных или даже секвестрированных грыжах, приведших к стенозу позвоночного канала, операция проводится через разрез мягких тканей в проекции пораженного диска и носит название микродискэктомии. Она может применяться во всех случаях практически без ограничений, за исключением явных противопоказаний к проведению хирургического вмешательства (дыхательная или сердечная недостаточность, беременность и т. д.). Для микродискэктомии используются специальные небольшие хирургические инструменты. Но поскольку операция сопряжена с травмированием мягких тканей, восстановление после нее протекает сложнее и дольше, чем при применении других методов хирургического лечения межпозвонковых грыж.
Если боли и воспаление седалищного нерва обусловлены компрессионным переломом позвоночника, пациенту в экстренном порядке требуется проведение вертебропластики или кифопластики. Обе операции имеют практически идентичную методику выполнения, заключающуюся в заполнении сплющенного позвонка специальным, быстро затвердевающим костным цементом, что обеспечивает формирование прочного костного конгломерата. Но кифопластика имеет более широкие показания к применению и может использоваться при тяжелых компрессионных переломах со значительным уменьшением высоты позвонка, так как она подразумевает изначальное восстановление его естественной формы и размеров с помощью введенного внутрь баллона. Его постепенно разувают, тем самым восстанавливая параметры позвоночника, а затем сдувают и удаляют.
Если боль в седалищном нерве обусловлена сколиозом или спондилолистезом, для фиксации позвонков в правильном положении и восстановления нормальной оси позвоночника используются специальные металлические конструкции, состоящие из пластин и винтов, вкрученных в позвонки. Они внедряются в организм через небольшие разрезы и остаются в теле человека на всю жизнь.
Только квалифицированный врач сможет правильно поставить диагноз и назначить оптимальное лечение.