еюностома что это такое
Еюностома что это такое
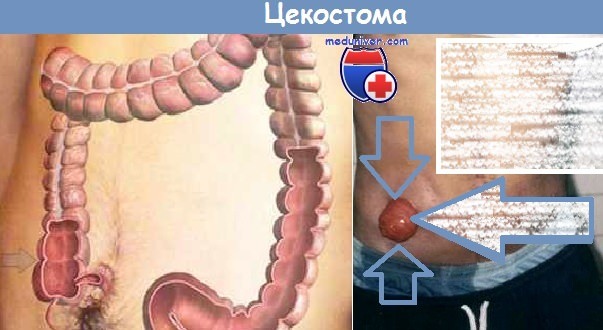
Катетерная цекостома:
• Пример: заворот слепой кишки, псевдообструкция толстой кишки (синдром Огилви).
• Цель: эвакуация газов, колопексия. Внимание: подвесная цекостома не отключает толстую кишку!
• Место формирования: правый наружный квадрант (ПНК) живота.
• Вид: катетер Фолея большого диаметра.
• Отделяемое: газы, небольшое количество стула (требует ежедневного промывания).
• Преимущества: спонтанное закрытие после удаления катетера.
• Недостатки: не отключает толстую кишку, требует промывания.
Катетерная гастростома:
• Пример: канцероматоз или массивные спайки, ожидаемый рецидив или прогрессирование толстокишечной непроходимости (ТКН).
• Цель: декомпрессия желудка, возможность зондового питания.
• Место формирования: левый наружный квадрант (ЛНК) живота.
• Вид: катетер Фолея большого диаметра или чрескожная эндоскопическая гастростома (ЧЭГ).
• Отделяемое: желудочное содержимое.
• Преимущества: нет необходимости установки назогастрального зонда (НГЗ). Спонтанное закрытие после удаления катетера.
• Недостатки: подтекание, необходимость промывания.
Катетерная еюностома:
• Аналогична катетерной гастростомии, но трубка размещается дистальнее (тощая кишка), применяется для энтерального питания.
Учебное видео лапароскопической гастостомии
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Еюностомия в Юсуповской больнице
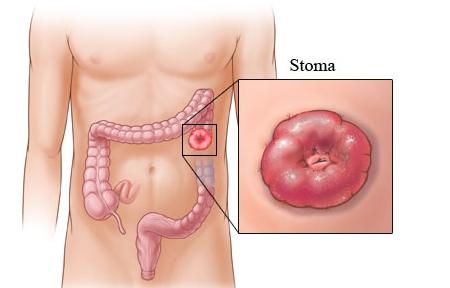
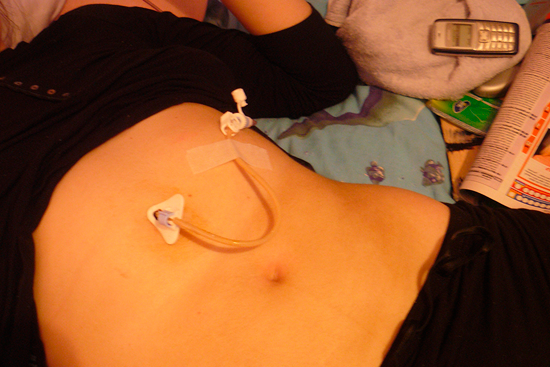
Термин «еюностомия» происходит от латинского названия тощей кишки – верхнего отдела тонкого кишечника, следующего после двенадцатиперстной кишки – jejunum («еюнум»). Во время этой процедуры в стенке тощей кишки делают отверстие (стому) и выводят его на поверхность кожи. Как правило, еюностома предназначена для кормления пациента, если он в течение длительного времени не может питаться самостоятельно.
В Юсуповской больнице еюностомию выполняют опытные хирурги. Мы применяем современные технологии, которые позволяют выполнить вмешательство быстро и с минимальными рисками. После операции наши врачи тщательно контролируют состояние пациента и еюностомы.
В каких случаях необходимо наложение стомы тощей кишки?
Обычно для питания больных, которые не могут принимать пищу самостоятельно в течение длительного времени, накладывают гастростому – выводят на кожу отверстие из желудка. В случаях, когда это невозможно, оптимальным решением становится еюностомия:
Существуют и противопоказания, правда, их немного. Если у пациента есть асцит – скопление жидкости в брюшной полости – перед наложением еюностомы его нужно устранить. Это осложнение нередко возникает у онкологических больных. Выведение отверстия из тощей кишки на поверхность кожи затруднительно у людей, страдающих ожирением. Если толщина брюшной стенки более 4 см, после операции повышается риск развития непроходимости тощей кишки.
Как проводится вмешательство?
Еюностома может быть наложена разными способами. В настоящее время открытые операции через разрез выполняются все реже, хирурги стараются отдавать предпочтение более щадящим, малоинвазивным методикам.
Наиболее современная техника – чрескожная еюностомия под контролем рентгеноскопии. Такую процедуру выполняют интервенционные хирурги. Отверстие может быть наложено лапароскопическим путем. После таких операций в более короткие сроки происходит заживление, пациенты быстрее восстанавливаются и начинают принимать пищу.
Еюностомию выполняют под общей анестезией.
Подготовка к еюностомии
Перед операцией врач должен оценить состояние пациента, учесть имеющиеся у него сопутствующие заболевания. Назначают некоторые анализы, обязательно – общий анализ крови, мочи, исследование свертываемости крови. Если пациент принимает препараты для разжижения крови и профилактики тромбов, возможно, их придется на время отменить.
Для того чтобы оценить состояние и расположение желудка, двенадцатиперстной кишки, соседних органов, назначают компьютерную томографию, ультразвуковое исследование.
Также пациента обязательно консультирует и осматривает врач-анестезиолог, изучает его историю болезни, выясняет, какими хроническими заболеваниями страдает больной, есть ли у него аллергия на какие-либо лекарственные препараты.
Во время операции желудок и тощая кишка должны быть пустыми, поэтому за 12 часов до вмешательства нельзя принимать пищу, за 6 часов нельзя ничего пить. Последний ужин накануне должен быть не позднее 18.00.
Если запланирована чрескожная еюностомия, накануне на ночь через назогастральный зонд вводят некоторое количество рентгеноконтрастного вещества – сульфата бария. Это нужно для того, чтобы провести рентгеноскопию ободочной кишки и не повредить ее случайно во время процедуры.
Перед хирургическим вмешательством проводят премедикацию – пациенту вводят препараты, которые помогают расслабиться, успокоиться.
В конце операции из сформированной стомы выводят трубку-зонд для кормления, ее закрепляют на коже.
Возможные риски
Осложнения после еюностомии, особенно если применялись малоинвазивные методики, встречаются редко:
При правильном тщательном уходе все эти проблемы вполне предотвратимы. Тяжелые опасные осложнения, такие как перитонит (воспаление брюшины) и паралитическая непроходимость кишки в результате нарушения двигательной функции ее стенки, встречаются крайне редко.
Восстановление и уход после операции
После еюностомии пациента разрешается кормить на следующий день, в некоторых случаях – через 6–12 часов. Пищу вводят в трубку с помощью шприца, она должна быть жидкой и теплой. Слишком холодная вызывает неприятные ощущения, а слишком горячая может привести к повреждению слизистой оболочки кишки. Пищу вводят небольшими порциями, по 150–200 мл через каждые 2–3 часа. После кормления в трубку вводят воду или чай, за счет этого она промывается. Затем конец зонда закрывают и фиксируют к коже с помощью повязки.
Есть ли альтернативы?
Кормление пациентов, которые не способны принимать пищу самостоятельно, можно осуществлять и другими способами:
Обратитесь к врачам в Юсуповской больнице. Они тщательно оценят ваше состояние, подберут оптимальную тактику хирургического лечения. При необходимости в еюностомии наши доктора выполнят вмешательство с применением современных малоинвазивных методик.
Еюностомия при онкологических заболеваниях
Еюностомия – щадящая операция, которую хирурги выполняют с целью подготовки пациентов к многоэтапному оперативному вмешательству или для энтерального питания. Оперативное вмешательство заключается в накладывании наружного кишечного свища на тощую кишку. Онкологи Юсуповской больницы применяют различные методики выведения еюностомы.
В клинике онкологии работают кандидаты и доктора медицинских наук, врачи высшей категории. Они на заседании экспертного совета обсуждают наличие показаний и противопоказаний к операции у тяжёлых пациентов, коллегиально выбирают метод оперативного вмешательства. Медицинский персонал осуществляет уход за еюностомой.
Лапаротомная и лапароскопическая еюностомия
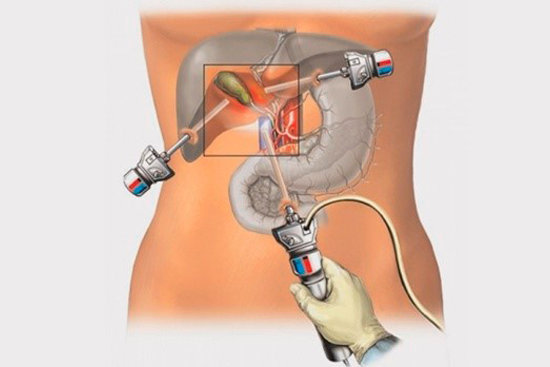
Еюностому накладывают с верхнего срединного разреза передней брюшной стенки или лапароскопическим путём. Во время лапаротомной еюностомии извлекают петлю тощей кишки и прикладывают к ней резиновую трубку небольшого диаметра. Последнюю вшивают в стенку кишки, не повреждая слизистой оболочки. После наложения кисетного шва на область введения трубки стенку тощей кишки рассекают, конец трубки погружают в просвет кишки и завязывают шов. Выполняют небольшой разрез в передней брюшной стенке по наружному краю левой прямой мышцы живота, через который выводят периферический конец трубки.
Поскольку тощая кишка доступна лапароскопическому осмотру, перемещению в брюшной полости и выведению за её пределы, онкологи Юсуповской больницы предпочитают накладывать еюностому с помощью лапароскопии. Еюностома – это выведенный наружу свищ тощей кишки.
Лапароскопическая еюностомия относится к малотравматичным оперативным вмешательством. Она является операцией выбора и выполняют ее при тяжёлом состоянии больного и высоком риске традиционного хирургического лечения. Во время лапароскопической еюностомии онколог выводит конус кишечной стенки в прокол передней брюшной стенки. Для выполнения лапароскопической еюностомии требуется следующий инструментарий:
Онкологи используют во время оперативного вмешательства инструменты небольшого размера. Пациентов готовят к лапароскопической операции так же, как и к лапаротомическому вмешательству. Преимущественно врачи используют местное обезболивание, за исключением тех случаев, когда необходима вентиляция лёгких или есть особые показания к общей анестезии.
Техника выполнения лапароскопической еюностомии следующая:
После лапароскопической еюностомии сокращается время нахождения пациента в стационаре, уменьшаются расходы на лечение.
Питание после еюностомии
Питание в еюностому осуществляют с учётом небольшой ёмкости кишечной петли. Если хирург уверен, что конец трубки находится в отводящей петле, пациента начинают кормить уже в день операции. В противном случае к кормлению приступают на следующий день. Объём пищи не должен превышать 150-200 мл за один прием. В течение первых дней после операции в еюностому медленно капельно вводят белковые гидролизаты и растворы электролитов. Одновременно проводят парентеральное питание и инфузионную терапию. При хорошей переносимости гидролизатов начинают медленным капельным путем вводить в еюностому небольшие порции питательных смесей.
Сразу же после операции не следует доверять пациенту вводить питательные смеси самостоятельно. Желание избавиться от чувства голода и бесконтрольное питание приводят к переполнению сегментов кишки, расположенных близко к свищу. У пациента могут появиться резкие боли в животе, тошнота, расстройство стула и развиться серьезные осложнения.
При поступлении пищи непосредственно в тощую кишку сложно обеспечить потребности организма во всех питательных веществах. Выключение из пищеварения верхних отделов пищеварительного тракта приводит к повышению требований к качеству пищи. Она должна быть хорошо обработанной механически, сбалансированной по калорийности, содержанию витаминов, микроэлементов, воды и соответствовать условиям пищеварения в тощей кишке. Наиболее сбалансированными являются специальные составы для энтерального зондового питания – смесь Спасокукоцкого, питательные смеси, энпиты. При отсутствии специальных составов в еюностому можно вводить смеси для детского питания, жидкие и протёртые блюда, молочные продукты, шоколад, фруктовые соки. Из рациона следует исключить продукты, которые пациент плохо переносит.
Уход за еюностомой
После еюностомии ниппельная трубка должна находиться в свище постоянно в течение 12—14 суток. У наиболее истощённых пациентов её не вынимают дольше. Производит смену ниппельной трубки на дуоденальный зонд врач клиники онкологии. Он учитывает направление трубки в отводящую петлю кишки. При продвижении трубки в неё вводят жидкость, которая расправляет просвет кишки. После введения трубки онколог снимает кожные швы, а трубку привязывает нитями к четырём полоскам липкого пластыря, предварительно наклеенным на обезжиренные участки кожи.
Трубка в еюностоме находится постоянно. Медицинский персонал следит за её правильным положением – наружный конец трубки должен выходить из свища строго перпендикулярно поверхности кожи. При пригибании трубки к животу со временем увеличивается свищевое отверстие и нарушается герметичность свища.
После операции кожу вокруг еюностомы держат открытой. Линию швов многократно смазывают 0,5 % раствором перманганата калия. В течение первых суток после еюностомии свищ обычно полностью герметичен. На седьмые или восьмые сутки содержимое кишки может просачиваться вдоль трубки небольшими порциями. К этому времени начинают прорезываться швы и увеличивается объём питательной смеси, которую вводят в кишечную петлю со свищом. Для профилактики раздражения кожных покровов и увеличения размеров наружного отверстия свища кожу просушивают салфетками и обрабатывают раствором перманганата калия.
Панкреатоеюностомия
Пациентам, страдающим хроническим панкреатитом, с болями в животе и расширением протока поджелудочной железы выполняют продольную панкреатоеюностомию. Оперативное вмешательство показано пациентам с повторяющимися приступами острого панкреатита и расширением панкреатического протока. Операция помогает пациентам с кальцификацией поджелудочной железы и значительным расширением протоков.
Прежде чем выполнять оперативное вмешательство по поводу хронического панкреатита, врачи Юсуповской больницы проводят полное обследование пациента с целью установки точного диагноза и определения объёма предстоящей операции. Врачи уточняют диаметр панкреатического протока, локализацию воспалительного процесса, стадию его развития и функциональное состояние ткани поджелудочной железы.
Во время обследования проводят оценку состояния желчного пузыря и желчных протоков, устанавливают, нет ли конкрементов или расширения общего желчного протока, вызванного его сдавленной головкой поджелудочной железы, а также сдавления желудка или двенадцатиперстной кишки. Врачи оценивают состояние питания пациента и наличие сопутствующих заболеваний, которые являются противопоказанием к данной операции.
Для этого проводят комплексное обследование:
В Юсуповской больнице обследование пациентов, которым предстоит выполнить панкреатоеюностомию, проводят с помощью аппаратуры ведущих мировых производителей и современных методов лабораторной диагностики. Сложное обследование пациенты имеют возможность пройти в клиниках-партнёрах.
Панкреатоеюностомию выполняют под наркозом. Хирурги широко вскрывают сальниковую сумку и выделяют переднюю поверхность поджелудочной железы. При её глубоком залегании и небольших размерах продольно рассекают верхний листок брыжейки поперечной ободочной кишки. После этого накладывают соустье между поджелудочной железой и тощей кишкой. Рану послойно ушивают. После продольной панкреатоеюностомии пациентам для устранения болевых синдромов назначают анальгетики, ферменты, высокоактивные панкреатические экстракты.
Запишитесь на приём к врачу Юсуповской больницы, позвонив по телефону. Онкологи выполняют различные виды еюностомии. Ведущие хирурги клиник-партнёров в совершенстве владеют техникой панкреатоеюностомии.
Еюностомия
Еюностомия
Еюностомия
При тяжелых заболеваниях пищеварительного тракта больному может потребоваться хирургическая операция, направленная на восстановление способа приема пищи. Одним из вариантов такого вмешательства является еюностомия, подразумевающая выделение тощей кишки для обеспечения питания. Это также частый способ паллиативной помощи пациентам на поздних стадиях онкологических заболевания желудочно-кишечного тракта. Врачебная консультация поможет пациенту узнать больше о такой процедуре, как еюностомия: полостная операция, способы проведения, возможные осложнения, надежность и другие важные аспекты.
Основные сведения о процедуре
Еюностомия – это хирургическая процедура, во время которой производится выделение тощего отдела тонкой кишки и наложение искусственного свища для обеспечения парентерального питания. Установленная в ходе операции еюностома в значительной мере облегчает качество жизни тяжелых онкологических больных и других пациентов. Чаще всего это вынужденная процедура при терминальной стадии злокачественной опухоли, обширном повреждении желудочно-кишечного тракта или планируемых оперативных вмешательствах на органах пищеварения.
Существуют разные методы проведения операции. Это может быть продольная еюностомия по Витцелю, открытая операция или поперечная еюностомия по Майдлю. Выбор техники вмешательства зависит от состояния пациента, анамнестических данных и предпочтений хирурга. Нередко также искусственный свищ создается при чрескожной эндоскопии и лапароскопии. Эндоскопический вариант операции характеризуется меньшей травматизацией тканей, однако не всем пациентам подходит такое лечение.
К главным показаниям для проведения такого вмешательства относят планируемые крупные операции на верхних отделах пищеварительного тракта, в ходе которых врачу потребуется устранить патологию пищевода, желудка, двенадцатиперстной кишки, поджелудочной железы, печени, желчных путей или другого органа. Еюностомия также назначается пациентам со сложной послеоперационной реабилитацией или больным, готовящимся пройти курс лучевой терапии или химиотерапии.
Несмотря на отработанные виды техники операции, не исключен риск возникновения осложнений. К самым частым негативным последствиям такой процедуры относят повреждение органов брюшной полости, инфекционные заболевания, расстройство функций желудочно-кишечного тракта и нарушение обмена веществ. Также при неправильном уходе возможно смещение или выпадение трубки.
Другие возможные осложнения:
Риск возникновения перечисленных осложнений зависит от опыта хирурга и исходного заболевания пациента. В целом еюностомия характеризуется низкой частотой возникновения тяжелых осложнений и смертности.
Функция пищеварительной системы в норме
Пищеварительная система человека состоит из длинного тракта и вспомогательных органов, обеспечивающих процесс усвоения питательных веществ и регуляторные функции. К главным вспомогательным органам можно отнести поджелудочную железу и печень – эти органы соединены с кишечником с помощью протоков. Также важные функции выполняют слюнные железы ротовой полости.
Процесс питания начинается с пережевывания пищи во рту. Проглоченные субстраты через пищевод попадают в желудок, где кислотная среда обеспечивает первичные процессы расщепления веществ на простые составляющие. Также в желудке происходит обеззараживание поступившей пищи и всасывание воды. После завершения желудочной стадии пищеварения химус небольшими порциями поступает в тонкую кишку, содержащую печеночную желчь и ферменты поджелудочной железы. В этом отделе происходят окончательные процессы разложения и всасывания питательных субстратов.
Завершающие этапы пищеварения происходят в толстой кишке. В первую очередь это окончательное всасывание воды, усвоение некоторых витаминов с помощью бактериальных колоний и формирование каловых масс. Сформированный стул постепенно продвигается в прямую кишку и выводится из организма через анальное отверстие.
Обобщенные функции пищеварительной системы:
При тяжелых заболеваниях пищеварительной системы возможно нарушение проходимости желудочно-кишечного тракта. При этом пациент теряет возможность питаться обычным способом. С целью обеспечения парентерального питания в этом случае устанавливается еюностома по Майдлю или другой вид энтеростомы.
Возможные показания и противопоказания
Наложение еюностомы является эффективным методом облегчения состояния пациента. В зависимости от основного заболевания такую процедуру может назначить онколог, гастроэнтеролог или специалист другого профиля. Основным диагностическим критерием является невозможность пациента питаться естественным способом.
Наиболее частые показания:
К возможным противопоказаниям относят тяжелое нарушение свертываемости крови, острую стадию инфекционного или гнойного заболевания тонкого кишечника, а также травмы тощей кишки, существенно нарушающие естественную анатомию органа.
Подготовка и проведение
Как правило, подготовка к операции заключается в проведении тщательной диагностики, исключении противопоказаний и консультации. Во время консультации пациенту объясняют ход операции, рассказывают о рисках и инструктируют о мерах дополнительной подготовки. Обычно за 12 часов до операции пациенту необходимо отказаться от приема пищи (в случае частичной сохранности функции питания). Непосредственно перед вмешательством может быть проведена очистка кишечника с помощью клизмы. Еюностомия чаще всего проводится под местной анестезией.
Ход операции зависит от выбранной техники вмешательства. Это может быть обычный лапаротомический доступ или проведение процедуры с помощью техники небольших надрезов (лапароскопии). Основной этап операции заключается в выведении нужного отдела тощей кишки через разрез передней брюшной стенки и создании стомы, необходимой для непосредственного введения питательных веществ в пищеварительный тракт.
После операции важен качественный и постоянный уход за еюностомой. Врач объяснит пациенту и его близким, как необходимо проводить очистку стомы. Также во время консультации специалист проинструктирует родственников и пациента о правилах парентерального питания. При выпадении трубки, воспаления кожи вокруг стомы или других осложнениях необходимо обратиться к врачу.
Предварительная диагностика
Как и в случае других хирургических вмешательств, энтеростомия не может быть проведена без анализа результатов диагностических исследований. Врачу необходимо оценить состояние пищеварительного тракта больного и выявить причины той или иной патологии. Для этого могут быть назначены следующие процедуры:
После изучение всех анамнестических данных назначается тот или иной вид оперативного вмешательства. После операции врачи могут приступить к запланированным лечебным процедурам, включая терапию основного заболевания.
Таким образом, еюностома, уход за которой важен для исключения осложнений, является способом обеспечения парентерального питания для тяжелых пациентов. Своевременное обращение к врачу поможет провести диагностику и назначить операцию.
Кишечные стомы
Что такое стома
Что такое кишечная стома
При формировании стомы из какого-либо отдела толстой кишки, она носит название колостома – это общее название для всех искусственных соустий толстой кишки.
Кроме того, наименование стомы может указывать на тот отдел толстой кишки, который был использован для ее формирования. Так, из слепой кишки (caecum– лат.) может быть сформирована цекостома, из восходящей ободочной кишки (colonascendens – лат.) – асцендостома, из поперечной ободочной кишки (colontransversum – лат.) формируют трансверзостому, из нисходящей ободочной кишки (colondescendens – лат.) формируют десцендостому, а из сигмовидной кишки (сolonsygmoideum – лат.) формируют сигмостому. Наиболее часто встречаются стомы, сформированные на наиболее мобильном отделе толстой кишки – на петле поперечной ободочной кишки.
В каких случаях и для чего формируют кишечные стомы
Спектр заболеваний и состояний при которых необходимо формировать кишечную стому довольно широкий. Среди заболеваний можно выделить колоректальный рак: рак прямой кишки или рак ободочной кишки, осложненный кишечной непроходимостью, тяжелые и осложненные формы неспецифического язвенного колита, болезнь Крона, осложненные формы острого дивертикулита, при оперативном лечении множественных ножевых и огнестрельных ранениях кишечника.
Многие пациенты с опухолевыми заболеваниями кишечника поступают в стационар в тяжелом состоянии, часто с осложненными формами заболевания. Данным пациентам в экстренном порядке проводят операции, которые и завершаются формированием кишечной стомы. Как правило, создание стомы позволяет (в данной ситуации) подготовить пациента для более сложного и радикального лечения.
В других же случаях, при выполнении определенного рода плановых операций, например, при низкой передней резекции прямой кишки по поводу рака прямой кишки, формирование стомы является необходимым условием для уменьшения риска несостоятельности вновь сформированного соединения между двумя фрагментами кишечника и, соответственно, является мерой профилактики возникновения интраабдоминальных абсцессов и перитонита – серьезных хирургических осложнений, которые могут возникнуть в результате несостоятельности межкишечного соустья.
Навсегда ли устанавливается кишечная стома?
Стома может быть временной и постоянной.
Временная стома
Временная стома формируется для ограничения прохождения кишечного содержимого по кишке, при необходимости исключения воздействия каловых масс на зону анастомоза – хирургически сформированного соединения между двумя концами кишки; или в том случае, если не удается добиться хорошей подготовки кишки к операции (при нарушении кишечной проходимости из-за опухоли или спаек). Также формирование временной стомы может потребоваться при этапном хирургическом лечении пациентов с болезнью Крона, семейным аденоматозном полипозе, когда на первом этапе выполняется удаление всей ободочной кишки или всей ободочной кишки вместе с прямой кишкой с формированием J-образного резервуара; при недержании (анальной инконтиненции) тяжелой степени.
Хирургическое лечение осложненных форм острого дивертикулита (операция Гартмана или операции по типу Гартмана) заканчивается формированием концевой сигмостомы. В последующем, при отсутствии противопоказаний, возможно проведение реконструктивно-восстановительной операции, при которой стому удаляют, а проходимость кишечника восстанавливают.
При низкой резекции прямой кишки, создание защитной (превентивной) стомы также носит временный характер. В определенные сроки, после проведения проктографии – метода исследования, подтверждающего состоятельность анастомоза, стому ликвидируют.
Постоянная стома
При радикальном хирургическом лечении рака прямой кишки и рака анального канала с распространением опухолевого процесса на сфинктерный аппарат прямой кишки (анальные сфинктеры) – выполняют удаление сфинктерного аппарата вместе с опухолью. В данной ситуации хирург формирует концевую постоянную стому на передней брюшной стенке, которая и является новым противоестественным задним проходом (anuspraeternaturalis – лат.).
Будет ли стома временной или постоянной, во многом зависит от основного заболевания, а также от многих других факторов: возраста человека, сопутствующих заболеваний, осложнений после операции, анатомических особенностей пациента.
Получить четкий ответ по поводу возможности ликвидации стомы можно у лечащего врача.
Как формируют стому
Конкретную локализацию колостомы определяет хирург с учетом клинической ситуации, анатомических особенностей пациента. Кроме того, обязательно берется в расчет состояние наружных покровов и брюшной стенки — шрамы и рубцы значительно осложняют установку калоприемника.
Илеостома чаще всего располагается в правой подвздошной области, на переднюю брюшную стенку выводится участок подвздошной кишки.
Как работает стома? Физиология стомы
Консистенция, цвет каловых масс и частота смены или опорожнения калоприемника будут отличаться в зависимости от того, какой отдел кишечника былиспользован для формирования кишечной стомы.
Стомы тонкой кишки
Содержимое тонкой кишки жидкое и щелочное, поэтому такое же по химическому составу и консистенции отделяемое по тонкокишечной стоме и выделяется. Щелочная реакция отделяемого данной разновидности стом является причиной, по которой возникает сильное раздражение кожи – при попадании содержимого стомы на нее. Длительный контакт химуса с кожей приводит к формированию незаживающих эрозий и язв на коже.
Стомы толстой кишки (колостомы)
Какая диета предпочтительна для стомированного пациента
Весьма важно, чтобы пищевой рацион стомированных пациентов был сбалансированным и разнообразным, включал самые различные продукты. Как правило, специальной диеты не требуется. После операции надо возвращаться к обычному регулярному питанию. Лучше всего постепенно расширять диету, добавляя по одному виду продукта в день, отмечая при этом изменения в характере и частоте стула и делая соответствующие выводы. Надо стараться есть не спеша, часто и понемногу, хорошо пережевывая пищу.
Необходимо учитывать, что некоторые продукты питания закрепляют стул, а другие, наоборот, вызывают его послабление. Изменяя свой рацион, пациент может отрегулировать частоту актов дефекации до одного-двух раз в сутки.
Закрепляющее действие оказывает белый хлеб, макаронные изделия, слизистые супы, рисовая каша на воде, сливочное масло, отварные мясо и рыба, вареные вкрутую яйца, бульоны, картофельное пюре, черный чай, какао, некоторые фрукты (груша, айва).
Послабляют: черный ржаной хлеб, овсяная каша, жареное мясо, рыба и сало, сырое молоко, кефир, простокваша, сметана, большинство овощей и фруктов (капуста, свекла, огурцы, виноград, яблоки, сливы, инжир).
Повышенному газообразованию способствуют бобовые, капуста, сахар, газированные напитки. Неприятный запах из колостомы может появиться, если пациент употребляет слишком много яиц, лук, чеснок.
Смогу ли я контролировать процесс дефекации при наличии стомы
Кишечную стому необходимо рассматривать как задний проход (противоестественный анус), но расположенный в другом месте, на животе. Особенностью нового противоестественного ануса является отсутствие сфинктерного аппарата, а значит и функции держания.
Зачастую вы не будете чувствовать позыва на дефекацию, кал и газы будут отходить спонтанно, вы не сможете контролировать этот процесс. Однако, получив необходимые консультации по уходу и современные калоприемники, можно справиться с этой новой особенностью самогигиены и быта.
Современные калоприемники компенсируют утраченные после операции функции, содержимое кишки (кал и газы) надежно изолируются в герметичном стомном мешке, сделанном из газонепроницаемых материалов. Калоприемники предназначены не только для сбора кала, но и для защиты кожи вокруг стомы, и фиксируются на коже живота сразу после формирования стомы в финале операции. Предлагаемые производителями современные калоприемники компактны, незаметны под одеждой.
Какие могут быть осложнения при наличии кишечной стомы
Перистомальный дерматит (раздражение кожи в области стомы)
Дерматит наблюдается довольно часто, является следствием механического раздражения (частая смена калоприемников, неосторожная обработка кожи), или химического воздействия кишечного отделяемого (протекание под пластину, плохо подобранный, негерметичный калоприемник).
Проявления дерматита: покраснение, пузырьки, трещинки, мокнущие язвочки на коже вокруг стомы. Раздражение кожи вызывает зуд, жжение, иногда сильные боли. Возможно развитие аллергической реакция кожи на приспособления и средства по уходу за стомой. Если аллергия выражена, то следует на некоторое время отказаться от использования приклеиваемых пакетов. В таких случаях вопрос о выборе типа калоприемника должен решать врач. Нередко причиной кожных осложнений бывает просто недостаточный уход за кожей в зоне фиксации стомы. В случае раздражения кожи вокруг стомы необходима консультация колопроктолога или специалиста по реабилитации стомированных пациентов.
Гипергрануляции в области стомы
Эвентрация тонкой кишки
Эвагинация
Эвагинация – выворот кишки наружу. Чаще возникает у детей. Определенную роль в возникновения данного осложнения могут играть постоянно повышенное внутрибрюшное давление, усиление перистальтической деятельности приводящего отдела кишки, чрезмерно свободный дефект апоневроза. Эвагинация может быть незначительной, и ее можно устранить легким нажатием, но иногда она массивная, например, цекостомия нередко осложняется эвагинацией илеоцекального угла. В большинстве случаев хирургическая помощь не требуется, но пациенту приходится постоянно вправлять выпавшую кишку.
Стриктура стомы
Стриктура стомы – сужение выходного отверстия стомы. Развивается чаще всего при склонности тканей (кожи) к формированию келоидных рубцов. Реже причиной стеноза может стать ушивание передней брюшной стенки вокруг стомы. При этом осложнении задерживается опорожнение, а в редких случаях возможно развитие непроходимости кишечника. При постепенном формировании сужения (стриктуры) выходного отверстия стомы, борьба пациента с данным осложнением сводится к изменению диеты и формированию мягких каловых масс, что значительно облегчает их отхождение через суженное отверстие. В дальнейшем расширить сужение удается методом бужирования, путем введения в суженное отверстие предметов медицинского назначения (резиновый зонд, катетер). Устранить стриктуру консервативным путем (бужированием) не всегда удается, тогда прибегают к оперативному пособию. В ходе операции, по показаниям, стому ликвидируют или выполняют ее реконструкцию.
Кровянистые выделения из стомы
В большинстве случаев появление крови вызвано повреждением слизистой оболочки кишки вследствие неаккуратного ухода за стомой или использования грубых материалов. Край тесного отверстия в пластине, жесткий фланец калоприемника также могут травмировать кишку и вызвать кровотечение. Кровотечение, как правило, прекращается самопроизвольно. Но если кровотечение обильное, необходимо обратиться к врачу.
Ретракция (втяжение стомы)
Это постепенная дислокация стомического отверстия ниже уровня кожи, втяжение может быть по всей окружности стомического отверстия или частичное. Наличие воронкообразного углубления значительно затрудняет уход за стомой и требует применения специальных калоприемников с конвексной (вогнутой) пластиной и дополнительных средств ухода (специальные пасты для выравнивания поверхности кожи и ее защиты). В случае неэффективности этих мероприятий предпринимают хирургическое лечение (реконструкция стомы).
Парастомальные грыжи (грыжи в зоне формирования стомы)
Пациенты даже с небольшими размерами парастомальных грыж могут испытывать боли, запоры, затруднения при пользовании калоприемниками. При ущемлении парастомальных грыж возможно только хирургическое лечение.
Хирургическая реабилитация пациентов с кишечной стомой
Сроки проведения реконструктивных и реконструктивно-восстановительных операций определяются индивидуально и зависят от первоначального диагноза, вида предполагаемого вмешательства, общего состояния больного.
Реконструктивно-восстановительные и пластические операции относятся к категории наиболее сложных в колопроктологии и должны выполняться исключительно квалифицированными хирургами со специальной подготовкой и достаточным для этого опытом.
В настоящее время восстановление непрерывности кишечника при ликвидации стом является одной из актуальных задач абдоминальной хирургии.
Выполнение реконструктивно-восстановительных операций на толстой кишке приобретает высокую актуальность для социально-трудовой реабилитации и улучшения качества жизни стомированных пациентов (пациентов с илео- или колостомой). Данное вмешательство по технической сложности иногда превосходит первичную операцию, но при этом методы хирургической коррекции при ликвидации стом за последние 10 лет практически не претерпели кардинальных изменений.
До настоящего времени точные сроки вос-становления кишечной непрерывности при стомах не определены и в зависимости от различных факторов составляют от 2-3 недель до 1,5 лет.
При двуствольном типе колостомы проводят выделение петли кишки из окружающих тканей, в дальнейшем формируют анастомоз из стенок кишечника.
У больных с одноствольной концевой колостомой после операции типа Гартмана для восстановления непрерывности толстой кишки требуется сложная реконструктивная операция. Участки кишки соединяют методами «конец-в-конец» или «бок-в-бок». Сразу после формирования анастомоза перед ушиванием раны передней брюшной стенки обязательно проверяют герметичность соединения путем контрастирования или воздушной пробы
Наличие отягчающих факторов в виде колостомических и параколостомических осложнений усложняет задачу хирурга на этапе выполнения повторного вмешательства. Параколостомические и вентральные грыжи, стриктуры колостомы, лигатурные свищи, эвагинациистомы приводят к дополнительному инфицированию предстоящего операционного доступа.
В Клинике ККМХ проводятся все виды реконструктивно-восстановительных операций на толстой кишке, а также восстановительные операции при наличии илеостомы – с наличием парастомальных осложнений или без них.